应激时,有消化系统功能障碍者较为常见,但各种应激原所致的消化并不一致。引人注目的是由应激引起消化道溃疡,称为应激性溃疡(stress ulcer)。经内窥镜检查发现,烧伤、严重创伤和败血症病人应激性溃疡的发生率高达80~100%。
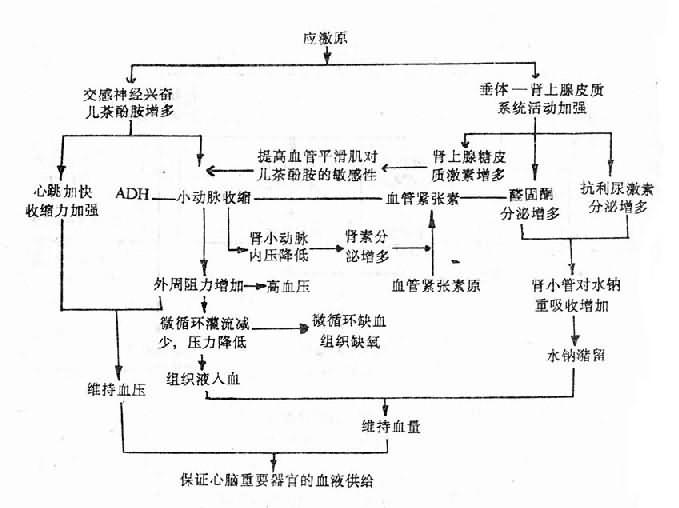
图8-5 应激反应时循环系统的变化
与慢性经过的消化性溃疡(peptic ulcer)不同,应激性溃疡是一种急性溃疡,在病理解剖学上,应激性溃疡主要是胃和/或十二指肠的粘膜缺损,可以严重在严重的应激原作用以后数小时内就出现。粘膜缺损或则表现为多发性糜烂(仅仅到达粘膜肌层的表浅损害)。或则表现为单个的或多发性的溃疡(深达粘膜肌层之下的损害)。溃疡的直径可达20mm。溃汤周围无水肿、炎性细胞浸润或纤维化可见。如果病人存活,应激性溃疡可在数天之内愈合。而且不留疤痕。由于溃汤不侵及肌层。因而在临床上也很少引起疼痛。临床上的主要症状是出血,出血可轻可重,常表现为呕血或黑粪出血严重时可致死。由于溃疡浅表,因而胃或十二脂肠穿孔极为罕见。
应激性溃疡的发病机制尚未完全阐明。总的来说,是由于对胃或十二指肠粘膜的“损害性因素”胜过了,“保护性因素”的结果。
1.粘膜缺血应激时,主要由于交感肾上腺髓质系统的兴奋,使胃和十二指肠粘膜的小血管也发生收缩,粘膜的血液灌流量乃显著减少,于是粘膜发生缺血缺氧。这就使粘膜的“保护性因素”削弱而“损害因素”就得以破坏粘膜而引起溃疡形成,因为:
(1)粘膜缺血使粘膜上皮细胞能量不足,因而粘膜的某些细胞就不能产生足量的碳酸氢盐和粘液。这样就使由粘膜上皮细胞之间的紧密连接和覆盖于粘膜表面的碳酸氢粘液层所组成的胃粘膜屏障遭到破坏,胃腔内的H+就顺着浓度差(胃腔与胃粘膜细胞的[H+]之比为1.6×106:1)进入粘膜;同时,由于粘膜缺血,又不能将侵入粘膜的H+随血液运走,因而H+就在粘膜内积聚。已经证明,H+是主要的“损害性因素”,是形成应激性溃疡的必不可少的原因。如果将腔内的胃酸完全中和,那么在动物实验中就不能造成应激性溃疡的模型。在家兔的实验中,当H+的返流使胃粘膜固有层的pH值降至6.7~6.5时就可以预计会出现溃疡。当溃疡初步形成后,另一“损害性因素”胃蛋白酶也可借其蛋白分解作用分解已经受损的细胞而溃疡扩大。
(2)粘膜缺血使粘膜细胞的再生能力降低,因而使已经发生的缺损不易修复。
2.糖皮质激素分泌增多糖皮质激素使蛋白质的分解大于合成,胃上皮细胞更新减慢再生能力降低。因而胃粘膜对“损害性因素”抵抗力降低,胃粘膜对H+的屏障作用也被削弱,已经发生的缺损也不易修复。
3.胃粘膜合成前列腺素减少胃粘膜上皮细胞不断地合成和释放前列腺素(PGs)。PGs有保护胃粘膜上皮细胞的作用。据报道,应激后胃粘膜PGs含量减少,而且在临床上应用大剂量前列腺素,可以预防某些应激性溃疡的发生。前列腺素保护胃粘膜的机制尚未阐明。据有人研究,前列腺素的这种作用可能与改善细胞内对H+的中和能力有关。当H+进入胃粘膜上皮细胞时,就可以被细胞内的HCO3-所中和。而前列腺素可以加强这种作用,因而具有保护的意义,应激时,一方面由于粘膜缺血而致细胞内HCO3-产生不足,另方面由于胃粘膜上皮细胞前列腺素的合成减少,因而进入细胞内的大量H+就不能被中和而引起细胞的损害。
4.全身性酸中毒某些严重的应激特别是在伴有休克时,往往发生全身性酸中毒。全身性酸中毒也可使胃粘膜上细胞内的HCO3-减少,从而使细胞内中和H+的能力降低而有助于溃疡的发生。
5.β-内啡肽 前文已经提到,应激时血浆β-内啡肽显著增多。最近的一些研究提示,β-内啡肽可能作为一种“损害因子”而引起应激性溃疡。如果事先给予阿片受体拮抗药纳络酮,就可以预防大鼠发生应激性溃疡。
6.胆汁酸和溶血卵磷脂 这是十二指肠内的两种“损害性因素”。胆汁酸来自肝,溶血卵磷脂则是胰腺分泌的酶作用于卵磷脂而形成。生理情况下,通过十二指肠至胃的反流,可有少量胆汁酸和溶血卵磷脂进入胃腔,但由于“保护性因素”占优势,故不能对胃粘膜造成损害。在严重应激特别是伴有休克时,这种十二指肠至胃的反流加强,同时又因缺血等原因使“保护性因素”削弱。因而这两种“损害性因素”既可直接损害胃粘膜。又可因为能使粘膜的通透性增高而导致H+反流的进一步加强,从而使粘膜的损害更严重。有的作者特别提到,胆汁酸和溶血卵磷脂使胃粘膜通透性增高从而促进H+反流的作用,在动物实验中已经得到很好的证实,但在人类则还有待进一步的研究。
