第一章 绪论
一、人体解剖学的定义、分野和任务
人体解剖学(Human Anatomy)是一门研究正常人体形态和构造的科学,隶属于生物科学的形态学范畴。在医学领域,它是一门重要的基础课程,其任务是揭示人体各系统器官的形态和结构特征,各器官、结构间的毗邻和联属,为进一步学习后续的医学基础课程和临床医学课程奠定基础。
随着人类的进步和科学文化的发展,人体解剖学由于所服务的对象不同,在研究方法、着重点和目的性等方面产生了差异,因而逐渐形成了若干独具特色的分野:如按照组成人体的各系统,逐一研究和叙述各系统器官形态、结构和系统解剖学;按照人体的分部及医疗手术学的需要,研究和论述各体部内诸结构的形态、位置和毗邻关系的局部解剖学;适应绘画和雕塑等专业要求的艺术解剖学;研究人体器官和结构在体育运动和训练中其形态构造和功能关系的运动解剖学;专门阐述临床各种手术层次结构基础的应用(手术)解剖学等。此外,由于研究手段不同,又有了以肉眼观察和解剖操作为主的大体(巨视)解剖学和以显微镜及电子显微镜观察组织——即微视和超微解剖学。还有专门以个体发生和发育过程和规律的人体胚胎学或人体发生学。
鉴于神经科学在近二十年的飞速发展和在下个世纪可能成为生物科学和带头学科的趋势,以及参考发达国家医学院校的课程设置,本教研室对原担负的系统解剖学和局部解剖学两门课程进行了改革,设立了大体解剖学和神经解剖学两门课程,即将原中枢神经系统单独设课,以适应世界神经科学的发展潮流,促进教学内容的迅速更新。其余人体形态结构知识大部分内容,划归本门课程即大体解剖学讲授。本课程的教学分为两个阶段,第一阶段概要介绍人体各系统器官的结构知识,采用以讲课为主,辅以必要的印证性实习,但对组成人体支架的骨骼系统,在此阶段则要求掌握所需的全部内容。第二阶段按组成人体的各个体部,逐一进行解剖观察。基本方式是在教师提示后,学员根据教材独立进行解剖操作,获得人体形态结构的知识,并逐步培养和提高学员的观察能力、分析判断能力和综合归纳能力,以及一定的解剖操作技巧。在此阶段中穿插必要的理论性讲课,主要任务是引导学员将实践中所获得的知识系列化、理论化。另外请有关临床科室教师,讲授一些结构内容在临床诊断和治疗中的意义,以开拓学员的眼界和思路,增添学习的兴趣。
二、人体解剖学发展简史
解剖学是一门历史悠久的科学,在我国战国时代(公元前500年)的第一部医学著作《内经》中,就已明确提出了“解剖”的认识方法,以及一直沿用至今的脏器的名称。在西欧古希腊时代(公元前500-300年),著名的哲学家希波克拉底(Hippocrates)和亚里斯多德(Aristotle)都进行过动物实地解剖,并有论着。
第一部比较完整的解剖学著作当推盖伦(Galen,公元130-201年)的《医经》,对血液运行、神经分布及诸多脏器已有较详细而具体的记叙,但由于当时西欧正处于宗教统治的黑暗时期,禁止解剖人体,该书主要资料均来自动物解剖观察所得,故错误之处甚多。宗教统治在一千多年中严重地阻碍了科学文化的进步,也严重束缚了医学和解剖学的发展。
文艺复兴是欧洲历史上一场伟大的革命,资本主义萌芽,教会黑暗统治的桎梏开始被摧毁,“是一个产生学问上、精神上和性格上的巨人时代”(恩格斯语)。在此时期,人民的聪明智慧在科学和艺术的创作中得到较充分的体现,达·芬奇(Leonardo da Vinci)堪称这一时代的代表人物,他不仅以不朽的绘画流传后世,而且所绘的解剖学图谱,其精确细致即使今日也令人叹为观止。该时,解剖学也涌现出一位巨匠——维扎里(Andress Vesalius, 1514-1564),他从学生时代,就冒着宗教迫害的危险,执著地从事人体解剖实验,终于完成了《人体构造》的巨著,全书共七册,不仅较系统完善地记叙了人体各器官系统的形态和构造,还勇敢地摆脱了盖伦权威的束缚,纠正了盖伦许多错误的论点,从而使他成为现代人体解剖学的奠基人。与维扎里同时,一批解剖学者和医生,发现了一些人体的结构,如欧斯达丘司(Eustachius)、习尔维(Sylvius)、瓦罗留(Varolio)、阿兰契(Aranti)、保塔罗(Botallo)等,以他们名字命名的结构至今仍保留在解剖学的教科书中。嗣后,英国学者哈维(William Harvey 1578-1657)提出了心血管系统是封闭的管道系统的概念,创建了血流循环学说,从而使生理学从解剖学中分立出去。继显微镜发明之后,意大利人马尔匹基(Malcell Malpighi,1628-1694)用之观察了动、植物的微细构造,开拓了组织学分野。18世纪末,研究个体发生的胚胎学开始起步。19世纪意大利学者高尔基(Camello Golgi,1843-1926)首创镀银浸染神经元技术,西班牙人卡哈(Rom’onY cajal,1852-1934)建立了镀银浸染神经原纤维法,从而成为神经解剖学公认的两位创始人。
十九世纪末叶和二十世纪初,由于唯心主义和形而上学思想的影响,人体解剖学走上了繁琐地孤立静止地描述人体形态结构的境地,使部分学者感到彷徨和失望,认为解剖学已经成为“化石”,到了山穷水尽的地步,完全看不到发展的前景。而另一部分学者从辩证的自然观出发,开始从机能解剖学、进化形态学和实验形态学等方面,寻求开拓的路径。
随着技术革命浪潮的涌动,近二十年来,生物力学、免疫学、组织化学、分子生物学等向解剖学渗透,一些新兴技术如示踪技术、免疫组织化学技术、细胞培养技术和原位分子杂交技术等在形态学研究中被广泛采用,使这个古老的学科唤发出青春的异彩,尤其是神经解剖学有了突飞猛进的发展。我国自从新中国成立以来,由于执行“百家争鸣”繁荣科学技术的方针,医学教育和解剖学都取得了前所未有的长足的进步,其间虽经“文革”十年的停滞和倒退,但党的十一届三中全会以来,拨乱反正,执行尊重科学、尊重人才的政策,创建了良好的学术环境,尤其是改革开放政策,为我国解剖学工作者开创了学习和追赶发达国家先进科学技术的条件和可能,设备不断完善和更新,条件逐步改善和提高,最为可喜的是一大批中青年解剖学工作者茁壮成长,正在为振兴中华和建设现代化社会主义祖国的大业艰苦奋斗,可以预见,不久的将来将以崭新的面貌立足于世界解剖学界。
三、解剖学姿势和常用的方位术语
为了正确描述人体结构的形态、位置以及它们间的相互关系,必须制定公认的统一标准,即解剖学姿势和方位术语,初学者必须准确掌握这项基本知识,以利于学习、交流而避免误解。
1.解剖学姿势
为了阐明人体各部和诸结构的形态、位置及相互关系,首先必须确立一个标准姿势,在描述任何体位时,均以此标准姿势为准。这一标准姿势叫做解剖学姿势。即身体直立,两眼平视前方;双足并立,足尖朝前;上肢垂于躯干两侧,手掌朝向前方(拇指在外侧)。
2.
上superior和下inferior:按解剖学姿势,头居上,足在下。在比较解剖学或胚胎学,由于动物和胚胎体位的关系,常用颅侧cranial代替上;用尾侧caudal代替下。在四肢则常用近侧proximal和远侧distal描述部位间的关系,即靠近躯干的根部为近侧,而相对距离较远或末端的部位为远侧。
前anterior和后posterior:靠身体腹面者为前,而靠背面者为后。在比较解剖学上通常称为腹侧ventralis和背侧dorsalis。在描述手时则常用掌侧palmar和背侧。
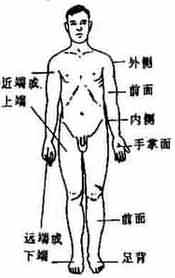
图1-1 人体方位术语
内侧medialis和外侧lateralis:以身体的中线为准,距中线近者为内侧,离中线相对远者为外侧。如手的拇指在外侧而小指在内侧。在描述上肢的结构时,由于前臂尺、桡骨并列,尺骨在内侧,桡骨在外侧,故可以用尺侧ulnar代替内侧,用桡侧radial代替外侧。下肢小腿部有径、腓骨并列,胫骨在内侧,腓骨居外侧,故又可用胫侧tibial和排侧fibular称之。
内interior和外exterior:用以表示某些结构和腔的关系,应注意与内侧和外侧区分。
浅superficial和深deep:靠近体表的部分叫浅,相对深入潜居于内部的部分叫深。
3.轴和面
(一)轴axis:以解剖学姿势为准,可将人体设三个典型的互相垂直的轴,即矢状轴一为前后方向的水平线;冠状(额状)轴一为左右方向的水平线;垂直轴一为上下方向与水平线互相垂直的垂线。轴多用于表达关节运动时骨的位移轨迹所沿的轴线。
(二)面plane:按照轴线可将人体或器官切成不同的切面,以便从不同角度观察某些结构。典型的切面有:矢状面sagittalplane,是沿矢状轴方向所做的切面,它是将人体分为左右两部分的纵切面,如该切面恰通过人体的正中线,则叫做正中矢状面median sigittal plane;冠状面或额状面coronal planeor frontal plane,是沿冠状轴方向所做的切面,它是将人体分为前后两部的纵切面,与矢状面和水平面相垂直;水平面或横切面horizontal plane or transverse plane, 为沿水平线所做的横切面,它将人体分为上下两部,与上述两个纵切面相垂直。须要注意的是,器官的切面一般不以人体的长轴为准而以其本身的长轴为准,即沿其长轴所做的切面叫纵切面longitudinal section而与长轴垂直的切面叫横切面 transversesection。
四、人体结构概况:
构成人体基本的结构和功能单位是细胞cell,细胞与细胞之间存在着细胞间质 intercellular substance。细胞间质是由细胞产生的不具有细胞形态和结构的物质,它包括纤维、基质和流体物质(组织液、淋巴液、血浆等),对细胞起着支持、保护、联结和营养作用,参与构成细胞生存的微环境 microenvironment。众多形态相似功能相近的细胞由细胞间质组合成的细胞群体叫做组织tissue,人体组织有多种类型,一般传统地将之属于四种基本组织,即上皮组织、结缔组织、肌组织和神经组织。以一种组织为主体,几种组织有机地结合在一起,形成具有一定形态、结构和功能特点的器官organ。一系列执行某种同一功能的器官有机地联系在一起,形成具有特定功能的系统system。构成人体的系统有运动系统----包括骨、骨连接和肌,是人进行劳动、位移与维持姿势等各项活动的结构基础;内脏诸器官分别组成了消化系统----担负摄入食物的消化、吸收和残渣排出;呼吸系统---进行气体交换;泌尿系统----排出组织细胞代谢产生的终极产物;生殖系统----产生生殖细胞并形成新个体以延续种族;以及将上述执行新陈代谢的各系统联系起来,为它们提供营养物质并运输代谢产物的循环系统;神经系统包括中枢部分的脑和脊髓和遍布全身的周围神经,以及做为特殊感受装置的感觉器官,它们感受人体内外环境的各种刺激,并产生适当的应答;此外,还有散在于身体中功能各异的内分泌腺。人体各系统既具有本身独特的形态、结构和功能,又在神经系统的统一支配下和神经体液的调节下,相互联系,相互制约,协同配合,共同完成统一的整体活动和高级的意识活动,以实现与瞬息万变的内外环境的高度统一。
为了在解剖实践中对所观察到的结构有比较深刻的理解,下面将人体基本组织做个概要的介绍。
1.上皮组织
上皮组织 epithelial tissue由密集的上皮细胞组成,细胞间质很少。具有保护、吸收、分泌和排泄等功能。上皮组织内无血管。一般将之从功能上分为被覆上皮和腺上皮,前者覆盖于身体表面或衬于体腔或管腔的腔面,后者是构成腺器官(如肝脏、胰腺)的主体组织。
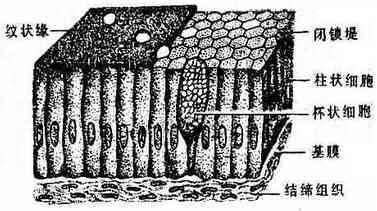
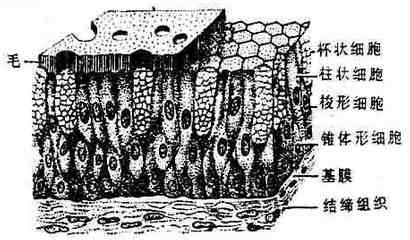
被覆上皮按其组成细胞的层次分为单层上皮和复层上皮,后者由多层细胞构成;又可依构成细胞的形态分为扁平上皮、立方上皮和柱状上皮。现将被覆上皮的分类和分布列表如下:
表 被覆上皮的分类和分布
| 分 类 | 分 布 | |
| 单层 | 单层扁平上皮(图1-2) | 心、血管、淋巴管内腔腔面 胸膜、腹膜、心包膜、关节腔的表面 肺泡壁、肾小囊壁等 |
| 单层立方上皮 | 肾小管管壁 | |
| 单层柱状上皮(图1-3) | 胃肠道的粘膜上皮,子宫内腔腔面等 | |
| 假复层柱状纤毛上皮(图1-4) | 呼吸管道的腔面等 | |
| 复层 | 复层扁平上皮(图1-5) | 皮肤的表皮(含角化层、指甲、毛发) 口腔、食管、阴道等腔面 |
| 复层柱状上皮 | 眼睑结膜、男性尿道的腔面等 | |
| 变移上皮(图1-6) | 肾盏、肾盂、输尿管、膀胱的腔面 | |
2.结缔组织
结缔组织connective tissue由大量的细胞间质和散在于其中的细胞组成。细胞间质包含基质、纤维和组织液等。结缔组织在人体分布广泛,几乎遍布所有器官。其中,除了松软的起连接作用的固有结缔组织外,
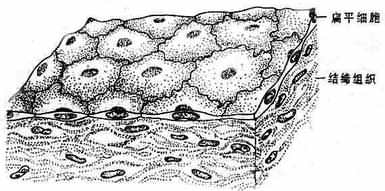
图1-2 单层扁平上皮
人体的血液组织、骨和软骨组织均属结缔组织。固有结缔组织依其结构和功能又可分为疏松结缔组织和致密结缔组织。
 |
 |
| 图1-3 单层柱状上皮 | 图1-4 假复层柱状上皮 |
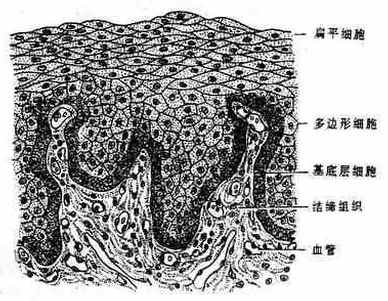
图1-5 复层扁平上皮
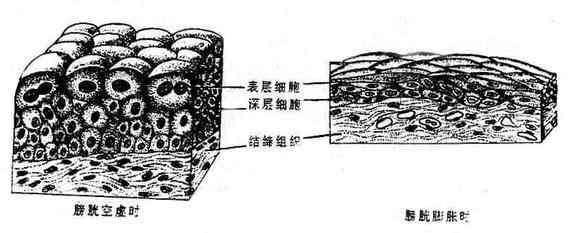
图1-6 变移上皮(膀胱)
(一)疏松结缔组织loose connective tissue广泛分布于器官之间、组织之间和细胞之间其结构特点是大量的细胞间质中基质较多而纤维较少的,纤维主要有粗的胶原纤维和细的弹性纤维,细胞少而种类甚多,主要有成纤维细胞.脂肪细胞以及能够游走的巨噬细胞、浆细胞和肥大细胞等。由于它结构疏松,呈蜂窝状,所以又称为蜂窝组织。分布于皮下组织(浅筋膜)、筋膜间隙,器官之间和血管神经束的周围。具有连接、支持、防御、营养和创伤修复等功能(图1-7)。
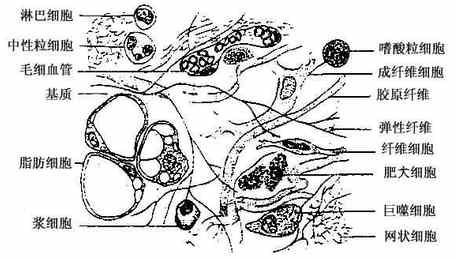
图1-7 疏松结缔组织
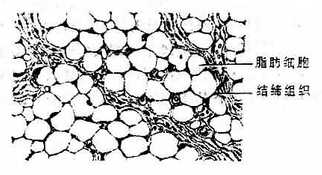
疏松结缔组织中如大量脂肪细胞聚集,形成脂肪细胞团,并被疏松结缔组织分隔成小叶,称为脂肪组织adiposetissue。脂肪组织分布于皮下组织、黄骨髓、大网膜、腹膜外以及肾被囊中,约占成人体重的10%,具有贮存、保持体温、缓冲震荡和参与脂肪代谢产生热能等作用(图1-8)。
 |
 |
| 图1-8 脂肪组织 | 图1-9 腱组织 |
(二)致密结缔组织dense connective tissue的特点是间质中纤维粗大,排列致密,但基质量少,细胞成分也很少。人体的肌腱和腱膜就是由致密的结缔组织构成的,腱的结构特点是粗大的胶原纤维束沿着受力的方向排列,致密且互相平行,中间夹有成行排列的的特化的成纤维细胞-腱细胞(图1-9)。构成真皮、深筋膜、脏器被膜、骨膜、关节囊纤维层和韧带以及纤维心包等的组织是另一种致密结缔组织,其特点是粗大的胶原纤维交织成致密的板层结构,仅有少许的基质和成纤维细胞散在其间。主要起支持、保护和连接作用。此外,尚有以弹性纤维为主体构成的弹性结缔组织elastic onnective tissue, 如项韧带和椎弓之间的黄韧带,就主要由粗大的弹性纤维平行排列成束所构成,以适应脊柱运动弹性和柔韧的需要。
3.肌组织
肌组织muscle tissue由肌细胞或称肌纤维muscle fiber组成。按其存在部位、结构和功能不同,可分为骨骼肌、平滑肌和心肌三种。
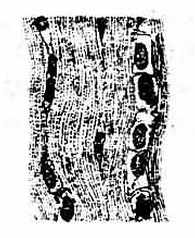
(一)骨骼肌skeletal muscle是分布于躯干、四肢的随意肌,肌纤维呈细长圆柱状(长1--30mm,直径10-300mm,直径10-100μm),有多个直至数百个细胞核,位于纤维的周缘部。肌的外面是由结缔组织构成的肌外膜epimysium,肌外膜内含血管和神经,伸入肌内将肌分隔为若干肌束,本身构成包裹肌束的肌束膜perimysium, 并进而又伸入到每条肌纤维的周围,构成富含毛细血管和神经纤维的肌内膜endomysium。这些结缔组织除对肌组织具有支持、保护和营养作用外,还可调整单个肌纤维和肌束的活动。肌纤维的肌浆内含许多与细胞长轴平行排列的肌原纤维myofibril,每条肌原纤维均由明带和暗带相间的结构构成,各条肌原纤维的明带和暗带又排列于同一水平上,因而,肌纤维显示出明暗交替的横纹,所以又称横纹肌striated muscle, 肌纤维收缩时,肌原纤维暗带的长度不变,与暗带两端相邻的明带变短。骨骼肌受躯体神经支配,受意识控制,属随意肌,收缩快速、有力,但易疲劳(图1-10)。
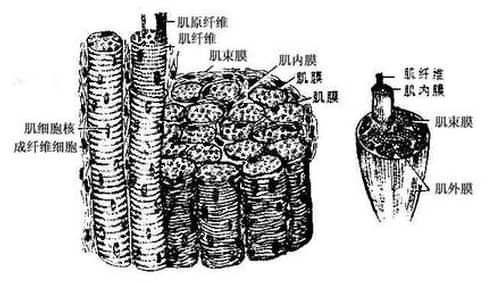
图1-10 横纹肌组织
(二)平滑肌smooth muscle主要分布于内脏和血管的壁,所以又叫内脏肌visceralmuscle。平滑肌纤维呈梭形,无横纹,细胞核位于肌纤维中央。纤维的长短不一长者可达200μm,短者仅20μm,前者见于肠壁肌层,后者见于小血管壁,一些生理上伸缩大的器官,如妊娠子宫其肌纤维可长达600μm。平滑肌受内脏神经支配,不受意识控制,属于不随意肌。内脏平滑肌的特点是具有自动性,即肌纤维在脱离神经支配或离体培养的情况下,也能自动地产生兴奋和收缩(图1-11)。
 |
 |
| 图1-11 平滑肌组织 | 图1-12 心肌组织 |
(三)心肌cardiac muscle主要分布于心脏壁,也存在于大血管的近心端。心肌纤维呈短柱状,也分支并互相吻合成网,核呈卵圆形位于肌纤维中央,可见双核并偶见多核。肌原纤维也有明带和暗带,因而也具有横纹。但心肌受内脏神经支配,属不随意肌,心肌收缩慢、有节律而持久,不易疲劳(图1-12)。
4.神经组织(略,见第二章第八节)。
第二章 人体各系统概要
第一节 运动系统
运动系统由骨、骨连接和骨骼肌三种器官组成。骨以不同形式(不动、微动或可动)的骨连接联结在一起,构成骨骼skeleton,形成了人体体形的基础,并为肌肉提供了广阔的附着点。肌肉是运动系统的主动动力装置,在神经支配下,肌肉收缩,牵拉其所附着的骨,以可动的骨连接为枢纽,产生杠杆运动。
运动系统顾名思义其首要的功能是运动。人的运动是很复杂的,包括简单的移位和高级活动如语言、书写等,都是以在神经系统支配下,肌肉收缩而实现的。即使一个简单的运动往往也有多数肌肉参加,一些肌肉收缩,承担完成运动预期目的角色,而另一些肌肉则予以协同配合,甚或有些处于对抗地位的肌肉此时则适度放松并保持一定的紧张度,以使动作平滑、准确,起着相反相成的作用。运动系统的第二个功能是支持,包括构成人体体形、支撑体重和内部器官以及维持体姿。人体姿势的维持除了骨和骨连接的支架作用外,主要靠肌肉的紧张度来维持。骨骼肌经常处于不随意的紧张状态中,即通过神经系统反射性地维持一定的紧张度,在静止姿态,需要互相对抗的肌群各自保持一定的紧张度所取得的动态平衡。运动系统的第三个功能是保护,众所周知,人的躯干形成了几个体腔,颅腔保护和支持着脑髓和感觉器官;胸腔保护和支持着心、大血管、肺等重要脏器;腹腔和盆腔保护和支持着消化、泌尿、生殖系统的众多脏器。这些体腔由骨和骨连接构成完整的壁或大部分骨性壁;肌肉也构成某些体腔壁的一部分,如腹前、外侧壁,胸廓的肋间隙等,或围在骨性体腔壁的周围,形成颇具弹性和韧度的保护层,当受外力冲击时,肌肉反射性地收缩,起着缓冲打击和震荡的重要作用。
一、骨
骨bone是以骨组织为主体构成的器官,是在结缔组织或软骨基础上经过较长时间的发育过程(骨化)形成的。成人骨共206块,依其存在部位可分为颅骨、躯干骨和四肢骨。各部分骨的名称、数目见下页表。
1.骨的形状
人体的骨由于存在部位和功能不同,形态也各异。按其形态特点可概括为下列四种(图2-1)。
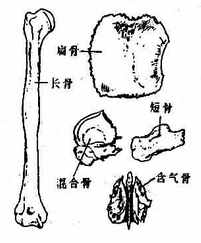
图2-1骨的形态
(一)长骨long bone
主要存在于四肢,呈长管状。可分为一体两端。体又叫骨干,其外周部骨质致密,中央为容纳骨髓的骨髓腔。两端较膨大,称为骺。骺的表面有关节软骨附着,形成关节面,与相邻骨的关节面构成运动灵活的关节,以完成较大范围的运动。
(二)短骨 short bone
为形状各异的短柱状或立方形骨块,多成群分布于手腕、足的后半部和脊柱等处。短骨能承受较大的压力,常具有多个关节面与相邻的骨形成微动关节,并常辅以坚韧的韧带,构成适于支撑的弹性结构。
(三)扁骨flat bone
呈板状,主要构成颅腔和胸腔的壁,以保护内部的脏器,扁骨还为肌肉附着提供宽阔的骨面,如肢带骨的肩胛骨和髋骨。
(四)不规则骨irregular bone
形状不规则且功能多样,有些骨内还生有含气的腔洞,叫做含气骨,如构成鼻旁窦的上颌骨和蝶骨等。
骨的名称、数目表
| 名 称 | 数 目 |
| 脑颅骨6种(额、顶、枕、筛、颞、蝶骨) 颅骨 面颅骨9种(上颌、下颌、鼻、泪、颧、犁、下鼻甲、腭、舌骨) | 8 15 |
| 椎骨(颈柱7;胸柱12;腰柱5;骶骨1;尾骨1) 躯干骨肋骨 胸骨 | 26 24 1 |
| 上肢带骨 肩胛骨 锁骨 自由上肢骨 肱骨 上肢骨 尺骨 桡骨 腕骨 掌骨 指骨 | 2 2 2 2 2 16 10 28 |
| 下肢带骨 髋骨 自由下肢骨 股骨 髌骨 下肢骨 胫骨 腓骨 跗骨 跖骨 趾骨 | 2 2 2 2 2 14 10 28 |
| 听小骨 | 6 |
2.骨的构造
骨以骨质为基础,表面复以骨膜,内部充以骨髓,分布于骨的血管、神经,先进入骨膜,然后穿入骨质再进入骨髓。
(一)骨质
骨质bone substance由骨组织构成。骨组织bony tissue含大量钙化的细胞间质和多种细胞-即骨细胞、骨原细胞、成骨细胞和破骨细胞。骨细胞数量最多,位于骨质内,其余的则位于骨质靠近骨膜的边缘部。骨质由于结构不同可分为两种:一种由多层紧密排列的骨板构成,叫做骨密质;另一种由薄骨板即骨小梁互相交织构成立体的网,呈海绵状,叫做骨松质。骨密质质地致密,抗压抗纽曲性很强;而骨松质则按力的一定方向排列,虽质地疏松但却体现出既轻便又坚固的性能,符合以最少的原料发挥最大功效的构筑原则。不同形态的骨,由于其功能侧重点不同,在骨密质和骨松质的配布上也呈现出各自的特色。以保护功能为主的扁骨,其内外两面是薄层的骨密质,叫做内板和外板,中间镶夹着当量的骨松质,叫做板障,骨髓即充填于骨松质的网眼中。以支持功能为主的短骨和长骨的骨骺,外周是薄层的骨密质,内部为大量的骨松质,骨小梁的排列显示两个基本方向,一是与重力方向一致,叫做压力曲线;另一则与重力线相对抗而适应于肌肉的拉力,叫做张力曲线,二者构成最有效的承担重力的力学系统。以运动功能见长的长管状骨骨干,则有较厚的骨密质,向两端逐渐变薄而与骺的薄层骨密质相续,在靠近骨骺处,内部有骨松质充填,但骨干的大部分骨松质甚少,中央形成大的骨髓腔。在承力过程中,长骨骨干的骨密质与骨骺的骨松质和相邻骨的压力曲线,共同构成与压力方向一致的统一功能系统(图2-2)。
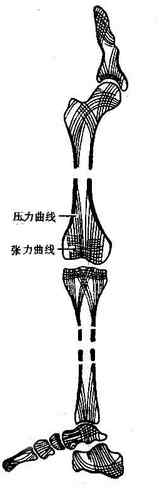
图2-2 骨小梁模式图
骨质在生活过程中,由于劳动、训练、疾病等各种因素的影响,表现出很大的可塑性,如芭蕾舞演员的足跖骨骨干增粗,骨密质变厚;卡车司机的掌骨和指骨骨干增粗;长期卧床的患者,其下肢骨小梁压力曲线系统变得不明显等。
(二)骨膜
骨膜periosteum由致密结缔组织构成,被覆于除关节面以外的骨质表面,并有许多纤维束伸入于骨质内。此外,附着于骨的肌腱、韧带于附着部位都与骨膜编织在一起。因而骨膜与骨质结合甚为牢固。骨膜富含血管、神经,通过骨质的滋养孔分布于骨质和骨髓。骨髓腔和骨松质的网眼也衬着一层菲薄的结缔组织膜,叫做骨内膜endosteum。骨膜的内层和骨内膜有分化成骨细胞和破骨细胞的能力,以形成新骨质和破坏、改造已生成的骨质,所以对骨的发生、生长、修复等具有重要意义。老年人骨膜变薄,成骨细胞和破骨细胞的分化能力减弱,因而骨的修复机能减退。
(三)骨髓
骨髓bone marrow是柔软的富于血管的造血组织,隶属于结缔组织。存在于长骨骨髓腔及各种骨骨松质的的网眼中,在胚胎时期和婴幼儿,所有骨髓均有造血功能,由于含有丰富的血液,肉眼观呈红色,故名红骨髓。约从六岁起,长骨骨髓腔内的骨髓逐渐为脂肪组织所代替,变为黄红色且失去了造血功能,叫做黄骨髓。所以成人的红骨髓仅存于骨松质的网眼内(图2-3)。
3.骨的化学成分和物理特征
骨不仅坚硬且具一定弹性,抗压力约为15kg/mm2,并有同等的抗张力。这些物理特性是由它的化学成分所决定的。骨组织的细胞间质由有机质和无机质构成,有机质由骨细胞分泌产生,约占骨重的1/3,其中绝大部分(95%)是胶原纤维,其余是无定形基质,即中性或弱酸性的糖胺多糖组成的凝胶。无机质主要是钙盐,约占骨重的2/3,主要成分为羟基磷灰石结晶,是一种不溶性的中性盐,呈细针状,沿胶原纤维的长轴排列。将骨进行锻烧,去除其有机质,虽然仍可保持原形和硬度,但脆而易碎。如将骨置于强酸中浸泡,脱除其无机质(脱钙),该骨虽仍具原形,但柔软而有弹性,可以弯曲甚至打结,松开后仍可恢复原状。
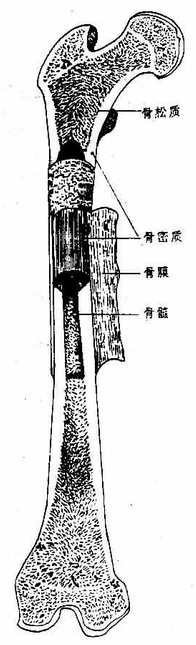
图2-3骨的构造模式图
有机质与无机质的比例随年龄增长而逐渐变化,幼儿骨的有机质较多,柔韧性和弹性大,易变形,遇暴力打击时不易完全折断,常发生柳枝样骨折。老年人有机质渐减,胶原纤维老化,无机盐增多,因而骨质变脆,稍受暴力则易发生骨折。
4.骨的表面标志
骨的表面由于肌腱、肌肉、韧带的附着和牵拉,血管、神经通过等因素的影响,形成了各种形态的标志,有些标志可以从体表清楚的看到或摸到,成为临床诊断和治疗中判断人体结构位置的重要根据。
(一)骨面的突起:由于肌腱或韧带的牵拉,骨的表面生有程度不同的隆起,其中明显突出于骨面的叫突;末端尖的叫棘;基底部较广逐渐凸隆的叫隆起,其表面粗糙不平的叫粗隆或结节,有方向扭转的粗隆叫转子;长线形的高隆起叫嵴;低而粗涩的叫线。
(二)骨面的凹陷:由于与邻位器官、结构相接触或肌肉附着的影响而形成。大而浅的光滑凹面叫窝,略小的凹叫小窝或小凹;长的叫沟;浅的如手指的压痕叫压迹。
(三)骨的腔洞:由于容纳某些结构或空气,或由于某些结构穿行所形成。一般将较大的空间称为腔、窦、房,小者叫小房;长的骨性通道叫管;腔或管的开口叫口或孔,边缘不完整的孔叫裂孔。
(四)骨端的标志:骨端圆形的膨大叫头或小头,多为被覆着软骨的关节面,头下方较狭细处叫颈;椭圆形的膨大叫髁;髁的最突出部分叫上髁。
此外,较平滑的骨面叫面,是肌肉的附着处;骨的边缘称缘,缘的缺口或凹入都叫切迹,是血管、神经或肌腱的通过处。
5.骨的发生和发育概况
骨发生于胚胎时的间充质。约在胎龄第8周,脊索的周围以及其它部分由间充质分化出胚性结缔组织,形成膜性骨。以后膜性骨的大部分被软骨所取代,再由软骨发展成骨;小部分则直接从膜性骨衍化为骨。由结缔组织膜或软骨衍化为骨的过程叫骨化。这一过程从胚胎时期开始,直至生后骨的发育完成为止。由膜骨化的叫原骨;由软骨衍化的骨叫次骨。
(一)膜化骨:
颅顶骨和面颅骨的发生属于此型。胚胎时期膜性骨的一定部位的细胞,分化出成团的成骨细胞,成骨细胞产生胶原纤维和基质,基质内钙盐渐沉积,形成骨组织小岛,叫做骨化中心。再由此中心向周围生成幅射状的骨梁,骨梁再生小梁并互相结合成网,网眼内充以胚性造血组织。膜性骨的表层部分形成骨膜,骨膜下还分化出一种破骨细胞,在成骨细胞不断造骨的同时,破骨细胞破坏已建成的骨质并将之吸收,在这样不断造骨又不断破坏骨的相反相成的矛盾运动中,骨不断生长的同时被改建和重建,使骨达到成体的形态。颅骨一般均由几个骨化点骨化然后愈合成一骨,其骨质的外层不断生成,内层不断破坏、吸收和改建,使颅腔的容积不断扩大。
(二)软骨化骨:
四肢骨(锁骨除外)和颅底骨的发生属于此型。胚胎早期在膜性骨的基础上形成与成体骨形状相似的软骨性骨,表面复以软骨膜。软骨化骨由软骨膜和软骨内同时进行。软骨膜化骨形成骨密质及其外层的骨膜;软骨内骨化形成骨松质及充填于其内的骨髓。长管状骨的骨化,首先是软骨体中间部的软骨膜内层分化出成骨细胞,由它产生细胞间质并有钙盐沉积,形成圆筒状的骨领。此时间充质和血管侵入软骨体中央,分化出造骨与破骨细胞,形成初级骨化中心,并由此向两端不断发展,在最初骨化中心部位由于破骨细胞将骨质破坏、吸收而产生空腔,即骨髓腔,侵入的间充质转化为红骨髓。到降生前后,软骨的两端也出现骨化中心,叫初级骨化中心,先进行软骨内化骨,然后进行软骨膜化骨,形成骨骺。当骨干和骨骺两者的骨化都接近完成时,中间仍保留一层软骨,叫做骺软骨。骨的发育基于两种机制:一是骺软骨不断增生,骨干端又不断骨化,使骨得以不断长长,直至20岁左右,骺软骨不再增长也被骨化,骨干与骨骺相连,二者的嵌接处形成一条粗糙的骺线;另一是骨膜内层不断地层层造骨与改建,其内部骨髓腔也不断造骨、破骨与改建,从而使骨干不断增粗、骨髓腔也不断的扩大。由于造骨和破骨互相矛盾互相制约的作用,使骨在长长变粗的同时,依据内、外环境诸多因素的影响,骨质的构筑得到不断的改建,使骨达到了以最少的原料而具有高度的韧性和硬度统一体的效能(图2-4)。短骨的骨化过程与长骨骨骺相似,但首先从软骨膜开始化骨,然后再进行软骨内化骨。
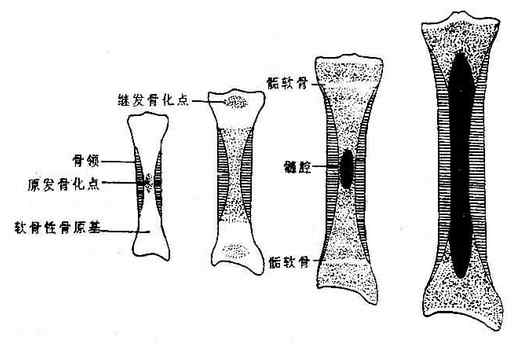
图2-4 长骨的发育模式图
二、骨连接
人体骨和骨之间藉助于结缔组织、软骨或骨连接起来。从连接形式上可分为直接连接(不动连接)和间接连接(可动连接,关节)两种。
1.直接连接
(一)韧带连接
两骨之间靠结缔组织直接连结的叫韧带连接。韧带ligament多呈膜状、扁带状或束状,由致密结缔组织构成。肉眼观呈白色,有光泽,附着于骨的地方与骨膜编织在一起,很难剥除,有的韧带由弹性结缔组织构成,肉眼观呈淡黄色,叫做黄韧带(如项韧带)。一般的韧带连接允许两骨间有极微的动度。但有些骨与骨之间,两直线缘相对或互以齿状缘相嵌,中间有少量结缔组织纤维穿入两侧的骨质中,使连结极为紧密,叫做缝,如颅骨的冠状缝和人字缝。
(二)软骨结合
相邻两骨之间以软骨相连接叫软骨结合。软骨组织属结缔组织的一种,呈固态有弹性,由大量的软骨细胞和间质构成,由于间质的成分不同,又有透明软骨、纤维软骨和弹力软骨的区分。第一助骨连于胸骨的软骨属透明软骨,而相邻椎骨椎体之间的椎间盘则由纤维软骨构成。由于软骨具有一定弹性,所以能做轻微的活动。有的软骨结合保持终生,而大部分软骨结合在发育过程中骨化变为骨结合。
(三)骨结合
由软骨结合经骨化演变而成,完全不能活动,如五块骶椎以骨结合融为一块骶骨。
2.间接连接-关节
关节joint一般由相邻接的两骨相对形成,如有三个以上的骨参加构成的叫做复关节。
(一)关节的基本构造。
构成关节的两骨相对的骨面上,被覆以软骨,形成关节面。周围包以结缔组织的被囊-关节囊,囊腔内含有少量滑液(图2-5)。
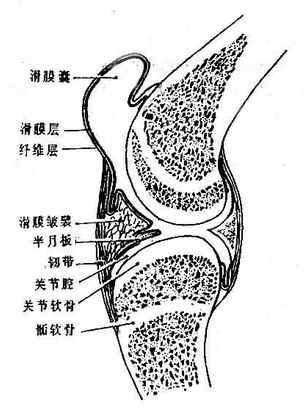
图2-5 关节的构造模式图
⑴关节面
构成关节两骨的相对面叫做关节面articular face,一般是一凸一凹互相适应。凸的叫做关节头,凹的称为关节窝。关节面为关节软骨articularcartilage所被覆,除少数关节(胸锁关节、下颌关节)的关节软骨是纤维软骨外,其余均为透明软骨。关节软骨使关节头和关节窝的形态更为适应,其表面光滑,面间有少许滑液,磨擦系数小于冰面,故使运动更加灵活,且由于软骨具有弹性,因而可承受负荷和减缓震荡。关节软骨无血管神经分布,由滑液和关节囊滑膜层血管渗透供给营养。
⑵关节囊
关节囊articular capsule包在关节的周围,两端附着于与关节面周缘相邻的骨面。关节囊可分为外表的纤维层和内面的滑膜层。纤维层由致密结缔组织构成,其厚薄、松紧随关节的部位和运动的情况而不同,此层有丰富的血管、神经和淋巴管分布。滑膜层薄而柔润,其构成以薄层疏松结缔组织为基础,内面衬以单层扁平上皮一间皮,周缘与关节软骨相连续。滑膜上皮可分泌滑液,滑液是透明蛋清样液体,略呈碱性,除具润滑作用外,还是关节软骨和关节盘等进行物质代谢的媒介。
⑶关节腔
关节腔由关节囊滑膜层和关节软骨共同围成,含少量滑液,呈密闭的负压状态,这种结构也体现了关节运动灵活性与稳固性的统一。
(二)关节的辅助结构
⑴韧带
韧带ligament由致密结缔组织构成,呈扁带状、圆束状或膜状,一般多与关节囊相连,形成关节囊局部特别增厚的部分,有的则独立存在。韧带的附着部与骨膜或关节囊相编织。韧带的主要功能是限制关节的运动幅度,增强关节的稳固性,其次是为肌肉或肌腱提供附着点,有的韧带如膝关节的髌韧带本身就是由肌腱延续而成的。此外尚有一些韧带位于关节内,叫关节(囊)内韧带,如股骨头圆韧带、膝交叉韧带等,它们的周围都围以滑膜层。
⑵关节盘
一些关节的关节腔内生有纤维软骨板,叫做关节盘articular disc。盘的周缘附着于关节囊,关节盘将关节腔分隔为上、下两部。它的作用是使关节头和关节窝更加适应,关节运动可分别在上、下关节腔进行,从而增加了运动的灵活性和多样化。此外它也具有缓冲震荡的作用。膝关节内的关节盘不完整,是两片半月形的软骨片,叫做半月板,其功能与关节盘相似。
⑶关节唇
关节唇articular labrum是由纤维软骨构成的环,围在关节窝的周缘,以加深关节窝,增加关节的稳固性。
⑷滑膜襞
滑膜襞plica synovialis是滑膜层突入关节腔所形成的皱襞。如襞内含脂肪组织则形成滑膜脂肪襞或脂垫。滑膜襞增大了滑膜的表面积,利于滑液的分泌和吸收,另外,在关节(尤其是负重较大的)运动时,起缓和冲撞和震荡的作用。
(三)关节的类型及其运动轴和运动方式
在肌肉收缩的牵拉下,骨沿着关节轴所规定的轨迹进行移位运动,关节起着枢纽的作用。关节的运动轴取决于关节面的形态,一般通过关节头的中心,假设三个互相垂直的水平冠状轴、水平矢状轴和垂直轴,关节头的形态是一定形态的线段围绕某个轴旋转所产生的轨迹,因此,根据关节头的形态将关节分为下列几种(图2-6):
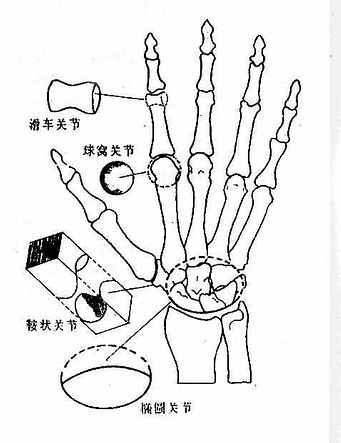
图2-6 关节的类型
(1)一轴性关节
a.滑车关节(屈戍关节):关节头呈滑车状,关节窝正中生有矢状方向的嵴,与关节头的沟相对应。仅能沿水平冠状轴做屈、伸运动,手的指间关节属于此型。屈flexion时两骨互相靠拢,角度变小;伸(extension)时两骨离开,角度增大。有的滑车关节关节头的滑车两端大小不一,关节窝上的嵴呈螺旋线状,叫做蜗状(螺旋)关节,其运动轴为斜冠状轴,运动方向为从外下向内上的斜线,即屈时偏向内侧,伸时偏向外侧,肘关节属此类型。
b.车轴关节:关节头呈圆型面,关节窝常与韧带相连形成环形,形同车轴与轴承,环枢正中关节和桡尺近侧关节属之。它仅能循长轴(垂直轴)做旋转(回旋)运动,旋内medialrotation时骨的前面转向内侧,反之骨的前面转向外侧叫做旋外lateralrotation。在上肢手背转向前方叫旋前,反之手背转向后方恢复标准姿势时叫旋后。
(2)二轴性关节
a.椭圆关节:关节头为椭圆球面,关节窝为椭圆形凹面,如桡腕关节。此关节可沿水平冠状轴(长轴)做屈伸运动,又可沿水平矢状轴(短轴)做收展运动。内收adduction时向正中面靠拢,外展abduction时则远离正中面。此外,还可进行两轴交替的环转运动,即运动整体呈圆锥形轨迹。
b.鞍状关节:相对两骨的关节面都是马鞍形,二者互为关节头和关节窝,可沿水平冠状轴做屈伸运动和水平矢状轴做收展运动。
(3)多轴性关节
a.球窝关节:关节头为球面,关节窝为球形凹,可以通过球心设无数个轴(直径),因此能做任何方向的运动。一般以三个互相垂直的典型轴来理解它的运动,即沿水平冠状轴的屈伸活动,沿水平矢状轴的收展运动以及沿垂直轴的旋内旋外运动。一般的球窝关节的关节头大而关节窝浅(如肩关节),其运动幅度较大;如果关节窝深,包绕关节头的1/2以上时,则其运动度受限,叫做杵臼关节(如髋关节)。
b.平面关节:相对两骨的关节面接近于平面,实际可理解为巨大球体或球窝的一小部分,故也属多轴关节。但一般它们的关节囊坚固且紧张,只能做范围很小的微动。腕骨间、跗骨间和椎间关节属于此型。
此外,两个或两上以上结构独立的关节,运动时必须互相配合才能完成的,叫做联合关节,如两侧的下颌关节和椎间关节等。
(四)关节的灵活性和稳固性因素
关节的结构体现出关节既具有灵活性因素又具有稳固性因素,二者在保证关节运动功能的实现中统一起来。在观察关节的各种结构时,要注意分析它们对关节运动的影响,首先,关节面的形态是决定关节运动轴和运动方式的结构基础,运动轴愈多,运动形式就愈多样化,愈灵活;其次,关节头和关节窝的面积差,也反映出运动的灵活与否,同类关节,两者的面积差愈大,运动幅度也愈大,反之面积差越少,则趋于稳固;如同为球窝关节,肩关节则以运动幅度大而灵活见长,而髋关节与之相比则以稳固性称著;再次,关节囊的厚薄、松紧,周围韧带和肌腱的状况也明显影响着关节的运动,关节囊坚韧,紧张,周围韧带和肌腱坚固,则使关节运动受限,从而增强其稳固性,反之,关节囊薄弱、松弛,周围韧带或肌腱较少,则运动幅度大而增加了灵活性,且此部位往往是关节易发生脱位之处。此外,关节内结构对关节运动也有明显的影响,如关节盘、半月板和滑液均可增加关节的灵活性,而关节内韧带则对运动有明显的制约,从而增加关节的稳固性。
三、骨骼肌
运动系统的肌肉muscle属于横纹肌,由于绝大部分附着于骨,故又名骨骼肌。每块肌肉都是具有一定形态、结构和功能的器官,有丰富的血管、淋巴分布,在躯体神经支配下收缩或舒张,进行随意运动。肌肉具有一定的弹性,被拉长后,当拉力解除时可自动恢复到原来的程度。肌肉的弹性可以减缓外力对人体的冲击。肌肉内还有感受本身体位和状态的感受器,不断将冲动传向中枢,反射性地保持肌肉的紧张度,以维持体姿和保障运动时的协调。
1.肌的构造和形态
人体肌肉众多,但基本结构相似。一块典型的肌肉,可分为中间部的肌腹和两端的肌腱。肌腹venter是肌的主体部分,由横纹肌纤维组成的肌束聚集构成,色红,柔软有收缩能力。肌腱tendo呈索条或扁带状,由平行的胶原纤维束构成,色白,有光泽,但无收缩能力,腱附着于骨处与骨膜牢固地编织在一起。阔肌的肌腹和肌腱都呈膜状,其肌腱叫做腱膜aponeurosis。肌腹的表面包以结缔组织性外膜,向两端则与肌腱组织融合在一起。
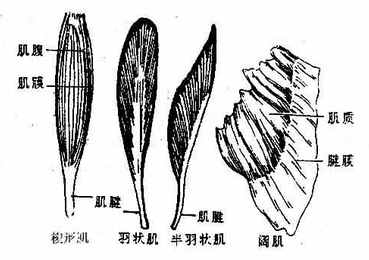
图2-7 肌的形态
肌的形态各异,有长肌、短肌、阔肌、轮匝肌等基本类型。长肌多见于四肢,主要为梭形或扁带状,肌束的排列与肌的长轴相一致,收缩的幅度大,可产生大幅度的运动,但由于其横截面肌束的数目相对较少,故收缩力也较小;另有一些肌有长的腱,肌束斜行排列于腱的两侧,酷似羽毛名为羽状肌(如股直肌),或斜行排列于腱的一侧,叫半羽状肌(如半膜肌、拇长屈肌),这些肌肉其生理横断面肌束的数量大大超过梭形或带形肌,故收缩力较大,但由于肌束短,所以运动的幅度小。短肌多见于手、足和椎间。阔肌多位于躯干,组成体腔的壁。轮匝肌则围绕于眼、口等开口部位。
2.肌肉的命名原则
肌肉可根据共形状、大小、位置、起止点、纤维方向和作用等命名。依形态命名的如斜方肌、菱形肌、三角肌、梨状肌等;依位置命名的如肩胛下肌、冈上肌、冈下肌、肱肌等;依位置和大小综合命名的有胸大肌、胸小肌、臀大肌等;依起止点命名的如胸锁乳突肌、肩胛舌骨肌等;依纤维方向和部位综合命名的有腹外斜肌、肋间外肌等;依作用命名的如旋后肌、咬肌等;依作用结合其它因素综合命名的如旋前圆肌、内收长肌、指浅屈肌等。了解肌的命名原则有助于对肌的理解和记忆。
3.肌的配布规律和运动时的相互关系
人体肌肉中,除部分止于皮肤的皮肌和止于关节囊的关节肌外,绝大部分肌肉均起于一骨,止于另一骨,中间跨过一个或几个关节。它们的排列规律是,以所跨越关节的运动轴为准,形成与该轴线相交叉的两群互相对抗的肌肉。如纵行跨越水平冠状轴前方的屈肌群和后方的伸肌群;分别从内侧和外侧与水平矢状轴交叉的内收肌群和具有外展功能的肌群;横行或斜行跨越垂直轴,从前方跨越的旋内(旋前)肌群和从后方跨越的旋外(旋后)肌群。一般讲几轴性关节就具有与几个运动轴相对应的对抗肌群,但也有个别关节,有的运动轴没有相应肌肉配布,如手的掌指关节,从关节面的形态看属于球窝关节,却只生有屈伸和收展两组对抗的肌肉,而没有与垂直轴交叉的回旋肌,所以该关节不能做主动的回旋运动,当然它有一定的被动的回旋能力。上述围绕某一个运动轴作用相反的两组肌肉叫做对抗肌,但在进行某一运动时,一组肌肉收缩的同时,与其对抗的肌群则适度放松并维持一定的紧张度,二者对立统一,相反相成。另外,在完成一个运动时,除了主要的运动肌(原动肌)收缩外,尚需其它肌肉配合共同完成,这些配合原动肌的肌肉叫协力肌。当然,肌肉彼此间的关系,往往由于运动轴的不同,它们之间的关系也是互相转化的,在沿此一轴线运动时的两个对抗肌,到沿彼一轴线运动时则转化为协力肌。如尺侧伸腕肌和尺侧屈腕肌,在桡腕关节冠状轴屈伸运动中,二者是对抗肌,而在进行矢状轴的收展运动时,它们都从矢状轴的内侧跨过而共同起内收的作用,此时二者转化为协力肌。此外,还有一些运动,在原动肌收缩时,必须另一些肌肉固定附近的关节,如握紧拳的动作,需要伸腕肌将腕关节固定在伸的位置上,屈指肌才能使手指充分屈曲将拳握紧,这种不直接参与该动作而为该动作提供先决条件的肌肉叫做共济肌。
4.肌的辅助装置
(一)筋膜
筋膜fascia可分为浅、深两层。浅筋膜superficial fascia为分布于全身皮下层深部的纤维层,有人将皮下组织全层均列属于浅筋膜,它由疏松结缔组织构成。内含浅动、静脉、浅淋巴结和淋巴管、皮神经等,有些部位如面部、颈部生有皮肌,胸部的乳腺也在此层内。
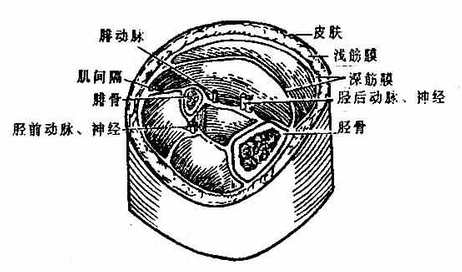
图2-8 小腿筋膜及肌间隔(右)
深筋膜profundal fascia又叫固有筋膜,由致密结缔组织构成,遍布全身,包裹肌肉、血管神经束和内脏器官。深筋膜除包被于肌肉的表面外,当肌肉分层时,固有筋膜也分层。在四肢,由于运动较剧烈,固有筋膜特别发达、厚而坚韧,并向内伸入直抵骨膜,形成筋膜鞘将作用不同的肌群分隔开,叫做肌间隔。在体腔肌肉的内面,也衬以固有筋膜,如胸内、腹内和盆内筋膜等,甚而包在一些器官的周围,构成脏器筋膜。一些大的血管和神经干在肌肉间穿行时,深筋膜也包绕它们,形成血管鞘。筋膜的发育与肌肉的发达程度相伴行,肌肉越发达,筋膜的发育也愈好,如大腿部股四头肌表面的阔筋膜,厚而坚韧。筋膜除对肌肉和其它器官具有保护作用外,还对肌肉起约束作用,保证肌群或单块肌的独立活动。在手腕及足踝部,固有筋膜增厚形成韧带并伸入深部分隔成若干隧道,以约束深面通过的肌腱。在筋膜分层的部位,筋膜之间的间隙充以疏松结缔组织,叫做筋膜间隙,正常情况下这种疏松的联系保证肌肉的运动,炎症时,筋膜间隙往往成为脓液的蓄积处,一方面限制了炎症的扩散,一方面浓液可顺筋膜间隙的通向蔓延。
(二)腱鞘和滑液囊
一些运动剧烈的部位如手和足部,长肌腱通过骨面时,其表面的深筋膜增厚,并伸向深部与骨膜连接,形成筒状的纤维鞘,其内含由滑膜构成的双层圆筒状套管,套管的内层紧包在肌腱的表面,外层则与纤维鞘相贴。两层之间含有少量滑液。因此肌腱既被固定在一定位置上,又可滑动并减少与骨面的摩擦。在发生中滑膜鞘的两层在骨面与肌腱间互相移行,叫做腱系膜,发育过程中腱系膜大部分消失,仅在一定部位上保留,以引导营养肌腱的血管通过。
(三)滑液囊
在一些肌肉抵止腱和骨面之间,生有结缔组织小囊,壁薄,内含滑液,叫做滑液囊synovialbursa,其功能是减缓肌腱与骨面的摩擦。滑液囊有的是独立封闭的,有的与邻近的关节腔相通,可视为关节囊滑膜层的突出物。
第二节 消化系统
消化系统digestive system由消化管和消化腺两大部分组成。消化管是一条自口腔延至肛门的很长的肌性管道,包括口腔、咽、食管、胃、小肠(十二指肠、腔肠、回肠)和大肠(盲肠、结肠、直肠)等部。消化腺有小消化腺和大消化腺两种。小消化腺散在于消化管各部的管壁内,大消化腺有三对唾液腺(腮腺、下颌下腺、舌下腺)、肝和胰,它们均借导管,将分泌物排入消化管内(图2-9)。
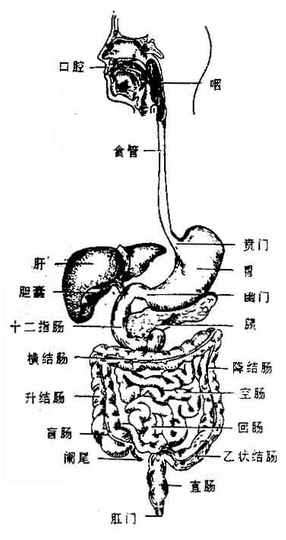
图2-9 消化系统全貌
消化系的功能是消化食物、吸收养料、水分和无机盐并排出残渣(粪便),包括物理性消化和化学性消化。物理性消化是指消化管对食物的机械作用包括咀嚼、吞咽和各种形式的蠕动运动以磨碎食物,使消化液充分与食物混合,并推动食团或食糜下移等。化学性消化是指消化腺分泌的消化液对食物进行化学分解而言,如把蛋白质分解为氨基酸,淀粉分解为葡萄糖,脂肪分解为脂肪酸和甘油,这些分解后的营养物质被小肠(主要是空肠)吸收,进入血液和淋巴。残渣通过大肠排出体外。此外,口腔、咽等还与呼吸、发音和语言活动有关。
一、口腔
口腔oral cavity是以骨性口腔为基础形成的,前方的开口叫口裂,由上下唇围成;后方以咽峡和咽交通;上壁(顶)是腭;下壁是口底;两侧壁叫颊。整个口腔被上、下牙弓(包括牙槽突、牙龈和牙列)分隔为前、后两部;前部叫口腔前庭,后部叫固有口腔。在上、下牙列咬合时,两部可通过两则第三磨牙后方的间隙相通,在牙关紧闭时可经此间隙插管或注入营养物质。口腔内有牙齿和舌,并有三对唾液腺开口于口腔粘膜表面。
1.口腔各壁
口唇和颊互相连续,都是以肌肉为基础,外面覆以皮肤,内面衬以口腔粘膜构成的。口唇内的肌肉是环绕口裂的口轮匝肌,颊的基础是颊肌,都属于面部的表情肌。上、下唇两端的结合部叫口角,口角外方和鼻翼外侧之间的皮沟叫鼻唇沟,为上唇和颊的分界。上唇外面正中的纵行浅沟叫人中,急救时常在此处针刺。
口底是以舌骨上肌群(下颌舌骨肌和颏舌骨肌)为基础构成的。内面覆以粘膜,口底粘膜薄而松软,粘膜下有大量的疏松结缔组织,所以粘膜容易移动。在口底正中线上有一粘膜皱襞叫舌系带,连于下颌牙龈内面和舌下面之间。系带的两侧各有一粘膜隆起叫舌下肉阜,是下颌下腺和舌下腺导管的开口处(图2-11)。
腭palate构成口腔的顶壁,包括硬腭(前2/3)和软腭(后1/3)两部分。硬腭分隔口腔和鼻腔,由上颌骨腭突和腭骨水平部覆以粘膜构成,粘膜和骨膜结合紧密。软腭是硬腭向后下方延伸的软组织部分,由一些小横纹肌包以粘膜构成,其后缘游离,垂向后下方呈帆状,故又叫做腭帆,软腭后缘中央有一乳头样突起叫悬雍垂。悬雍垂两侧各有两条弓状皱襞,前方的叫腭舌弓,延伸到舌根的侧缘;后方的叫腭咽弓,向下延伸至咽的侧壁。两弓之间的凹窝,容纳腭扁桃体。软腭后缘、两侧腭舌弓和舌根共同围成的空间叫咽峡,是口腔通向咽的门户(图2-10)。咽峡的大小经常改变,吸气时腭帆下降,吞咽食物时腭帆提向上方,其后缘接触咽后壁,暂时阻断咽腔鼻部和口部的交通。此时咽峡特别扩大。
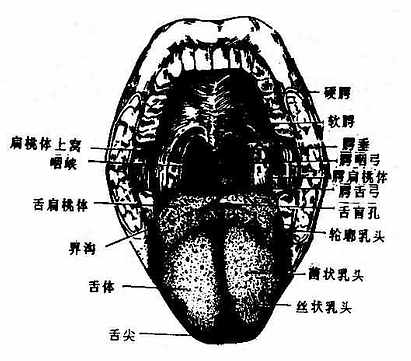 |
| 图2-10 口腔前面观 |
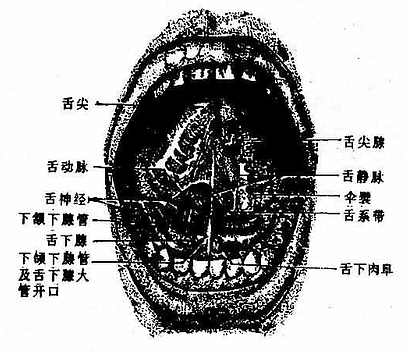 |
| 图2-11 口腔底和舌下面 |
2.牙
牙teeth是人体最坚硬的结构,嵌于上、下颌骨的牙槽内。呈弓状排列成上牙弓和下牙弓。牙具有机械加工(咬切、撕裂、磨碎)食物和辅助发音的作用。
每个牙(图2-12)均可分为三部分,露出于口腔内的叫牙冠,嵌于牙槽内的叫牙根,介于两者之间狭细的部分叫牙颈。牙主要由牙质构成。在牙冠,牙质外面还另有光亮坚硬的釉质,牙根的表面覆有粘合质。牙内部的空腔叫牙腔或髓腔,牙根的内部特别叫做牙根管,牙根管末端的小孔叫牙根尖孔。牙的神经、血管通过牙根尖孔和牙根管至牙腔,与结缔组织共同组成牙髓,当牙髓发炎时常引起剧烈疼痛。
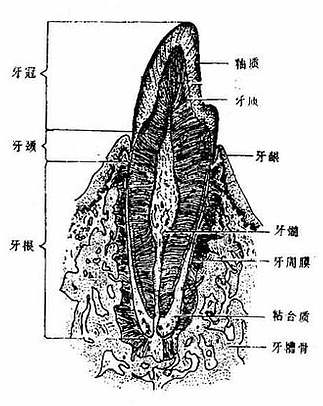
图2-12 牙的构造模式图
牙周组织包括牙周膜、牙槽骨和牙龈三部分。牙周膜是介于牙和牙槽骨之间的致密结缔组织,藉之将牙和牙槽骨紧密结合,固定牙根,并能缓解咀嚼时的压力。牙槽骨是牙根周围牙槽突的骨质。牙龈是紧贴牙槽骨外面的口腔粘膜,富含血管,其游离缘附于牙颈。
人类的牙由于杂食而具有不同的形态特点。切牙的牙冠呈扁平凿子形;尖牙的牙冠呈锥形;前磨牙的牙冠呈立方形,咬合面上有2-3个结节,以上各牙均各有一个牙根;磨牙的牙冠大,也为立方形,咬合面上有4-5个结节,下颌磨牙有两个或三个牙根,上颌磨牙有三个牙根。
人的一生中先后有两组牙萌生,第一次发生的叫乳牙,一般自生后6个月开始萌生,3岁初出齐,6-7岁开始脱落;第2次发生的叫恒牙,6-7岁起开始长出第一磨牙,13-14岁出齐并替换乳牙,只有第三磨牙一般在17-25岁或更晚些长出叫做智牙,也有终生不萌出者。
乳牙和恒牙的萌出时间
| 名称 | 时间 | |
| 乳牙 | 恒牙 | |
| 中切牙 | 6-8个月 | 6-8岁 |
| 侧切牙 | 7-9个月 | 7-9岁 |
| 尖牙 | 16-20个月 | 9-12岁 |
| 第一(前)磨牙 | 12-15个月 | 10-12岁 |
| 第二(前)磨牙 | 20-30个月 | 10-12岁 |
| 第一磨牙 | 6-7岁 | |
| 第二磨牙 | 11-14岁 | |
| 第三磨牙 | 17-25岁或更晚 | |
乳牙(图2-13)共20个,上、下颌左右各5个。恒牙(图2-14)共32个,上、下颌左右各8个。临床上为了便于记录病牙的位置,常以“![]() ”符号划分四区表示上、下颌左、右侧的牙位,并以罗马数字(乳牙)或阿拉柏数字(恒牙)分别表示从中切牙至最后磨牙的序号,如“
”符号划分四区表示上、下颌左、右侧的牙位,并以罗马数字(乳牙)或阿拉柏数字(恒牙)分别表示从中切牙至最后磨牙的序号,如“![]() ”代表右上颌的乳尖牙;“
”代表右上颌的乳尖牙;“![]() ”代表左下颌第一恒磨牙。
”代表左下颌第一恒磨牙。
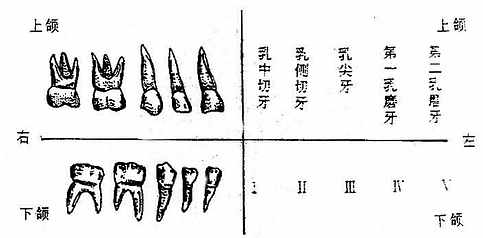
图2-13乳牙的形态、名称
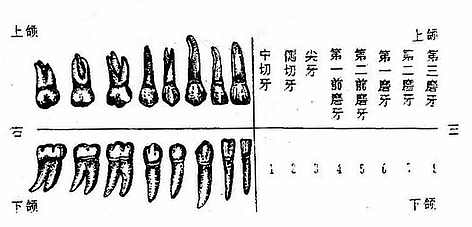
图2-14 恒牙的形态、名称
3.舌
舌tongue是以骨骼肌为基础,表面覆以粘膜而构成。具有搅拌食物、协助吞咽、感受味觉和辅助发音等功能。
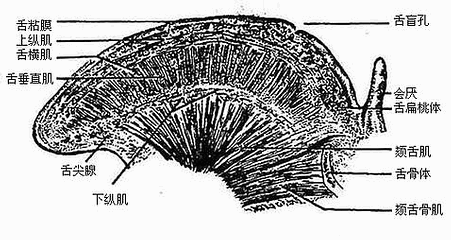
舌分为上、下两面。上面(图2-10)又叫舌背,舌背上有一向前开放的“V”型沟叫界沟,将舌分为前2/3的舌体和后1/3的舌根。舌体的前端叫舌尖,舌根对向口咽部。舌下面较舌背短,粘膜光滑而松软,与口底粘膜相续,在正中线上的粘膜皱襞即舌系带。
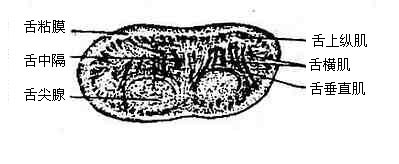
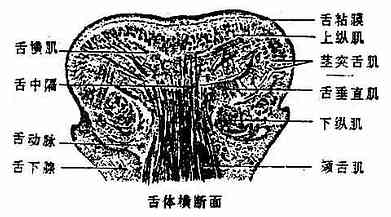
舌粘膜:舌体粘膜上有密集的小突起叫舌乳头,根据其形态可将舌乳头分为4类:①丝状乳头:细而长,呈白色丝绒状,遍布舌体表面,由于其浅层上皮细胞不断角化脱落,并和食物残渣共同附着在舌粘膜的表面形成舌苔,健康人舌苔很淡薄。②菌状乳头:散在于丝状乳头之间,顶端稍膨大而钝圆,肉眼看呈红色点状。③叶状乳头:位于舌侧缘后部,呈皱襞状,人类不发达。④轮廓乳头:最大,约有7-11个,排列在界沟的前方,乳头顶端特别膨大,呈圆盘状,周围有环状沟环绕。轮廓乳头、菌状乳头、叶状乳头以及软腭、会厌等处的粘膜上皮中有味觉感受器——味蕾。舌根部的粘膜内含有许多淋巴组织集团,使粘膜表面形成许多隆起叫舌扁桃体。
舌肌:舌肌可分为舌内肌和舌外肌二类。舌内肌(图2-16)的起、止都在舌内,由上下垂直、前后纵行和左右横行等不同方向的肌纤维束组成,且互相交错,收缩时可改变舌的形状。舌外肌(图2-15)是指起于舌外、止于舌的肌肉,包括:①颏舌肌,起于下颌骨体内面中点的两侧,肌纤维呈扇形向舌内放散,两侧颏舌肌同时收缩,使舌伸出,该肌一侧收缩,舌伸出时舌尖偏向对侧。②舌骨舌肌,起于舌骨,收缩时牵舌向后下外侧;③茎突舌肌,起于颞骨茎突,可牵舌向后上方。舌内、外肌共同协调活动,使舌能向各方灵活运动。
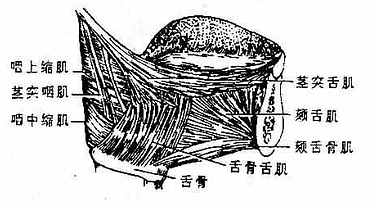
图2-15 舌外肌
 |
 |
 |
|
| 图2-16 舌的纵、横断面 | |
4.唾液腺
口腔内有大、小两种唾液腺salivary glands。小唾液腺散在于各部口腔粘膜内(如唇腺、颊腺、腭腺、舌腺)。大唾液腺包括腮腺、下颌下腺和舌下腺三对(图2-17),它们是位于口腔周围的独立的器官,但其导管开口于口腔粘膜。
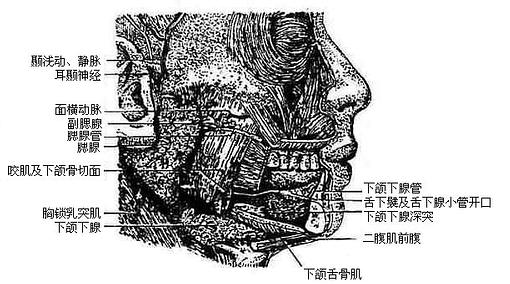
图2-17 唾液腺(右)
腮腺parotid gland:最大,略呈三角楔形,位于外耳道前下方,咬肌后部的表面,腺的后部特别肥厚,深入到下颌后窝内。由腺的前端靠近上缘处发出腮腺管,在距颧弓下方约一横指处经咬肌表面前行,绕过咬肌前缘转向深部,穿过颊肌开口于颊部粘膜,开口处形成一个粘膜乳头,恰和上颌第二磨牙相对。
下颌下腺submandibular gland:略呈卵圆形,位于下颌下三角内,下颌骨体和舌骨舌肌之间。由腺的内面发出下颌下腺管,沿口底粘膜深面前行,开口于舌下肉阜。
舌下腺sublingual gland:最小,细长而略扁。位于口底粘膜深面。其排泄管有大小两种小管约有5-15条,直接开口于口底粘膜;大管另一条常与下颌下腺管汇合或单独开口于舌下肉阜。
唾液腺分泌唾液,可湿润口腔,有利于吞咽和说话。人唾液中含有淀粉酶,能初步分解食物中的淀粉。
二、咽
咽pharynx是一个上宽下窄、前后略扁的漏斗形肌性管(图2-18),上端附着于颅底,下端平环状软骨弓(第6颈柱下缘平面)续于食管,全长约12厘米。后壁平整,前壁不完整,与鼻腔、口腔和喉腔相通。据此,以软腭和会厌上缘平面为界,咽腔可分为鼻咽部、口咽部和喉咽部。咽腔是呼吸道和消化道的共同通道。在鼻咽部的侧壁上有咽鼓管咽口,经咽鼓管与中耳鼓室相通。
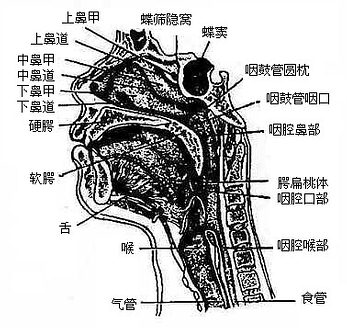
图2-18 头正中矢状断面(右侧观)
咽壁由粘膜、粘膜下膜、肌膜(图2-19)和外膜组成。肌膜由属于横纹肌的咽缩肌和咽提肌互相交织而成,各咽缩肌由上而下依次收缩,将食团推向食管。咽提肌收缩时可使咽、喉上提,协助吞咽。
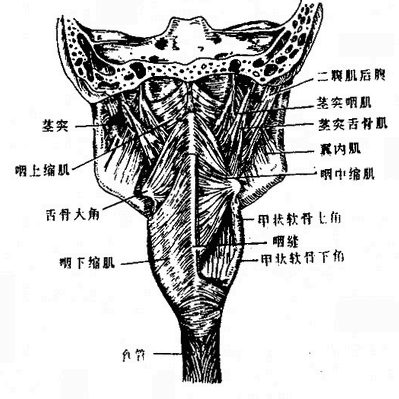
图2-19 咽肌后面观
三、食管
食管esophagus是一个前后压扁的肌性管,位于脊柱前方,上端在第6颈椎下缘平面与咽相续,下端续于胃的贲门,全长约25厘米,依其行程可分为颈部、胸部和腹部三段。食管全程有三处较狭窄:第一个狭窄位于食管和咽的连接处,距中切牙约15厘米;第二个狭窄位于食管与左支气管交叉处,距中切牙约25厘米;第三狭窄为穿经膈肌处。这些狭窄处异物容易滞留,也是肿瘤好发部位。
食管具有消化管典型四层结构,由粘膜、粘膜下膜、肌膜和外膜组成。食管空虚时,前后壁贴近,粘膜表面形成7-10条纵行皱襞,当食团通过时,肌膜松弛,皱襞平展。食管肌膜由外层纵行、骨层环行的肌纤维组成。肌膜上1/3为横纹肌,下1/3为平滑肌,中1/3横纹肌和平滑肌相混杂,食管起端处环行肌纤维较厚,可起到括约肌作用。外膜为疏松结缔组织。整个食管管壁较薄,仅0.3-0.6厘米厚,容易穿孔。
[附]吞咽动作
吞咽动作是指食团由舌背经咽和食管进入胃的过程。舌背上的食团由于舌肌收缩贴靠硬腭,将食团经咽峡推向咽腔,此时软腭抬起,咽后壁向前,阻断口咽部和鼻咽部的交通,防止食团进入鼻咽部,舌骨被肌肉收缩而上提并带动喉向前上方移动,舌根被提向后上方,会厌下落,遮盖喉口,因而,当食团经过咽腔的一瞬间呼吸停止。食团进入咽和食管,由于肌肉由上向下依次收缩推动食团下行,最后通过贲门入胃。整个吞咽过程包括两个阶段:第一阶段是舌、腭肌肉有意识地收缩压挤食团经咽峡入咽腔;第二阶段是食团由咽经食管入胃,完全是反射性活动。
四、胃
胃stomach是消化管的最膨大部分(图2-20),由食管送来的食团暂时贮存胃内,进行部分消化,到一定时间后再送入十二指肠,此外胃还有内分泌的机能。胃大部分位于腹上部的左季肋区。上端与食管相续的入口叫贲门,下端连接十二指肠的出口叫幽门。上缘凹向右上方叫胃小弯,下缘凸向左下方叫胃大弯,贲门平面以上向左上方膨出的部分叫胃底,靠近幽门的部分叫幽门部;胃底和幽门部之间的部分叫体。
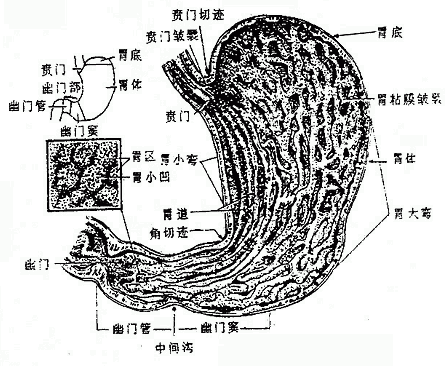
图2-20 胃的形态、分部及粘膜
胃壁由粘膜、粘膜下膜、肌膜和浆膜四层构成。粘膜上皮为柱状上皮。上皮向粘膜深部下陷构成大量腺体(胃底腺、贲门腺、幽门腺),它们的分泌物混合形成胃液,对食物进行化学性消化。粘膜在幽门处由于覆盖幽门括约肌的表面而形成环状的皱襞叫幽门瓣。胃肌膜由三层平滑肌构成,外层纵形,中层环形,内层斜行,其中环形肌最发达,在幽门处特别增厚形成幽门括约肌。幽门括约肌和幽门瓣具有控制胃内容物排入十二指肠以及防止肠内容物逆流回胃的作用。
五、小肠
小肠small intestine是消化管中最长的一段,成人全长约5-7米。上端从幽门起始,下端在右髂窝与大肠相接,可分为十二指肠、空肠和回肠三部分。12指肠固定在腹后壁,空肠和回肠形成很多肠袢,蟠曲于腹膜腔下部,被小肠系膜系于腹后壁,故合称为系膜小肠。小肠是食物消化、吸收的主要部位。
十二指肠duodenum上端起自幽门、下端在第2腰椎体左侧,续于空肠,长约25-30厘米,呈马蹄铁形包绕胰头。在十二指肠中部(降部)的后内侧壁上有胆总管和胰腺管的共同开口(图2-21),胆汁和胰液由此流入小肠。空肠jejunum约占空回肠全长的2/5,主要占据腹膜腔的左上部,回肠ileum占远侧3/5,一般位于腹膜腔的右下部。腔肠和回肠之间并无明显界限,在形态和结构上的变化是逐渐改变的。
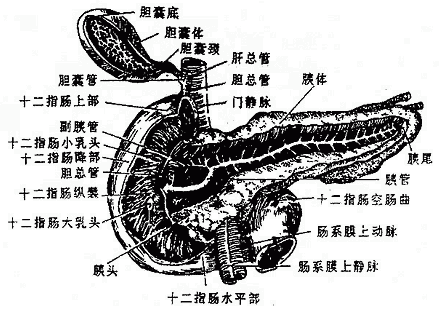
图2-21 十二指肠和胰
小肠粘膜,特别是空肠,具有许多环状皱襞和绒毛,大大扩大了粘膜的表面积,有利于营养物质的消化和吸收。粘膜下层中有由表层上皮下陷形成的肠腺,开口于粘膜表面,分泌肠液。胰液和肠液中含有多种消化酶,借以分解蛋白质、糖和脂肪。胆汁有助于脂肪的消化和吸收。蛋白质、糖和脂肪必须分解为结构简单的物质,方能通过肠绒毛的柱状上皮细胞进入血液和淋巴,也可通过上皮细胞间隙进入毛细血管和毛细淋巴管。小肠的肌膜由内环、外纵两层平滑肌组成,在回肠末端突入大肠处环形肌增厚,外覆粘膜形成两个半月形的皱襞叫回盲瓣,具有括约肌的作用。外膜由结缔组织构成,空回肠表面覆以腹膜脏层,叫做浆膜。
六、大肠
大肠large intestine是消化管最后的一段,长约1.5米,起自右髂窝,终于肛门,可分为盲肠、结肠和直肠三段。大肠的主要机能是吸收水分,将不消化的残渣以粪便的形式排出体外。
盲肠cecum是大肠的开始部(图2-22),位于右髂窝内,左接回肠,上通升结肠。在盲肠的后内壁伸出一条细长的阑尾vermiformappendix,其末端游离,一般长6-8厘米,内腔与盲肠相通,它是盲肠末端在进化过程中退化形成的。
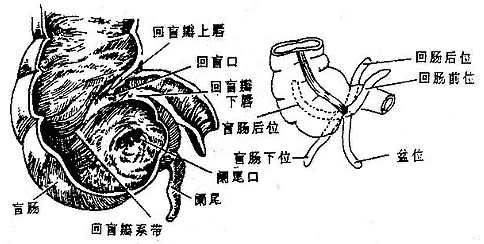
图2-22 盲肠内腔及阑尾炎
结肠colon围绕在空回肠的周围,可分为升结肠、横结肠、降结肠和乙状结肠四部分。升结肠是盲肠向上延续的部分,至肝右叶下方弯向左形成横结肠。横结肠左端到脾的下部,折向下至左髂嵴的一段叫降结肠。左髂嵴平面以下的一段结肠位于腹下部和小骨盆腔内,肠管弯曲,叫乙状结肠,在第3骶椎平面续于直肠。
直肠rectum位于盆腔内(图2-23),全长约15-16厘米,从第3骶椎平面贴骶尾骨前面下行,穿盆膈终于肛门,盆膈以下的一段又叫肛管analcanal,长约3-4厘米。直肠的肌膜和其它部分一样,也是由外纵、内环两层平滑肌构成。环形肌在肛管处特别增厚,形成肛门内括约肌。围绕肛门内括约肌的周围有横纹肌构成的肛门外括约肌,括约肌收缩可阻止粪便的排出。
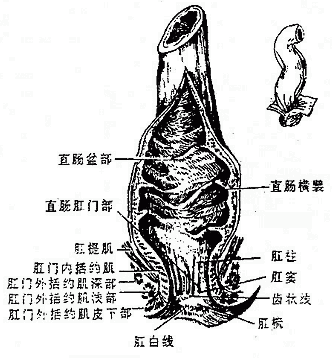
图2-23 直肠和肛管
七、肝
肝liver是人体中最大的腺,成人的肝约重1.5kg。位于右季肋部和腹上部。肝具有分泌胆汁、贮存糖原,解毒和吞噬防御等功能,在胚胎时期还有造血功能。
肝质软而脆,呈红褐色。受到暴力打击时容易破裂引起大出血。肝上面膨隆(图2-24),对向膈,被镰状韧带分为左、右两叶,右叶大而厚,左叶小而薄。肝的下面(图2-25)朝向左下方,邻接腹腔一些重要脏器,故又叫脏面,脏面的中央有一横裂叫肝门,为肝管、肝动脉、门静脉、淋巴管和神经出入肝的门户。
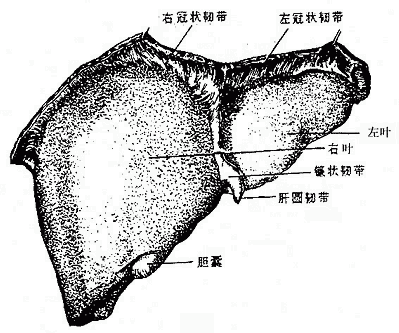
图2-24 肝的上面
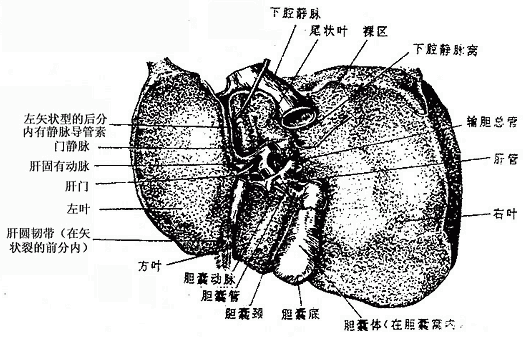
图2-25 肝的下面
肝是由50万-100万个基本结构单位——肝小叶构成的(图2-26)。肝小叶呈六角柱状。肝小叶的中央有一中央静脉,中央静脉的周围有大致呈放射状排列的肝细胞板(肝板),肝板之间为肝血窦,相邻肝细胞之间有微细的胆小管。胆小管汇集成稍大的管道,再逐级汇集成更大的管道,最后形成左、右肝管经肝门出肝。肝细胞分泌的胆汁进入胆小管,经各级胆管和肝管流出。门静脉和肝动脉入肝后反复分支,最终与肝血窦相连接,在此与肝细胞进行物质代谢。
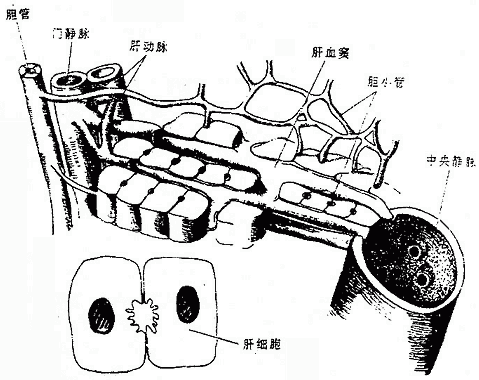
图2-26 肝的结构
肝血窦中的血液经中央静脉及各级静脉,最后由肝静脉出肝,汇入下腔静脉。
胆汁从肝管出肝后并不立即直接流入十二指肠,而是首先贮存于胆囊内,间断性地排放入十二指肠。胆汁流入十二指肠前在肝外流经的管道总称为肝外胆道系统,包括肝管、肝总管、胆囊管、胆囊和胆总管(图2-27)。
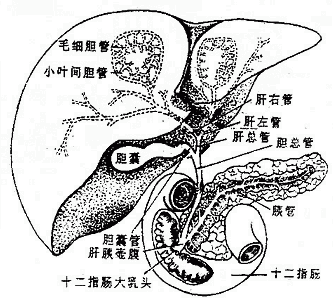
图2-27 胆囊系统模式图
八、胰
胰pancreas是人体的第二大腺(图2-21),横跨在第1、2腰椎的前面,质地柔软,呈灰红色,可分为头、体、尾三部。胰由外分泌部和内分泌部两部分组成,外分泌部的腺细胞分泌胰液,经各级导管,流入胰腺管,胰腺管与胆总管共同开口于十二指肠。胰液中含有多种消化酶,对消化食物起重要作用。内分泌部是指散在于外分泌部之间的细胞团——胰岛,它分泌的激素直接进入血液和淋巴,主要参与糖代谢的调节。
第三节 呼吸系统
呼吸系统respiratory system是执行机体和外界进行气体交换的器官,由呼吸道和肺二部分组成(图2-28)。呼吸道包括鼻腔、咽、喉、气管和支气管,临床上将鼻腔、咽、喉叫上呼吸道,气管和支气管叫下呼吸道,呼吸道的壁内有骨或软骨支持以保证气流的畅通。肺主要由支气管反复分支及其末端形成的肺泡共同构成,气体进入肺泡内,在此与肺泡周围的毛细血管内的血液进行气体交换。吸入空气中的氧气,透过肺泡进入毛细血管,通过血液循环,输送到全身各个器官组织,供给各器官氧化过程的所需,各器官组织产生的代谢产物,如CO2再经过血液循环运送到肺,然后经呼吸道呼出体外。
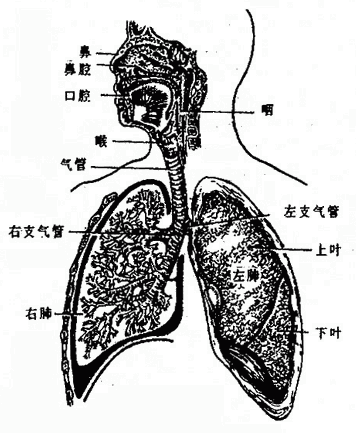
图2-28 呼吸系统全貌
一、鼻
鼻nose是呼吸道的起始部分,能净化吸入的空气并调节其温度和湿度,它也是嗅觉器官,还可辅助发音。鼻包括外鼻、鼻腔和鼻旁窦三部分。
1.外鼻
外鼻是指突出于面部的部分,由骨和软骨为支架(图2-29),外面覆以皮肤构成。上端较窄,位于两眼之间叫鼻根,下端高突的部分叫鼻尖,中央的隆起部叫鼻背,鼻尖两侧向外方膨隆的部分叫鼻翼。
鼻尖和鼻翼处的皮肤较厚,富含皮脂腺和汗腺,与深部皮下组织和软骨膜连接紧密,容易发生疖肿,故发炎时,局部肿胀压迫神经末梢,可引起较剧烈疼痛。
2.鼻腔
鼻腔nasal cavity以骨性鼻腔和软骨为基础,表面衬以粘膜和皮肤而构成。鼻腔由鼻中隔分为左、右两腔,前方经鼻孔通外界,后方经鼻后孔通咽腔。每侧鼻腔可分为鼻前庭和固有鼻腔两个部分。
鼻前庭是指由鼻翼所围成的扩大的空间,内面衬以皮肤,生有鼻毛,有滞留吸入尘埃的作用,此外皮肤与软骨膜紧密相贴,所以发生疖肿时,疼痛甚剧。

图2-29 外鼻软骨
固有鼻腔是指鼻前庭以后的部分,后借鼻后孔通咽,其形态与骨性鼻腔基本一致,由骨和软骨覆以粘膜而成。每侧鼻腔有上、下、内、外四个壁。上壁(顶)较狭窄,与颅前窝相邻,由鼻骨、额骨、筛骨筛板和蝶骨构成,筛板的筛孔有嗅神经穿过,下壁(底)即口腔顶,由硬腭构成。内侧壁为鼻中隔,由骨性鼻中隔和鼻中隔软骨共同构成,鼻中隔多偏向一侧,偏向左侧者多见。在鼻中隔前下部的粘膜内有丰富的血管吻合丛,约90%的鼻出血(鼻衄)发生于此,临床上叫易出血区。外侧壁(图2-30)上有三个突出的鼻甲,由上而下依次叫上鼻甲、中鼻甲和下鼻甲,各鼻甲下方的间隙分别叫上鼻道、中鼻道和下鼻道。上鼻甲的后上方的凹窝叫蝶筛隐窝。各鼻甲与鼻中隔之间的间隙叫总鼻道。切除中鼻甲后,在中鼻道中部可见一个凹向上的弧形裂隙叫半月裂孔,裂孔上方的圆枕形隆起叫筛泡。在中、上鼻道和蝶筛隐窝有鼻旁窦开口,下鼻道有鼻泪管开口。
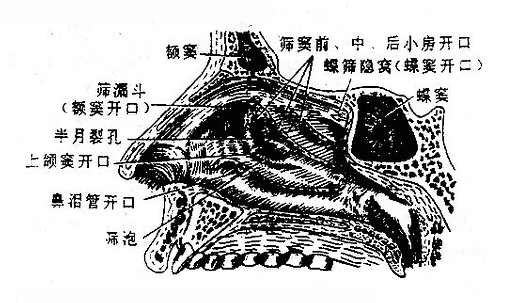
图2-30 鼻腔外侧壁(鼻甲切除)
固有鼻腔粘膜按其性质可分为嗅部和呼吸部。嗅部粘膜覆于上鼻甲以上及其相对的鼻中隔部分,呈淡黄色或苍白色,内含嗅细胞,能感受气味的刺激。其余部分覆以粉红色的呼吸部粘膜,粘膜内含丰富的毛细血管和粘液腺,上皮有纤毛,可净化空气并提高吸入空气的温度和湿度。
3.鼻旁窦
鼻旁窦由骨性鼻旁窦表面衬以粘膜构成,鼻旁窦粘膜通过各窦开口与鼻腔粘膜相续。鼻旁窦对发音有共鸣作用,也能协助调节吸入空气的温度和湿度。由于鼻腔和鼻旁窦的粘膜相延续,鼻腔炎症可引起鼻旁窦发炎。
四对鼻旁窦中上颌窦最大,位于上颌骨体内,上壁是眶下壁,较薄,当上颌窦炎或肿瘤时,常可破坏骨质侵入眶内;下壁邻近上颌磨牙,紧邻骨质菲薄的牙根,故牙根感染常波及上颌窦;前壁在眶下孔下方处较薄,进行上颌窦手术时即由此处凿开;内侧壁为鼻腔外侧壁,邻近中、下鼻道,在下鼻道前上部骨质较薄,上颌窦穿刺即由此处刺入。上颌窦开口于半月裂孔的后部,由于开口位置较高,所以上颌窦发炎化脓时引流不畅,易造成窦内积脓。额窦开口于半月裂孔前端。筛窦开口于中鼻道和上鼻道。蝶窦开口于蝶筛隐窝。
二、喉
喉larynx是呼吸道,也是发声器官,位于颈前部,相当于第4-6颈椎体范围。女性略高于男性、小儿略高于成人。上方以韧带和肌肉系于舌骨,下方续于气管,故吞咽时喉可向上移动。前面覆以皮肤、颈筋膜和舌骨下肌群。后方与咽紧密相连,其后壁即喉咽腔前壁。两侧有颈部血管、神经和甲状腺侧叶。
由于发声机能的分化,喉的结构比较复杂,它是以软骨支架为基础(图2-31),贴附肌肉,内面衬以粘膜构成的。(详细结构见后述)。软骨支架围成喉腔,向上经喉口与咽相通,向下与气管内腔相续。喉腔的中部,有上、下二对自外侧壁突入腔内的粘膜皱襞,下面的一对叫声襞(声带),两侧声襞之间的窄隙叫声门裂,当两侧声襞并拢,由于气流冲击引起声襞振动而发声。
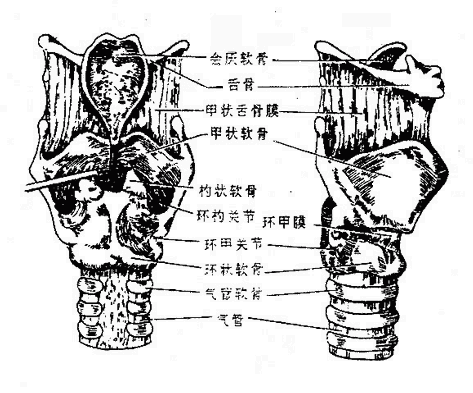
图2-31 喉的软骨支架及连接
三、气管和支气管
气管trachea和支气管bronchi均以软骨、肌肉、结缔组织和粘膜构成。软骨为“C”字形的软骨环,缺口向后,各软骨环以韧带连接起来,环后方缺口处由平滑肌和致密结缔组织连接,保持了持续张开状态。管腔衬以粘膜,表面覆盖纤毛上皮,粘膜分泌的粘液可粘附吸入空气中的灰尘颗粒,纤毛不断向咽部摆动将粘液与灰尘排出,以净化吸入的气体。
气管上端平第6颈椎体下缘与喉相连,向下至胸骨角平面分为左、右支气管为止,成人全长约10-13厘米,含15-20个软骨环。分杈处叫气管杈。根据行程,气管可分为颈、胸两段,颈段较浅表,在胸骨颈静脉切迹上方可以摸到。
左、右支气管从气管分出后,斜向下外方进入肺门。两支气管之间的夹角约为65°—85°。左支气管细而长,比较倾斜;右支气管短而粗,较为陡直。因而异物易落入右支气管。
四、肺
肺lungs是进行气体交换的器官,位于胸腔内纵隔的两侧,左右各一。
肺上端钝圆叫肺尖,向上经胸廓上口突入颈根部,底位于膈上面,对向肋和肋间隙的面叫肋面,朝向纵隔的面叫内侧面,该面中央的支气管、血管、淋巴管和神经出入处叫肺门,这些出入肺门的结构,被结缔组织包裹在一起叫肺根。左肺由斜裂分为上、下二个肺叶,右肺除斜裂外,还有一水平裂将其分为上、中、下三个肺叶。
肺是以支气管反复分支形成的支气管树为基础构成的。左、右支气管在肺门分成第二级支气管,第二级支气管及其分支所辖的范围构成一个肺叶,每支第二级支气管又分出第三级支气管,每支第三级支气管及其分支所辖的范围构成一个肺段(图2-33),支气管在肺内反复分支可达23-25级,最后形成肺泡(图2-32)。支气管各级分支之间以及肺泡之间都由结缔组织性的间质所填充,血管、淋巴管、神经等随支气管的分支分布在结缔组织内。肺泡之间的间质内含有丰富的毛细血管网,是血液和肺泡内气体进行气体交换的场所。肺表面覆被一层光滑的浆膜,即胸膜脏层。
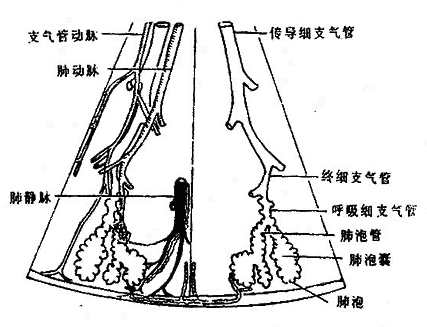
图2-32 肺泡模式图
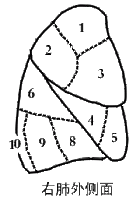 |
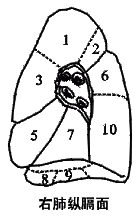
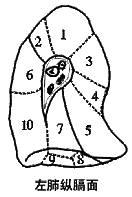
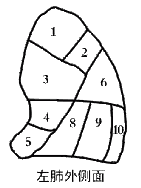 |
(一)右肺 1、尖段支气管 2、后段支气管 3、前段支气管 4、外段支气管 5、内段支气管 6、尖(上)段支气管 7、内侧底段支气管 8、前底段支气管 9、外侧底段支气管 10、后底段支气管 |
(二)左肺 1、尖后段支气管 2、尖后段支气管 3、前段支气管 4、上舌段支气管 5、下舌段支气管 6、尖(上)段支气管 7、内前底段支气管 8、内前底段支气管 9、外侧底段支气管 10、后底底段支气管/ |
 |
 |
||
| 图2-33 肺段模式图 | |||
胎儿降生前,肺无呼吸功能,构造致密,比重大于1(1.045-1.056),入水则下沉。降生后开始呼吸,肺泡内充满空气,呈海绵状,比重小于1(0.345-0.746),故可浮于水中。法医常利用这一点,鉴定胎儿死亡的时间。
肺有二套血管系统:一套是循环于心和肺之间的肺动脉和肺静脉,属肺的机能性血管。肺动脉从右心室发出伴支气管入肺,随支气管反复分支,最后形成毛细血管网包绕在肺泡周围,之后逐渐汇集成肺静脉,流回左心房。另一套是营养性血管叫支气管动、静脉,发自胸主动脉,攀附于支气管壁,随支气管分支而分布,营养肺内支气管的壁、肺血管壁和脏胸膜。
五、胸膜
胸膜是一层光滑的浆膜(图2-34),分别覆被于左、右肺的表面、胸廓内表面、膈上面和纵隔外侧面,贴在肺表面的胸膜叫脏胸膜,贴在胸廓内表面,膈上面和纵隔外侧面的胸膜叫壁胸膜,脏胸膜和壁胸膜在肺根处互相延续,形成左、右侧两个完全封闭的胸膜腔。腔内含少量浆液,其内压低于大气压(负压),由于腔内负压和浆液吸附,使腔、壁胸膜紧紧贴在一起,实际上胸膜腔只是一个潜在性腔。呼吸时,随着胸腔容积的变化,肺容积也在不断改变,从而完成肺和外界的气体交换。外界气体一旦进入胸膜腔(气胸)使脏、壁胸膜分开,则影响呼吸。
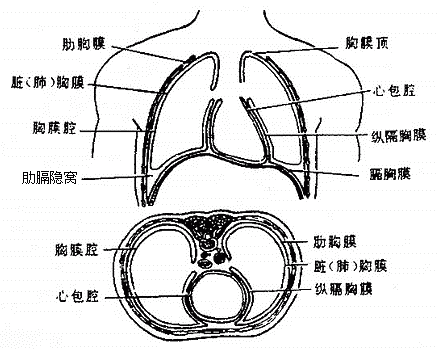
图2-34 胸膜和胸膜腔示意图
第四节 泌尿系统(缺)
第五节 男性生殖系统
男性生殖系统male genital system包括内生殖器和外生殖器二个部分。内生殖器(图2-38 男性内生殖器全貌)由生殖腺(睾丸)、输精管道(附睾、输精管、射精管和尿道)和附属腺(精囊腺、前列腺、尿道球腺)组成。外生殖器包括阴囊和阴茎。
睾丸是产生精子和分泌男性激素的器官,睾丸产生的精子,贮存于附睾和输精管内,当射精时经射精管和尿道排体外。附属腺分泌的液体与精子相混合构成精液,以增加精子的活动,并供给其营养。
一、生殖腺-睾丸
睾丸testis位于阴囊内,左右各一。睾丸的表面包被致密结缔组织构成的被膜叫白膜。在睾丸后缘,白膜增厚并突入睾丸实质内形成放射状的小隔,把睾丸实质分隔成许多锥体形的睾丸小叶,每个小叶内含2-3条曲细精管,曲细精管的上皮是产生精子的场所。曲细精管之间的结缔组织内有间质细胞,可分泌男性激素。曲细精管在睾丸小叶的尖端处汇合成直细精管再互相交织成网,最后在睾丸后缘发出十多条输出小管进入附睾。
二、附睾、输精管和射精管
1.附睾epididymis紧贴睾丸的上端和后缘,可分为头、体、尾三部。头部由输出小管蟠曲而成,输出小管的末端连接一条附睾管。附睾管长约4-5米,蟠曲构成体部和尾部。管的末端急转向上直接延续成为输精管。附睾管除贮存精子外还能分泌附睾液,其中含有某些激素、酶和特异的营养物质,它们有助于精子的成熟。
2. 输精管、射精管和精索输精管ductusdeferens长约40厘米,管壁肌膜发达,于活体触摸时,呈紧硬圆索状。输精管行程较长,从阴囊到外部皮下,再通过腹股沟管入腹腔和盆腔,在膀胱底的后面精囊腺的内侧,膨大形成输精管壶腹,其末端变细,与精囊腺的排泄管合成射精管ejaculatoryduct。射精管长约2厘米,穿通道列腺实质,开口于尿道前列腺部。
精索spermatic cord是一对扁圆形索条,由睾丸上端延至腹股沟管内口。它由输精管、睾丸动脉、蔓状静脉丛、神经丛、淋巴管等为主体,外包三层筋膜构成。
三、附属腺
1.精囊腺seminalvesicle gland扁椭圆形囊状器官,位于膀胱底之后,输精管壶腹的外侧,其排泄管与输精管末端合成射精管。分泌液参与构成精液。
2.前列腺prostate gland是分泌精液的主要腺体,呈栗子形,位于膀胱底和尿生殖膈(后述)之间,内部有尿道前列腺部穿过。前列腺的间质中混有大量的平滑肌,较坚硬。腺的导管最后汇合成20-30条,开口于尿道前列腺部。
小儿前列腺较小。性成熟期后生长迅速。老年腺组织退化,结缔组织增生,造成前列腺肥大。
3.尿道球腺bulbourethral gland是埋藏在尿生殖膈内的一对豌豆形小腺体,导管开口于尿道海绵体部的起始段,其分泌物在射精时可滑润尿道。
四、外生殖器
1.皮肤薄而柔软,皮下组织内含有大量平滑肌纤维,叫肉膜,肉膜在正中线上形成阴囊中隔将两侧睾丸和附睾隔开。肉膜遇冷收缩,遇热舒张,借以调节阴囊内的温度,利于精子的产生和生存。
2.阴茎头为阴茎前端的膨大部分,尖端生有尿道外口,头后稍细的部分叫阴茎颈。阴茎根藏在皮肤的深面,固定于耻骨下支和坐骨支上。根、颈之间的部分为阴茎体。
阴茎由两个阴茎海绵体和一个尿道海绵体,外面包以筋膜和皮肤而构成。两个阴茎海绵体紧密结合,并列于阴茎的背侧部,前端嵌入阴茎头后面的凹窝中,后端分离,即阴茎根。尿道海绵体位于阴茎海体腹侧中央,尿道贯穿其全长,前端膨大即阴茎头,后端膨大形成尿道球,固定于尿生殖膈上。
海绵体是一种勃起组织,外面包有坚厚的白膜,内部由结缔组织和平滑肌组成海绵状支架,其腔隙与血管相通。当腔隙内充满血液时,阴茎变粗变硬而勃起。阴茎皮肤薄而软,皮下组织疏松,易于伸展。但阴茎头的皮肤无皮下组织,不能活动。阴茎体部的皮肤至阴茎颈游离向前,形成包绕阴茎头的环形皱襞叫阴茎包皮。在阴茎头腹侧正中线上,包皮与尿道外口相连的皮肤皱襞叫包皮系带,做包皮环切时注意勿损伤此系带。
五、男性尿道
男性尿道male urethra既是排尿路又是排精管道(图2-39 男性盆腔正中矢状切面(右))。起于尿道内口,止于阴茎头尖端的尿道外口,成人长约18厘米,全程可分为三部:前列腺部(穿过前列腺的部分)、膜部(穿过尿生殖膈的部分,长约1.2厘米)和海绵体部(穿过尿道海绵体的部分),临床上将前列腺部和膜部全称为后尿道,海绵体部称为前尿道。
男性尿道全程中有三处狭窄和二个弯曲。三个狭窄是尿道内口、膜部和尿道外口。二个弯曲分别位于耻骨联合下方(相当于膜部和海绵体部起始段,凹向上)和耻骨联合前下方(相当于阴茎根与体之间,凹向下),后一个弯曲当阴茎向上提起时消失,所以临床上作导尿或尿道扩张时,首先上提阴茎,使此曲消失以利插管。
第六节 女性生殖系统
女性生殖系统female genital system包括内生殖器和外生殖器二个部分。内生殖器(图2-41)由生殖腺(卵巢)、输卵管道(输卵管、子宫、阴道)和附属腺(前庭大腺)组成。外生殖器即女阴。
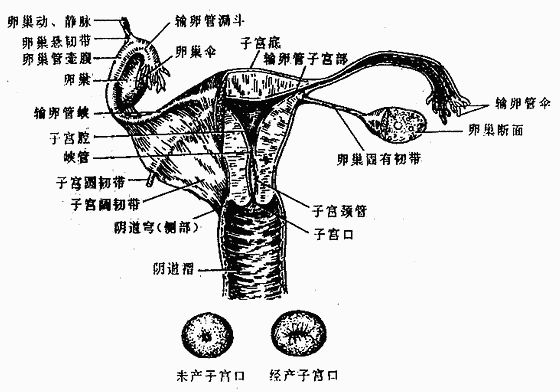
图2-41 女性内生殖器全貌
卵巢是产生卵细胞和分泌女性激素的器官。成熟的卵细胞从卵巢表面排出,经腹膜腔进入输卵管,在管内受精后移至子宫内膜发育生长,成熟的胎儿于分娩时经阴道娩出。
一、生殖腺──卵巢
卵巢ovary呈扁椭圆形,左右成对。在小骨盆上口平面,贴靠骨盆侧壁。
卵巢是实质性器官,可分为浅层的皮质和深层的髓质。皮质内藏有胚胎时期已生成的数以万计的原始卵泡,性成熟期之后,成熟的卵泡破溃后将卵细胞排出。一般在每一月经周期(28天)排一个卵细胞。
卵巢的形状、大小因年龄而异。幼年卵巢小而光滑,成年后卵巢增大并由于每次排卵后在卵巢表面留有瘢痕而显得凹凸不平,更年期后卵巢萎缩。
二、输卵管
输卵管uterine tube是一对弯曲的喇叭状的肌性管,长约10-12厘米,内端连接子宫,外端开口于腹膜腔,在开口的游离缘有许多指状突起叫输卵管伞,覆盖于卵巢表面。卵细胞从卵巢表面排入腹膜腔,再经输卵管腹腔口进入输卵管。
三、子宫
子宫uterus是孕育胎儿的器官,呈倒置梨形,前后略扁,可分为底、体、颈三部。上端向上隆凸的部分叫子宫底,在输卵管入口平面上方;下部变细呈圆筒状叫子宫颈,底和颈之间的部分叫子宫体。底、体部的内腔呈前后压扁的、尖端向下的三角形叫子宫腔;子宫颈的内腔叫子宫颈管,呈梭形,上口叫子宫内口,通子宫腔;下口叫子宫外口,通阴道。
子宫壁由粘膜、肌膜和浆膜三层构成。子宫粘膜叫子宫内膜,子宫底和体的内膜随月经周期(约28天)而变化,呈周期性的增生和脱落,颈部粘膜较厚而坚实,无周期性变化。肌膜是很厚的纵横交错的平滑肌层,怀孕时肌纤维的长度和数量都增加。浆膜即包绕子宫的腹膜脏层。
子宫位于小骨盆腔中央,在膀胱和直肠之间,下端接阴道,两侧有输卵管和卵巢。成年女子子宫的正常位置呈轻度前倾屈位(图2-42),子宫体伏于膀胱上,可随膀胱和直肠的虚盁而移动。
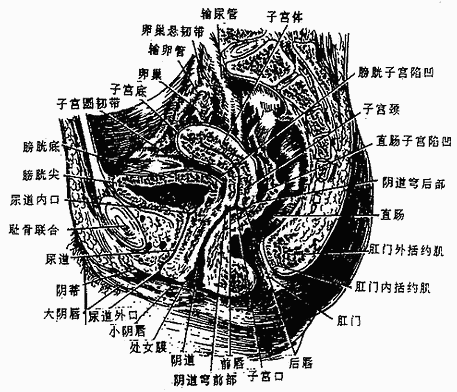
图2-42 女性盆腔正中矢状切面(右)
四、阴道
阴道vagina是一前后压扁的肌性管道,由粘膜、肌膜和外膜构成,大部位于小骨盆腔内,后方以结缔组织和直肠紧密粘连,前方与尿道也以结缔组织牢固连接,上端连接子宫颈,下部穿过尿生殖膈,开口于阴道前庭。在处女阴道口周围有处女膜附着。阴道具有较大的伸展性,分娩时高度扩张,成为胎儿娩出的产道。
五、附属腺和女阴
女性外生殖器(女阴)包括阴阜、大阴唇、小阴唇、阴蒂、阴道前庭、前庭球等结构(图2-43)详细内容后述)。前庭大腺greatervestibular gland相当于男性尿道球腺,形如豌豆,位于前庭球两侧部的后方,阴道口的两侧,导管开口于阴道前庭。
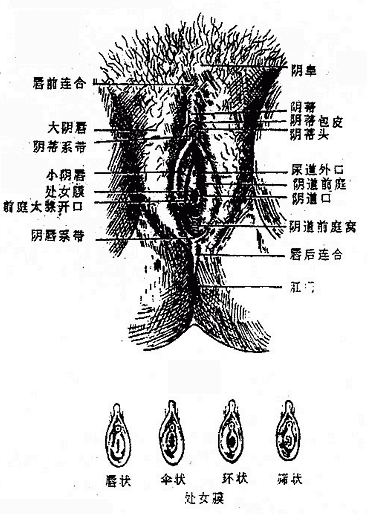
图2-43 女性外生殖器
第七节 循环系统
循环系统(Circulatory system)是封闭的管道系统,它包括心血管系统和淋巴管系统两部分。心血管系统是一个完整的循环管道,它以心脏为中心通过血管与全身各器官、组织相连,血液在其中循环流动;淋巴管系统则是一个单向的回流管道,它以毛细淋巴管盲端起源于组织细胞间隙,吸收组织液形成淋巴液,淋巴液在淋巴管内向心流动,沿途经过若干淋巴结,并获得淋巴球和浆细胞,最后汇集成左、右淋巴导管开口于静脉。
循环系统的主要机能是①把机体从外界摄取的氧气和营养物质送到全身各部,供给组织进行新陈代谢之用,同时把全身各部组织的代谢产物,如CO2、尿素等,分别运送到肺、肾和皮肤等处排出体外,从而维持人体的新陈代谢和内环境的稳定;②它还将为数众多的与生命活动调节有关物质(如激素)运送到相应的器官,以调制各器官的活动;③淋巴系是组织液回收的第二条渠道,既是静脉系的辅助系统,又是抗体防御系统的一环。
一、心脏
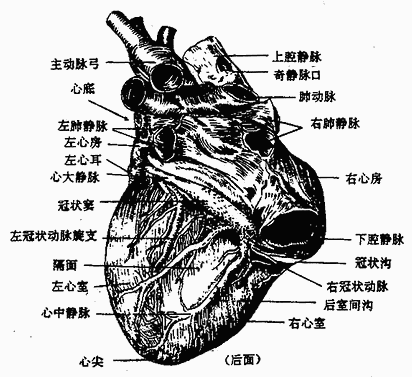
心脏heart位于胸腔的纵隔内,膈肌中心腱的上方,夹在两侧胸膜囊之间。其所在位置相当于第2-6肋软骨或第5-8胸椎之间的范围。整个心脏2/3偏在身体正中线的左侧。
心脏的外形略呈倒置的圆锥形(图2-44),大小约相当于本人的拳头。心尖朝向左前下方,心底朝向右后上方。心底部自右向左有上腔静脉、肺动脉和主动脉与之相连。心脏表面有三个浅沟,可作为心脏分界的表面标志。在心底附近有环形的冠状沟,分隔上方的心房和下方的心室。心室的前、后面各有一条纵沟,分别叫做前室间沟和后室间沟,是左、右心室表面分界的标志。左右心房各向前内方伸出三角形的心耳。心脏是肌性的空腔器官。与壁的构成以心脏层为主,其外表面覆以心外膜(即心包脏层),内面衬以心内膜,心内膜与血管内膜相续,心房、心室的心外膜、心内膜是互相延续的,但心房和心室的心肌层却不直接相连,它们分别起止于心房和心室交界处的纤维支架,形成各自独立的肌性壁,从而保证心房和心室各自进行独立的收缩舒张,以推动血液在心脏内的定向流动。心房肌薄弱,心室肌肥厚,其中左室壁肌最发达。
成体心脏内腔被完整的心中隔分为互不相通的左、右两半。每半心在与冠状沟一致的位置上,各有一个房室口,将心脏分为后上方的心房和前下房的心室。因此心脏被分为右心房、右心室、左心房和左心室。分隔左、右心房的心中隔叫房中隔;分隔左、右心室的叫室中隔。右心房、右心室容纳静脉性血液,左心房、左心室容纳动脉性血液。成体心脏内静脉性血液与动脉性血液完全分流。
右心房通过上、下腔静脉口,接纳全身静脉血液的回流,还有一小的冠状窦口,是心脏本身静脉血的回流口。右心房内的血液经右房室口流入右心室,在右房室口生有三尖瓣(右房室瓣),瓣尖伸向右心室,尖瓣藉腱索与右心室壁上的乳头肌相连。当心室收缩时,瓣膜合拢封闭房室口以防止血液向心房内逆流。右心室的出口叫肺动脉口,通过向肺动脉。在肺动脉口的周缘附有三片半月形的瓣膜,叫肺动脉瓣,其作用是当心室舒张时,防止肺动脉的血液返流至右心室(图2-45)。
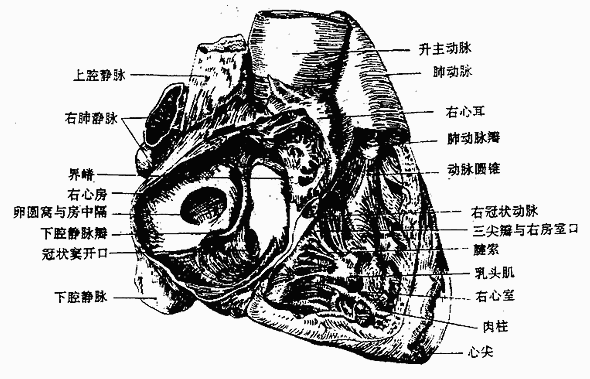
图2-45 右心房与右心室(右面观)
左心房通过四个肺静脉口收纳由肺回流的血液,然后经左房室口流入左心室,在左房室口处生有二尖瓣(左房室瓣)。左心室的出口叫主动脉口,左心室的血液通过此口入主动脉,向全身各组织器官分布,在主动脉口的周缘也附有三片半月形的瓣膜,叫主动脉瓣。二尖瓣和主动脉瓣的形状、结构及作用与三尖瓣和肺动脉瓣的基本一致(图2-46)。
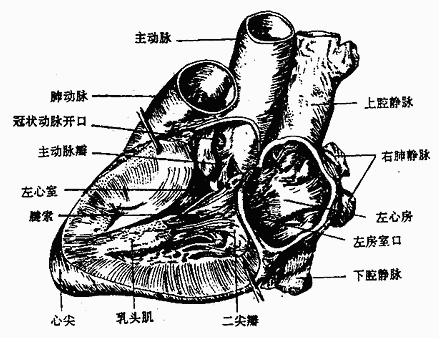
图2-46 左心房与左心室(左面观)
房室口和动脉口的瓣膜,是保证心腔血液定向流动的装置,当心室肌舒张时,房室瓣(三尖瓣、二尖瓣)开放,而动脉瓣(肺动脉瓣,主动脉瓣)关闭,血液由左、右心房流向左、右心室;心室肌收缩时则相反,房室瓣关闭,动脉瓣开放,血液由左、右心室泵入主动脉和肺动脉。这样形成了心脏内血液的定向循环,即:上、下腔静脉和冠状静脉窦→右心房→右房室口(三尖瓣开放)→右心室→肺动脉口(肺动肺瓣开放)→肺动脉→肺(经肺泡壁周围的毛细血管进行气体交换)→肺静脉→左心房→左房室口(二尖瓣开放)→左心室→主动脉口(主动瓣开放)→主动脉(通过各级动脉分布至全身)。
此外,下列结构对保证心脏正常活动也具有重要作用:①心传导系统,它是由特殊的心肌纤维所构成,能产生并传导冲动,使心房肌和心室肌协调地规律地进行收缩。从而维持心收缩的正常节律。②心脏的血管,心脏的动脉为发自升主动脉的左、右冠状动脉,其静脉最终汇集成冠状静脉窦开口于右心房。供给心脏本身的血液循环叫冠状循环。
二、血管系
血管系由起于心室的动脉系和回流于心房的静脉系以及连接于动、静脉之间的网状的毛细血管所组成。血液由心室射出,经动脉、毛细血管、静脉再环流入心房,循不不已,根据循环途径的不同,可分为大(体)循环和小(肺)循环两种。大循环起始于左心室,左心室收缩将富含氧气和营养物质的动脉血泵入主动脉,经各级动脉分支到达全身各部组织的毛细血管,与组织细胞进行物质交换,即血中的氧气和营养物质为组织细胞所吸收,组织细胞的代谢产物和二氧化碳等进入血液,形成静脉血。再经各级静脉,最后汇合成上、下腔静脉注入右心房。而小循环则起于右心室,右心室收缩时,将大循环回流的血液(含代射产物及二氧化碳的静脉血)泵入肺动脉,经肺动脉的各级分支到达肺泡周围的毛细血管网,通过毛细血管壁和肺泡壁与肺泡内的空气进行气体交换,即排出二氧化碳,摄入氧气,使血液变为富含氧气的动脉血,再经肺静脉回流于左心房(图2-47)。
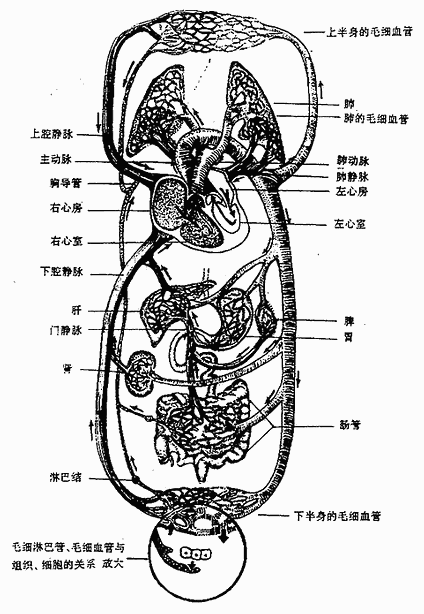
图2-47 血液循环概观
上述可见,动脉artery是由心室发出的血管,在行程中断分支,形成大、中、小动脉。动脉由于承受较大的压力,管壁较厚,管腔断面呈圆形。动脉壁由内膜、中膜和外膜构成,内膜的表面,由单层扁平上皮(内皮)构成光滑的腔面,外膜为结缔组织,大动脉的中膜富含弹力纤维,当心脏收缩射血时,大动脉管壁扩张,当心室舒张时,管壁弹性回缩,继续推动血液;中、小动脉,特别是小动脉的中膜,平滑肌较发达。在神经支配下收缩和舒张,以维持和调节血压以及调节其分布区域的血流量。静脉vein是引导血液回心的血管,小静脉起于毛细血管网,行程中逐渐汇成中静脉、大静脉,最后开口于心房。静脉因所承受压力小,故管壁薄、平滑肌和弹力纤维均较少,弹性和收缩性均较弱,管腔在断面上呈扁椭圆形。静脉的数目较动脉多,由于走行的部位不同,头颈、躯干、四肢的静脉有深、浅之分,深静脉与同名的动脉伴行,在肢体的中间段及远侧段,一条动脉有两条静脉与之伴行。浅静脉走行于皮下组织中。静脉间的吻合较丰富。静脉壁的结构也可分为内、中、外膜,在大多数的静脉其内膜反折,形成半月形的静脉瓣,以保障血液的向心回流。毛细血管capillaries是连接于动、静脉之间的极细微的血管网,直径仅7-9μm、管壁菲薄,主要由一层内皮细胞构成,具有一定的通透性,血液在毛细血管网中流速缓慢,有利于组织细胞和血液间的物质交换。
1.小循环的血管
(一)肺动脉
肺动脉pulmonary artery起于右心室,为一短干,在主动脉之前向左上后方斜行,在主动脉弓下方分为左、右肺动脉,经肺门入肺,随支气管的分支而分支,在肺泡壁的周围,形成稠密的毛细血管网。
(二)肺静脉
肺静脉pulmonary veins的属支起于肺内毛细血管,逐级汇成较大的静脉,最后,左、右肺各汇成两条肺静脉,注入左心房。
2.大循环的血管
(一)动脉
⑴主动脉
aorta是大循环中的动脉主干,全程可分为三段,即升主动脉、主动脉弓和降主动脉。降主动脉又可再分为胸主动脉和腹主动脉。升主动脉,起自左心室,在起始部发出左、右冠状动脉营养心脏壁。主动脉弓,是升主动脉的直接延续,在右侧第二胸肋关节后方,呈弓形向左后方弯曲,到第4胸椎椎体的左侧移行为胸主动脉。在主动脉弓的凸侧,自右向左发出头臂干、左侧颈总动脉和左侧锁骨下动脉。胸主动脉,是主动脉弓的直接延续,沿脊柱前方下降,穿过膈肌主动脉裂孔移行为腹主动脉。腹主动脉,是胸主动脉的延续,沿脊柱前方下降,至第4腰椎平面分为左、右髂总动脉而终(图2-48)。
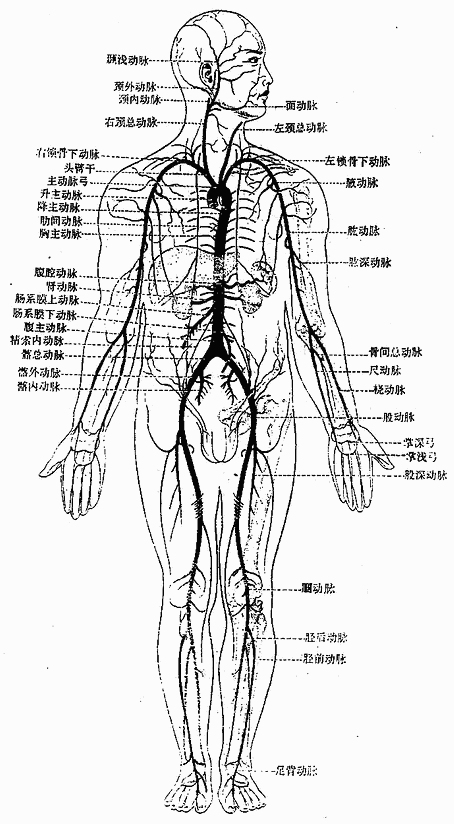
图2-48 主动脉及各体部的主要动脉
⑵头颈部的动脉
头颈部的动脉主要来源于颈总动脉,少部分的分支从锁骨下动脉发出(见上肢的动脉)。
左侧颈总动脉直接发自主动脉弓,右侧者起于头臂干。起始后沿气管和食管的外侧上升,至甲状软骨上缘平面分为颈内动脉和颈外动脉两支。颈内动脉经颅底的颈动脉管入颅,分布于脑和视器。颈外动脉,上行至下颌颈处分为颞浅动脉和上颌动脉两个终支。沿途的主要分支有甲状腺上动脉、舌动脉和面动脉等,分布于甲状腺、喉及头面部的浅、深层结构。
⑶上肢的动脉
上肢动脉的主干是锁骨下动脉。左锁骨下动脉,直接起于主动脉弓,右锁骨下动脉起于头臂干,起始后经胸廓上口进入颈根部,越过第一肋,续于腋动脉。其主要分支有椎动脉,穿经颈椎的横突孔由枕骨大孔大颅,分布于脑。甲状颈干,分布于甲状腺等。胸廓内动脉分布于胸腹腔前壁。
腋动脉 为锁骨下动脉的延续,穿行于腋窝,至背阔肌下缘,移行于肱动脉,腋动脉的分支,分布于腋窝周围结构。
肱动脉 沿臂内侧下行,至肘关节前面,分为桡动脉和尺动脉。桡动脉和尺动脉分别沿前臂的桡侧和尺侧下降。至手掌,两动脉的末端和分支在手掌吻合,形成双层的动脉弓即掌浅弓的掌深弓。上述各动脉分支分布于走行部位附近的组织。
⑷胸部的动脉
胸部的动脉主要起源于主动脉。其分支有壁支和脏支两类。
壁支主要是肋间动脉,共9对,行于第3至11肋间隙内;肋下动脉,沿第12肋下缘行走。壁支供养胸壁和腹前外侧壁。
脏支供给胸腔脏器,如支气管和肺、食管和心包等。
⑸腹部的动脉
腹部的动脉主要发自腹主动脉,也有壁支和脏支两类。
壁支分布于腹后壁和膈肌。
脏支供养腹腔脏器和生殖腺,由于腹腔消化器官和脾是不成对器官而泌尿生殖器官是成对器官,所以血管的分支与此相适应可分为成对脏支和不成对脏支。成对的有肾上腺中动脉,肾动脉和生殖腺动脉(男性的睾丸动脉或女性的卵巢动脉)。不成对的分支有腹腔干,分布于胃、肝、脾、胰等;肠系膜上动脉,分布于小肠、盲肠,升结肠和横结肠;肠系膜下动脉,分布于降结肠,乙状结肠和直肠上部。
⑹盆部的动脉
腹主动脉在第4腰椎体的左前方,分为左、右髂总动脉。髂总动脉行至骶髂关节处又分为髂内动脉和髂外动脉。
髂内动脉,是盆部动脉的主干,沿小骨盆后外侧壁走行。分支有壁支和脏支之分。
壁支分布于盆壁、臀部及股内侧部。
脏支分布于盆腔脏器(膀胱、直肠下段、子宫等)。
⑺髂外动脉和下肢的动脉
髂外动脉,是指自起始部至腹股沟韧带深而以上的一段动脉,其分支供养腹前壁下部。
股动脉,在腹股沟韧带中点深面由髂外动脉延续而来,经股前部下行,在股下部穿向后行至腘窝,移行为腘动脉。腘动脉在腘窝深部下行,在膝关节下方分为胫后动脉和胫前动脉。胫后动脉沿小腿后部深层下行,经内踝后方至足底分为足底内侧动脉和足底外侧动脉。胫前动脉起始后经胫腓骨之间穿行向前,至小腿前部下行,越过踝关节前面至足背,移行为足背动脉,足背动脉在第1、2跖骨间穿行至足底与足底外侧动脉吻合形成足底动脉弓。上述各动脉都有分支供养所经部位周围的组织。
(二)静脉
大循环的静脉可分为上腔静脉系、下腔静脉系和心静脉系(图2-49)。
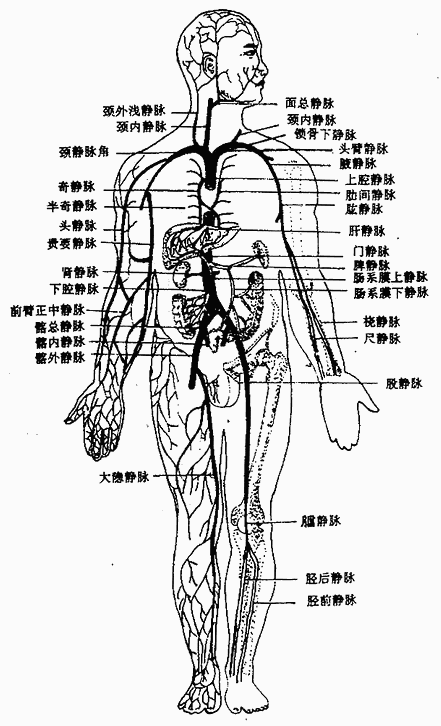
图2-49 上、下腔静脉各体部的主要静脉
⑴上腔静脉系
上腔静脉由左、右头臂静脉在右侧第一胸肋关节后合成,垂直下行,汇入右心房。在其汇入前有奇静脉注入上腔静脉。接纳头颈、上肢和胸部和静脉血。
头臂静脉,左右各一,分别由颈内静脉和锁骨下静脉在胸锁关节后方汇合而成,汇合处所形成的夹角,称为静脉角。
①头颈部的静脉
头颈部的静脉有深、浅之分。深静脉叫颈内静脉,起自颅底的颈静脉孔,在颈内动脉和颈总动脉的外侧下行。它除接受颅内的血流外,还受纳从咽、舌、喉、甲状腺和头面部来的静脉。浅静脉叫颈外静脉,起始于下颌角处,越过胸锁乳突肌表面下降,注入锁骨下静脉。
②上肢的静脉
上肢的深静脉均与同名动脉伴行。上肢的浅静脉有:头静脉起自手背静脉网桡侧,沿前臂和臂外侧上行,汇入腋静脉。贵要静脉起自手背静脉网尺侧,沿前臂尺侧上行。在臂内侧中点与肱静脉汇合,或伴随肱静脉向上注入腋静脉。肘正中静脉在肘部前面连于头静脉和贵要静脉之间。
③胸部的静脉
右侧肋间静脉、支气管静脉和食管静脉汇入奇静脉;而左侧肋间静脉则先汇入半奇静脉或副半奇静脉,然后汇入奇静脉。奇静脉沿胸椎体右前方上行,弓形越过右肺根汇入上腔静脉。
⑵下腔静脉系
下腔静脉是人体最大的静脉,接受膈以下各体部(下肢、盆部和腹部)的静脉血,由左、右髂总静脉在第四腰椎下缘处汇合而成,沿腹主动脉右侧上行,穿过膈的腔静脉孔,注入右心房。
①下肢的静脉
下肢的深静脉与同名动脉伴行,由股静脉续于髂外静脉。下肢的浅静脉有:大隐静脉,起自足背静脉弓的内侧端,经内踝前沿下肢内侧上行,在股前部靠上端处汇入股静脉。小隐静脉起自足背静脉弓外侧端,经外踝后方,沿小腿后面上行,在腘窝注入腘静脉。
②盆部的静脉
有壁支和脏支之分。壁支与同名动脉伴行。脏支起自盆腔脏器周围的静脉丛(如膀胱丛、子宫阴道丛和直肠丛等)。壁支和脏支均汇入髂内静脉。
髂外静脉和髂内静脉在骶髂关节前方,汇成髂总静脉。
③腹部的静脉
腹部的静脉有壁支与脏支之分。壁支与同名动脉伴行,注入下腔静脉。脏支与动脉相同,也可分为成对脏支和不成对脏支。成对脏支与动脉同名,大部分直接注入下腔静脉;不成对脏支有起自肠、脾、胰、胃的肠系膜上静脉、肠系膜下静脉和脾静脉等,它们汇合形成一条静脉主干叫门静脉。门静脉经肝门入肝,在肝内反复分支,最终与肝动脉的分支共同汇入肝窦状隙,肝窦状隙汇成肝内小静脉,最后形成三支肝静脉注入于下腔静脉。门静脉是附属于下腔静脉系的一个特殊部分,它将大量由胃、肠道吸收来的物质,运送至肝脏,由肝细胞进行合成、解毒和贮存。
三、淋巴系
淋巴系lymphatic system包括淋巴管道、淋巴器官和淋巴组织。在淋巴管道内流动的无色透明液体,称为淋巴。淋巴结、脾、胸腺、腭扁桃体,舌扁桃体和咽扁桃等都属于淋巴器官。淋巴组织广泛分布于消化道和呼吸道等器官的粘膜内。
当血液通过毛细血管时,血液中的部分液体和一些物质,透过毛细血管壁进入组织间隙,成为组织液。细胞自组织液中直接吸收所需要的物质。同时将代谢产物又排入组织液内。组织液内这些物质的大部分又不断通过毛细血管壁,再渗回血液;小部分则进入毛细淋巴管,成为淋巴。淋巴经淋巴管、淋巴结向心流动,最后通过左、右淋巴导管注入静脉角而归入血液中,还流回心脏。因此,淋巴系可以看作是静脉系的辅助部分。
1.淋巴管
淋巴管lymphatic vessels可区分为毛细淋巴管、淋巴管、淋巴干和淋巴导管等。
毛细淋巴管,以盲端起于组织间隙,由一层内皮细胞构成,管腔粗细不一,没有瓣膜,互相吻合成网,中枢神经,上皮组织、骨髓、软骨和脾实质等器官组织内不存在毛细淋巴管。
淋巴管 由毛细淋巴管汇合而成,管壁与静脉相似,但较薄、瓣膜较多且发达,外形粗细不匀,呈串珠状。淋巴管根据其位置分为浅、深二组,浅淋巴管位于皮下与浅静脉伴行;深淋巴管与深部血管伴行,二者间有较多交通支。淋巴管在行程中通过一个或多个淋巴结,从而把淋巴细胞带入淋巴液。
淋巴干 由淋巴管多次汇合而形成,全身淋巴干共有9条:即收集头颈部淋巴的左、右颈干;收集上肢、胸壁淋巴的左、右锁骨下干;收集胸部淋巴的左、右支气管纵隔干;收集下肢、盆部及腹腔淋巴的左、右腰干以及收集腹腔器淋巴的单个的肠干(图2-50)。
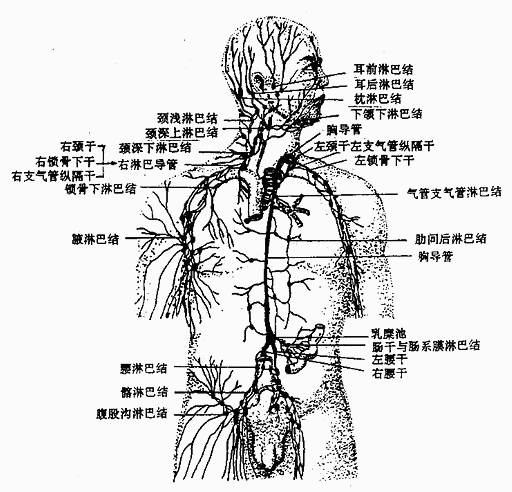
图2-50 淋巴系统概观
淋巴导管 包括胸导管(左淋巴导管)和右淋巴导管。胸导管的起始部膨大叫乳糜池,位于第11胸椎与第2腰椎之间,乳糜池接受左、右腰干和肠干淋巴的汇入。胸导管穿经膈肌的主动脉裂孔进入胸腔,再上行至颈根部,最终汇入左静脉角,沿途接受左支气管纵隔干、左颈干和左锁骨下干的汇入。总之是收集下半身及左上半身的淋巴。右淋巴导管为一短干,收集右支管纵隔干,右颈干和右锁骨下干的淋巴,注入右静脉角。
2.淋巴结
淋巴结lymph nodes是灰红色的扁圆形或椭圆形小体,常成群聚集,也有浅、深群之分,多沿血管分布,位于身体屈侧活动较多的部位。胸、腹、盆腔的淋巴结多位于内脏门和大血管的周围。淋巴结的主要功能是滤过淋巴液,产生淋巴细胞和浆细胞,参与机体的免疫反应。有关各部淋巴结的名称、位置,参阅下册的有关章节。
3.脾
脾spleen是体内最大的淋巴器官,同时又是储血器官,并具有破坏衰老的红细胞、吞噬致病微生物和异物,产生白细胞和抗体的功能。
脾位于腹腔左季肋部,第9-11肋之间,其长轴与第10肋一致,正常情况下在肋弓下缘不能触及。活体脾为暗红色,质软而脆,易因暴力打击而造成破裂。脾的表面除脾门以外均被腹膜复盖。
第八节 神经系统
神经系统nervous system是机体内起主导作用的系统。内、外环境的各种信息,由感受器接受后,通过周围神经传递到脑和脊髓的各级中枢进行整合,再经周围神经控制和调节机体各系统器官的活动,以维持机体与内、外界环境的相对平衡。
一、神经系的基本结构
神经系统是由神经细胞(神经元)和神经胶质所组成。
1.神经元
神经元neuron是一种高度特化的细胞,是神经系统的基本结构和功能单位,它具有感受刺激和传导兴奋的功能。神经元由胞体和突起两部分构成。胞体的中央有细胞核,核的周围为细胞质,胞质内除有一般细胞所具有的细胞器如线粒体、内质网等外,还含有特有的神经原纤维及尼氏体。神经元的突起根据形状和机能又分为树突dendrite和轴突axon。树突较短但分支较多,它接受冲动,并将冲动传至细胞体,各类神经元树突的数目多少不等,形态各异。每个神经元只发出一条轴突,长短不一,胞体发生出的冲动则沿轴突传出。
根据突起的数目,可将神经元从形态上分为假单极神经元、双极神经元和多极神经元三大类。
根据神经元的功能,可分为感觉神经元、运动神经元和联络神经元。感觉神经元又称传入神经元,一般位于外周的感觉神经节内,为假单极或双极神经元,感觉神经元的周围突接受内外界环境的各种刺激,经胞体和中枢突将冲动传至中枢;运动神经元又名传出神经元,一般位于脑、脊髓的运动核内或周围的植物神经节内,为多极神经元,它将冲动从中枢传至肌肉或腺体等效应器;联络神经元又称中间神经元,是位于感觉和运动神经元之间的神经元,起联络、整合等作用,为多极神经元。
2.神经胶质
神经胶质neuroglia数目较神经元,突起无树突、轴突之分,胞体较小,胞浆中无神经原纤维和尼氏体,不具有传导冲动的功能。神经胶质对神经元起着支持、绝缘、营养和保护等作用,并参与构成血脑屏障。
3.突触
神经元间联系方式是互相接触,而不是细胞质的互相沟通。该接触部位的结构特化称为突触synapse,通常是一个神经元的轴突与另一个神经元的树突或胞体借突触发生机能上的联系,神经冲动由一个神经元通过突触传递到另一个神经元。
4.
为便于后一段的学习,在此简介有关的术语。
神经节ganglion是神经元胞体在周围的集中部位,外面为结缔组织所包绕,并与一定的神经相联系。根据节内神经元的功能又可分为感觉性神经节和植物性神经节。感觉性神经节为感觉神经元胞体的聚集地,例如脊神经后根节、三叉神经半月节等。植物性神经节由交感或副交感神经的节后神经元胞体集中所形成。
神经nerve为许多神经纤维在周围被结缔组织包绕在一起所形成。
二、神经系的基本活动方式
神经系统在调节机体的活动中,对内、外环境的刺激所作出的适当反应,叫做反射reflex。反射是神经系统的基本活动方式。
反射活动的形态学基础是反射弧(图2-51),包括感受器→传入神经元(感觉神经元)→中枢→传出神经元(运动神经元)→效应器(肌肉、腺体)五个部分。只有在反射弧完整的情况下,反射才能完成。
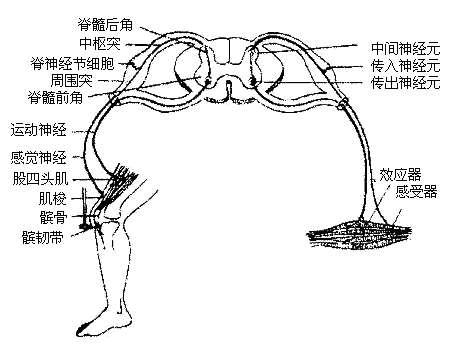
图2-51 反射弧模式图
三、神经系的区分
神经系统在形态上和机能上都是完整的不可分割的整体,为了学习方便,可按其所在部位和功能,分为中枢神经系统和周围神经系统(图2-52)。
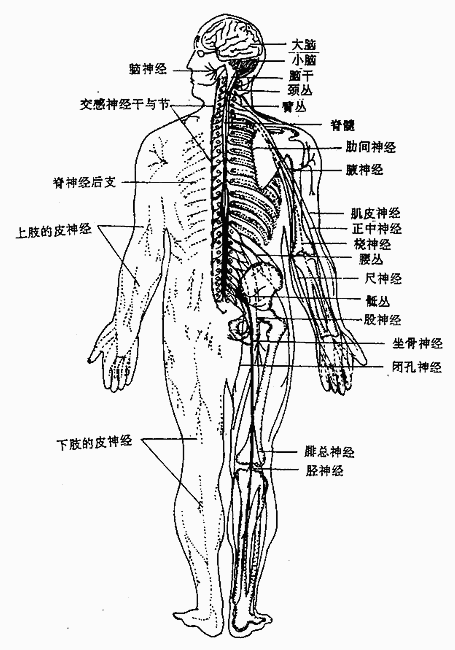
图2-52 神经系统全貌(背面观)
1.中枢神经系统
中枢神经系统central nervoussystem包括位于颅腔内的脑和位于椎管内的脊髓。
(一)脑brain是中枢神经系统的头端膨大部分,位于颅腔内。人脑可分为端脑、间脑、中脑、脑桥、小脑和延髓六个部分。通常把中脑、脑桥和延髓合称为脑干,延髓向下经枕骨大孔连接脊髓。脑的内腔称为腔室,内含脑脊髓液。端脑包括左、右大脑半球。每个半球表层为灰质所覆叫大脑皮质。人类的大脑皮质在长期的进化过程中高度发展,它不仅是人类各种机能活动的高级中枢,也是人类思维和意识活动的物质基础。
(二)脊髓spinal cord呈前后扁的圆柱体,位于椎管内,上端在平齐枕骨大孔处与延髓相续,下端终于第1腰椎下缘水平。脊髓前、后面的两侧发出许多条细的神经纤维束,叫做根丝。一定范围的根丝向外方集中成束,形成脊神经的前根和后根。前、后根在椎间孔处合并形成脊神经。脊髓以每对脊神经根根丝的出入范围为准,划分为31个节段,即颈髓8节(C1-8),胞髓12节(T1-12),腰髓5节(L1-5),尾髓1节(Co1)。
2.周围神经系统
周围神经系统peripheral nervoussystem联络于中枢神经和其它各系统器官之间,包括与脑相连的脑神经cranialnerves和与脊髓相连的脊神经spinal nerves。
按其所支配的周围器官的性质可分为分布于体表和骨骼肌的躯体神经系和分布于内脏、心血管和腺体的内脏神经系。
周围神经的主要成分是神经纤维。将来自外界或体内的各种刺激转变为神经信号向中枢内传递的纤维称为传入神经纤维,由这类纤维所构成的神经叫传入神经或感觉神经sensorynerve;向周围的靶组织传递中枢冲动的神经纤维称为传出神经纤维,由这类神经纤维所构成的神经称为传出神经或运动神经motornerve。
分布于皮肤、骨骼肌、肌腱和关节等处,将这些部位所感受的外部或内部刺激传入中枢的纤维称为躯体感觉纤维;分布于内脏、心血管及腺体等处并将来自这些结构的感觉冲动传至中枢的纤维称为内脏感觉纤维。分布于骨骼肌并支配其运动的纤维叫躯体运动纤维;而支配平滑肌、心肌运动以及调控腺体分泌的神经纤维叫做内脏运动纤维,由它们所组成的神经叫植物性神经(图2-53)。
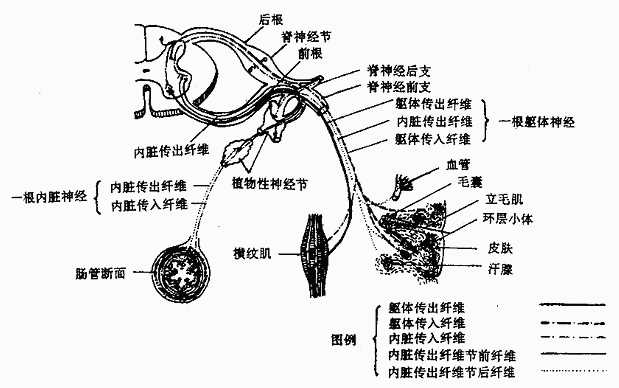
图2-53 神经纤维的机能成份
四、脊神经
脊神经共31对,计有颈神经8对,胸神经12对,腰神经5对,骶神经5对,尾神经1对。
1.脊神经的组成及分支
脊神经(图2-54)由与脊髓相连的前根anteriorroot和后根posterior root在椎间孔合并而成。前根属运动性,由位于脊髓灰质前角和侧角(侧角位一C8—L3节段)及骶髓副交感核(S2-4)的运动神经元轴突组成。后根属感觉性,由脊神经节内假单极神经元的中枢突组成。脊神经节是后根在椎间孔处的膨大部,为感觉性神经节,主要由假单极神经元胞体组成。
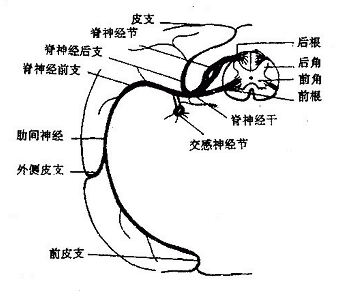
图2-54 脊神经的典型经过
脊神经出椎间孔后立即分为前支和后支,此外,脊神经还分出一支很细小的脊膜返支,经椎间孔返入椎管,分布于脊髓膜。脊神经后支一般都较细小,按节段地分布于项、背、腰、骶部深层肌肉及皮肤。脊神经前支粗大,分布于躯干前外侧部和四肢的皮肤及肌肉。在人类除胸神经前支保持着明显的节段性外,其余脊神经的前支则交织成丛,然后再分支分布。脊神经前支形成的丛计有颈丛、臂丛、腰丛和骶丛。
2.颈丛
颈丛cervical plexus(图2-55)由第1-4颈神经前支组成。它发出皮支和肌支。皮支分布到颈前部皮肤;肌支分布于颈部部分肌肉(颈部深肌)、舌骨下肌群和肩胛提肌;其中最主要的是膈神经phrenicnerve,为混合性神经,它由第3-5颈神经前支发出,下列穿经胸腔至膈肌,主要支配膈肌的运动以及心包、部分胸膜和腹膜的感觉。
 |
 |
| 图2-55 颈丛和臂丛 | 图2-56 腰丛和骶丛 |
3.臂丛
臂丛brachial plexus(图2-55)由第5-8颈神经前支和第1胸神经前支的大部分组成。先位于颈根部,后伴锁骨下动脉经斜角肌间隙和锁骨后方进入腋窝。其间几经相互编织,可分为根、干、股、束四段,并发出许多分支,在腋窝臂丛形成三个束,即外侧束、内侧束和后束,包绕腋动脉。
臂丛的分支很多,其主要分支如下:
(一)肌皮神经
肌皮神经musculocutaneousnerve自外侧束发出,支配着臂前群肌和前臂外侧的皮肤。
(二)正中神经
正中神经median nerve由内侧束和外侧束各发出一根合成,支配前臂前群肌的大部分,手鱼际肌及手掌面桡侧三个半指的皮肤。
(三)尺神经
尺神经ulnar nerve由内侧束发出、支配前臂前群肌的靠尺侧的小部分肌肉、手小鱼际肌和手肌中间群的大部分以及手掌面尺侧一个半指和手背面尺侧二个半指的皮肤。
(四)桡神经
桡神经radial nerve发自后束,支配臂及前臂后群肌、臂及前臂背侧面皮肤和手背面桡侧二个半指的皮肤。
(五)腋神经
腋神经axillary nerve由后束发出,支配三角肌、小圆肌及三角肌区和臂外侧面的皮肤。
4.胸神经前支
胸神经前支共12对,其中第1-11对胸神经前支位于相应的肋间隙中,称肋间神经intercostalnerve;第12对胸神经前支位于第12肋下缘,叫肋下神经subcostal nerve。下6对胸神经前支除支配相应的肋间肌及皮肤外,还支配腹前、外侧壁的肌肉和皮肤。
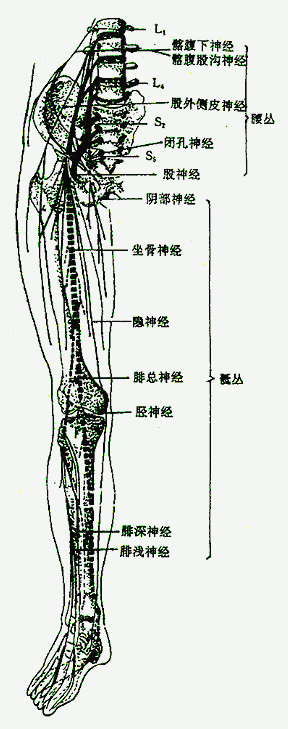
5.腰丛
腰丛lumbar plexus(图2-56)由第12胸神经前支的一部分,第1-3腰神经前支和第4腰神经前支的一部分组成。位于腰椎两侧,腰大肌的深面,其主要分支有:
(一)股神经
股神经femoral nerve经腹股沟韧带深面下行至股部、支配股前群肌和肌前部、小腿内侧部和足内侧缘的皮肤。
(二)闭孔神经
闭孔神经obturator nerve经小骨盆穿闭膜管至股内侧部,支配股内收肌群及股内侧面的皮肤。
6.骶丛
骶丛sacral plexus(图2-56)由第4腰神经前支的一部分与第5腰神经前支合成的腰骶干以及骶、尾神经的前支编织而成,位于骶骨和梨状肌前面,分支分布于会阴部、臀部、股后部、小腿和足的肌肉与皮肤。其主要分布有
坐骨神经
坐骨神经sciatic nerve自梨状肌下孔出骨盆腔后,经臀大肌深面至股后部,在腘窝上方分为胫神经和腓总神经。沿途发出肌支支配股后群肌。胫神经tibialnerve 为坐骨神经的延续,在腘窝下行至小腿后部,分支支配小腿后群肌、足底肌以及小腿后面、足底和足背外侧的皮肤。腓总神经commonperoneal nerve沿窝外侧壁绕过腓骨颈下行至小腿前区,支配小腿前群肌、外侧群肌以及小腿外侧面、足背和趾背的皮肤。
五、脑神经
脑神经与脑相连,自颅腔穿过颅底的孔、裂、管出颅,共12对(图2-57)。其名称为:Ⅰ嗅神经、Ⅱ视神经、Ⅲ动眼神经、Ⅳ滑车神经、Ⅴ三叉神经、Ⅵ展神经、Ⅶ面神经、Ⅷ前庭蜗神经、Ⅸ舌咽神经、Ⅹ迷走神经、Ⅺ副神经及Ⅻ舌下神经。其中Ⅰ、Ⅱ、Ⅷ为感觉性神经,Ⅲ、Ⅳ、Ⅵ、Ⅺ、Ⅻ主要为运动性神经,Ⅴ、Ⅶ、Ⅸ、Ⅹ为混合性神经。

图2-57 脑神经的分布
1.嗅神经
嗅神经olfactory nerve始于鼻腔嗅粘膜,形成嗅丝,穿过筛孔至嗅球,传递嗅觉冲动。
2.视神经
视神经optic nerve始于眼球的视网膜,构成视神经,穿过视神经管入脑,传导视觉冲动。
3.动眼神经
动眼神经oculomotor nerve发自中脑,经眶上裂出颅入眶,支配眼外肌。
4.滑车神经
滑车神经trochlear nerve发自中脑、经眶上裂出颅入眶,支配眼外肌。
5.三叉神经
三叉神经trigeminal nerve与脑桥相连,大部分为躯体感觉性纤维,其胞体位于三叉神经半月节内,它的中枢突进入脑桥,周围支分为三大支即:眼神经、上颌神经和下颌神经,司头面部皮肤、眶、鼻腔和口腔以及牙髓的一般感觉。三叉神经中小部分纤维为发自脑桥的运动纤维,加入下颌神经,主要支配咀嚼肌。
6.外展神经
外展神经abducent nerve发自脑桥,经眶上裂出颅,支配眼外肌。
7.面神经
面神经facial nerve与脑桥相连,经内耳门入颞骨内的面神经管,出茎乳孔,支配面部表情肌。
8.前庭蜗神经
前庭蜗神经vestibulocochlearnerve起自内耳,经内耳门入颅,由脑桥入脑,传递平衡觉和听觉。
9.舌咽神经
舌咽神经glossopharyngeal nerve为混合性神经,经颈静脉孔出颅,分布于舌和咽。
10.迷走神经
迷走神经vagus nerve(图2-58)为混合性神经,与延髓相连,经颈静脉孔出颅,在颈部与颈总动脉和颈内静脉伴行入胸腔,经肺根后面,在食管周围形成神经丛,随食管穿膈的食管裂孔入腹腔,左侧的组成胃前神经和肝支;右侧的组成胃后神经和腹腔支。迷走神经沿途发出分支支配各器官。其中主要的有:喉上神经、喉返神经等。
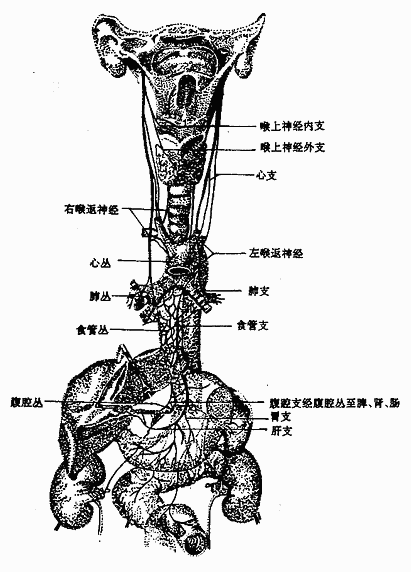
图2-58 迷走神经的分布
迷走神经主要含有三种纤维①躯体运动性纤维,支配咽肌、喉肌和大部分腭肌。②副交感性纤维,是迷走神经的主要成分,这些植物性神经的节前纤维经分支至心脏、支气管、食管、胃、肝、胰、脾、小肠及部分大肠的器官旁或器官壁内的神经节,与节内的节后神经元形成突触,节后神经元的轴突支配心肌、胸腹腔脏器的平滑肌及腺体。③感觉性纤维,主要是传导内脏感觉的纤维,其感觉神经元胞体位于结状神经节,属似单极神经元,还有分布于耳廓后部、外耳道皮肤的躯体感觉纤维,其神经元胞体位于颈静脉节,也是假单极神经元。
11.副神经
副神经accessory nerve由延髓发出,经颈静脉孔出颅,支配胸锁乳突肌和斜方肌。
12.舌下神经
舌下神经hypoglossal nerve由延髓发生,经舌下神经管出颅,支配舌肌。
六、内脏神经系
内脏神经系也含有感觉性(传入)纤维和运动性(传出)纤维。主要分布于心血管及胸腹盆腔各系统的脏器。
1.内脏感觉性(传入)神经
内脏器官内有很多感受器,包括痛觉感受器、压力感受器和化学感受器等等。内脏感觉神经元胞体为假单极神经元,位于脊神经节和某些脑神经节(如迷走神经的结状节)内,其中枢突经脊神经后根或脑神经进入脊随或脑干;其周围突随内脏运动性神经纤维(交感神经或副交感神经)分布于所支配的器官。
与躯体感受敏锐、定位、定性准确等特性相比,内脏感觉则有阈值较高、定位不明确,定性不清楚的特点。体内同一结构的不同部位可分别由躯体感觉性神经和内脏感觉性神经分布,例如,胸膜和腹膜的壁层为躯体感觉性神经支配,对痛刺激非常敏感、定位准确;而胸、腹膜脏层则由内脏感觉性神经支配,受到刺激时产生持续时间较长、定位不够准确的钝痛。
2.内脏运动性(传出)神经
内脏运动神经即植物性神经,也叫自律或自主神经。它与躯体运动性神经的区别在于:①躯体运动性神经分布于全身骨骼肌,管理“随意”运动;内脏运动性神经分布于心肌、平滑肌及腺体等,管理“不随意”运动。②躯体运动性神经自脑神经运动核或脊髓前角的运动神经元发出后,随脑神经或脊神经直达骨骼肌;内脏运动性神经自脑干或脊髓内的内脏运动神经元发出后,不直接到达它所支配的效应器官,而在中途先终止于某一植物性神经节,与节内神经元形成突触,再由这些神经元发出纤维至效应器。故内脏运动性神经有节前神经元(位于脑干和脊髓,发出节前纤维)和节后神经元(位于周围植物性神经节,发出节后纤维)之分。
内脏运动性神经可依其形态和机能不同,分为交感神经和副交感神经。一般脏器均由交感和副交感两种神经支配,它们在机能上互相拮抗和制约。个别器官和结构,仅由一种神经支配,如大部分血管的平滑肌、立毛肌和汗腺,只有交感神经纤维分布。
(一)交感神经
交感神经sympathetic nerve的低级中枢位于颈8或胸1至腰3节段的脊髓灰质侧角,节前神经元胞体组成中间带外侧核。这些神经元的轴突(节前纤维)随脊髓前根和脊神经走行,穿过椎间孔后,则离开脊神经至交感神经节(图2-59)。
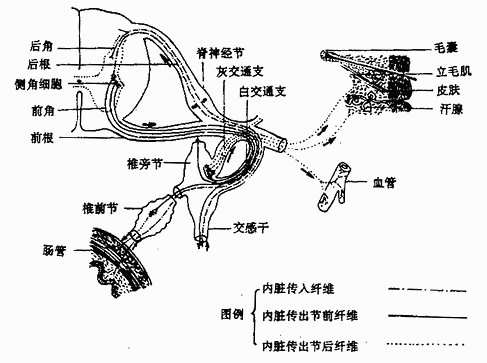
图2-59 交感神经的典型经过
⑴交感神经节
交感神经节是交感神经节后神经元胞体的所在部位。根据其位置可分为椎旁节和椎前节。椎旁节纵行排列于脊柱两侧,上至颅底,下至尾骨前方,每侧有22-25个节,节与节之间由神经纤维(节间支)相连,形成两条纵行的串珠状的神经节链,叫交感干。交感干在颈段有三个节,即颈上节、颈中节和颈下节,颈下节常与胸1交感节合并成星状神经节;交感干在胸段有11-12个节;腰段常有4个节;骶段有4-5个节,在尾骨前方左、右交感干相遇形成一个共同的尾交感节或称奇节。椎前节位于脊柱前方,形状不规则,多位于动脉的起始部。主要有腹腔节,位于腹腔动脉根的两则;主动脉肾节,位于肾动脉根部;肠系膜上节和肠系膜下节,均位于同名动脉的起始部。
⑵交通支
交感干上的神经节借交通支与相应的脊神经相连。交通支可分白交通支和灰交通支。
白交通支,交感神经节前纤维随脊神经出椎间孔后,离开脊神经组成白交通支至椎旁节,因节前纤维有髓鞘反光发亮,故呈白色。由于交感神经节前纤维从C8--3节段的脊髓灰质侧角发出,所以白交通支也只存在于这些节段的脊神经与交感干之间。
灰交通支是由椎旁节发出的节后纤维返回脊神经所构成的,节后纤维是无髓纤维,色泽灰暗,故名灰交通支。所有椎旁节与31对脊神经之间均有灰交通支联系(图2-59)。
⑶交感神经的节前纤维和节后纤维
节前纤维发自脊髓C8-L3节段的中间带外侧核,经前根、脊神经和白交通支进入交感干后,有三种去向:①终止于相应的椎旁节;②在交感干内先上升或下降一段距离,然后终止于上方或下方的椎旁节;③穿过椎旁节,离开交感干,组成内脏大、小神经至椎前节换神经元(图2-60)。
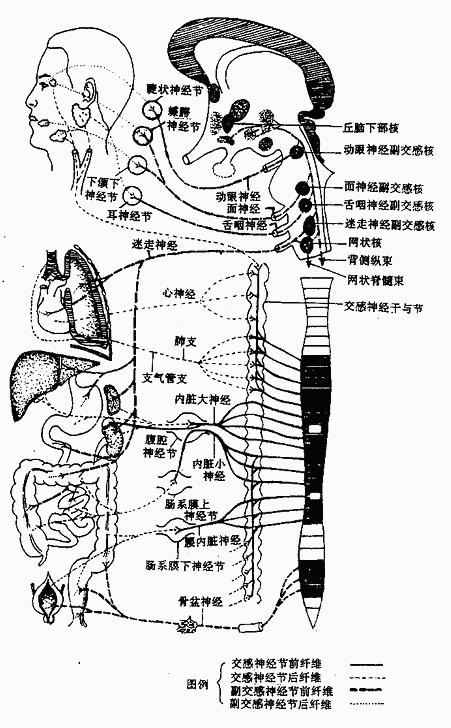
图2-60 植物神经的分布
节后纤维自交感神经节内的节后神经元发出后也有三种去向:①经灰交通支返回脊神经,随脊神经分布到躯干和四肢的血管、汗腺和竖毛肌;②缠络于动脉外膜形成神经丛,并随动脉分布到所支配的器官;③形成神经,直接到所支配的器官,如心神经。
(二)副交感神经
副交感神经parasympatheticnerve的低级中枢位于脑干的副交感神经核和脊髓骶2-4节段的中间带外侧核,由此发出的节前纤维,随有关的脑神经(Ⅲ、Ⅶ、Ⅸ、Ⅹ)和骶神经走行,至器官旁或器官内的副交感神经节(终节)与节后神经元形成突触联系,由节后神经元发出的节后纤维分布于心肌、平滑肌和腺体。
由于副交感神经节居于器官内或靠近所支配之器官,所以副交感神经的节前纤维长而节后纤维短(图2-60)。
副交感神经根据其低级中枢的位置可分为颅部和骶部。
颅部副交感神经的节前纤维分别随动眼神经、面神经、舌咽神经和迷走神经走行。伴随动眼神经者,在睫状节换神经元,节后纤维支配眼球瞳孔括约肌和睫状肌。参加面神经者,在蝶腭节、下颌下节换神经元,节后纤维支配泪腺、下颌下腺和舌下腺等。随舌咽神经走行者,在耳节内换神经元,节后纤维支配腮腺。参加迷走神经的副交感节前纤维,至胸、腹腔脏器,在终节换神经元后,节后纤维支配胸腔器官和除降结肠和乙状结肠以外的所有腹腔脏器。
骶部副交感神经的节前纤维,随骶2-4神经出骶前孔,构成盆内脏神经,加入盆丛,从盆丛分支到降结肠、乙状结肠及盆腔脏器,在终节换神经元后,支配上述器官。
3.内脏神经丛
交感神经、副交感神经和内脏感觉性神经在分布中,常常互相交织在一起,共同形成内脏神经丛。各丛的名称按其所围绕的动脉或所分布的脏器而得名。例如,位于心底部的心丛、肺根周围的肺丛、腹腔动脉和肠系膜上动脉根部周围的腹腔丛以及直肠两侧的盆丛等等。
七、感觉器官简介
机体通过感受器接受内、外界环境各种刺激,并把刺激能量转变为神经冲动,经感觉神经传到中枢神经,建立机体与内、外环境间的联系。感受器根据所在部位和所接受刺激的来源,可分为三类:①内脏感受器,分布于内脏和血管等处,接受来自内脏、血管等内环境的刺激(如压力、化学、温度、渗透压等)。②本体感受器,分布于肌肉、肌腱、关节等处,接受运动的刺激。③外部感受器,分布于体表或与外界接触的部位,接受外环境的刺激(如温、痛、触、压、光、声、嗅、味等)。
感受器receptor的结构简繁不一,简单者如分布于皮肤、粘膜等处的的游离神经末梢,感受痛刺激。较复杂者由感受神经末梢及一些细胞或组织共同形成感受小体,如真皮内接受触觉的触觉小体,皮下组织内接受压觉的环层小体等。此外,最复杂的是除末梢感受器外,还具有许多辅助装置,共同形成特殊的感受器官。重要的感觉器官有:
视器位于眶内,由眼球及其辅助装置组成。眼球主要感受光波的刺激,经视神经传入脑。
位听器包括听器和位觉器两部分。这两部分机能上虽然不同,而结构上难以分割开。位听器由外耳、中耳和内耳三部分组成。外耳和中耳是波传导的装置,内耳前部的蜗管接受声波刺激;中、后部为接受位觉刺激的椭圆囊、球囊和半规管。位听器经前庭蜗神经将冲动传导至脑。
嗅器位于鼻腔后上部粘膜内,感受空气中气味的刺激,经嗅神经传至脑。
味器即味蕾,人类的味器主要分布于舌粘膜上的菌状乳头和轮廓乳头内,少数分布于软腭、咽和会厌处的粘膜,经面神经、舌咽神经等传至脑。
附:内分泌器官简介
人体的腺体可分为有管腺和无管腺两大类。有管腺又叫外分泌腺,其分泌物需经导管排出,如消化腺、汗腺;无管腺又叫内分泌腺,它由腺细胞为主体组成,有丰富的血管和淋巴管分布,没有腺导管,其分泌叫激素,直接进入血管
■[此处缺少一些内容]■
在腹、盆腔后壁沿腹主动脉及其分支排列着一些散在的、在结构上和机能上与肾上腺髓质相似的小体,由于它们与肾上腺髓质都对铬酸盐有较强的亲和力,故统称为嗜铬器官。
4.(脑)垂体hypophysis位于颅底内面的垂体窝内,为灰红色、椭圆或圆形小体,其上面与脑相连。它可分为前叶和后叶,后叶又包括中间部和神经部。垂体分泌多种激素,功能也很复杂,详见生理学。
5.松果体pineal body位于丘脑后上方,为一椭圆形小体,呈淡黄色。儿童时较发达,以后逐渐萎缩并有钙盐沉着。松果体分泌的激素与调节代谢和其它一些内分泌腺的作用有关,特别是与抑制性腺的发育有关。
6.胰岛islets of pancreas是分散在胰腺内大小不等、形状不定的细胞索团。胰岛分泌胰岛素,其主要功能是调节糖代谢,降低血糖水平。
7.性腺sexual gland有男女之别。男性睾丸内的间质细胞分泌雄激素;女性卵巢内卵泡成熟过程中分泌雌激素,排卵后形成的黄体分泌孕激素。上述性激素都可刺激生殖器官发育,促进第二性征出现。
第三章 骨及骨连接
前已介绍运动系统的概况,本章将介绍全身各骨的名称和具体形态,以及各骨连接的名称、构造、和运动方式。
第一节 躯干骨及其连接
躯干骨包括脊柱和胸廓两个部分。脊柱是人体躯干的支柱,具有支持头部,支持和保护胸、腹、盆部器官,完成各种运动的功能。胸廓除支持保护胸部内脏外,还有完成呼吸运动的功能。
一、脊柱
脊柱vertebral column位于背部正中,上端接颅骨,下端达尾骨尖,分颈、胸、腰、骶及尾五段,由24个椎骨、一个骶骨和一个尾骨组成。它们借韧带、软骨和关节连成一个完整的脊柱。
1.脊柱各骨的形态
椎骨vertebrae共24个,可分为颈椎(7个)、胸椎(12个)和腰椎(5个)。它们都具有类似的形态和功能,但又有各自的特殊之处。
(一)椎骨的一般形态一般椎骨都有一个椎体和一个椎弓,椎弓上有七个突(图3-3)。
椎体vertebral body约呈短圆柱状,内部为骨松质,外为薄层骨密。上、下椎体以软骨连成柱状,支持体重。椎弓vertebralarch在椎体后方,与椎体相连的部分叫椎弓根,稍细,上下各有一切迹,下切迹较明显。相邻椎骨之间在椎弓根处形成椎间孔intervertebralforamina。椎弓的后部呈板状,叫椎板。左右椎板相连形成完整的椎弓。椎体和椎弓共同围成椎孔vertebralforamen,24个椎骨的椎孔连成贯穿脊柱的椎管vertebral canal以容纳保护脊髓。椎弓上有七个突:向后方伸出的一个叫棘突spinousprocess,多数可在背部正中线摸到;左右各伸出一个横突transverseprocess,棘突和横突都有韧带和肌肉附着;椎弓上下各有一对突起,叫上、下关节突superiorand inferior articular processes,相邻椎骨的上、下关节突相对,以关节面组成关节。
(二)颈、胸、腰椎的主要特征(图3-1至图3-4)
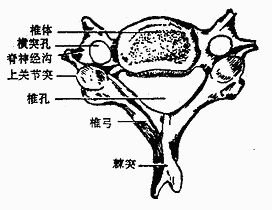 |
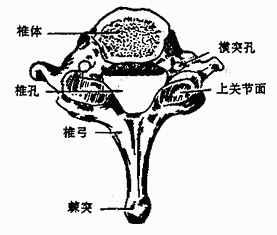 |
| 图3-1 颈椎(上面) | 图3-2 第7颈椎(上面) |
 |
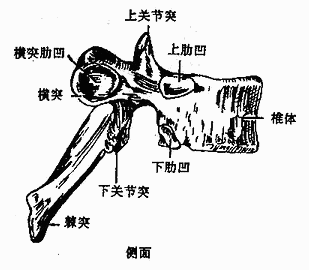 |
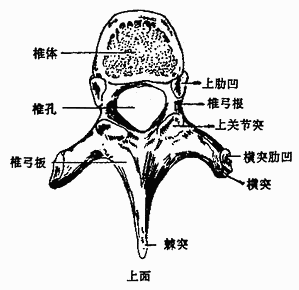
| 图3-3 胸椎 | |
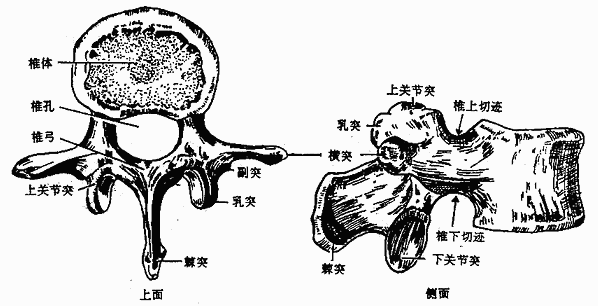
图3-4 腰椎
⑴颈椎cervical vertebrae,共7个,第1、2颈椎属特殊椎骨,将单独介绍。一般颈椎的椎体较小,近似长方形,其上面的左右两端上翘,与上位椎骨椎体侧缘构成关节,有病变时可致椎间孔狭窄压迫脊神经,产生症状。颈椎椎孔较大。横突生有横突孔,是颈椎最显著的特点。横突孔内有椎动、静脉走行。横突末端可分前后两个结节,特别是第六颈椎,前结节肥大,又叫颈动脉结节,颈总动脉在其前方经过。颈椎关节突不明显,关节面近于水平位。颈椎棘突一般短而平,末端分叉。第7颈椎棘突不分叉且特长,在颈部皮下,容易扪到,故又名隆椎。
⑵胸椎thoracic vertebrae共12个。从上向下椎体逐渐增大,横截面近三角形。椎体的后外侧上下缘处有与肋骨头相接的半关节面叫肋凹。横突的前面也有横突肋凹,与肋结节形成关节。棘突长,伸向后下方,邻位椎骨的棘突依次掩叠。关节突明显,其关节面位于冠状方向。
第1胸椎体的肋凹有一个圆形的全肋凹和一个半圆形的下肋凹;第10胸椎只有一个上肋凹;第11、12胸椎各有一个全肋凹,横突无肋凹。
⑶腰椎lumbarvertebrae共5个。椎体大,约呈蚕豆形。椎孔大。棘突为板状,位于矢状方向平伸向后。上、下关节突的关节面近矢状方向。
(三)特殊椎骨(图3-5)
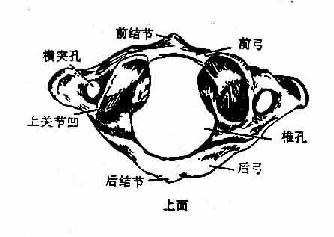 |
 |
 |
|
图3-5 上:环椎 下:枢椎
⑴环椎atlas是第1颈椎,呈环形。分前弓、后弓和左右侧块。前弓较短,内面有关节面叫齿突凹。侧块上面有椭圆形关节凹,与枕骨髁构成环枕关节,下有圆形关节面与第2颈椎连接。上关节凹后方有椎动脉沟,椎动脉出横突孔经此沟而入枕骨大孔。后弓长,中点略向后方突起,叫做后结节。环椎无椎体、棘突和关节突。
⑵枢椎axis为第2颈椎。椎体上方有齿突,与环椎齿突凹形成关节。在发生学上齿突来自第1颈椎椎体。枢椎其余形态同一般颈椎。
(四)骶骨(图3-6)
 |
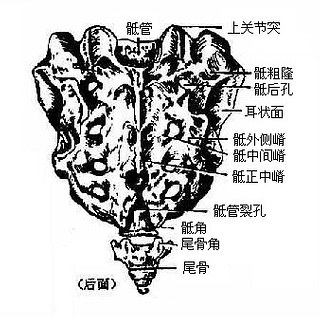 |
图3-6 骶骨和尾骨
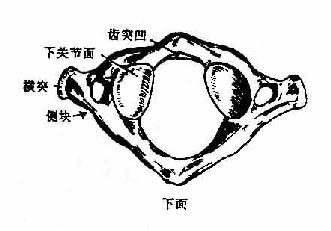
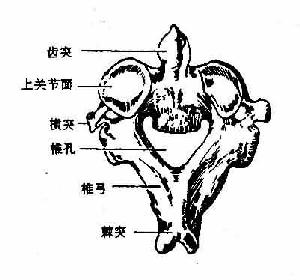
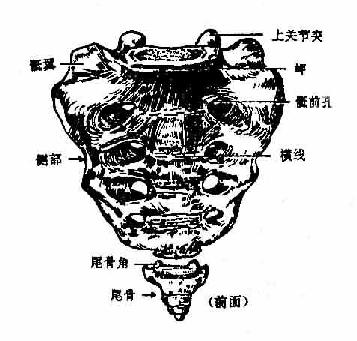
在发生过程中,骶骨sacrum由5个骶椎合并而成。全骨上大下小,前凹后凸。上面为底,下端为尖。中央部为5个椎体连成的骶骨体,两侧为骶骨翼,后面椎板融合围成中空的骶管。骶骨体上面前缘突出,叫岬,前面有椎体融合遗留的4条横线,横线两端有4对骶前孔。骶管上口两侧可见上关节突,骶骨后面正中线上可见棘突痕迹称骶中嵴,两侧有4对骶后孔。再向两侧有粗糙不平的骶骨粗隆及与髋骨连接的关节面,叫耳状面。骶管后下端敞开叫骶管裂孔。其两侧有骶骨角,是下关节突遗迹。
(五)尾骨
1. 尾骨coccyx由4-5节尾椎退化合成。
2.脊柱各骨的连接
(图3-7至图3-9)
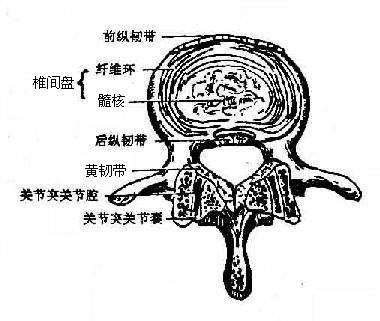
图3-7 椎间盘和关节突关节
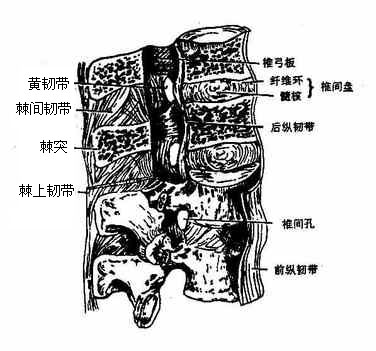
图3-8 脊柱的韧带
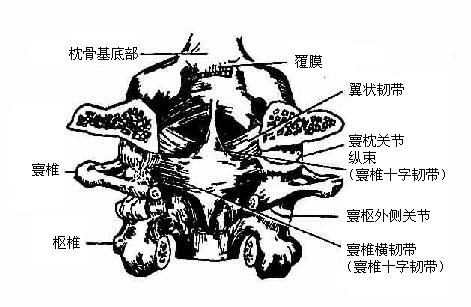
图3-9 环枕、环枢关节
(一)椎间盘intervertebral
disc是椎体与椎体之间的软骨连接。椎间盘中心为胶状的髓核nucleuspulposus,周围是多层纤维软骨组成的纤维环annulus fibrosus,它将相邻椎骨的椎体牢固地连接起来,并限制髓核向外膨出。椎间盘有一定的弹性,可缓冲震动、允许脊柱做弯曲和旋转运动。颈部和腰部动度较大,椎间盘也较厚。在病理情况下,髓核可从纤维环的薄弱或损伤处突出,常见的为后外方向的髓核脱出,可以造成压迫神经根的症状。
(二)椎间关节intervertebral
joint是关节突之间的连接,椎间关节为平面关节,可做微小的运动。在颈部由于关节近于水平方向,其运动较自由;胸部关节面近冠状方向,可允许胸椎做少量回旋运动;腰椎的矢状关节面则限制回旋而允许脊柱屈伸和侧屈。椎间关节的运动和椎间盘的活动互相配合、互相制约,共同保证了脊柱的稳定和灵活。
(三)椎间短韧带很多
在相邻椎骨的椎弓之间的叫椎弓间韧带,由弹性结缔组织构成,呈黄色,故又称黄韧带。黄韧带有很大的弹性,连接着相邻的椎板,协助椎板保护椎管内的脊髓,并限制脊柱的过度前屈。此外在各棘突之间、各横突之间,分别生有棘间韧带和横突间韧带。
(四)脊柱的长韧带主要有三条:
在椎骨前面的是前纵韧带,上连枕骨大孔前缘,下达骶骨前面,紧贴椎体和椎间盘前面,厚实而坚韧,对脊柱稳定有重要作用。椎体后面的后纵韧带长度与前纵韧带相当,与椎体相贴部分比较狭细,但在椎间盘处较宽,后纵韧带可限制脊柱过分前屈及防止椎间盘向后脱出的作用。在棘突尖上还有一条上下连续的棘上韧带,在胸、腰、骶部紧贴棘突末端,至颈部则呈板片状,将两侧肌肉分开,且由弹性结缔组织构成,特名之为项韧带ligamentumnuchae。
(五)环枕关节和环枢关节是脊柱上端与颅骨之间的连接,又合称为环枕枢关节。
环枕关节主要为环椎上关节凹与枕骨髁组成的关节,属椭圆关节型,可使头做屈伸(俯仰)及侧屈运动。在环椎前弓和后弓还有环枕前膜和环枕后膜分别与枕骨大孔前、后缘相连,加固环枕间的连接。
环枢关节包括环枢外侧关节和环椎齿突关节。环枢外侧关节左右各一,由环椎下关节面与枢椎上关节面组成。环椎齿突关节为环椎前弓的齿突凹与齿突所组成。此关节有多数韧带加固:齿突尖韧带和翼状韧带将齿突连于枕骨,环椎横韧带及其上下延伸的纵束所形成的十字韧带可以防止齿突向后脱位。后纵韧带向上延伸,从后方将关节覆被,叫做覆膜,使关节与脊髓隔开。一般情况下此关节是比较稳固的,但过强的外力也可造成齿突脱位,危及脊髓。
3.完整脊柱的形态及功能
(图3-10)
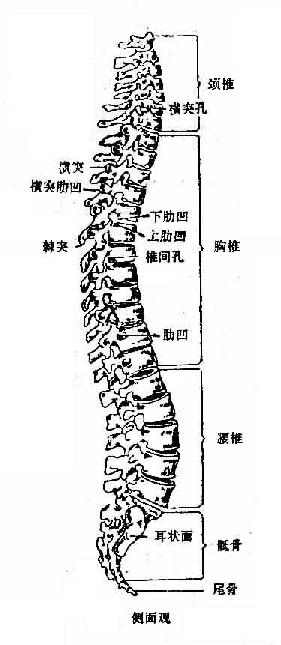
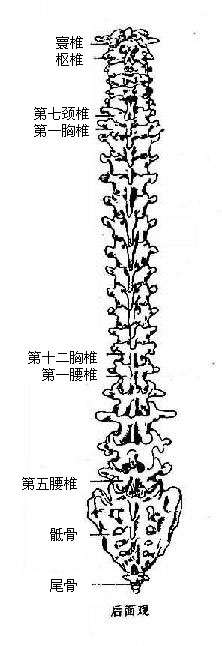
图3-10 脊柱
脊柱由24个椎骨、骶骨和尾骨借椎间盘、椎间关节及许多韧带连接成一个整体,既坚固又柔韧。脊柱的长度,直立时由于椎间盘弹性压缩,比卧位时稍短。从前面看,脊柱的椎体从上至下逐渐增大,至骶骨又迅速变小,这是椎体的负荷由小到大,又经骶骨耳状面将负荷传至下肢的反映,是人体直立所造成的不同于四足动物的一种表现。脊柱的后面可见成排的棘突和横突,棘突旁有许多背部肌肉,可以稳定脊柱,并牵动棘突、横突做各种动作。背部的棘突,可以从第7颈椎开始触摸计数,是常用的定位标志。棘突的方向,在颈、腰段较平,在胸部较斜,临床上常在腰段进行穿刺。从侧面看,各椎骨的体、横突和棘突均清晰可见,还可看到椎弓根及其间的椎间孔和骶管侧面的耳状关节面。脊柱整体的侧面观,可见四个弯曲。颈曲和腰曲凸弯向前,椎间盘较厚,其前部尤甚,胸曲和骶曲凸弯向后,椎间盘变薄。脊柱内的椎管,上通颅腔,下达骶管裂孔,周围除椎间孔外均为韧带所封闭。椎管内容纳脊髓,上连脑,两侧发出脊神经根,形成31对脊神经,从椎间孔和骶前、后孔穿出。椎管的颈下段和胸下段较宽阔,与脊髓的颈、腰膨大相适应。腰段最宽阔,容纳脊髓圆锥和众多的神经根丝。
脊柱除支持和保护功能外,有灵活的运动功能。虽然在相邻两椎骨间运动范围很小,但多数椎骨间的运动累计在一起,就可进行较大幅度的运动,其运动方式包括屈伸、侧屈、旋转和环转等项。脊柱各段的运动度不同,这与椎间盘的厚度、椎间关节的方向等制约因素有关。骶部完全不动,胸部运动很少,颈部和腰部则比较灵活。人在立正姿势时,通过身体所引的垂直重力线经过颈椎体的后方,在第7颈椎和第1胸椎处通过椎体,经胸椎之前下降,再于胸腰结合部越过椎体,经腰椎后方并穿过第4腰椎至骶骨岬再经骶骨前方、骶髂关节而传至下肢。脊柱的弯曲,特别是颈曲与腰曲,随重力的变化而改变其曲度。
4.椎骨的常见变异
椎骨在动物进化(种系发生)和个体发育过程中,都经过由间充质至软骨,再由软骨骨化的阶段。脊柱的分段也是逐渐由鱼类只分躯干椎和尾椎的阶段到陆生动物分化出颈、胸、腰、骶、尾5段的过程;人类出生前脊柱只有一个向后凸弯的弯曲,出生后随着抬头和坐立姿势的发展,才相继出现向前凸弯的颈曲和腰曲。
在脊柱各段落之间的椎骨形态变化,是逐渐过渡的。在过渡处常发生变异,如腰椎和骶骨的节数可互有增减,形成腰椎骶化或骶椎腰化,这类变异可导致慢性腰痛。
椎骨的骨化可因某些因素的影响而造成畸形,如椎弓由左右各一骨化点骨化,最后在正中线愈合而形成,但于腰下部和骶部,常见两侧椎弓骨化点不愈合,造成椎管后壁裂缝或敞开,仅由软组织覆盖,这种异常叫脊柱裂,严重者有脑膜膨出甚至神经功能障碍。
二、胸廓
胸廓thoracic cage是胸腔壁的骨性基础和支架。胸廓由12个胸椎,12对肋骨rids,和1个胸骨sternum借关节、软骨连结而组成。
1.胸廓各骨的形态
(图3-11至图3-12)
(一)肋骨12对,左右对称,后端与胸椎相关节,前端仅第1-7肋借软骨与胸骨相连接,称为真肋;第8-12肋称为假肋,其中第8-10肋借肋软骨与上一肋的软骨相连,形成肋弓,第11、12肋前端游离,又称浮肋。
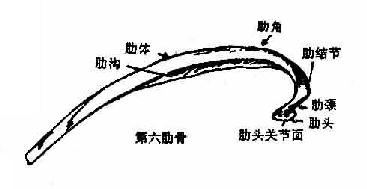
肋骨的一般形态:后端稍膨大,叫肋头,有关节面与胸椎体的肋凹形成关节,从肋头向后外变细,叫肋颈,再向外变扁成肋体,颈与体结合处的后面突起叫做肋结节,有关节面与胸椎横突肋凹相关节。肋体向外转为向前的转弯处叫肋角,肋体下缘内面有容神经血管经过的肋沟。肋体前端粗糙,接肋软骨,肋软骨为透明软骨,与胸骨侧缘相关节。
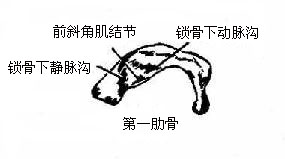
第1肋骨短小而弯曲,头和颈稍低于体,肋体扁,可分为上、下两面和内、外两缘(图3-12)。上面内缘处有前斜角肌附着形成的前斜角肌结节,结节的前、后方各有浅沟,是锁骨下静脉和锁骨下动脉的压迹。下面无肋沟,前端借肋软骨直接与胸骨相结合。第2肋比第1肋稍长,更近拟一般肋骨。第11、12肋无肋结节,体直而短,末端钝圆。
(二)胸骨是位于胸前壁正中的扁骨,形似短剑,分柄、体、剑突三部(图3-11)。胸骨柄上缘中部微凹,叫颈静脉切迹,其两侧有锁骨切迹,与锁骨相关节。柄侧缘接第1肋软骨。下缘与胸骨体连接处微向前突,称胸骨角,从体表可以触及,
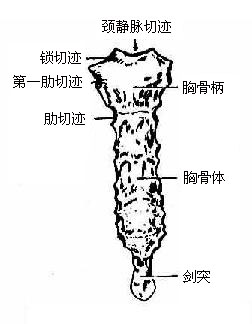
图3-11 胸骨(前面)
因其两侧恰与第2肋软骨相关节,所以是确定肋骨序数的重要标志。胸骨体扁而长,两侧有第2-7肋软骨相连接的切迹。剑突形状多变,位居左右肋弓之间,有人终生保持软骨形式。
2.胸廓各骨的连接
(一)肋椎关节(图3-13):肋骨后端与胸椎之间有两处关节。一个叫肋头关节,由肋头与椎体肋凹组成,多数肋头关节内有韧带将关节分成上下两部分,第1、11和12肋头关节则无这种分隔。另一个是肋横突关节,由肋骨结节关节面与横突肋凹组成。肋头关节与肋横突关节都是平面关节,两关节同时运动(联合关节),运动轴是通过肋颈的斜轴,运动时肋颈沿此运动轴旋转,肋骨前部则上提下降、两侧缘做内、外翻活动,从而使胸廓矢状径和横径发生变化。
 |
 |
 |
 |
图3-12 肋骨

图3-13 肋椎关节
(二)肋软骨与胸骨的连接(图3-14):在第1肋软骨和胸骨柄之间为直接连结,第2-7肋软骨与胸骨之间则形成微动的胸肋关节,第8-10肋软骨不与胸骨相连,而分别与其上方和肋软骨形成软骨关节,在胸廓前下缘组成左、右肋弓。
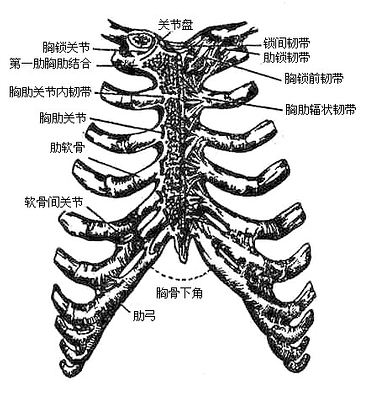
图3-14 胸肋关节
3.胸廓的全貌
(一)胸廓的形态,在成人为前后较扁、前壁短后壁长的圆锥形的骨笼(图3-15),后方12个胸椎位于后壁中线,椎体向腔内突出,肋骨先向外,至肋角处转向前行,再弯向内侧经肋软骨抵达胸骨。胸廓上口呈肾形,为后高前低的斜面,由第1胸椎、第1肋骨和胸骨柄上缘围成,胸骨柄上缘约与第2-3胸椎间线平齐。胸廓上口有气管、食管及头颈上肢的大血管等通过。胸廓下口宽大,前高后低,由第12胸椎,第12、11肋及肋弓、剑突组成。两侧肋弓的夹角叫肋下角,角度大小因体形而异。胸廓下口有膈封闭,食管和大血管等穿经膈的裂孔走行。
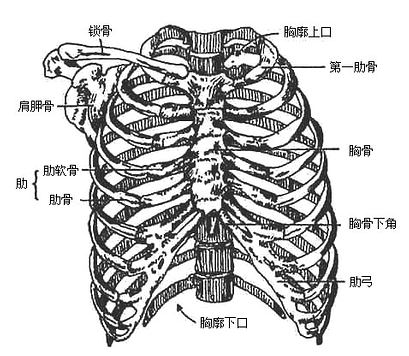
图3-15 胸廓
(二)肋间隙序数及活体判定具有重要的临床意义,心、肺及膈各部的高度常以此为标准进行描述和记载,如心尖的位置一般在第5肋间隙中线左侧7-9cm处。肋间隙的序数与其上方肋骨的序一致,即第5肋间隙位于第5肋骨下方。由于第一肋骨部分被锁骨遮盖,故肋骨序数一般从第二肋开始触摸计算,且第2肋有胸骨角做为明显的定位标志。在背部,常用胸椎棘突或肩胛骨内上角和下角做参考,通常肩胛骨内上角平第2肋,下角平第7肋。
(三)胸廓参与呼吸运动,吸气时胸廓各径均增大,其前后径和横径增大是肋骨和胸骨运动的结果,垂直径的增大是膈肌收缩、膈穹下降的结果。肋骨的运动,吸气时肋颈沿自身长轴向后旋转肋体上提,并将其前端的胸骨推向前上,肋骨两侧外翻,所以胸廓的前后径、左右径均加大,呼气时做相反方向的运动,使胸腔容积减少。
第二节 上肢骨及其连接
一、上肢骨
上肢骨包括上肢带骨和自由上肢骨两大部分。前者有锁骨和肩胛骨,后者包括臂部的肱骨、前臂部并列的尺骨、桡骨及手的8块腕骨、5块掌骨和14块指骨。
1.上肢带骨(肩带骨)
(一)锁骨(图3-16)
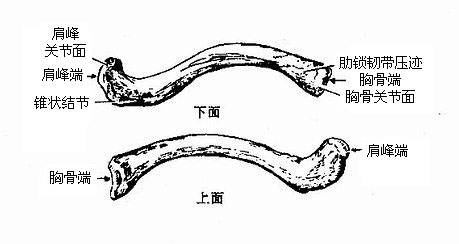
图3-16 锁骨
锁骨clavicle位于胸廓上方前面的皮下,呈“S”字形,内侧2/3凸弯向前,外侧1/3凸弯向后。可分为内、外侧两端和体等3部分。内侧端膨大称为胸骨端,借关节面与胸骨的锁骨切迹相关节。外侧端为肩峰端,略扁,借关节面与肩胛骨的肩峰相关节。锁骨体较细而弯曲,位置表浅,受暴力时易发生骨折,一般多见于内中1/3交界处。
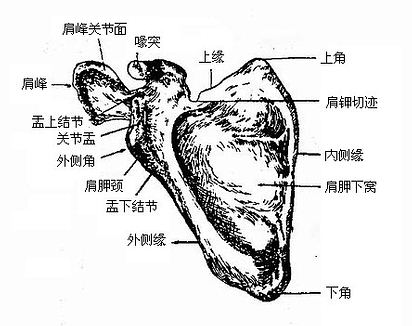
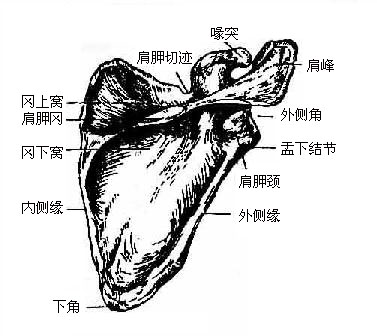
(二)肩胛骨(图3-17至图3-18)
 |
 |
| 图3-17 肩胛骨(前面) | 图3-18 肩胛骨(后面) |
肩胛骨scapula为三角形扁骨,位于胸廓背面脊柱的两侧。有三角、三缘和两面。内上角位于骨的内上方,平对第二肋。外上角位于骨的外上方,较厚,其外侧面有一梨形光滑的关节面,叫做关节盂,与肱骨头共同构成肩关节。盂的上下方各有一隆起,称为盂上结节和盂下结节。关节盂向内侧,周径较细处,叫肩胛颈。下角位于骨的下端,与第七肋或第七肋间隙同高。内侧缘朝向脊柱,又名脊柱缘。外侧缘较肥厚,对向腋窝,又名腋缘。上缘薄锐,其外侧端有一切迹,称为肩胛切迹。切迹的外侧有一伸向上前外方的骨突,形如鸟嘴,叫做喙突。肩胛骨的前面为大而浅的肩胛下窝。背面有一从内侧向外上方斜行并逐渐隆起的骨嵴,称为肩胛冈,将背面分为上小下大的两个窝,分别叫做冈上窝和冈下窝。肩胛冈的外侧端高耸,叫做肩峰,其内侧缘关节面与锁骨肩峰端构成肩锁关节。
2.自由上肢骨
(一)肱骨
肱骨humerus是臂部的长管状骨,分为一体两端。
上端膨大,向内上方突出的半球形的关节面,叫做肱骨头(图3-19),与肩胛骨的关节盂相关节。头的下方稍细,称为解剖颈。从头向外侧突出一个粗涩的隆起,叫做大结节。肱骨头的下方有向前方的骨突,叫做小结节。由大、小结节向下延续的骨嵴,分别叫做大结节嵴与小结节嵴。大、小结节及嵴之间的沟称为结节间沟,内有肱二头肌长头腱通过。肱骨上端与体的移行处稍狭缩,叫做外科颈,是骨折的好发部位。
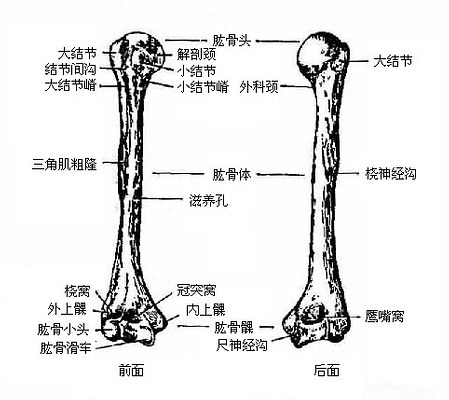
图3-19 肱骨
体的中部前外侧面上有一粗面,叫做三角肌粗隆,是同名肌的止点。体的后面中部有一条自内上斜向外下,并略转向前方的螺旋形浅沟,为桡神经通过的径路,故名桡神经沟。
下端膨大,前后略扁。外侧部较小,呈半球形,叫做肱骨小头,与桡骨头上面的窝相关节。内侧部较大。为一滑车状关节面,故名肱骨滑车,与尺骨滑车(半月)切迹相关节。下端前面在滑车上方有一冠突窝,肱骨小头上方有桡骨窝,当肘关节屈曲时,分别容纳尺骨的冠突和桡骨头。下端后面在滑车上方有一深窝叫鹰咀窝,伸肘时尺骨的鹰咀突入窝内。下端的两侧面各有一结节样隆起,分别叫做内上髁和外上髁。内上髁大而显著,后面有一纵行浅沟,是尺神经通过处,故名尺神经沟。
(二)尺骨
尺骨ulna位于前臂内侧,可分为一体两端(图3-20)。
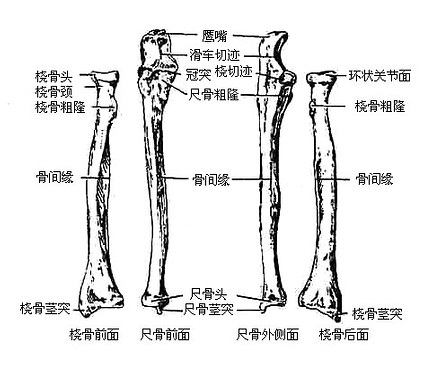
图3-20 桡骨和尺骨
上端粗大,前面有一半月形的关节面,叫做滑车(半月)切迹,与肱骨滑车相关节。切迹后上方的突起为鹰咀,前下方的突起为冠突。冠突的前下方有一粗糙隆起,叫做尺骨粗隆。冠突的外侧面有一关节面,称为桡骨切迹。
体稍弯曲,呈三棱柱状。其后缘全长均位于皮下。外侧缘薄而锐利,为前臂骨间膜的附着处,故名骨间嵴。
下端有两个隆起,即位于外侧的尺骨头和由尺骨头的内后方向下伸出的尺骨茎突。尺骨头的远侧面及周边都有关节面。
(三)桡骨
桡骨radius分为一体和两端(图3-20)。
上端形成扁圆形的桡骨头,头的上面有凹陷的桡骨头凹,与肱骨小头相关节。桡骨头周缘有环状关节面,与尺骨的桡切迹相关节。桡骨头下方光滑缩细为桡骨颈,颈的内下方有一较大的粗糙隆起名桡骨粗隆,是肱二头肌的抵止处。
体的内侧缘锐利,又名骨间嵴,与尺骨的骨间嵴相对。外侧面中点的粗糙面为旋前圆肌粗隆。
下端特别膨大,近似立方形。其远侧面光滑凹陷,为腕关节面,与近侧腕骨相关节。内侧面有尺骨切迹,与尺骨头相关节。外侧面向下突出,叫做桡骨茎突,它比尺骨茎突约低1~1.5厘米。
(四)手骨
体形小,数量多,连结复杂,包括腕骨,掌骨和指骨三部分(图3-21)。
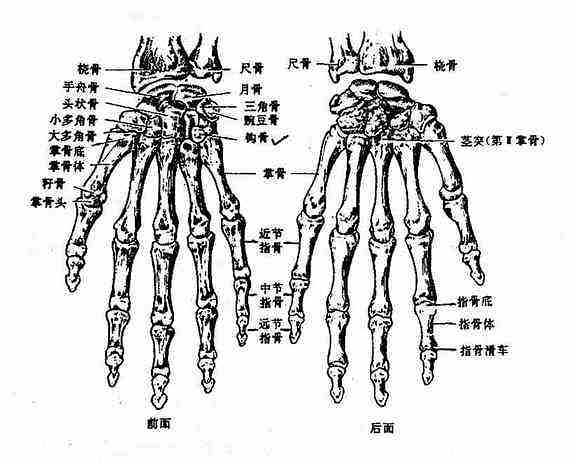
图3-21 手骨
⑴腕骨
腕骨carpal bones是短骨,位于手骨的近侧部,共有8块,分为两列,每列各4块,均以其形状命名。近侧列由桡侧向尺侧依次是舟骨、月骨、三角骨和豌豆骨;远侧列为大多角骨、小多角骨、头状骨和钩骨。舟骨是近侧列腕骨中最大的,向近侧略凸弯,呈舟状,其掌侧面粗糙而凹陷;外侧有一结节,称为舟骨结节,为腕横韧带与拇短展肌的附着部。大多角骨的远侧面有鞍状关节面,与第1掌骨底的鞍状关节面相关节。近侧列腕骨(除豌豆骨外)的近侧面共同形成一椭圆形的关节面,与桡骨的腕关节面相对构成桡腕关节。腕骨的各骨之间的相对面以及与桡骨和掌骨的邻接面,都有关节面,分别构成不同的关节。
8块腕骨虽藉关节和韧带连结构成一个整体,但并不处于同一额状面上,背侧面凸隆,而掌侧面凹隐,叫做腕骨沟。沟的外侧界为腕桡侧隆起,由舟骨结节和大多角骨构成;沟的内侧界为腕尺侧隆起,由豌豆骨和钩骨钩构成。腕骨沟的上方由于腕横韧带跨过,而形成一管,称为腕管,内有屈指肌腱及神经血管等通过。
⑵掌骨
掌骨metacarpus共5块,为小型长骨,由桡侧向尺侧依次为第1~5掌骨。掌骨也分一体两端,近侧端称为底,与远侧列腕骨相关节,其中第1掌骨底关节面呈鞍状,与大多角骨相关节。体呈棱柱形,稍向背侧弯曲。远侧端为掌骨小头,呈球形,与指骨相关节。
⑶指骨
指骨phalanges拇指为两节,其余各指均有3节指骨,由近侧向远侧依次为第1节指骨(近节指骨),第2节指骨(中节指骨),第3节指骨(末节指骨)。指骨也是小型长骨,每节指骨也分底、体、小头三部。近节指骨底为卵圆形凹陷的关节面,与掌骨小头相关节。小头的关节面呈滑车形式,称指骨滑车,与中节的指骨底相关节。末节指骨的远侧端稍膨大且粗糙,名甲粗隆。
二、上肢骨的连接
上肢骨的连接包括上肢带骨的连接和自由上肢骨的连接。上肢带骨中,锁骨的内侧端与胸骨连接做成的胸锁关节,是上肢骨与躯干骨之间的唯一关节,而肩胛骨则只由肌肉将之附于躯干骨上,所以上肢的运动较灵活且范围也较大。上肢骨的连接主要包括肩、肘、桡腕及手部的关节。
1.上肢带骨的连接
(一)胸锁关节
胸锁关节sternoclavicular joint(图3-22)由锁骨的胸骨关节面与胸骨柄的锁骨切迹及第1肋软骨的上面共同构成。关节囊附着于关节的周围,前后面较薄,上下面略厚,周围有韧带增强。关节面略呈鞍状,关节腔内有一近似圆形的关节盘,将关节腔分为内下和外上两部分。胸锁关节可做各个方向的微动运动,体现为锁骨外侧端的上提、下降和前后运动,此外,尚能做轻微的旋转运动。
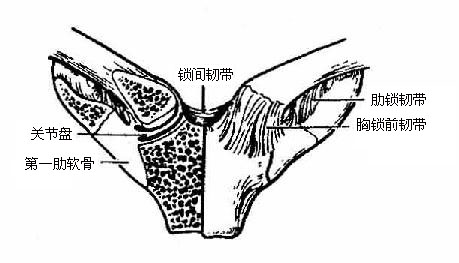
图3-22 胸锁关节
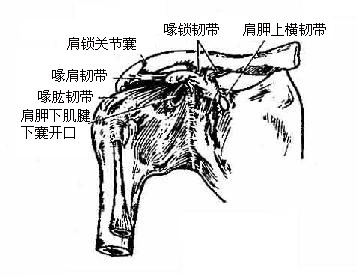
(二)肩锁关节
肩锁关节acromioclavicular joint由肩胛骨肩峰关节面与锁骨肩峰端关节面构成。关节囊较松弛,附着于关节面的周缘。另有连接于肩胛骨喙突与锁骨下面的喙锁韧带(斜方韧带、锥状韧带)加固。肩锁关节属平面关节,可做各方向的微动运动。
(三)喙肩韧带
连结于喙突与肩峰之间,形成喙肩弓架于肩关节上方,可防止肱骨头向内上方脱位。
2.肩关节
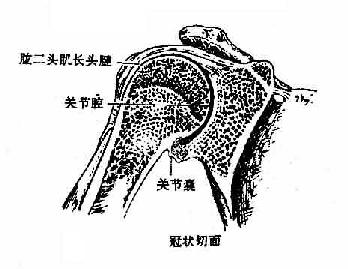
肩关节shoulder joint(图3-23)由肩胛骨的关节盂和肱骨头构成,属球窝关节。关节盂周缘有纤维软骨环构成的盂缘附着,加深了关节窝。肱骨头的关节面较大,关节盂的面积仅为关节头的1/3或1/4,因此,肱骨头的运动幅度较大。关节囊薄而松弛,下壁尤甚,附着于关节盂的周缘,上方将盂上结节包于囊内,下方附着于肱骨的解剖颈。关节囊的滑膜层包被肱二头肌长头腱,并随同该肌腱一起突出于纤维层外,位于结节间沟内,形成肱二头肌长头腱腱鞘。肩关节周围的韧带少且弱,在肩关节的上方,有喙肱韧带连结于喙突与肱骨头大结节之间。盂肱韧带自关节盂周缘连结于肱骨小结节及解剖颈的下分。
 |
 |
| 图3-23 肩关节 | |
肩关节为全身最灵活的球窝关节,可作屈,伸、收、展、旋转及环转运动。加以关节头与关节窝的面积差度大,关节囊薄而松弛等结构特征,反映了它具有灵活性运动的机能。肩关节周围有大量肌肉通过。这些肌肉对维护肩关节的稳固性有重要意义,但关节的前下方肌肉较少,关节囊又最松弛,所以是关节稳固性最差的薄弱点。当上肢处于外展、外旋位向后跌倒时,手掌或肘部着地,易发生肩关节的前脱位。
3.肘关节
肘关节elbow joint(图3-24)由肱尺、肱桡和桡尺近侧三组关节包于一个关节囊内构成,故称为复关节。其中肱骨滑车与尺骨半月切迹构成肱尺关节,属于蜗状关节,是肘关节的主体部分;肱骨小头与桡骨头凹构成肱桡关节,属球窝关节;桡骨头环状关节面与尺骨的桡骨切迹构成桡尺近侧关节,属车轴关节。关节囊附着于各关节面附近的骨面上,肱骨内、外上髁均位于囊外。关节囊前后松弛薄弱,两侧紧张增厚形成侧副韧带。尺侧副韧带呈三角形,起自肱骨内上髁,呈放射状止于尺骨半月切迹的边缘,有防止肘关节侧屈的作用。桡侧副韧带也呈三角形,附于肱骨外上髁与桡骨环状韧带之间。此外,在桡骨头周围有桡骨环状韧带,附着于尺骨的桡骨切迹的前后缘,此韧带同切迹一起形成一个漏斗形的骨纤维环,包绕桡骨头。4岁以下的幼儿,桡骨头发育不全,且环状韧带较松弛,故当肘关节伸直位牵拉前臂时,易发生桡骨头半脱位。
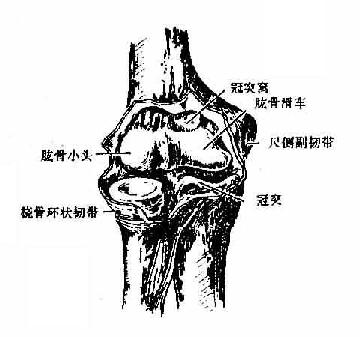
图3-24 肘关节(前面)
当肘关节伸直时,肱骨内、外上髁与尺骨鹰咀尖恰位于一条直线上,屈肘时则形成以鹰咀尖为顶角的等腰三角形,临床上常以此鉴别肘关节脱位或肱骨髁上骨折。肘关节在伸直的情况下,若受暴力如跌倒时一侧手掌着地,使肱骨下端向前移位、尺骨鹰咀则向后移,形成肘关节后脱位。当肘关节伸直,前臂处于旋后位时,臂与前臂并不在一条直线上,前臂的远侧端偏向外侧,二者之间形成一向外开放的钝角,称为提携角。
肘关节的肱尺关节可沿略斜的额状轴作屈伸运动;桡尺近侧关节与桡尺远侧关节是必须同时运动的联合关节,司前臂的旋转运动(见后);肱桡关节虽属球窝关节,但只能配合上述两关节的活动,即与肱尺关节一起,共同进行屈伸运动,配合桡尺近侧关节进行垂直轴的旋转运动,但却失去矢状轴的内收、外展运动的能力。
4.前臂骨的连接
(图3-25)
 |
 |
| 图3-25 前臂骨的连接(示意图) | 图3-26 手关节(冠状切面) |
(一)桡尺近侧关节(见肘关节)
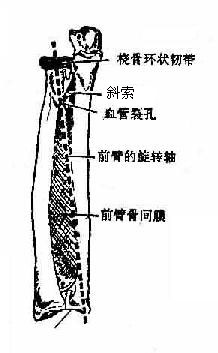
(二)前臂骨间膜
为一长而宽的坚韧结缔组织膜,连结于桡尺两骨的骨间嵴之间,但在前臂近侧端此膜缺如。当前臂两骨处于旋前或旋后位时,骨间膜松弛;而处于中间位时,骨间膜紧张。所以前臂骨折时,应将前臂骨固定于中间位,以防止骨间膜挛缩,影响愈合前臂骨的旋转功能。
(三)桡尺远侧关节
桡尺远侧关节distal radioulnar joint由桡骨的尺骨切迹与尺骨头的环状关节面,以及尺骨头与桡腕关节盘的近侧面构成,属于车轴关节(图3-26)。关节囊较松弛,附着于尺骨切迹和尺骨头的边缘,其前后臂有韧带加强。关节盘为三角形,尖附着于尺骨茎突根部,底连于桡骨的尺骨切迹下缘,上面光滑而凹陷,和桡骨的尺骨切迹共同与尺骨头相关节,下面也光滑而微凹,与月骨的内侧部和三角骨的桡腕关节面相对。关节盘的中部较薄,周缘肥厚,与关节囊愈合。
桡尺近侧关节和远侧关节是联合关节,运动时,以通过桡骨头中心与关节盘尖端的连线的垂直轴为枢纽,桡骨头沿此轴在原位旋转,而桡骨下端连同关节盘则围绕尺骨头旋转。当桡骨下端旋至尺骨前面时,称为旋前,此时桡尺两骨交叉;反向运动,称为旋后,此时桡尺两骨并列。运动范围约180°,连同肩关节的旋转,上肢的回旋可达360°。
5.手骨的连接
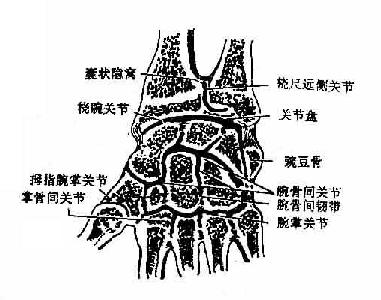
包括桡腕关节、腕骨间关节、腕掌关节、掌指关节和指骨间关节(图3-26)。
(一)桡腕关节
桡腕关节radiocarpal joint由桡骨下端的腕关节面和关节盘的下面和关节盘的下面形成关节窝,与舟、月、三角骨的近侧关节面联合组成的关节头共同构成,属于椭圆关节。关节囊薄而松弛,附着于关节面的边缘,周围有韧带增强。桡腕掌侧韧带和桡腕背侧韧带分别位于关节的掌侧面的和掌侧面。尺侧副韧带连于尺骨茎突与三角骨之间,桡侧副韧带连于桡骨茎突与舟骨之间。
桡腕关节可作屈、伸、收、展以及环转运动,其中伸的幅度比屈的小,这是由于桡腕掌侧韧带较为坚韧,使后伸的运动受到限制,另外,由于桡骨茎突低,在外展时与大多角骨抵接,因此,外展的幅度比内收的小。
(二)腕骨间关节intercarpal joints包括下列三组关节。
⑴近侧列腕骨间关节
⑵远侧列腕骨间关节
上述二组是由相邻接的腕骨间构成,均属平面关节,只能微动。
⑶腕横关节 又称腕中关节,属于球窝关节,由近侧列腕骨的远侧端作成关节窝,远侧列腕骨的近侧端作成关节头构成,关节腔略呈“S”形。由于受腕关节两侧副韧带的限制,此关节仅能作屈伸运动,且幅度很小。腕横关节一般和桡腕关节联合运动。
(三)腕掌关节
腕掌关节carpometacarpal joint由远侧列腕骨的远侧端与5个掌骨底构成。第2~5腕掌关节由一个共同的关节囊包裹。属于微动复关节。但第1掌骨底与大多角骨之间构成的拇指腕掌关节为一独立的关节,属于鞍状关节,可作屈、伸、收、展、环转及对掌运动。对掌运动是第1掌骨外展,屈和旋内运动的总和,其结果使拇指尖能与其它各指掌面接触,这是人类劳动进化的结果。
(四)掌指关节
掌指关节metacarpophalangeal joint(图3-17)由掌骨小头与近节(第1节)指骨底构成,共5个。拇指掌指关节属于滑车关节,主要作屈伸运动,微屈时,也可作轻微的侧方运动,但运动幅度均较小。其余四指为球窝关节,可作屈、伸、收、展运动。
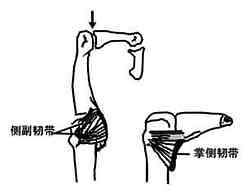
图3-27 掌指关节
(五)指骨间关节
指骨间关节interphalangeal joints of thehand共9个,属于滑车关节。关节囊松弛薄弱,关节腔较宽广,关节囊的前面及两侧面有韧带加强。指骨间关节只能作屈伸运动,由于受到屈肌腱和韧带的限制,屈的幅度比伸的大。
第二节 下肢骨及其连接
一、下肢骨
下肢骨也分为下肢带骨和自由下肢骨两部分。下肢带骨即髋骨,自由下肢骨包括股骨、髌骨、胫骨、腓骨及7块跗骨、5块跖骨和14块趾骨。
1.下肢带骨-髋骨
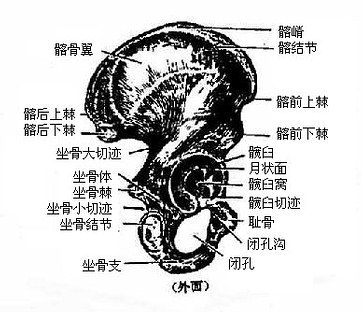
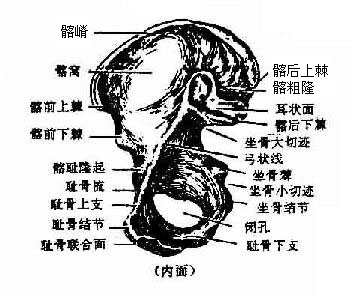
髋骨hip bone(图3-28)为不规则的扁骨。16岁以前由髂骨、坐及耻骨以软骨连结而组成,成年后软骨骨化,三骨在髋臼处互相愈合。髋臼是髋骨外面中央的环形关节窝,由髂、坐、耻三骨的体构成,与股骨头相关节,其底部中央粗糙,无关节软骨附着,称为髋臼窝。窝的周围骨面光滑,附以关节软骨,叫做月状面。髋臼的前下部骨缘凹入,叫髋臼切迹。
(一)髂骨
 |
|
 |
 |
图3-28 髋骨
髂骨illum在三骨中最大,位于髋骨的后上部,分为髂骨体和髂骨翼两部。髂骨体位于髂骨的下部,参与构成髋臼后上部。由体向上方伸出的扇形骨板叫髂骨翼,翼的内面凹陷名髂窝,为大骨盆的侧壁,窝的下方以弓状线与髂骨体分界。弓状线前端有一隆起名髂耻隆起,髂窝的后分粗糙,有一近横位的耳状面,与骶骨的耳状面相关节。髂骨翼的上缘肥厚且呈弓形向上凸弯,叫髂嵴。两侧髂嵴最高点的连线约平齐第4腰椎棘突,是计数椎骨的标志。翼的前缘弯曲向下,达于髋臼,生有上、下两个骨突,分别叫做髂前上棘和髂前下棘。翼的后缘也生有上、下两骨突,分别命名为髂后上棘和髂后下棘。两侧髂后上棘的连线约平第2骶椎。从髂前上棘向后约5-7厘米处,髂嵴较厚且向外突出,叫做髂(嵴)结节,是骨髓穿刺常用的部位。
(二)坐骨
坐骨ischium位于髋骨的后下部,可分为坐骨体及坐骨支两部分。坐骨体构成髋臼的后下部和小骨盆的侧壁。体的后缘有一向后伸出的三角形骨突,叫做坐骨棘。坐骨棘与髂后下棘之间的骨缘呈弧形凹陷,叫做坐骨大切迹,坐骨棘下方的骨缘小缺口叫做坐骨小切迹。由体向下延续为坐骨上支,继而转折向前内方,叫做坐骨下支,其前端与耻骨下支相连。坐骨上、下支移行处的后部,骨面粗糙而肥厚,名坐骨结节,是坐位时体重的承受点。
(三)耻骨
耻骨pubis位于髋骨的前下部,可分为耻骨体及耻骨支两部分。耻骨体构成髋臼的前下部和小骨盆的侧壁。由体向前下内方伸出的骨条叫做耻骨上支,继而以锐角转折向下外方叫做耻骨下支。耻骨上、下支移行处的内侧面为一卵圆形粗糙面,叫做耻骨联合面,与对侧同名面之间以纤维软骨连接,构成耻骨联合。耻骨上支的上缘有一锐利的骨嵴,叫做耻骨梳,其后端起于髂耻隆起,前端终于耻骨结节。耻骨结节内侧的骨嵴称为耻骨嵴。由坐骨和耻骨围成的孔,叫做闭孔,在活体闭孔有闭孔膜封闭。孔的上缘有浅沟叫做闭孔沟。
2.自由下肢骨
(一)股骨
股骨femur是人体中最大的长管状骨,可分为一体两端(图3-29)。
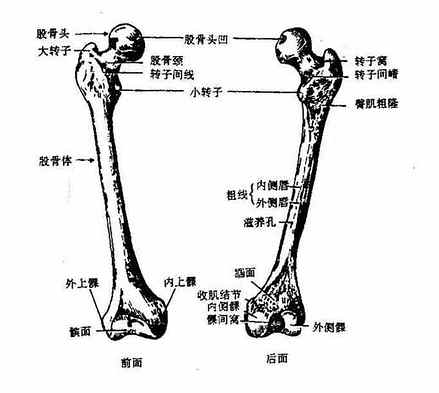
图3-29 股骨
上端朝向内上方,其末端膨大呈球形,叫股骨头,与髋臼相关节。头的中央稍下方,有一小凹,叫做股骨头凹,为股骨头韧带的附着处。头的外下方较细的部分称股骨颈。颈与体的夹角称颈干角,约为120~130°。颈体交界处的外侧,有一向上的隆起,叫做大转子,其内下方较小的隆起叫做小转子。大转子的内侧面有一凹陷称为转子窝。大、小转子间,前有转子间线,后有转子间嵴相连。
体粗壮,为圆柱形,全体微向前凸。前面光滑,后面有一纵行的骨嵴,叫做粗线。粗线可分内侧、外侧两唇,两唇在体的中部靠近,而向上、下两端则逐渐分离。外侧唇向上外移行为臀肌粗隆,内侧唇向上前止于小转子。两唇向下形成两骨嵴,分别连于股骨下端的内、外上髁,两唇在股骨体下端后面围成的三角形骨面,叫做腘平面。
下端为两个膨大的隆起,向后方卷曲,分别叫做内侧髁和外侧髁。两髁的下面和后面都有关节面与胫骨上端相关节,前面的光滑关节面接髌骨,称为髌面。在后方,两髁之间有一深凹陷,叫做髁间窝。内侧髁的内侧面和外侧髁的外侧面各有一粗糙隆起,分别叫做内上髁和外上髁。内上髁的上方有一三角形突起,叫做骨收肌结节,为内收肌腱附着处。
(二)髌骨
髌骨patella(图3-30)是人体内最大的籽骨,包埋于股四头肌腱内,为三角形的扁平骨。底朝上,尖向下,前面粗糙,后面为光滑的关节面,与股骨的髌面相对,参与膝关节的构成。
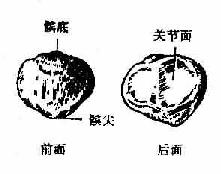
图3-30 髌骨
(三)小腿骨
包括胫骨和腓骨,胫骨位于内侧,腓骨位于外侧。胫骨为主体,上端单独与股骨下端相接,腓骨未参与膝关节的组成,而以微动关节及韧带连接于胫骨外侧。但两骨的下端都参与踝关节的构成(图3-31)。
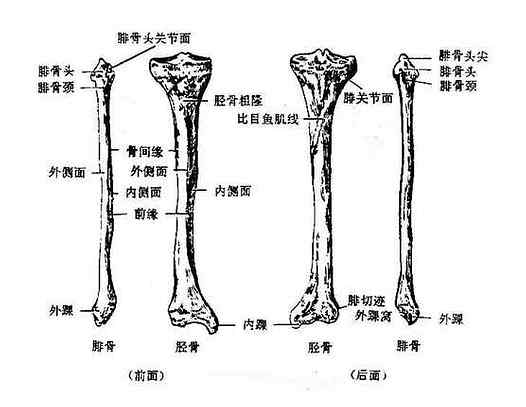
图3-31 胫骨和腓骨
⑴胫骨
胫骨tibia可分为一体和两端。
上端膨大,形成内侧髁和外侧髁,与股骨下端的内、外侧髁以及髌骨共同构成膝关节。两髁之间的骨面隆凸叫做髁间隆起。隆起前后各有一凹陷的粗糙面,分别叫做髁间前窝和髁间后窝。上端的前面有一粗糙的隆起,叫做胫骨粗隆。外侧髁的后下面有一关节面,接腓骨小头,叫做腓关节面。
体的前缘特别锐利叫做前嵴,由皮肤表面可以摸到。外侧缘为小腿骨间膜所附着,故名骨间嵴。内侧面表面无肌肉覆盖,在皮下可以触及。后面的上份有一斜向内下方的粗线,叫做腘线。
下端膨大,下面有与距骨相接的关节面,内侧有伸向下的骨突,叫做内踝。外侧有与腓骨相接的三角形凹隐,叫做腓骨切迹。
⑵腓骨
腓骨fibula细长,也分为一体和两端。
上端膨大叫做腓骨小头,由皮肤表面可以触及。小头内上面有关节面与胫骨上端外面的关节面相关节,小头下方缩细叫做腓骨颈。腓骨体形状不规则,其骨间嵴与胫骨同名嵴相对,为骨间膜的附着处。下端也稍膨大,叫外踝,外踝的内面有呈三角形的关节面,和胫骨下端的关节面共同构成关节窝,与距骨相关节。
(四)足骨
包括跗骨⑺、跖骨⑸和趾骨⒁三部分(图3-32)。
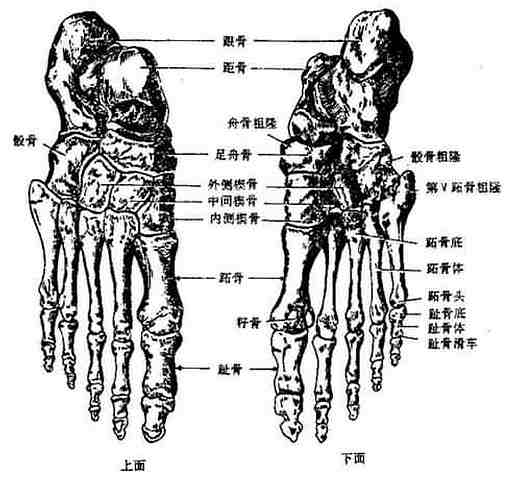
图3-32 足骨
⑴跗骨tarsus属于短骨,位于足骨的近侧部,相当于手的腕骨,共7块。可分为三列,即近侧列相叠的距骨和跟骨,中间列的舟骨,远侧列的第1~3楔骨和骰骨。
①距骨 距骨talus位于跟骨的上方,可分为头、颈、体三部。前部为距骨头,前面有关节面与舟骨相接。头后稍细部分为距骨颈。颈后较大的部分为距骨体,体上面及两侧面的上份均为关节面,称为距骨滑车,前宽后窄,与胫骨下关节面及内、外踝关节面构成踝关节。体和头的下面,有前、中、后3个关节面,分别与跟骨上面的相应的关节面相关节。
②跟骨 跟骨calcaneus位于距骨的下方,前端为一鞍状关节面,与骰骨相关节,后部膨大,叫做跟结节。上面的前分有前、中、后三个关节面,与距骨下面相应的关节面构成关节。内侧面的前上部有一突起,支撑上方的距骨,名载距突。
③舟骨 舟骨navicularbone呈舟状,位于距骨头与三块楔骨之间。舟骨的后面凹陷接距骨头,前面隆凸与三块楔骨相关节。内侧面的隆起为舟骨粗隆。
④骰骨 骰骨cuboid bone呈立方形,位于跟骨与第4、5跖骨底之间,内侧面接第3楔骨及舟骨。
⑤楔骨 楔骨cuneiform bones共3块其序数自拇趾侧数起,由内向外分别称为第1、2、3楔骨,向前分别与第1、2、3跖骨底相关节。
⑵跖骨metatarsus为小型小骨,位于足骨的中间部,共5块,其形状大致与掌骨相当,但比掌骨长而粗壮。其序数自拇趾侧数起。每一跖骨都分为底、体和小头三部,第1、2、3跖骨底分别与第1、2、3楔骨相关节,第4、5跖骨底与骰骨相关节。小头与第1节(近节)趾骨底相关节。第5跖骨底向后外伸出的骨突,叫做第5跖骨粗隆。
⑶趾骨phalanges ofthe foot共14块,形状和排列与指骨相似,但都较短小。
二、下肢骨的连接
1.下肢带骨的连接
下肢带骨的连接包括骶髂关节、耻骨联合、髋骨与脊柱间的韧带连结等。
(一)骶髂关节
骶髂关节sacroiliac joint(图3-34)由骶骨与髂骨的耳状面相对而构成,属微动关节。关节面凸凹不平,互相嵌合十分紧密,关节囊坚韧,并有坚强的韧带加固。主要的韧带是骶髂骨间韧带,位于关节面的后上方,连结于相对的骶骨粗隆和髂骨粗隆之间。在关节的前后还分别在骶髂前韧带和骶髂后韧带加强。骶髂关节的这些结构特征,增强了该关节的稳固性,在一定程度限制了关节的活动,从而有利于重力通过该关节向下肢传递,以及自高处着地或跳跃时起缓冲冲击力及震荡的作用。
(二)耻骨联合
耻骨联合pubic symphysis(图3-33)由两侧的耻骨联合面藉纤维软骨连接而成。上、下面及前面都有韧带加强,上方的叫耻骨上韧带,下方的叫耻骨弓状韧带。纤维软骨中间有一纵裂隙,叫做耻骨联合腔,但无滑膜复盖,所以有人将耻骨联合算做半关节。女性的耻骨联合有一定的可动性,在妊娠或分娩过程中,耻骨联合可出现轻度的分离,使骨盆发生暂时性的扩大。
图3-33 耻骨联合(冠状切面)
(三)髋骨与脊柱间的韧带连结
⑴骶结节韧带(图3-34)呈扇形,起于髂后下棘、骶骨侧缘及尾骨的上部,向外方经骶棘韧带的后方止于坐骨结节。
⑵骶棘韧带(图3-34)位于骶结节韧带的前方,较薄,呈三角形,起于骶骨下端及尾骨的外侧缘,向外方与骶结节韧带交叉后止于坐骨棘。
上述两条韧带与坐骨大、小切迹共同围成坐骨大孔和坐骨小孔,是臀部与盆腔和会阴部之间的通道,为肌肉、肌腱、神经、血管等通过。
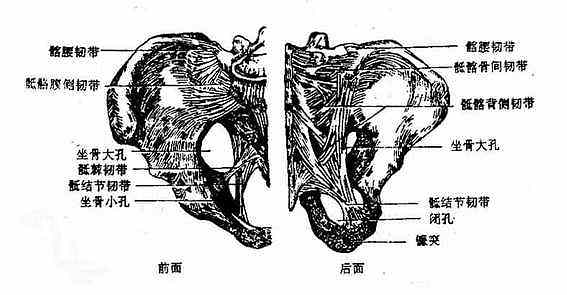
图3-34 骨盆的韧带
⑶髂腰韧节(图3-34)为强韧的三角形韧带,连于第4、5腰椎横突与髂嵴之间。
(四)骨盆的全貌
骨盆pelvis(图3-35至图3-37)由骶、尾骨和左右髋骨及其韧带连结而成。被斜行的界线(后方起于骶骨岬,经髂骨弓状线,髂耻隆起,耻骨梳、耻骨结节,耻骨嵴到耻骨联合上缘连线)分为两部:界线以上叫大骨盆,又称假骨盆,其骨腔是腹腔的髂窝部;界线以下叫小骨盆,又称真骨盆,其内腔即盆腔,前界为耻骨和耻骨联合,后界为骶、尾骨的前面,两侧为髋骨的内面、闭孔膜及韧带,侧壁上有坐骨大、小孔。小骨盆有上、下两口,上口又称为入口,由界线围线;下口又称为出口,高低不平,呈菱形,其周界由后方前为尾骨尖、骶结节韧带、坐骨结节、坐骨下支、耻骨下支、耻骨联合下缘。两侧耻骨下支在耻骨联合下缘所形成的夹角叫耻骨角,男性约为70~75°,女性角度较大,约为90~100°。
图3-35骨盆的力传导方向
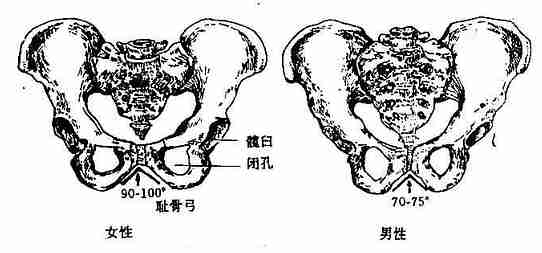
图3-36 男、女性骨盆
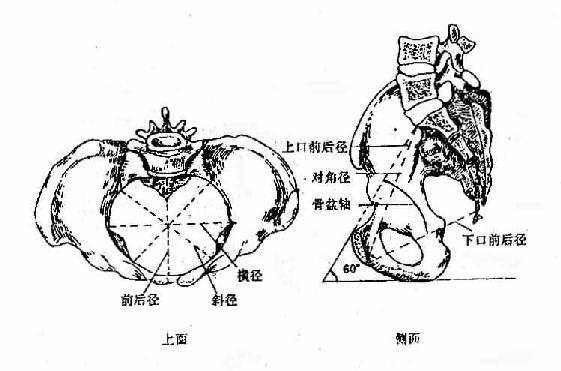
图3-37 骨盆出入口各径线
人体直立时,骨盆上口平面向前下倾斜,女性的倾斜度比男性稍大。女性骨盆是胎儿娩出的产道,所以男女骨盆有着显著的差异。女性骨盆主要表现为:骨盆全形短而宽阔,上口为圆形,较宽大,下口的各径(矢状径和横径)均较男性者大,加之尾骨的活动性较大,耻骨联合腔也较宽,坐骨结节外翻,从而使骨盆各径在分娩时可有一定程度的增长。
2.髋关节
髋关节hip joint(图3-39)由股骨头与髋臼相对构成,属于杵臼关节。髋臼内仅月状面被覆关节软骨,髋臼窝内充满脂肪,又称为Haversian腺,可随关节内压的增减而被挤出或吸入,以维持关节内压的平衡。在髋臼的边缘有关节盂缘附着。加深了关节窝的深度。在髋臼切迹上横架有髋臼横韧带,并与切迹围成一孔,有神经、血管等通过。关节囊厚而坚韧,上端附于髋臼的周缘和髋臼横韧带,下端前面附于转子间线,后面附于转子间嵴的内侧(距转子间嵴约1厘米处),因此,股骨颈的后面有一部分处于关节囊外,而颈的前面则完全包在囊内。所以股骨颈骨折时,根据其骨折部位而有囊内、囊外或混合性骨折之分。髋关节周围有韧带加强,主要是前面的髂股韧带(图3-38),长而坚韧,上方附于髂前下棘的下方,呈人字形,向下附于股骨的转子间线。髂股韧带可限制大腿过度后伸,对维持直立姿势具有重要意义。此外,关节囊下部有耻骨囊韧带(图3-38)增强,可限制大腿过度外展及旋外。关节囊后部有坐骨囊韧带(图3-38)增强,有限制大腿旋内的作用。关节囊的纤维层呈环形增厚,环绕股骨颈的中部,称为轮匝带,能约束股骨头向外脱出,此韧带的纤维多与耻骨囊韧带及坐骨囊韧带相编织,而不直接附在骨面上。股骨头韧带为关节腔内的扁纤维束,主要起于髋臼横韧带,止于股骨头凹。韧带有滑膜被覆,内有血管通过。一般认为,此韧带对髋关节的运动并无限制作用。
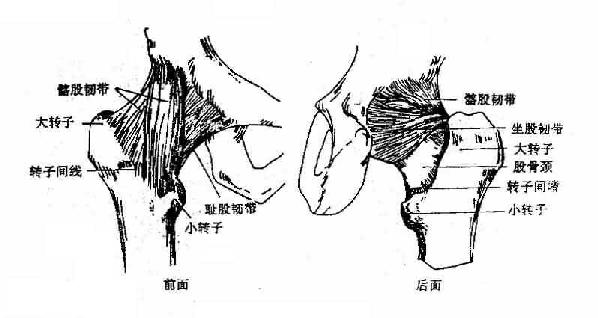
图3-38 髋关节
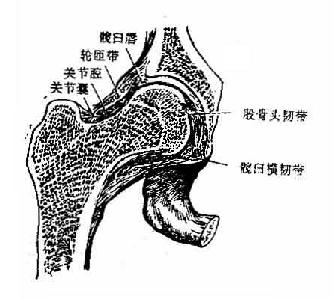
图3-39 髋关节(冠状切面)
髋关节为多轴性关节,能作屈伸、收展、旋转及环转运动。但由于股骨头深嵌在髋臼中,髋臼又有关节盂缘加深,包绕股骨头近2/3,所以关节头与关节窝二者的面积差甚小,故运动范围较小。加之关节囊厚,限制关节运动幅度的韧带坚韧有力,因此,与肩关节相比,该关节的稳固性大。而灵活性则甚差。这种结构特征是人类直立步行,重力通过髋关节传递等机能的反映。当髋关节屈曲、内收、内旋时,股骨头大部分脱离髋臼抵向关节囊的后下部,此时若外力从前方作用于膝关节,再沿股骨传到股骨头,易于发生髋关节后脱位。
3.膝关节
膝关节knee joint(图3-40至图3-41)由股骨内、外侧髁和胫骨内、外侧髁以及髌骨构成,为人体最大且构造最复杂,损伤机会亦较多的关节。
关节囊较薄而松弛,附着于各骨关节软骨的周缘。关节囊的周围有韧带加固。前方的叫髌韧带,是股四头肌肌腱的延续(髌骨为该肌腱内的籽骨),从髌骨下端延伸至胫骨粗隆,在髌韧带的两侧,有髌内、外侧支持带,为股内侧肌和股外侧肌腱膜的下延,并与膝关节囊相编织;后方有腘斜韧带加强,由半膜肌的腱纤维部分编入关节囊所形成;内侧有胫侧副韧带,为扁带状,起自内收肌结节,向下放散编织于关节囊纤维层;外侧为腓侧副韧带,是独立于关节囊外的圆形纤维束,起自股骨外上髁,止于腓骨小头。
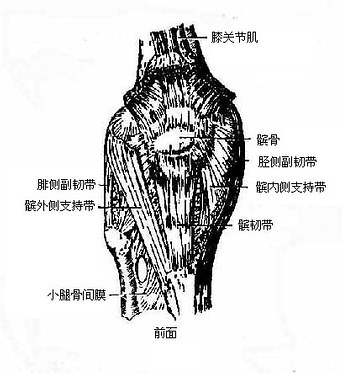 |
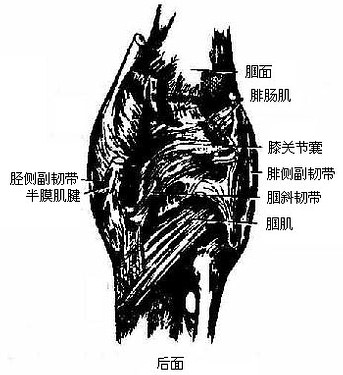 |
图3-40 膝关节
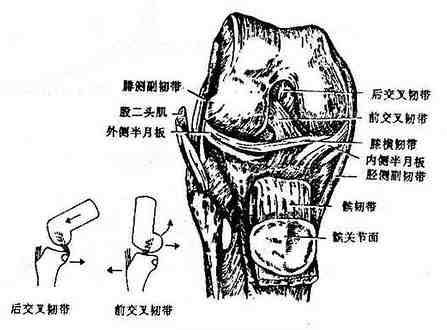
图3-41 膝关节(显示内部结构)
关节囊的滑膜层广阔,除关节软骨及半月板的表面无滑膜覆盖外,关节内所有的结构都被覆着一层滑膜。在髌上缘,滑膜向上方呈囊状膨出约4厘米左右。称为髌上囊。于髌下部的两侧,滑膜形成皱襞,突入关节腔内,皱襞内充填以脂肪和血管,叫做翼状襞。两侧的翼状襞向上方逐渐合成一条带状的皱襞,称为髌滑膜襞,伸至股骨髁间窝的前缘。
由于股骨内、外侧髁的关节面呈球面凸隆,而胫骨髁的关节窝较浅,彼此很不适合,在关节内,生有由纤维软骨构成的半月板(图3-42)。半月板的外缘较厚,与关节囊紧密愈着,内缘薄而游离;上面略凹陷,对向股骨髁,下面平坦,朝向胫骨髁。内侧半月板大而较薄,呈“C”形,前端狭窄而后份较宽。前端起于胫骨髁间前窝的前份,位于前交叉韧带的前方,后端附着于髁间后窝,位于外侧半月板与后交叉韧带附着点之间,边缘与关节囊纤维层及胫侧副韧带紧密愈着。外侧半月板较小,呈环形,中部宽阔,前、后部均较狭窄。前端附着于髁间前窝,位于前交叉韧带的后外侧,后端止于髁间后窝,位于内侧半月板后端的前方,外缘附着于关节囊,但不能腓侧副韧带相连。半月板具有一定的弹性,能缓冲重力,起着保护关节面的作用。由于半月板的存在,将膝关节腔分为不完全分隔的上、下两腔,除使关节头和关节窝更加适应外,也增加了运动的灵活性,如屈伸运动主要在上关节腔进行,而屈膝时的轻度的回旋运动则主要在下腔完成。此外,半月板还具有一定的活动性,屈膝时,半月板向后移,伸膝时则向前移。在强力骤然运动时,易造成损伤,甚至撕裂。当膝关节处于关屈而胫骨固定时,股骨下端由于外力骤然过度旋内、伸直,可导致内侧半月板撕裂;同理,如该时股骨下端骤然外旋、伸直,外侧半月板也可发生破裂。
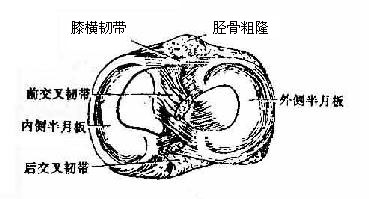
图3-42 膝关节半月板(上面)
膝关节内有两条交叉韧带(图3-41)。前交叉韧带附着于胫骨髁间前窝,斜向后外上方,止于股骨外侧髁内面的后份,有制止胫骨前移的作用。后交叉韧带位于前交叉韧带的后内侧,较前交叉韧带短,起自胫骨髁间后窝及外侧半月板的后端,斜向前上内方,附于股骨内侧髁外面的前份,具有限制胫骨后移的作用。
4.小腿骨的连接
小腿骨的连接包括胫腓关节、小腿骨间膜和胫腓韧带联合。小腿两骨连结很紧密,几乎不能运动。
5.足骨的连接
足骨的连接包括踝关节,跗骨间关节,跗跖关节,跖趾关节及趾间关节5种(图3-45)。
(一)踝关节
踝关节ankle joint由胫、腓骨下端的关节面与距骨滑车构成,故又名距骨小腿关节。胫骨的下关节面及内、外踝关节面共同作成的“冂”形的关节窝,容纳距骨滑车(关节头),由于滑车关节面前宽后窄,当足背屈时,较宽的前部进入窝内,关节稳定;但在跖屈时,如走下坡路时滑车较窄的后部进入窝内,踝关节松动且能作侧方运动,此时踝关节容易发生扭伤,其中以内翻损伤最多见,因为外踝比内踝长而低,可阻止距骨过度外翻。
关节囊前后较薄,两侧较厚,并有韧带加强。胫侧副韧带为一强韧的三角形韧带(图3-43),又名三角韧带,位于关节的内侧。起自内踝,呈扇形向下止于距、跟、舟三骨。由于附着部不同,由后向前可分为四部:距胫后韧带、跟胫韧带、胫舟韧带和位于其内侧的距胫前韧带。三角韧带主要限制足的背屈,前部纤维则限制足的跖屈。腓侧副韧带位于关节的外侧,由从前往后排列有距腓前、跟腓、距腓后三条独立的韧带组成,连结于外踝与距、跟骨之间(图3-44)。距腓后韧带可防止小腿骨向前脱位。当足过度跖屈内翻时,易损伤距腓前韧带及跟腓韧带。
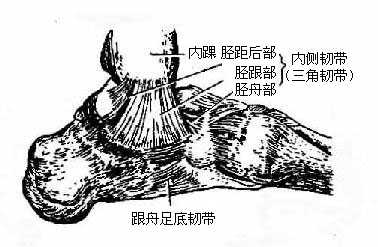
图3-43距小腿关节与跗骨间关节及其韧带(内侧面)
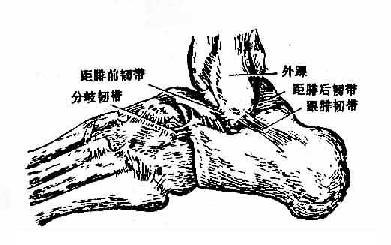
图3-44距小腿关节与跗骨间关节及其韧带(外侧面)
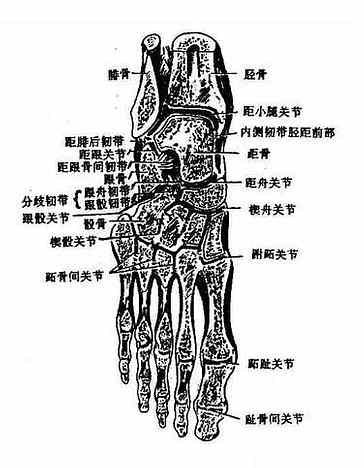
图3-45 足关节水平切面
踝关节属滑车关节,可沿通过横贯距骨体的冠状轴做背屈及跖屈运动。足尖向上,足与小腿间的角度小于90°叫背屈,反之,足尖向下,足与小腿间的角度大于直角叫做跖屈。在跖屈时,足可做一定范围的侧方运动。
(二)跗骨间关节
跗骨间关节intertarsal joint种类很多,较重要的有距跟、距跟舟、跟骰和跗横关节。
⑴距跟关节 由距骨下面的后关节面与跟骨的后关节面构成,故又名距下关节,属微动关节。关节囊薄而松弛,有一些强韧的韧带连结距跟两骨。
⑵距跟舟关节 关节头为距骨头,关节窝由舟骨后方的距骨关节面、跟骨上面的前、中关节面构成,近似于球窝关节,但仅能微动。距跟舟关节周围的韧带有距跟骨间韧带,跟舟跖侧韧带及分岐韧带等,其中以跟舟跖侧韧带最为重要(图3-46),此韧带短而宽,坚强有力,起自跟骨载距突前缘,止于舟骨的下面和内侧面。内侧缘移行为三角韧带,外侧缘与分岐韧带前缘愈合,上面有三角形纤维软骨板所构成的关节面,组成距跟舟关节窝的一部分。跟舟跖侧韧带对距骨头有支持作用,是维持足弓的重要结构。
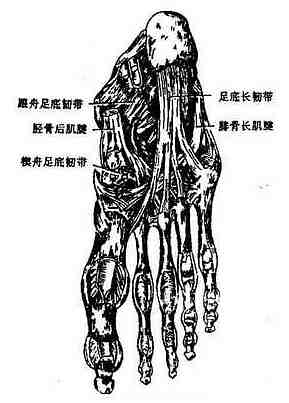
图3-46 足底主要韧带
足运动时,踝关节、距跟关节、距跟舟关节往往联合活动,所以一般将此三关节合称足关节。距骨在足关节中处于骨性关节盘的地位,即在上关节腔活动时,主要表现为足的跖屈和背屈运动,在下关节腔(距骨与跟骨、舟骨之间)活动时,通过跟骨后面和距骨颈上面中点连线的轴线(由后向前上方的斜线),跟骨、舟骨连同其它足骨对距骨转动,足内侧缘上提,跖面转向内侧时,叫做内翻,反之,足外侧缘提起,足跖面转向外侧时,叫做外翻。一般情况下,足跖屈时常伴有内翻,足背屈时则常伴有外翻。
⑶跟骰关节 由跟骨的骰骨关节面与骰骨的后关节面构成,属微动关节。关节周围有一些韧带加强,其中重要的韧带有跖长韧带,起自跟骨跖面的后份,向前止于骰骨跖面及第2~4跖骨底,对维持外侧纵弓有重要作用;跟骰跖侧韧带,起自跟骨跖面前份,止于骰骨跖面的后份,亦有维持足底外侧纵弓的作用。
⑷跗横关节 或称Chopart关节,由跟骰关节距跟舟关节联合构成,关节线呈“S”形弯曲横过跗骨群的中间,内侧部凸向前方,外侧部凸向后方。此二关节为独立关节,关节腔互不相通。两关节间有分岐韧带,起于跟骨背面,向前分为两束,一束止于舟骨,一束止于骰骨,临床上沿跗横关节线进行截肢手术时,必须切断此韧带。
(三)跗跖关节
跗跖关节tarsometatarsal joint由三块楔骨和骰骨的远侧面与5个跖骨底构成。跗跖关节为平面关节,可作轻微的运动。
(四)跖趾关节
跖趾关节metatarsophalangeal joint由各跖骨小头与各趾的第1节趾骨底构成。关节囊松弛,上面较薄,下面较厚,在跖侧及两侧有韧带加强。跖趾关节属椭圆关节,可作屈伸及轻微的收展运动。
(五)趾间关节
趾间关节joints of the digits位于相续的两节趾骨之间,由趾骨滑车与其远侧趾骨的底构成,属于滑车关节。关节囊的两侧有侧副韧带增强。此关节仅能屈伸运动。
(六)足弓
足弓arches of the foot(图3-47)是由跗骨、跖骨的拱形砌合,以及足底的韧带、肌腱等具有弹性和收缩力的组织共同构成的一个凸向上方的弓,可分为纵弓及横弓。
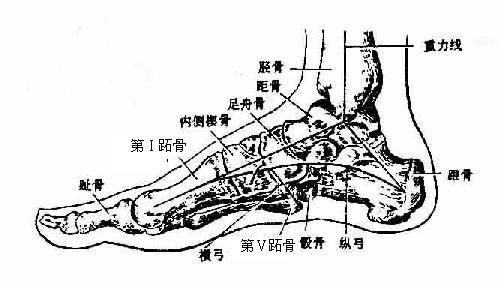
图3-47 足弓
足纵弓又分为内侧纵弓和外侧纵弓两部。内侧纵弓在足的内侧缘,由跟骨、距骨、舟骨、3块楔骨和内侧第1~3跖骨构成,弓背的最高点为距骨头。于直立姿势时,在前后两个支点。前支点为第1~3跖骨小头,后支点为跟骨结节。此弓由胫骨后肌腱、趾长屈肌腱、长屈肌腱、以及足底的短肌、跖长韧带及跟舟跖侧韧带等结构维持,其中最重要的是跟舟跖侧韧带,此韧带起着弓弦的作用。此弓曲度大,弹性强,适于跳跃并能缓冲震荡。外侧纵弓在足的外侧缘,由跟骨、骰骨及第4、5跖骨构成,骰骨为弓的最高点。前、后支点分别为第4、5跖骨小头和跟结节的跖面。维持此弓的结构有腓骨长肌腱、小趾侧的肌群、跖长韧带及跟骰跖侧韧带等。弓弦是跟骰跖侧韧带。此弓曲度小、弹性弱,主要与直立负重姿势的维持有关。
横弓由各跖骨的后部及跗骨的前部构成,以第2楔骨最高。维持此弓除韧带外,还有腓骨长肌及拇收肌的横头等。
足弓的主要功能是使重力从踝关节经距骨向前分散到跖骨小头,向后传向跟骨,以保证直立时足底支撑的稳固性。当身体跳跃或从高处落下着地时,足弓弹性起着重要的缓冲震荡的作用。在行走,尤其是长途跋涉时,足弓的弹性对身体重力下传和地面反弹力间的节奏有着缓冲作用,同时还有保持足底的血管和神经免受压迫等作用。足弓的维持一是楔形骨保证了拱形的砌合,二是韧带的弹性和肌肉收缩,使肌腱紧张,后者是维持足弓的能动因素。如韧带或肌肉(腱)损伤,先天性软组织发育不良或足骨骨折等,均可导致足弓塌陷,形成扁平足。
第三节 颅骨及其连接
颅骨skull是头部的支架,由23块形状不同的骨连接而成,容纳并保护脑、眼、耳、鼻及口等器官。容纳脑的部分叫脑颅cranium,大致呈卵圆形,位居全颅的上后部,前下部为面颅facialskeleton,由眶腔、鼻腔和口腔为主所组成。耳位于颞骨内,外面仅见外耳门。脑颅和面颅可由眶上缘至外耳门上缘连线分界(图3-48)。
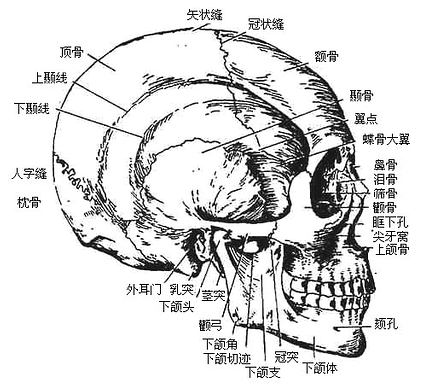
图3-48 颅的侧面观
一、脑颅各骨
脑颅共有骨6种8块,包括额骨frontal bone 1块,顶骨parietalbone 2块,枕骨occipital bone 1块,颞骨temporal bone 2块,蝶骨sphenoid bone 1块,筛骨ethmoidbone 1块。
1.额骨
额骨位于前额处,可分为三部分:额鳞是构成前额基础的部分(图3-49),两侧中央隆起成额结节;眶部是在眶和颅腔之间水平伸出的部分;鼻部位于左右眶部之间,呈马蹄铁形,与筛骨和鼻骨连接,额骨内有空腔叫额窦,开口于鼻腔。
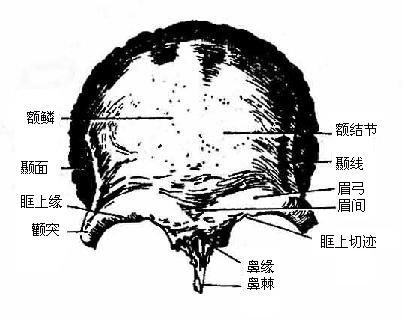
图3-49 额骨(前面)
2.顶骨
顶骨位于颅顶中部两侧,为方形扁骨,中央隆起处叫顶结节。
3.枕骨
枕骨位于顶骨之后,并延伸至颅底。在枕骨的下面中央有一个大孔,叫枕骨大孔,脑和脊髓在此处相续。以枕骨大孔为中心,枕骨可分为四个部分;后为鳞部,前为基底部,两侧为侧部。枕骨与顶骨、颞骨、及蝶骨相接。
枕骨的内面:由枕骨大孔向前上为斜坡,枕骨大孔的前外侧有舌下神经管,管的两端开口,分别叫舌下神经管内口和外口。在枕骨大孔后方有枕内嵴向后上延伸至枕内隆凸,其上方有矢状沟,两侧有横沟。在枕骨前外侧缘有颈静脉切迹,它和颞骨上的颈静脉窝共同围成颈静脉孔。
枕骨外面:在枕骨大孔两侧有椭圆形隆起的关节面,叫枕骨髁,与环椎的上关节窝组成环枕关节。大孔前方有隆起的咽结节,大孔后方有枕外嵴延伸至枕外隆凸,隆凸向两侧有上项线,其下方有与之平行的下项线。
4.颞骨
颞骨位于颅骨两侧,并延至颅底,可分为颞鳞、鼓部和岩部3部分(图3-50),周围与顶骨、枕骨及蝶骨相接。颞鳞呈鳞片状,内面有脑膜中动脉沟,外面光滑。前部下方有颧突,颧突水平伸向前,与颧骨的颞突相接形成颧弓。颧突后端下方有椭圆形的浅窝叫下颌窝,窝的前缘隆起,叫关节结节。鼓部是围绕外耳道前面、下面部分后面的骨板。岩部又名颞骨锥体,锥体有三个面,
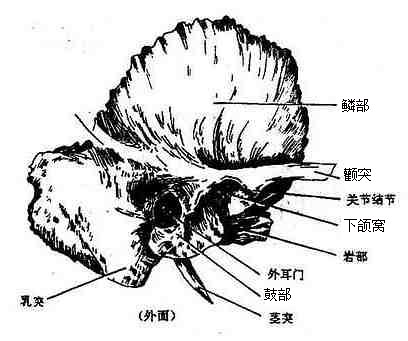
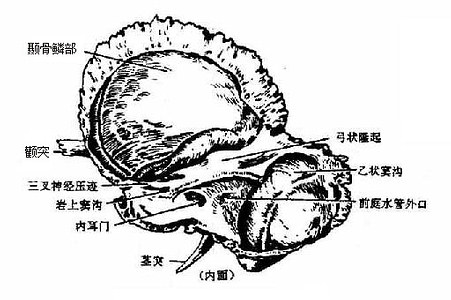
图3-50 颞骨
尖端朝向前内侧,岩部的前上面位于颅中窝,中部有一弓状隆起,其外侧为鼓室盖,均与耳的结构有关,靠近锥体尖处,有稍凹的指状压痕叫三叉神经压迹。岩部的后上面位于颅后窝,近中央部分有内耳门,内接内耳道。后上面和前上面相接处为岩部上缘。岩部的下面对向颅底外面,外形粗糙,近中央部有颈动脉管外口,颈动脉管在岩部内侧半通过,在锥体尖处形成颈动脉管内口;外口的后方为颈静脉窝,它与后方枕骨上的颈静脉切迹围成颈静脉孔。窝的外侧有细而长的茎突,其根部外侧可见茎乳孔,位于茎突和乳突之间。乳突近似圆锥状,尖朝下,乳突内含蜂房状的空腔叫乳突小房,靠上方的较大,叫鼓(乳突)窦,与中耳相通。
5.蝶骨
蝶骨形如蝴蝶(图3-51),位于前方的额骨、筛骨和后方的颞骨、枕骨之间,横向伸展于颅底部。蝶骨分为体、小翼、大翼和翼突四个部分。体部位居中央,上面构成颅中窝的中央部,呈马鞍状,叫蝶鞍,其中央凹陷,叫垂体窝;体部内有空腔,叫蝶窦,向前开口于鼻腔。小翼从体部前上方向左右平伸,小翼后缘是颅前窝和颅中窝的分界线。小翼根部有视神经管通过,两视神经管内口之间有视交叉沟连系。大翼后缘是颅前窝和颅中窝的分界线。小翼根部有视神经管通过,两视神经管内口之间有视交叉沟连系。大翼由体部平伸向两侧,继而上翘,可分三个面:脑面位于颅中窝,眶面朝向眶,颞面向外向下。在大翼近根部处由前向后可见圆孔,卵圆孔和棘孔,从棘孔入颅的脑膜中动脉在骨面上留有动脉沟。体部两侧有由后向前行走的浅沟,叫颈动脉沟,颈内动脉经颈动脉管入颅后行于此沟内。在小翼和大翼之间有狭长的眶上裂使颅腔与眶腔相通。翼突位于蝶骨下面,由大翼根部向下伸出,由内侧板和外侧板构成,两板的后部之间有楔形深窝叫翼突窝,翼突根部有前后方向贯穿的翼管。
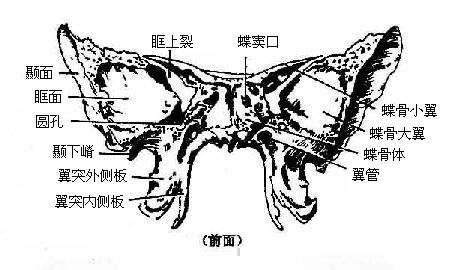
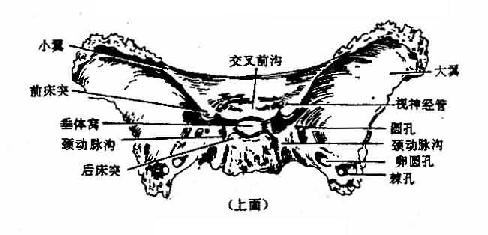
图3-51 蝶骨
6.筛骨
筛骨位于两眶之间,上接额骨鼻部并突入于鼻腔内。全骨分为筛板、垂直板和筛骨迷路三部,约成“巾”字形。筛板为水平方向隔分颅腔前部与鼻腔的薄骨板,板的正中有向上突起的鸡冠,其两侧有多数筛孔。垂直板呈矢状位,由筛板下面正中向下伸出,参加组成鼻中隔,筛骨迷路位于筛板两侧的下方由多数空泡状筛泡组成,叫筛窦,窦口通鼻腔。迷路外侧面为薄骨片,参加组成眶的内侧壁,叫眶板,迷路的内侧面有两片向内下方卷曲的薄骨片,分别叫做上、中鼻甲。
二、脑颅整体观
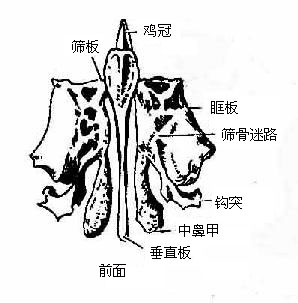
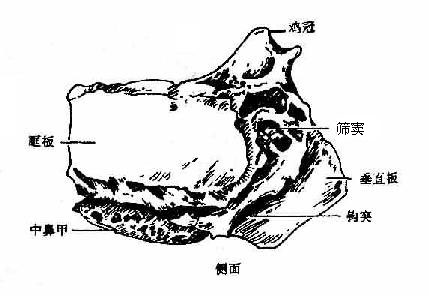
图3-52 筛骨
脑颅外面为近似卵圆形的穹窿,内面与脑的形态相适应。一般将脑颅上部叫颅顶,下部叫颅底。
颅顶外面可见额骨和顶骨连接的冠状缝,两顶骨之间连接的矢状缝,两顶骨和枕骨之间的人字缝,额骨和顶骨隆起的额结节和顶结节。在眶上缘的稍上方有隆的眉弓,两侧眉弓之间平坦处叫眉间。颅顶内面沿正中线可见由前向后逐渐变宽的沟,叫上矢状沟,沟的两侧有多数颗粒小凹。在顶骨后部矢状缝两侧有时可见导血管孔。颅顶主要由扁骨构成,扁骨两面的骨板分别叫内板和外板,中间为疏松的板障,板障中的比较发达的板障静脉,经导血管孔与颅内外血管相连通。
颅底内面与大脑的额叶、颞叶以及小脑相适应而形成三个窝,分别叫做颅前窝、颅中窝和颅后窝(图3-53)。
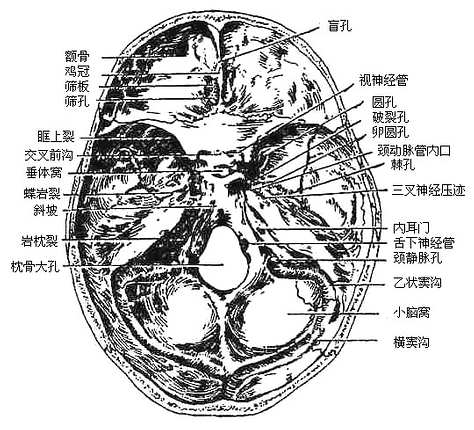
图3-53 颅底内面观
1.颅前窝
颅前窝anterior cranial fossa由额骨、筛骨和蝶骨小翼组成。筛骨鸡冠位居正中线,两侧为筛板及筛孔。再向外侧为额骨的眶部,有与大脑沟回相应的大脑轭。蝶骨小翼组成窝的后部。
2.颅中窝
颅中窝middle cranial fossa由蝶骨体及大翼、颞骨岩部和鳞部的一部分以及顶骨前下角组成。在窝的中部有蝶鞍,其中央为垂体窝,后方为高起鞍背,鞍背的两侧角厚实,称为后床突。蝶鞍前方有视交叉沟,沟的两端通视神经管,蝶骨小翼后缘的内侧端也明显增厚,称为前床突。颞骨岩部的尖和蝶骨体之间形成不规则的孔叫破裂孔,颈动脉管内口即位于破裂孔侧壁处,由破裂孔上方向前,有颈动脉沟行于蝶骨体两侧。在蝶骨大翼的内侧部分,由前内向后外斜列着圆孔、卵圆孔和棘孔,蝶骨大翼和小翼之间有眶上裂。在蝶骨大翼和颞骨鳞部,有树枝状的脑膜中动脉沟从棘孔上行。此外,在颞骨岩部前上面还可看到三叉神经压迹,弓状隆起和鼓室盖。
3.颅后窝
颅后窝posterior cranial fossa主要由枕骨和颞骨岩部后上面组成。窝的中央有枕骨大孔,孔的前方为斜坡。在枕骨大孔前外侧缘处有舌下神经管内口。颅后窝后部中央有枕内隆凸,由此向下有枕内嵴;自枕内隆突向上有矢状沟;向两侧有横沟,横沟延伸到颞骨内面转而向下,再转向前,叫乙状沟,最后通颈静脉孔。在颈静脉孔上方,颞骨岩部后上面中央,有内耳门。
颅底外面(图3-54)前部为面颅所覆盖;后部与颈部相接,粗糙不平。后部中央可见到枕骨大孔及其两侧的枕骨髁,枕骨髁后方有不恒定的髁孔,前方有舌下神经管外口。枕骨大孔前方正中有咽结节,两侧有颈静脉孔和颈静脉窝。颈静脉窝的前方有颈动脉管外口,再向内侧可见破裂孔,颈静脉窝的前外侧生有茎突,其后茎乳孔,孔的后方为乳突。外耳道在茎突前外侧,其前方有下颌窝和下颌结节,在枕骨大孔后方有枕外嵴、枕外隆凸及其两侧的上项线和与之平行的下项线。
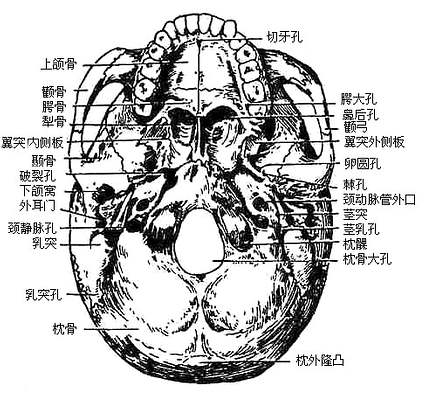
图3-54 颅底外面观
学习脑颅的重要目的之一是熟悉神经和血管的通路,包括十二对脑神经和重要的动、静脉通道。十二对脑神经及其通道是:⑴嗅神经通过筛孔,⑵视神经通过视神经孔,⑶动眼神经通过眶上裂,⑷滑车神经通过眶上裂,⑸三叉神经第一支经眶上裂,第二支经圆孔,第三支经卵圆孔走行,⑹外展神经经眶上裂,⑺面神经入内耳门,经颞骨内的面神经管,出茎乳孔,⑻位听神经经走内耳门分布于内耳,⑼舌咽神经通过颈静脉孔,⑽迷走神经通过颈静脉孔,⑾副神经通过颈静脉孔,⑿舌下神经通过舌下神经管。重要的动脉有颈内动脉,经颈动脉管、破裂孔入颅,沿蝶鞍旁颈动脉沟走行然后分支至大脑;脑膜中动脉经棘孔入颅,沿脑膜中动脉沟走行。与重要的静脉窦有关的有上矢状沟、横沟、乙状沟及颅内静脉主要出口颈静脉孔。
三、面颅各骨
面颅共9种15块骨,最大的是上颌骨和下颌骨,其余均较小,围绕大的骨块分布。
1.上颌骨
上颌骨maxillary bone(图3-55)左右各一块,位于面部中央,分为体部和4个突。体部有四个面,上面即眶面,对眶腔,内含眶下管,管向后连于眶下沟,向前通眶下孔;后面对向颞下窝,又叫颞下面,其下部隆起,叫上颌结节;内侧面又叫鼻面,可见上颌骨内的含气空洞即上颌窦;前面对向面部,有眶下孔。由前面内侧向上伸出额突,上接额骨,内侧接鼻骨,外侧接泪骨;向下伸出牙槽突,有容纳齿根的牙槽;向外侧有颧突,接颧骨;向内侧伸出水平腭突,两侧上颌骨的腭突相连接组成硬腭前部,其后缘接腭骨的水平板。
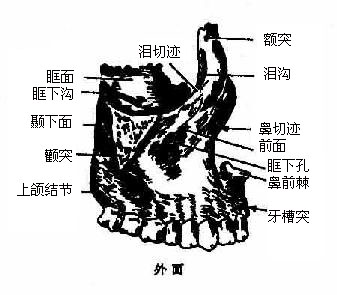
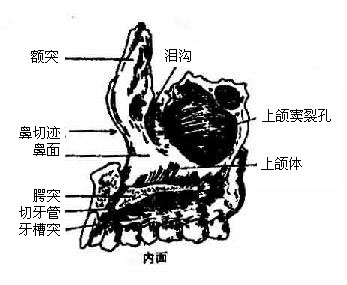
图3-55 上颌骨
2.下颌骨
下颌骨mandible(图3-56)位于上颌骨下方,分为水平部分的体和两侧垂直的支。体呈弓状,下缘光滑,上缘生有下牙槽。外面光滑,前方正中部向前的隆起叫颏隆凸,由此向外侧,在对第三颗牙槽下方处有颏孔。在体的内面中线处有尖锐的突起叫颏棘,其下方两侧各有一线窝叫二腹肌窝,由窝的上缘斜向上外,有一条斜线,叫下颌舌骨线,线的内上方和外下方各有一浅窝,内上方者为舌下腺窝,外下方者为下颌下腺窝。下颌支伸向后上,末端分叉形成两个突起,前方的叫冠突,后方的叫髁突,中间凹陷处叫下颌切迹,髁突上端膨大,叫下颌头,其下稍细,叫下颌颈,颈的前面有小凹,叫做翼肌凹。在支的内面中央有下颌孔,经贯穿于骨质中的下颌管通向颏孔,在下颌孔前方有一小骨片伸出,部分遮盖下颌孔,叫下颌小舌。支与体的接合部较肥厚,叫做下颌角,角的外面有咬肌粗隆,内面有翼肌粗隆。
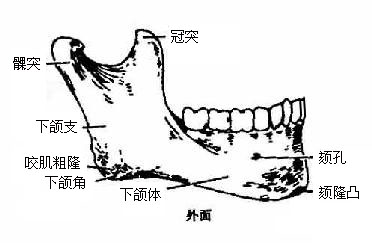
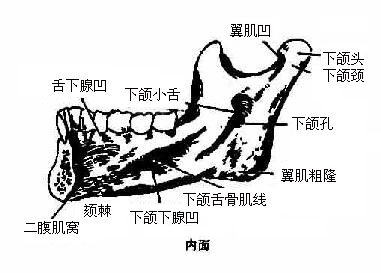
图3-56 下颌骨
 |
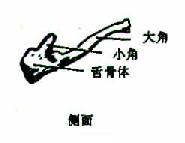 |
图3-57 舌骨
3.其它面颅骨
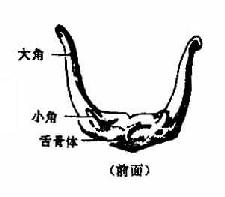
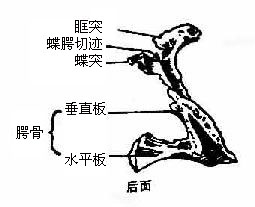
颧骨一对,对于面部两侧,四边形,厚而坚,向前内方与额骨、上颌骨相接,向后外方与颞骨颧突相连。泪骨一对,位于眶内侧壁前部,上颌骨额突与筛骨迷路的眶板之间,为薄而脆的小骨片。鼻骨一对,位于上颌骨额突的前内侧,为构成鼻背的小骨片。下鼻甲一对,为卷曲的贝壳状薄骨片,附于上颌骨的鼻面。腭骨一对,位于上颌骨鼻面后部,为L形的薄骨片(图3-58),包括参与构成鼻腔侧壁的垂直板,和组成硬腭后部的水平板。犁骨一个,为四边形薄骨片,参加组成鼻中隔的后下部。舌骨一个,位于下颌骨体的后下方,形如马蹄铁状(图3-57),中间部叫体,向后外延伸的叫大角,向上的小突为小角,舌骨以韧带和肌肉上连颅骨,下连颈部。
 |
 |
图3-58 腭骨
四、面颅整体观
15块面颅骨结合构成面部的骨骼,主要形成眶orbit,鼻腔nasal cavity,口腔oral cavity, 以及血管和神经通过的颞下窝infratemporalfossa和翼腭窝pterygo-palatine fossa。
1.
为四边锥体形,尖向后(图3-59),有视神经管通颅腔;底向前,形成四边形眶缘,开口对向面部,在眶上缘可见眶上切迹或眶上孔;眶下缘下方有眶下孔。眶的四壁厚薄不等,上壁与颅前窝相邻,在上壁的前外侧部有泪腺窝,前内侧有滑车窝(或棘);内侧壁最薄,上筛骨迷路相邻,壁的前方有泪囊窝向下经鼻泪管通鼻腔,内侧壁的上缘有筛前孔和筛后孔;下壁下方为上颌窦,下壁上面可见眶下沟,向后延续达眶下裂,向前经眶下管出眶下孔;外侧壁最厚,其后部和眶下壁之间有眶下裂通颞下窝和翼腭窝,和眶上壁之间有眶上裂通颅中窝。
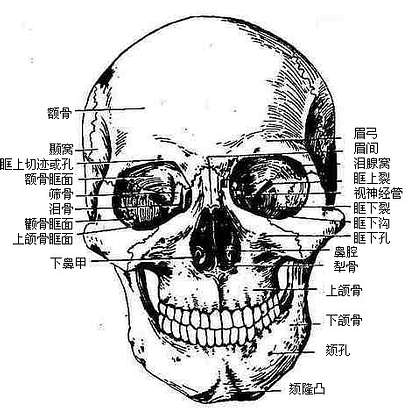
图3-59 颅的前面观
归纳起来,眶与周围的交通渠道及通过结构主要有:视神经通过视神经管入颅腔;动眼神经、滑车神经、外展神经及三叉神经第一支(眼神经)自颅腔经眶上裂眶;眶上神经经眶上孔(切迹)至额部,三叉神经第二支(上颌神经)经眶下裂、眶下沟、眶下管、出眶下孔至面部。眼动脉经视神经管入眶;眼静脉经眶上裂后行,眶下动脉由眶下裂至眶下孔。此外,泪腺位于泪腺窝内,分泌的泪水经结合膜囊、泪小管至泪囊,经鼻泪管下泄入鼻腔。
2.骨性鼻腔
骨性鼻腔位于颅腔之下(图3-60,3-62),口腔之上,两侧为筛窦、上颌窦和眶,前方的开口为梨形,叫梨状孔,后方的一对开口叫鼻后孔,筛骨垂直板和犁骨组成鼻中隔将鼻腔分成两半。鼻腔的顶主要为筛骨的的筛板,筛孔中有嗅神经通过;底是由上颌骨腭突和腭骨水平板组成的骨性硬腭,硬腭前方正中有切牙孔;鼻腔外侧壁上有上、中、下三个鼻甲(图3-61),为薄而卷曲的骨片,上、中鼻甲较小,是筛骨迷路的一部分,下鼻甲较大,是独立的面颅骨。三个鼻甲下方前后方向的通道分别叫上、中、下鼻道,在鼻中隔两侧未被鼻甲分隔的部分叫总鼻道。在上鼻甲后上方有一小空间,叫蝶筛隐窝,其侧壁上的蝶腭孔,是神经和血管通过处。此外,在下鼻道有鼻泪管下口。
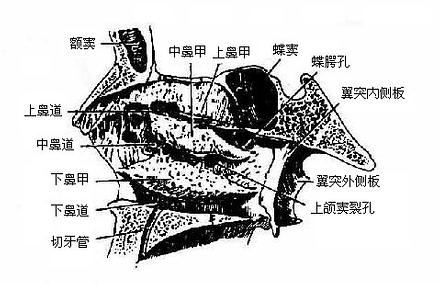
图3-60 鼻腔外侧壁
鼻旁窦paranasal sinuses是位于鼻腔周围的含气空腔,共有四对,依所在骨命名。上颌窦在上颌骨体内,开口在中鼻道(图3-61),窦的最低处比开口低,化脓时不易流出。额窦在额骨鳞部内,有时也可扩大到眶部中,有骨性隔将额窦分成左右份,分别开口于左右侧鼻腔的中鼻道前方。筛窦即筛骨迷路中多数空泡,分三群通鼻腔,前、中群开口中鼻道上部,后群开口在上鼻道。蝶窦位于蝶骨体内,也有隔分开,有两个开口分别通向左右侧蝶筛隐窝。
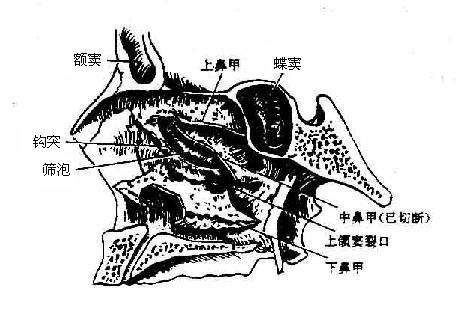
图3-61 鼻旁窦及其开口
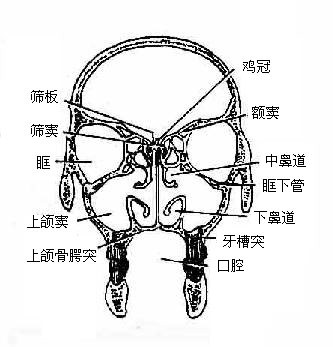
图3-62 颅的冠状断面(通过第三磨牙)
3.骨性口腔
骨性口腔位于骨性鼻腔下方,前面和两侧为上颌骨牙槽突和上牙,下颌骨体、牙槽突和下牙。下面和后面敞开,活体上附有软组织。上面为骨性硬腭,其前方正中有切牙孔,后方两侧有腭大孔和腭小孔,都是血管和神经的通道。
4.颞下窝
颞下窝位于颧弓下方,下颌支的内侧,前方为上颌骨体,后下方敞开。窝中有咀嚼肌填充,还有重要神经血管穿行其间。有三叉神经第三支(下颌神经)经卵圆孔进入窝内,然后向不同方向发出分支,其中下牙槽神经经下颌孔入下颌管至下牙及颏孔。另外,颌内动脉经颞下窝至翼腭窝,其分支中有脑膜中动脉穿棘孔入颅腔。
5.翼腭窝
翼腭窝位于颞下窝前内侧(图3-63),是一个更小的空间,前方有上颌骨,后方有蝶骨翼突,内侧以腭骨垂直板与鼻腔分隔。翼腭窝后方经圆孔通颅腔,经翼管通破裂孔,前方经眶下裂通眶,内侧经蝶腭孔通鼻腔,外侧与颞下窝相通,向下经翼腭管出腭大孔和腭小孔通口腔。窝内主要有三叉神经第二支(上颌神经)及其分支和血管通过。
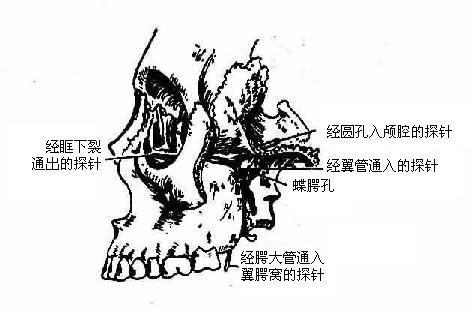
图3-63 翼腭窝
五、颅骨的连接
多数分块的颅骨,以直接连结的形式结合,只有下颌骨与颞骨之间形成活动的颞下颌关节。
1.直接连接
主要是颅骨之间的缝,如颅顶各骨间的缝,呈锯齿状,叫齿状缝,包括冠状缝、矢状缝和人字缝;在颞骨鳞部和顶骨之间,则形成重叠的鳞片状缝,叫鳞状缝;在鼻骨和鼻骨之间,两侧腭骨水平板之间,缝较直,叫直缝。
在颅骨的直接连结中,还有软骨结合。如位于颅底部蝶骨和枕骨之间的软骨结合。随着年龄的增长,蝶骨体和枕骨基底部之间的软骨经常骨化,成为骨性结合。颅顶的齿状缝也有时骨化。
2.颞下颌关节
颞下颌关节temporomandibular joint(图3-64)由下颌骨的头和颞骨的下颌窝组成,关节囊上方附着于下颌窝及关节结节周围,下方附着于下颌颈,比较松弛,关节囊的外侧部有颞下颌韧带加强。关节内有纤维软骨性的关节盘,关节盘周围附着于关节囊,将关节腔分为上、下两份。颞下颌关节的运动,两侧同时进行,所以属于联合关节。运动方式有上提和下降,发生于下关节腔;前进和后退,发生于上关节腔;还有侧方运动,实际上是一侧关节旋转,另一侧做前后运动。张口(下降运动)达大时,下颌头和关节盘同时向前,有时越过关节结节而不能复原,造成下颌关节脱位,可以向下拉下颌骨或压下牙向下,使下颌头越过关节结节回复原位。
图3-64 颞下颌关节
六、颅骨的骨化及生后变化
1.颅骨的骨化
颅骨的骨化可分为两类,一类是颅底部分为软骨化骨,即先由间充质形成软骨,再进一步骨化;颅顶部分则为膜化骨,由间充质形成纤维膜,再骨化成扁骨。在新生儿(图3-65),颅底各骨间存在较多的软骨连结,颅顶各骨间则有较宽的膜性连结,在顶骨和额骨之间,留有明显的前囟,至两岁前才闭合成缝,在顶骨和枕骨之间有后囟,此外还有蝶骨大翼尖端处的蝶囟,顶骨后下角处的乳突囟,它们都在生后不久闭合。颅骨在生后仍不断生长,这是由于颅骨周围的骨膜下造骨和破骨过程不断进行直至成年,其结果逐渐增加了颅的容积。以后颅骨仍有变化,至老年骨质被吸收而变薄,牙槽可以因牙齿脱落而被吸收。
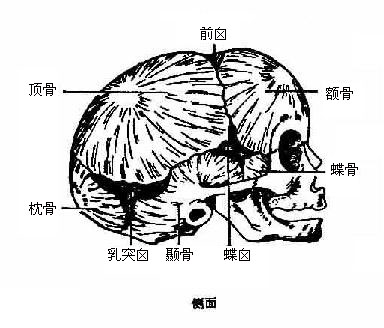
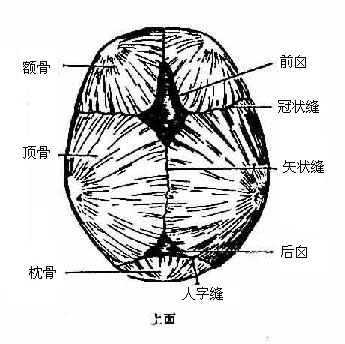
图3-65 新生儿颅
2.新生儿的颅骨的特征
脑颅大而面颅小,这是由于新生儿牙齿尚未萌生,面颅中上下牙槽均未长出,鼻旁窦尚未出现的缘故。以后随着牙齿生长,面颅不断增大,鼻旁窦也随年龄增长而出现并加大。
第四章 下肢
第一节 概述
一、境界、分部与分区
下肢偕肢带与躯干相连,上界前方以腹沟和腹部分界;后上方以髂嵴和腰部分界;内侧以股沟和会阴分界;后内侧以骶尾骨外缘和骶部分界。
下肢可分臀部、股部、小腿部和足部。臀部以臀沟与股部分界。股部介于髋与膝之间,又可分为股前部和股后部。小腿部为膝关节和踝关节之间的部分,也可分为小腿前部与小腿后部。踝关节以下为足部,又可分为足背与足底两区。
二、表面解剖
1.体表标志
下肢可触摸的主要骨性标志有:髂嵴、髂结节、股骨大转子、坐骨结节、耻骨联合、耻骨结节、髌骨、股骨髁、胫骨髁、腓骨头、内踝和外踝、舟骨粗隆、第五跖骨粗隆等,这些标志在医疗实践中常做为定点、定位之用。
2.Nelaton氏线和Kaplan氏点
临床为了诊断股骨骨折或髋关节脱位,常用Nelaton氏线或Kaplan氏点为标准进行判断。
(一)Nelaton 氏线(图(4-1A)为坐骨结节至髂前上棘的连线。正常情况下,此线经过大转子尖端,当股骨颈骨折或髋关节脱位时,大转子尖端可向上移位超过此线。
图4——1ANelaton线
(二)Kaplan氏点(图4-1B)仰卧位,两腿并拢伸直,分别从左、右大转子尖经同侧髂前上棘各做一条延长线,正常情况下,二线在脐上相交,其交点称Kaplan点。如一侧大转子因股骨颈骨折或髋关节脱位而向上移位时,此交点则移至脐下,并偏向健侧。
图4——1BKaplan氏点
第二节 股前部、小腿前部和足背的浅层结构
一、皮肤
股前外侧区的皮肤较厚,股前内侧区,小腿前内侧区和足背的皮肤较薄。
二、浅筋膜
下肢各部的浅筋膜厚薄不一,股前部上界的浅筋膜分两层,浅层为脂肪层,深层为膜性层,均与腹前壁浅筋膜相续,但膜性层在腹股沟韧带下方一横指处与深筋膜紧密相连。小腿前内侧面和足背浅筋膜只含少量脂肪。
三、浅结构
浅筋膜内有皮神经、浅血管、淋巴管和淋巴结等。
1.股前部皮神经
(图4-2)
(一)股外侧皮神经lateral femoral cutaneousnerve发自腰丛,于髂前上棘内侧穿腹股沟韧带的外侧份的深面,继经缝匠股的深面,于髂前上棘的下方3-4厘米处穿出深筋膜,分布于股外侧部及臀外侧下部的一小部分皮肤。
(二)股中间皮神经intermediate femoral cutaneousnerve发自股神经,常为二支,于大腿前面中线的上、中1/3交界处穿出深筋膜下行,分布于股前部皮肤。
(三)股内侧皮神经medial femoral cutaneousnerve发自股神经,常为二支,于大腿内侧中1/3交界处穿出深筋膜,分布于股内侧下部的皮肤。
(四)闭孔神经皮支cutaneous branch ofobturator nerve发自闭孔神经,于股内侧部的上中1""/3交界处穿出股部深筋膜,分布于股内侧上、中部的皮肤。
此外尚有腰丛发出的两小支即髂腹股沟神经和生殖股神经的股支,前者分布于外阴部与腹部交界处,后者分布于股三角区皮肤。
2.小腿前面和足背的皮神经
(一)急神经saphenous
nerve是股神经的终支,在膝的内侧,缝匠肌与股薄肌之间穿出深筋膜,并伴大隐静脉沿小腿内侧下行至足的内侧缘。分布于膝关节下部、小腿内侧面及足内侧缘的皮肤。
(二)腓浅神经superficial
peroneal nerve发自腓总神经,在小腿前外侧中、下1/3交界处穿出深筋膜下行,分为经下二个终支。
(1)足背内侧皮神经分布于足背的内侧部、拇趾内侧缘及第2、3趾相对缘的皮肤。
(2)足背中间皮神经分布于足背中部和第3-5趾相对缘的皮肤。
(三)腓深神经deep
peroneal nerve 发自腓总神经,于第1、2跖骨间穿出深筋膜,分布于第1、2趾相对缘的皮肤。
(四)足背外侧皮神经
是腓肠神经的终支,经外踝后方转至足背外侧,分布于足背和小趾外侧缘的皮肤。
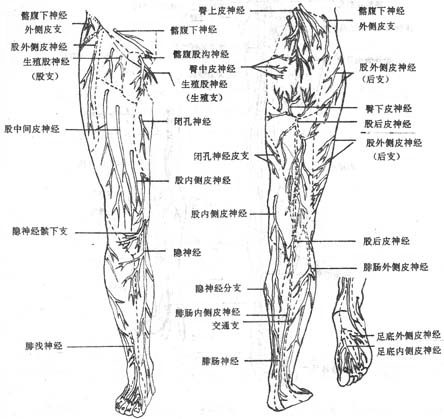
图4—2下肢的皮神经
3.下肢前面的浅静脉
(图4-3)
(一)足背静脉弓(或网)dorsal venous arch/reteof foot每个趾的内、外侧各有一条趾背静脉,向后行至足背互相吻合形成足背静脉弓(或网),其内侧端移行为大隐静脉,外侧端移行为小隐静脉。
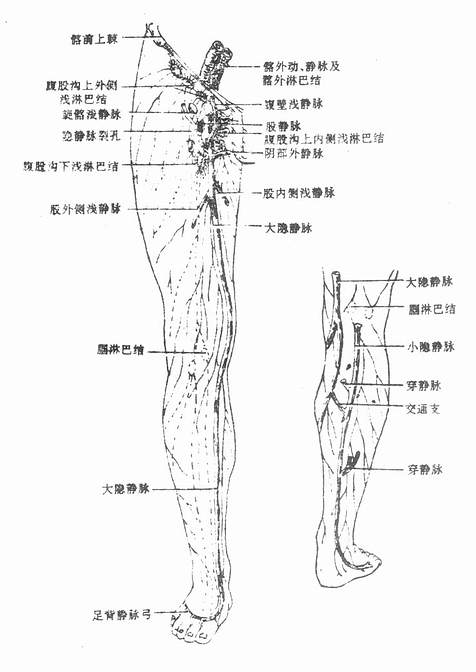
图4—3大、小静脉和下肢浅淋巴的引流
(二)大隐静脉great saphenous vein为人体最长的浅静脉,起自足背静脉弓的内侧端,经内踝前方,沿小腿内侧、膝部内后方及大腿内侧上行,在耻骨结节下外方约3厘米处,穿隐静脉裂孔(卵圆窝)注入股静脉。大隐静脉除收纳足够及小腿浅层的静脉外,还接受股前部、股内侧部、外阴及腹前壁下部的浅静脉。其末端重要的属支有:
⑴腹壁浅静脉来自脐以下腹前壁浅层,从内上方斜向外下。
⑵旋髂浅静脉 起于髂前上棘附近,从外上方斜向内下。
⑶阴部外静脉 来自外生殖器。
⑷股内侧浅静脉来自股内侧部。
⑸股外侧浅静脉来自股前外侧部
上述五条属支汇入大隐静脉的形式有多种变异(图4-4)。各属支之间也常有侧支吻合。
图4—4大隐静脉的属支类型(右侧)
大隐静脉行程长且位置表浅,是静脉曲张的好发部位。行大隐静脉高位结扎切除术时,必须分别结扎各属支,以防复发。大隐静脉在内踝前方这一段位置表浅,是常用的静脉穿刺或切开部位。
大隐静脉约有9-10对静脉瓣,以保证血液向心流动,防止倒流。其中大隐静脉汇入股静脉处的静脉瓣比较恒定,作用较为重要。大隐静脉在行程中,有许多交通支与深部静脉及小隐静脉联系。交通支的静脉瓣开向深静脉,以防止深静脉的血液倒流入浅静脉。
4.股前部的浅动脉
(一)腹壁浅动脉
superficialepigastric artery在腹股沟韧带下方约1厘米处发自股动脉,于卵圆窝上部穿筛筋膜行向上内。与同名静脉伴行,分布于脐以下的皮肤及浅筋膜。
(二)旋髂浅动脉
superficial iliac circumflexartery 在腹股沟韧带下方由股动脉发出,自卵窝穿出,并与同名静脉伴行,沿腹股沟韧带下缘向外上斜行,至髂前上棘附近,分布于皮肤和筋膜。
(三)阴部外动脉
external pudendal artery 邻近上述两条动脉起点处发自股动脉,穿阔筋膜或卵圆窝,与同名静脉伴行,分布于外生殖器。
5.腹股沟浅淋巴结
可分为上、下两群(图4-3)
上群约有5-6个,位于腹股沟韧带下方与其平行排列,收纳脐以下腹壁浅层、臀部、外生殖器、会阴以及肛管下端的浅淋巴管。
下群约有4-5个,沿大隐静脉末段两侧纵行排列,收纳中、小腿前内侧及大腿的浅淋巴管。
腹股沟浅淋巴 结的输出管,注入沿股静脉排列的腹股沟深淋巴结,或行经股管注入髂外淋巴结。
股前部、小腿前部和足背浅层的解剖步骤与方法
1.皮肤切口(图4-5)
(一)于腹股沟韧带下一横指,由髂前上棘到耻骨结节做一斜行切口。
(二)从耻骨结节沿外阴根部切至大腿内侧,再向下沿股内侧和小腿内侧切至内踝。
(三)在髌骨上方、胫骨粗隆重稍下方,从上述切口开始,分别做两个平行的横切口,注意不要过深,以免损伤大隐静脉。
(四)在内、外踝间作一横切口。
(五)在足背趾根部作一横切口。
(六)在足背中线作一纵切口与(四)、(五)切口相接。
注意:踝和足部切口宜浅,以免损伤皮神经和浅血管。
2.剥离皮瓣将大、小腿前部、膝部的皮肤由内侧向外侧翻起,将足背皮肤向两侧翻开。
3.寻找和观察浅筋膜内的结构
(一)寻找并追踪大隐静脉
在股骨内侧髁后内缘处找到大隐静脉,向上追踪至隐静脉裂孔处。在大隐静脉末端寻找其重要属支;旋髂浅静脉、腹壁浅静脉、阴部外静脉、股内侧浅静脉和股外侧浅静脉。前三条静脉有同名浅动脉伴行。
沿小腿内侧向下追踪大隐静脉至内踝前方,然后继续追踪至其与足背静脉弓的内侧端连接处。在分离过程中,同时可见大隐静脉远侧段有隐神经伴行。追踪隐神经至足的内侧缘处。
(二)寻找并清除腹股沟浅淋巴结
在修洁大隐静脉末端时,可见斜于腹股沟韧带下方与纵列于大隐静脉末段两侧的腹股沟浅淋巴结,观察后将其清除,切勿损伤深筋膜。
(三)寻找皮神经
按图4-2所示在皮神经穿出深筋膜部位寻认有关皮神经,不必全部修净。
(1)股外侧皮神经 在髂前上棘下方约3-4厘米处穿出。
(2)股中间皮神经 在股前部正中线上、中1/3交界处穿出。
(3)股内侧皮神经 在大腿内侧中、下1/3交界处穿出。
(4)腓浅神经 在小腿前外侧中、下1/3交界处穿出。确认后向下追踪其分支:足背内侧皮神经和足背外侧皮神经。
(5)腓深神经的终支 在第一跖骨间隙的前部寻找。
(四)足背静脉弓
由此弓的内侧端开始,向外侧追踪并修净足背静脉弓,可见小隐静脉起于该静脉弓的外侧端,追踪至外踝后方,同时寻找与小隐静脉伴行的足背外侧皮神经。
4.保留大隐静脉主干及其重要属支和皮神经(可将皮神经从末稍处游离),清除浅筋膜,暴露深筋膜。
图4-5下肢的皮肤切口
第三节 股前部的深层结构
一、深筋膜
股部的深筋膜厚而坚韧,称为阔筋膜 fascia lata 呈筒状,包裹在大腿及臀部的表面,并与小腿的深筋膜相延续。阔筋膜的外侧部特别增厚,呈带状,称为髂胫束。其上端附于髂嵴,下端止于胫骨外侧髁。髂胫束的上1/3分为两层,其间夹有阔筋膜张肌。
阔筋膜在腹股沟韧带内端下方有一卵圆形的凹陷,围绕着大隐静脉的末端,称为隐静脉裂孔(卵圆窝)。此裂孔的外侧缘锐利,称为镰状缘。隐静脉裂孔的表面被覆的筋膜较薄,且为神经、血管及淋巴管所穿行,形似筛状,故名筛筋膜。
由阔筋膜向深部发出的三个肌间隔分别称为外侧肌间隔(较强)、内侧肌间隔和后肌间隔(均较薄弱),伸入肌群之间,将股部肌分为前群、内侧群和后群,肌间隔向深部最后附着于股骨粗线。
二、股前部的肌肉和局部结构
1.股前部的肌肉
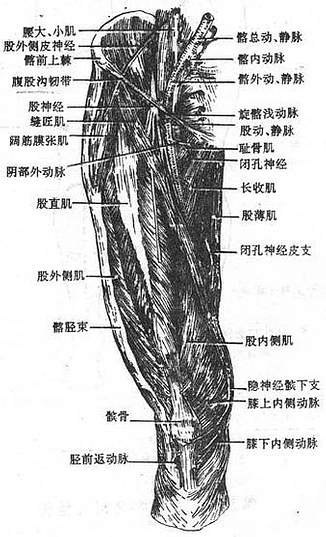
图4-6股前部浅层肌与血管神经
(一)股前群肌(图4-6、7)
(1)缝匠肌sartorius为人体最长的扁带状肌,起自髂前上棘,斜向下内,绕过股骨内侧髁的后方,止于胫骨上端内侧面。该肌收缩时可屈小腿,并使已屈的小腿内旋,还可协助髂腰肌及股直肌屈大腿。股神经支配。
(2)股四头肌quadricepsfemoris强大,有四个头,分别称为股直肌、股内侧肌、股外侧肌和股中间肌。股直肌起自髂前下棘及髋臼上缘;股中间肌位于股直肌深面,起自股骨体前面;股内侧肌和股外侧肌分别起自股骨嵴(粗线)的内、外侧唇,由后向前分别包于股骨的内、外侧,形成股部内、外侧的肌性膨隆。四肌向下集成一强大肌腱,包绕髌骨,并由髌骨向下止于胫骨粗隆,叫做髌韧带。股四头肌的作用为伸小腿,股直肌还有屈大腿的作用。股神经支配。
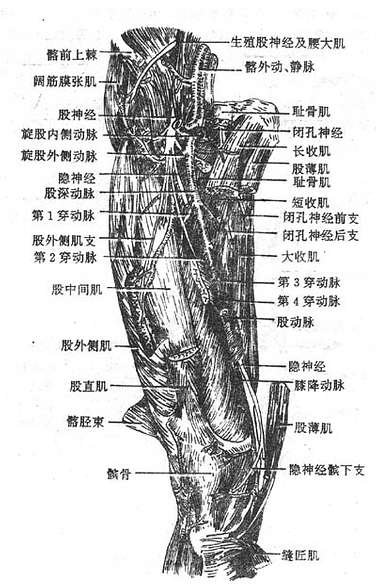
图4-7肢前部深层肌与血管、神经
(二)股内侧群肌
位于大腿内侧,又称内收肌群,共有五块。可分浅深两层。浅层由内侧向外侧依次是股薄肌、长收肌和耻骨肌,深层由上向下的排列顺序是短收肌和大收肌(图4-6、7)。本群肌肉均起于闭孔周缘骨面,大收肌后部纤维起于坐骨结节。肌纤维行向外下,各肌的止点各异。耻骨肌pectineus止于小转子下方骨面;长收肌adductor long 止于股骨粗线中份;股薄肌gracilis止于胫骨内侧面上部;短收肌adductor brevis止于股骨粗线上份;大收肌adductor magnus除以腱膜止于股骨粗线全长外,还以圆腱止于股骨的内收肌结节。肌腱与腱膜间形成收肌腱裂孔,是收肌管的下口,有股血管通向腘窝。内侧群肌的作用是内收和外旋大腿。耻骨肌、长收肌和短收肌还协助屈大腿;股薄肌协助屈小腿并使小腿内旋。它们均受闭孔神经支配,耻骨肌还受股神经支配,大收肌起于坐骨结节的部分,受坐骨神经支配。
(三)髂腰肌iliopsoas(图4-6)
属髋肌前群,由腰大肌和髂肌合成,腰大肌起于腰椎体侧面及横突,髂肌起于髂窝,向下结合成髂腰肌,经腹股沟韧带深面入股部,位于耻骨肌的外侧,止于股骨小转子,髂腰肌的主要作用是屈大腿。下肢固定时可使躯干前屈。腰大肌受腰丛的肌支支配,髂肌受股神经支配。
(四)阔筋膜张肌tensor fasciae latae(图4-6)
位于大腿前外侧阔筋膜内,起自髂前上棘,向下移行于髂胫束,止于胫骨外侧髁,此肌收缩使阔筋膜紧张并屈大腿。受臀上神经支配。
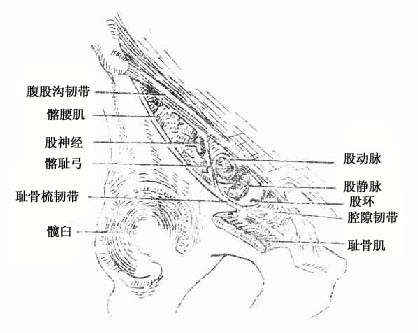
图4-8肌腔隙与血管腔隙
2.局部结构
(一)肌腔隙与血管腔隙(图4-8)
为位于腹股沟韧带深面与髋骨之间的间隙,由髂耻弓将其分隔为外侧的肌腔隙和内侧的血管腔隙。两腔隙是腹、盆腔与股前部的主要通路。
(1)肌腔隙lacunamusculorum前界为腹股沟韧带;后界为髂骨;内侧界为髂耻弓。腔隙内有髂腰肌和股神经通过。当腰椎结核形成脓肿时,脓液可沿腰大肌及其筋膜扩大散至大腿根部,并可侵犯股神经。
(2)血管腔隙lacunavasorum前界为腹股沟韧带;后界为耻骨梳和耻骨梳韧带;内侧界为腔隙韧带(陷窝韧带);外侧界为髂耻弓。血管腔隙中有股动、静脉,股管及股淋巴管通过。
(二)股鞘和股管(图4-9)
股鞘femoral sheath是腹横筋膜与髂筋膜向下延续包绕在股动、静脉周围所形成的筋膜鞘。股鞘漏斗形,长约3-4厘米,由两个纵行纤维隔将鞘腔分为外、中、内三个格。外侧格容纳股动脉,中间格容纳股静脉、内侧格即股管。股鞘的下端与血管外膜融合。
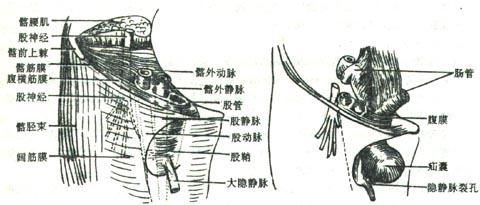
图4-9股鞘、股疝
股管femoralcanal 长约1-2厘米。管内有少许脂肪、疏松结缔组织和数条淋巴管及1-2个淋巴结。股管的上口称股环,其直径为0.8-1.0厘米。股环前界为腹股沟韧带;后界为耻骨梳韧带;内侧界为陷窝韧带;外侧界借纤维隔与股静脉相邻。股管的四界基本与股环相同;但后壁大部为耻骨肌筋膜,前壁大部为阔筋膜。股管的下端为盲端,对向卵圆窝。如腹腔内容物经股环入股管,甚至自卵圆窝突出于皮下,则形成股疝(图4-9(2))。女性骨盆较宽,股环相应较大,再加其它因素(如妊娠、老年等),故较易发生股疝,由于股环的的内、前、后三面均为韧带结构,特别是内侧的陷窝韧带的边缘较坚锐,故股疝容易发生嵌顿。
(三)股三角(图4-6)
股三角femoraltriangle 位于股前部上1/3,为底在上、尖朝下的三角形凹陷。底边为腹股沟韧带,外侧边为缝匠肌内侧缘,内侧边为长收肌的内侧缘。股三角的尖位于缝匠肌与长收肌相交处,此尖端向下与收肌管的上口相连续。股三角的前壁是阔筋膜,其后壁凹陷,自外向内依次为髂腰肌、耻骨肌和长收肌及其表面的筋膜。
股三角内有股神经、股动脉及其分支、股静脉及其属支和腹股沟淋巴结等。股动脉居中,外侧为股神经,内侧为股静脉。
(四)收肌管(4-7)
又称Hunter氏管。位于股前部中1/3段,缝匠肌深面,长约15厘米,断面呈三角形。其外侧壁为股内侧肌,后壁为长收肌及大收肌,前壁为缝匠肌及架于内收肌与股内侧肌间的腱纤维板。收肌管的上口与股三角尖端相通,下口为收肌腱裂孔,通向腘窝。管内通过的结构由前向后有隐神经、股动脉和股静脉。其中隐神经与膝降动脉伴行自前壁的下部穿出。
三、股前部的血管、神经和淋巴系
1.股前部的血管
(一)股动脉femoral artery
股动脉是下肢动脉的主干,由髂外动脉延续而来。在腹股沟韧带中点的深面入股三角。在股三角内,股动脉先位于股静脉的外侧,逐渐从外侧跨到股静脉的前方,下行入收肌管,再穿收肌腱裂孔至腘窝,易名腘动脉。股动脉在腹股沟中点处位置表浅,可摸到搏动,是临床上急救压迫止血和进行穿刺的部位。
股动脉的体表投影:在大腿稍屈和外展外旋位置时,由腹股沟中点到内收肌结节绘一直线,该线的上2/3是股动脉的表面投影线。
股动脉的分支:
(1)腹壁浅动脉、旋髂浅动脉及阴部外动脉等三条浅动脉已述于本章第一节。
(2)股深动脉deepfemoralartery是股动脉最粗大的分支,在腹股沟韧带下方约3-5厘米处发自股动脉的后外侧壁。先在股动脉的外侧,以后行于股动脉和股静脉的深面,至长收肌后方继续下行,终于大腿的下1/3(图4-7),其主要分支有:
ⅰ旋股外侧动脉lateralfemoralcircumflex artery发自股深动脉根部的外侧壁,在缝匠肌与股直肌深面行向外侧,分为升、降两支。升支经阔筋膜张肌深面上行,营养髋关节和邻近诸肌。降支沿股外侧肌下行,营养邻近诸肌。
ⅱ旋股内侧动脉medialfemoralcircumflex artery起于股深动脉根部的内侧壁,行向后内,在耻骨肌与髂腰肌之间进入深部,绕行股骨颈内侧至颈内侧到达臀部,营养髋关节及邻近诸肌。
ⅲ穿动脉perforatingarteries多为3条,自下而上依次称为第一、第二和第三穿动脉、它们分别于短收肌上方、前方和下方起于股深动脉,贴近股骨内侧向后穿大收肌至股后部,营养股后群肌。股深动脉的终支若在长收肌下方穿大收肌至股后部,则称为第四穿动脉。
(3)膝降动脉desendinggenicularartery(膝最上动脉)在收肌管内起自股动脉,伴隐神经穿收肌管前壁腱纤维板,营养膝关节及邻近诸肌。
(二)闭孔动脉obturator artery
起自髂内动脉,与同名静脉、神经伴行穿闭膜管,出骨盆后分为前、后两终支。前支营养内收肌群,后支分布于髋关节及股方肌等。
(三)股静脉femoral vein
在股三角内位于股动脉的内侧。下接腘静脉,向上经腹股沟韧带深面移行为髂外静脉。股静脉接受与股动脉分支同名的静脉属支(如穿静脉、股深静脉等)和大隐静脉的汇入。
2.股前部的神经
(一)股神经femoral nerve(L1-4)(图4-6、7)
是腰丛最大的分支,在腰大肌与髂肌之间下行,经肌腔隙于股动脉的外侧进入股三角,随即分为数支。肌支分布于耻骨肌、股四头肌和缝匠肌;关节支分布于髋、膝关节;皮支有股中间皮神经和股内侧皮神经(见浅层结构)。股神经的终支为隐神经,伴股动脉入收肌管,随膝降动脉穿收肌管前壁的腱纤维板,在膝内侧于缝匠肌和股薄肌抵止腱间穿深筋膜至皮下,伴随大隐静脉分布于小腿前内侧面及足内侧缘的皮肤。
(二)闭孔神经obturator nerve(图4-7)
起自腰丛(L2-4),在腰大肌内侧缘、髋总血管的深面入盆腔,与闭孔血管伴行穿经闭膜管出盆腔后,分为前、后两支。前支位于短收肌浅面,分支至长收肌、股薄肌、短收肌、耻骨肌及髋关节。后支位于短收肌深面,支配闭孔外肌和大收肌。另外,前支的末稍穿阔筋膜分布于股内侧皮肤。
3.腹股沟深淋巴结
deepinguinal lymph nodes 3-5个,在股静脉根部周围,接受腹股沟浅淋巴结及腘淋巴结的输出管以及下肢的深淋巴管,其输出管经股管入腹腔,注入髂外淋巴结。
股前部深层的解剖步骤与方法
1.观察阔筋膜在大隐静脉注入股静脉处,可见隐静脉裂孔(卵圆窝)。该处为薄层疏松结缔组织覆盖。即筛筋膜,卵圆窝的外侧缘锐利为镰状缘。阔筋膜的外侧部显着增厚,形成髂胫柬,纵行切开髂胫柬上部,可见包于其中的阔筋膜张肌。观察后保留卵圆窝和髂胫柬、大隐静脉主干及其属支,并将股外侧、股中间股内侧皮神经自末端处游离予以保留,去除阔筋膜。
2.分离并观察股前群肌自髂前上棘向内下、斜越大腿前面至膝内侧的带状肌为缝匠肌;在正中线稍偏外侧的纵行羽状肌为股直肌;提起股直肌,可见其深面的股中间肌,在股前外侧部,形成膝上外侧隆凸的为股外侧肌,其纤维斜行向内下;位于股前内侧部,形成膝上内侧隆起的为股内侧肌,其纤维行向外下方。股四头肌会合成一个强大的腱包绕髌骨并向下延伸为髌韧带,附于胫骨粗隆。用剪刀顺肌纤维方向修去其表面贴附的筋膜,以显露肌纤维的行向。
3.观察股内侧群肌及闭孔神经浅层诸肌由内向外为股薄肌、长收肌和耻骨肌。在近耻骨处切断长收肌的起始部向外下方翻开,可见其深面有较短小的短收肌和位于长、短收肌深面的大收肌。在短收肌与长收肌之间有闭孔神经前支,短收肌与大收肌之间可见闭孔神经后支。
4.观察股三角的境界与内容依次检视股三角底边(腹股沟韧带)、内侧边(长收肌内侧缘)和外侧边(缝匠肌内侧缘)。其尖端为内、外侧边的交点,向下续于收肌管。股三角的顶为已去除的阔筋膜,底由内侧向外侧排列着长收肌、耻骨肌和髂腰肌。股三角内容物由外侧向内侧依次为股神经、股动脉、股静脉、和股管。除股神经外,其余三结构被一漏斗形筋膜鞘所包绕,即股鞘。
5.解剖股鞘和股管纵行切开股鞘的前壁,暴露位于外侧部的股动脉和行于中间的股静脉,并观察连于股鞘前、后壁间的两片纤维隔。在股静脉内侧,自卵圆窝向上修去充填于该处的疏松结缔组织,如遇淋巴结也一并会除之,用圆镊或刀柄向上通,则可见一漏斗形小腔隙即为股管。试以小指插入股管向上探查股管的境界,其外侧邻股静脉。股管上口经股环通腹腔,股环的境界留待腹腔解剖时再行查验。
6.解剖股动脉主干及分支在股三角内清理股动脉主干,股动脉上端除发出三条浅动脉(见浅层结构)外,主要分支为股深动脉。此动脉可在腹股沟韧带下方约4厘米处寻找,可见其起于股动脉的后外侧壁。然后清理它发出的旋股内侧动脉、旋股外侧动脉和穿动脉等分支。前二者主要依据血管行径辩认,穿动脉判定的标志是:贴近股骨内侧穿大收肌入股后部。如个别分支不易判定可留待股后部解剖时确认之。
7.检查股神经及其分支股神经在股三角内分为数条皮支与肌支,肌支支配耻骨肌、股四头肌和缝匠肌。皮支有股中间皮神经、股内侧皮神经及终支隐神经。前两者已于浅层结构中观察到,隐神经见收肌管部解剖。
8.检查收肌管把缝匠肌向外侧牵开。可见有光泽的收肌腱纤维板架于股内侧肌和大收肌之间。在腱纤维板下部有隐神经和膝降动脉从管内穿出。用刀尖划开收肌腱纤维板,用刀柄向前外侧推起股内侧肌,观察收肌管内容物,从前向后依次排列为隐神经和膝降动脉,股动脉、股静脉。
第四节 臀部
一、皮肤和浅筋膜
臀部皮肤较厚,具有丰富的皮脂腺和汗腺。
臀部浅筋膜发达,有厚层脂肪组织,其后下部厚而致密,形成脂肪垫,坐位时,可承受压力。臀部皮肤由臀上、中、下皮神经支配(图4-2、4-10)
1.臀上皮神经
来自第1-3腰神经后支,有三支,穿背阔肌腱膜,在骶棘肌外侧缘,越过髂嵴分布于臀上部皮肤。
2.臀中皮神经
来自第1-3骶神经后支,有三支,在髂后上棘与尾骨间连线的中1/3处穿出深筋膜,分布于臀内侧皮肤。
3.臀下皮神经
来自骶丛的股后皮神经,有2-3支,在臀大肌下缘中部穿出,绕臀大肌下缘向上,分布于臀下部皮肤。
二、深筋膜
臀部的深筋膜称臀筋膜,上附于髂嵴,下附于骶、尾骨背面,向外下连于髂胫束,向下与股后部的深筋膜相延续。臀筋膜薄而致密,纤维隔伸入肌束中,不易分离。
三、臀肌
臀肌属于髋部肌,分为三层(图4-10、11)。浅层有臀大肌和阔筋膜张肌;中层由上向下依次为臀中肌、梨状肌、上孖肌、闭孔内肌,下孖肌和股方肌;深层有臀小肌和闭孔外肌。
1、臀大肌gluteusmaximus略呈四方形,宽阔厚实,几乎覆盖整个臀部,起自髂骨、骶、尾骨及骶结节韧带的背面,肌束斜行向外下方,以一厚的腱板越过髋关节的后方,止于股骨的臀肌粗隆和髂胫束,受臀下神经支配。作用:后伸并外旋大腿;下肢固定时,可伸直躯干,防止躯干前倾,以维持立姿。臀大肌深面与大转子和坐骨结节之间有臀大肌转子囊和臀大肌坐骨囊等滑液囊。
2、臀中肌gluteusmedius和臀小肌 gluteus minimus臀中肌位于臀大肌深面,臀小肌则在臀中肌深面,均近似扇形,起于髂骨背面,向下外止于大转子。两肌均受臀上神经支配。其作用均为使髂关节外展,其前部肌束可内旋大腿,后部肌束可外旋大腿。
3、阔筋膜张肌(见股前外侧部的解剖)。
4、梨状肌 piriformis部分位于盆内,起自骶骨前面,肌腹穿过坐骨大孔,止于股骨大转子尖部,因而将坐骨大孔分为梨状肌上孔和梨状肌下孔。上、下孔各有许多重要的神经和血管通过。
5、闭孔内肌和闭孔外肌obturatorinternusand obturator externus 两肌分别起于闭孔膜内、外面及其周围的骨面,闭孔内肌肌腱向后穿经坐骨小孔,然后转而行向外侧止于转子窝。闭孔外肌肌腱在股方肌深面行向后外,止于转子窝。
6、上孖肌和下孖肌 起自坐骨小切迹邻近骨面,伴行于闭孔内肌腱的上方和下方,共同止于转子窝。
7、股方肌quadratusfemoris起于坐骨结节,止于转子间嵴。
闭孔内肌、上孖肌、下孖肌、股方肌和闭孔肌的共同作用是外旋大腿,其中闭孔外肌受闭孔神经支配,其余均由骶丛肌支支配。
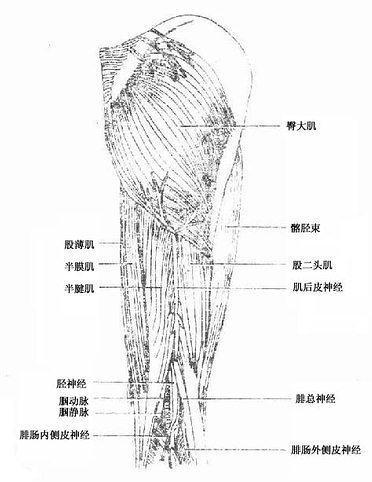
图4-10 臀部股后部浅层肌、血管及神经
四、臀部的血管和神经
1、臀部的动、静脉
臀部的动脉起自髂内动脉,有臀上动脉、臀下动脉及阴部内动脉等三条(图4-11)。
(一)臀上动脉 superior gluteal artery 为髂内动脉后干的分支,出梨状肌上孔后,分为浅、深两支、浅支行于臀大肌与臀中肌之间,深支行于臀中肌与臀小肌之间,供给邻近结构。
(二)臀下动脉inferior gluteal artery 为髂内动脉前干的分支,较粗大,由梨状肌下孔穿出后,供给臀下部及股后部上份的结构。
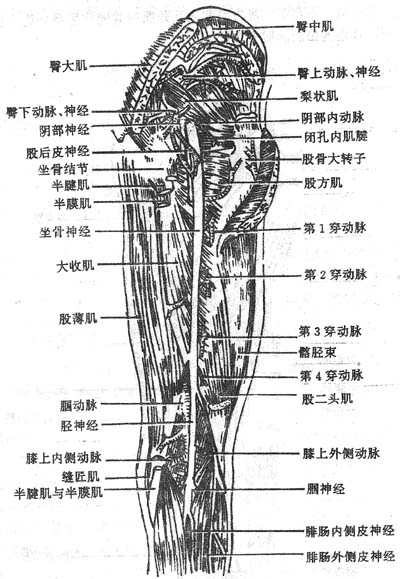
图4-11臀区、股后区和腘窝深层肌与血管神经
(三)阴部内动脉 internal pudendal artery 也是髂内动脉前干的分支,出梨状肌下孔后绕坐骨棘及骶棘韧带,经坐骨小孔入坐骨直肠窝,分布于会阴部。
[附]:髋关节周围动脉网(图4-12)髋关节周围有闭孔动脉、臀上、下动脉、旋股内、外侧动脉和第一穿动脉等分布并形成丰富的动脉吻合网。
臀部深静脉与同名动脉伴行,汇入髂内静脉。
2、臀部的神经
臀部的神经均来自骶丛(图4-10、11)
(一)臀上神经superior gluteal nerve与臀上动、静脉伴行,由梨状肌上孔出盆腔,行于臀中肌与臀小肌之间,继与臀上动脉深支伴行,支配臀中肌、臀小肌和阔筋膜张肌。
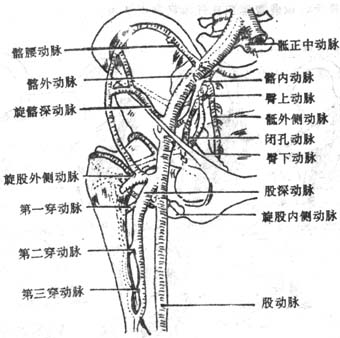
图4-12,髋关节周围动脉网
(二)臀下神经 inferior gluteal nerve与臀下动、静脉伴行,由梨状肌下孔穿出,支配臀大肌。
(三)股后皮神经posterior femoral cutaneousnerve经梨状肌下孔出盆腔,详见股后部浅层结构。
(四)坐骨神经sciatic nerve 是全身最大的神经,多数以一主干经梨状肌下孔出盆腔至臀部。在臀大肌深面经坐骨结节与大转子连线的中点下降到股后部。
坐骨神经自盆腔穿出时与梨状肌的关系有多种类型,如图4-13所示,有时坐骨神经分为两股,即腓总神经与胫神经,一股穿过梨状肌,另一股出梨状肌下孔;或一般出梨状肌上孔,另一股穿梨状肌或穿梨状肌下孔,或以一干穿梨状肌肌质,由于神经的全部或其一部分穿过梨状肌,受肌压迫的影响,有时可出现神经压迫症状。
(五)阴部神经pudendal nerve 出梨状肌下孔,与阴部内动脉伴行经坐骨小孔至坐骨直肠窝。分布于会阴部皮肤及其它结构。
臀部的解剖步骤与方法
1、切口及翻皮瓣
尸体俯卧位,从髂前上棘沿髂嵴做一弓形切口至髂后上棘;再沿骶部正中线切至尾骨尖,环绕肛门至会阴(阴囊或大阴唇)后部;沿臀沟做一斜切口至大转子,此切口切勿过深,以免损伤股后皮神经及臀下皮神经,将臀部皮瓣向外侧翻起。
2、浅筋膜和浅结构
由于臀部皮肤厚,浅筋膜中脂肪层也较厚,故翻皮时可连同脂肪层一并翻起,翻起时注意观察自骶棘肌外侧缘穿出的臀上皮神经越过髂嵴上缘到达臀部,在臀沟处浅筋膜内寻找臀下皮神经(股后皮神经返支)。其余臀中皮神经不必一一寻觅,这些皮神经亦不予保留。
3、观察并修除深筋膜
臀部深筋膜致密且为臀大肌的起点之一,故修理时应顺肌纤维方向进行,不必完全修净,以能观察到肌纤维的行向为准。
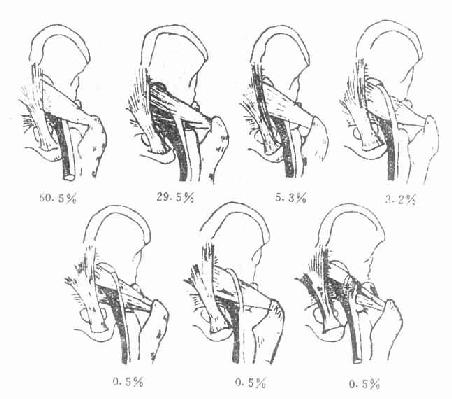
图4-13 坐骨神经与梨状肌的关系类型
4、观察及切断臀大肌
首先观察臀大肌起止点和纤维的走行方向,同时可见臀大肌上方的一部分臀中肌。然后钝性分离臀大肌的上、下缘,用手指或刀柄伸入臀大肌深面,尽可能使臀大肌与深面的结构分离。然后将臀大肌从起点外侧约2厘米处纵行切断,并向外侧翻起,操作时应注意(1)分离和切断下缘时,切勿损伤骶结节韧带;(2)翻肌时遇到由深面连于臀大肌的的臀上、下血管和臀下神经,观察清楚后,在靠近臀大肌处切断,但需注意股后皮神经贴附于臀大肌的深面,切勿切断该神经。臀大肌翻起后,观察臀大肌的止端。可见肌的深部(约1/4)附着于股骨的臀肌粗隆;其余部分(约3/4)止于髂胫束。在臀大肌与大转子之间寻觅臀大肌转子囊,此外在臀大肌与坐骨结节之间还可见较小的臀大肌坐骨囊。可用刀尖划破薄层的囊壁,观察平滑的粘液囊内壁。
5、解剖臀大肌深面结构
(一)清理臀大肌深面的疏松结缔组织,钝性分离臀中肌与梨状肌,以刀柄或手指由臀中肌下缘插入深面,然后切断该肌起点,翻开臀中肌,观察其深面的臀小肌及分布于臀中、小肌之间的臀上神经和臀上血管深支。
(二)清理梨状肌上、下缘的结构
(1)经梨状肌上孔出入盆腔的有:臀上神经、臀上动脉和静脉。
(2)经梨状肌下孔出入盆腔的结构,由外向内依次为:坐骨神经、股后皮神经、臀下神经、臀下动脉及静脉、阴部内动脉及静脉、阴部神经等。阴部内动脉及静脉和阴部神经出梨状肌下孔后随即绕坐骨棘进入坐骨小孔,至坐骨直肠窝和尿生殖三角内。在此部解剖时,追踪这些结构不应超过骶结节韧带,以免破坏会阴部的结构。另外,注意观察坐骨神经与梨状肌的关系。
(3)在膝部放一木枕将下肢抬高使大腿过伸,坐骨神经和股后群肌肉松弛。牵开坐骨神经,清理其深面的肌肉,自上而下有上孖肌、闭孔内肌腱、下孖肌和股方肌。注意观察和领会闭孔内肌腱的走向。
第五节 股后部及腘窝
一、浅结构
1、股后皮神经posteriorfemoralcutaneous nerve为骶丛分支,出梨状肌下孔后,行于臀大肌深面,在股部行于阔筋膜深面,股后群肌表面,至腘窝上缘始浅出至皮下,沿途发出分支分布于股后部和腘窝皮肤,在臀沟处发出返支,即臀下皮神经,分布于臀下部皮肤。
2、小隐静脉smallsaphenous vein腘窝处仅可见小隐静脉的末段,穿腘筋膜汇入腘静脉。
3、腘窝浅淋巴结superficialpopoliteallymph nodes 位于小隐静脉注入腘静脉处的附近,收纳小隐静脉收集区的浅淋巴管。
二、深筋膜
股后部及腘窝的深筋膜均为阔筋膜的一部分。向上与臀部深筋膜,向下与小腿部的深筋膜,向两侧与股前、内侧深筋膜相延续。腘窝部的深筋膜又称腘筋膜。
三、股后群肌
股后群肌又称股屈肌群,包括股二头肌,半腱肌和半膜肌三块(图4-10),它们均由坐骨神经支配。
1、股二头肌bicepsfemories在股后部的外侧份,有长、短二头。长头起自坐骨结节,短头起自股骨粗线外侧唇,两头汇合后,止于腓骨头。
2、半腱肌semitendinosus和半膜肌semimembranosus半腱肌位于半膜肌的浅面,此二肌均起自坐骨结节。向内下止于胫骨上端的内侧。半腱肌为一三角肌的扁肌,肌束向下逐渐集中移行于一长腱。半膜肌为一梭形肌,上部有较长的腱膜。
三肌共同的作用是伸髋、屈膝。当屈膝时,股二头肌能使小腿轻度外旋;半腱肌和半膜肌能使小腿轻度内旋。
四、股后部的血管和神经
1、股后部的动脉为来自股深动脉的穿动脉,各穿动脉之间彼此吻合。
2、坐骨神经sciaticnerve(图4-11) 在股后部,坐骨神经沿中线于股二头肌长头的深面下行,通常到达股中、下1/3交界处,即分为内侧的胫神经和外侧的腓总神经两终支。在臀大肌下缘与股二头肌长头外侧缘的夹角处,坐骨神经浅面仅有皮肤及筋膜覆盖,为检查坐骨神经压痛点的常用部位。
自坐骨神经内侧发出肌支支配股二头肌长头、半腱肌与半膜肌;而股二头肌短头则由腓总神经支配。手术显露坐骨神经时,沿其外侧缘分离,以免损伤这些分支。
五、腘窝
1、腘窝的位置与境界(图4-10、11)腘窝位于膝关节后方,呈菱形,可分四壁,一顶和一底。窝的上外侧壁为股二头肌,上内侧壁是半腱肌和半膜肌,下内侧壁和下外侧壁分别为腓肠肌的内、外侧头。窝的底由上向下为股骨的腘平面、膝关节囊后部(腘斜韧带)、腘肌及其筋膜。窝的顶为腘筋膜。
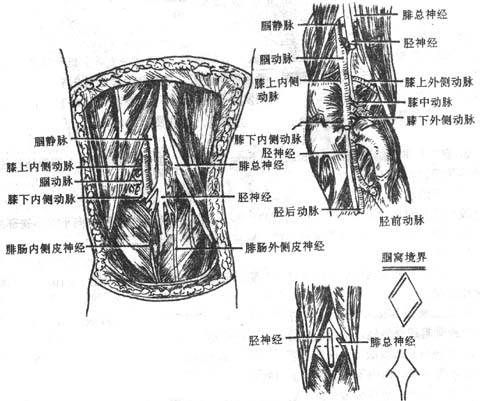
图4-14 腘窝及其内容
2、腘窝的内容(图4-14)腘窝内除充填脂肪、淋巴结外,还有血管神经通过。其中,神经(胫神经和腓总神经)位置最浅,腘动脉位置最深,腘静脉居于两者之间,淋巴结沿腘血管排列。
(一)胫神经tibial nerve为坐骨神经的直接延续,沿腘窝的正中线下行,至腘肌下缘,经腓肠肌内、外侧头之间进入小腿后部。胫神经发出肌支至腓肠肌、跖肌、比目鱼与腘肌;皮支为腓肠内侧皮神经,穿腘筋膜到浅层,与小隐静脉伴行,分布于小腿后面的皮肤;另外,胫神经还分出关节支至膝关节。
(二)腓总神经common peroneal nerve 在股后部自坐骨神经分出后,沿股二头肌腱的内侧下行,至腓骨颈外侧,分为腓浅神经和腓深神经两个终支。在腘窝内,腓总神经除发出腓肠外侧皮神经外,还分出3条关节支进入膝关节(图4-14)。
(三)腘静脉popliteal vein由胫前,后静脉合成,位于胫神经的深面。小隐静脉于胭窝下角处,穿腘筋膜注入腘静脉。腘静脉上行于收肌腱裂孔处续于股静脉。
(四)腘动脉popliteal artery 在收肌腱裂孔处由股动脉易名构成。腘动脉进入腘窝后斜行向下,位置深,紧贴于股骨腘平面、膝关节囊和腘肌的后方,至腘肌下缘分为胫前的胫后动脉,分别进入小腿前、后面。故当股骨下部骨折向后移位时,易损伤腘动脉。腘动脉在腘窝内除分出大量肌支外,还发出许多关节支参加膝关节动脉网的组成。关节支可按其分布位置,分别称之为膝上内侧动脉(经过股骨内上髁的上方)、膝下内侧动脉(在腓肠肌外侧头深面绕过胫骨外侧髁)、膝上外侧动脉(绕过股骨外上髁的上方)、膝下外侧动脉(在腓肠肌外侧头深面绕过胫骨外侧髁)和膝中动脉等5支(图4-15)。
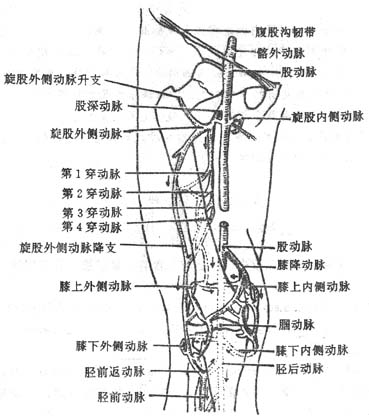
图4-15 膝关节周围动脉网
(五)腘深淋巴结 deep popliteal lymph nodes沿腘动、静脉排列,约4-5个。收纳足外侧部和小腿后外侧部的浅淋巴管,以及足与小腿深部淋巴管,其输出管注入腹股沟深淋巴结。腘深淋巴结可因上述各引流区的感染而肿大。由于腘筋膜坚韧紧张,故腘窝脓肿不易向浅层发展,脓肿可随血管神经周围的疏松组织向股后部、臀部或小腿蔓延。
[股后部和腘窝深层的解剖步骤与方法]
1.切口和翻皮瓣 在股后部腘窝上、下方各作一横切口,将股后部和腘窝部皮瓣自内侧向外侧翻开。
2.寻认浅筋膜内的结构 有腘窝上部浅筋膜中寻觅浅出的股后皮神经分支,追踪至从深筋膜穿出处。在腘窝下部找出小隐静脉的上段,追踪至穿腘筋膜处。并注意位于其附近的腘浅淋巴结。在腘窝外下方分离出腓肠外侧皮神经。
3.观察股后部及腘窝的深筋膜 观察完毕后,注意保留小隐静脉及股后皮神经。沿股后部中线自上向下纵行切开深筋膜,翻向两侧,并去除之。
4.检查股后肌群 内侧浅面有半腱肌,其抵止腱甚长,它的深面为半膜肌,上部有较长的腱膜。外侧为股二头肌,辩认其长头与短头,并验证各肌的起止点。
5.检查坐骨神经 自梨状肌下孔清理坐骨神经至腘窝尖端,观察坐骨神经在股后部肌支的分布及其两大终支的分出部位。
6.清理、检查腘窝内容 自股后部坐骨神经干向下清理,寻找胫神经,然后清除周围脂肪,以显示胫神经的分支一腓肠内侧皮神经和至腓肠肌外侧头的神经。再修洁腓总神经至腓骨小头,并验证腓肠外侧皮神经的发出部位。腘动、静脉被一筋膜鞘包绕,用镊子提起并牵开胫神经,纵行切开筋膜鞘,分离腘静脉与腘动脉。清理腘静脉,观察其行程、毗邻及属支。最后清理腘动脉。并辨认其发出的5个小支。如腘静脉的属支妨碍观察动脉分支,可去除之。注意在腘静脉与腘动脉周围有数个腘淋巴结,观察后即可摘除。
7.验证腘窝的境界,并向左右牵开腘窝内的神经和血管,观察腘窝底的构成,自上而下为:股骨的腘平面,膝关节囊及腘肌。
第六节 小腿后部
一、皮肤和浅结构
小腿后部皮肤较薄,活动性较小,浅筋膜内含有少量脂肪,有下列浅结构分布。
1.皮神经
(一)腓肠内侧皮神经 medial sural cutaneous nerve由胫神经发出,伴小隐静脉下行,至小腿中、下1/3交界处与腓肠外侧皮神经汇合构成腓肠神经sural nerve,仍伴小隐静脉行向外下方,分布于足外侧缘。
(二)腓肠外侧皮神经lateral sural cutaneousnerve由腓总神经在腘窝内分出,于腘窝下外方浅出至浅筋膜内,沿小腿后面外侧下行,分布于小腿外侧皮肤,末端与腓肠内侧皮神经汇合成腓肠神经。
2.小隐静脉smallsaphenousvein
起于足背静脉弓的外侧端,伴腓肠神经走行,行经外踝后方,再沿小腿中线上行,与腓肠内侧皮神经伴行,至腘窝于腓肠肌内、外侧头之间穿腘筋膜,注入腘静脉。股后部浅静脉汇入小隐静脉上段,此外,行程中有许多交通支与深静脉、大隐静脉交通。
二、深筋膜
小腿后部深筋膜较致密,内侧附着于胫骨内侧缘,外侧向深部伸入,形成后肌间隔,附着于腓骨后缘,与胫、腓骨及其骨间膜共同围成骨性筋膜鞘,包绕小腿后群肌,胫后血管和胫神经,在小腿后群肌浅、深层之间,也有筋膜分隔。
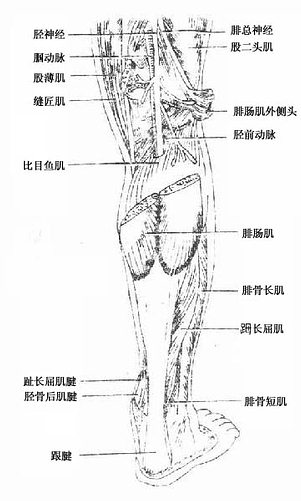
图4-16 小腿后群肌
三、小腿后群肌
小腿后群肌分浅、深两层,共有七块肌肉,均受胫神经支配(图4-16、17)。
1、浅层 有腓肠肌、比目鱼肌和跖肌。
(一)腓肠肌 gastrocnemius 以两头分别起自股骨内、外侧踝,两头合并形成一个肌腹,未端与比目鱼肌肌腱融合,形成强大的跟腱,止于跟结节。该肌收缩时使足跖屈并屈小腿;在站立时,固定踝关节,防止身体前倾。
(二)跖肌plantaris 位于腓肠肌外侧头的深面。起自股骨外上髁,肌腹短小,腱细长,行向内下,止于跟腱的内侧缘。
(三)比目鱼肌soleus为一宽扁的肌,位于腓肠肌深面,起自腓骨头和腓骨上部、胫骨的内侧缘和比目鱼肌线,在胫、腓骨起点之间形成斜行的弓形腱结构,叫做比目鱼肌腱弓,跨越小腿后面神经血管的背侧。该肌除不参加屈小腿外,其作用同腓肠肌。腓肠肌与比目鱼肌的起端共有三个头,因此两者又合称为小腿三头肌。
2、深层有四块肌肉,上方为腘肌,其下方三块肌肉并列,自内侧向外侧依次为趾长屈肌,胫骨后肌和母长屈肌。它们均由胫神经支配。
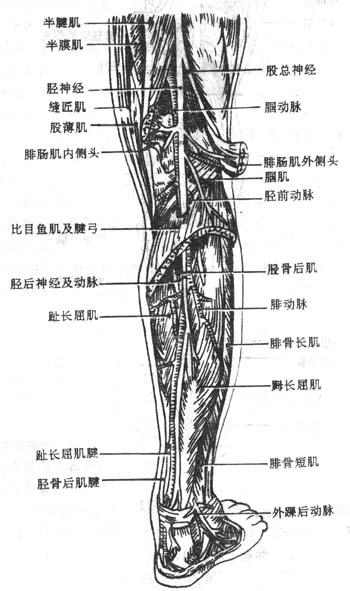
图4-17 腘窝和小腿后面深层
(一)腘肌popliteus呈三角形,在膝关节和小腿上端的后面,起自股骨外上髁,止于胫骨比目鱼肌线以上的骨面。腘肌的作用为屈膝的内旋小腿。
(二)趾长屈肌flexor digitorum longus 位于胫侧,在比目鱼肌起点的下方起自胫骨的后面,跨胫骨后肌远端的后方,在胫骨后肌的外侧,通过内踝的后方,经屈肌支持带的深面,至足底分为4腱,分别止于第2-5趾的远节趾骨底。作用为跖屈踝关节,屈第2-5趾和助足内翻
(三)拇长屈肌flexorballucis longus位于腓侧,在比目鱼肌起点的下方起自腓骨后面中部,向下经踝关节后方及屈肌支持带深面,转入足底,止于拇趾末节趾骨底。作用是跖屈踝关节和屈拇趾,并协助足内翻。
(四)胫骨后肌tibialis posterior位于拇长屈肌和趾长屈肌之间,起自胫、腓骨和小腿骨间膜的后面,在小腿下段,斜向内行,行经趾长屈肌的深面,再经屈肌支持带深面,向前止于舟骨粗隆及第1-3楔骨的跖面。作用是跖屈踝关节和使足内翻。
四、小腿后部的血管和神经
1.胫后动脉(图4-17)posteriortibial artery 为腘动脉的直接延续。在腘肌下缘分出后,向下行于小腿屈肌浅、深两层之间,经内踝后方,通过屈肌支持带深面转入足底,分为足底内侧动脉和足底外侧动脉两个终支。胚后动脉主要营养胫骨和小腿后群肌。另外还发出以下分支:
(一)腓动脉peroneal artery是胫后动脉最大的分支。在胫后动脉起点下方3厘米处分出,先在胫骨后肌的浅面斜向下外行,再沿腓骨的内侧缘,拇长屈肌的深面下行,至外踝的后上方浅出,绕过外踝下方,移行为外踝后动脉,分布于外踝和跟骨。
(二)内踝后动脉medial posterior malleolarartery在内踝后方起于胫后动脉,营养踝关节。
2.胫后静脉posteriortibialvein 有两条,伴同名动脉上行至腘窝下缘与胫前静脉合成腘静脉。
3.胫神经tibialnerve为坐骨神经的两个终支之一,行经比目鱼肌腱弓的深面,伴胫后动脉下行于小腿浅、深层肌之间。经内踝后方,屈肌支持带的深面,至足底分为足底内侧神经和足底外侧神经。胫神经除发出腓肠内侧皮神经外,还发出肌支支配小腿后群肌,以及营养膝关节的关节支。
五、踝管及其内容
内踝后下方与跟骨内测面之间的深筋膜增厚形成屈肌支持带,即分裂韧带。比韧带与跟骨共同构成踝管。韧带向深部发出纤维隔,形成四个骨性纤维管。管内通过的结构由前向后依次有:(1)胫骨后肌腱;(2)趾长屈肌腱;(3)胫后动、静脉及胫神经;(4)拇长屈肌腱。踝管是小腿后部与足底的通道,管内充以疏松结缔组织,小腿或足底的感染,可经踝管相互蔓延(图4-18)
[小腿后部的解剖步骤与方法]
1.切口和翻皮瓣
沿内、外踝连线做一横切口;在小腿后面正中线做一纵切口(上起膝下横切口,下达踝部横切口),将皮瓣向两侧翻起。
2.分离浅结构:
(一)在小腿后面中线处浅筋膜内寻找小隐静脉,向上修净至其穿入腘筋膜处,向下修至外踝后面与足背静脉弓外侧端相连处。
(二)在分离小隐静脉时,注意与它伴行的腓肠内侧皮神经,向上分离至其穿入浅筋膜的部位,向下追踪至与腓肠外侧皮神经汇合处。
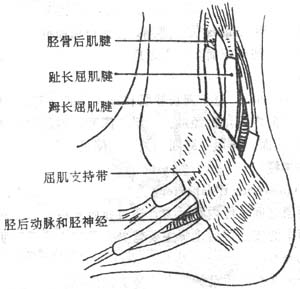
图4-18 踝管内容
(三)在腘窝的外下方,分离出腓肠外侧皮神经,向下追踪至与腓肠内侧皮神经汇合成腓肠神经,再追踪腓肠神经至踝部。
(四)保留小隐静脉、腓肠内、外侧皮神经及腓肠神经,修去小腿后部浅筋膜。
3.分离并检查小腿后群肌
纵行切开小腿后部深筋膜,观察小腿后群浅层肌,表层的腓肠肌的深面为比目鱼肌,在腓肠肌外侧头的深面为跖肌。
横断腓肠内侧头,交比目鱼肌自胫骨起点处切断,将二肌向外侧翻起,可见比鱼肌深面有一致密的筋膜隔,切除该筋膜隔以显露深层肌。深层肌有位于胫骨上端后面的腘肌,呈三角形,它的下方有三条长肌,居于外侧的拇长屈肌较粗大,内侧是较纤细的趾长屈肌,胫骨后肌居于二者之间。在检查诸肌时须注意观察各肌的起、止点(多数肌的止点在足部,应于足底解剖时注意),并体会它们的作用。
4.解剖小腿后面深层的血管、神经、沿腘动脉向下分离,可见在腘肌下缘腘动脉分为胫前动脉和胫后动脉。胫前动脉向前穿骨间膜至小腿前面,胫后动脉为腘动脉的直接延续,与胫神经伴行于浅、深两层肌肉之间,下行经跟腱内侧,屈肌支持带深面踝管的第三格。转至足底。胫后动脉的粗大分支腓动脉,起于胫后动脉上部,在拇长屈肌深面沿腓骨内侧下降。
胫神经与胫后动脉全程伴行,发出分支至小腿后群肌。
5.踝管解剖
修净屈肌支持带,检查其向跟骨发出的纤维隔,从前向后依次检查各格及其通过结构;①胫骨后肌腱;②趾长屈肌腱;③胫后动、静脉和胫神经;④拇长屈肌腱。
在修净前可用注射器向肌腱周围注入少许液体(水或福尔马林),以观察肌腱的腱鞘。
第七节 足底
一、皮肤和浅筋膜
足底皮肤坚厚致密,无毛且汗腺多,在负重较大的部位,如足跟、第一和第五跖骨头等处,角化形成胼胝。浅筋膜较厚,富含脂肪组织,其中有致密结缔组织将皮肤与足底腱膜紧密相连。
二、深筋膜
足底深筋膜可分为浅、深二层。浅层又分为内、中、外三部分。内侧部较薄,覆盖于拇展肌和拇短屈肌表面;外侧部稍厚,覆盖于小趾侧肌肉的表面;中间部最厚,称为足底腱膜。深层为骨间跖侧筋膜。
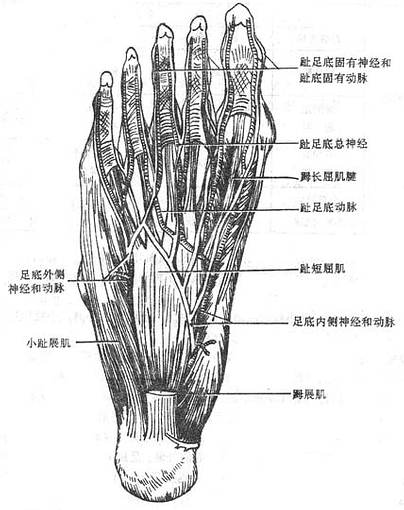
图4-19 足底第一层肌及趾的神经
足底腱膜呈三角形,后端较狭细附于跟骨结节,前端呈扇形分开至各趾,足底腱膜向深面发出两个肌间隔,分别附着于第1、第5跖骨,将足底分为三个骨筋膜鞘,容纳足底的三群肌肉。
三、足底肌群(图4-19、20、21)
足底肌可分为内侧群、中间群和外侧群(表4-1)
表(4-1)足底肌的名称、起止和作用
| 分 群 | 肌的名称 | 起点 | 止点 | 作用 |
| 内侧群 | 拇展肌 | 跟骨、舟骨 | 拇趾近节趾骨底 | 外展拇趾 |
| 拇短屈肌 | 内侧楔骨 | 屈拇趾 | ||
| 拇收肌 | 第2、3、4跖骨底等 | 内收和屈拇趾 | ||
| 中间群 | 趾短屈肌 | 跟骨 | 第2~5趾的中节趾骨底 | 屈第2-5趾 |
| 足底方肌 | 跟骨 | 趾长屈肌腱 | ||
| 蚓状肌 | 趾长屈肌腱 | 趾背腱膜 | 屈跖趾关节、 伸趾间关节 | |
| 骨间足底肌 | 第3~5跖骨内侧缘 | 第3~5趾近节趾骨底和趾背腱膜 | 内收第3~5趾 | |
| 骨间背侧肌 | 跖骨的相对缘 | 第2~4趾近节趾骨底和趾背腱膜 | 外展第2~4趾 | |
| 外侧群 | 小趾展肌 | 跟骨 | 小趾近节趾骨底 | 屈和外展小趾 |
| 小趾短屈肌 | 第5跖骨底 | 屈小趾 |
1.内侧群
为运动拇趾的肌肉,共3块。浅面并列的两块为拇展肌和拇短屈肌。拇展肌位于足底内侧缘皮下,为羽状肌。拇短屈肌位于拇展肌的外侧及深面,直接与第一跖骨相贴。拇收肌位于深面,紧贴骨间肌。
2.外侧群
为运动小趾的肌肉,共2块,小趾展肌在外侧,小趾短屈肌位于内侧。
3.中间群
可分浅、中、深三层。
浅层叫趾短屈肌,位于足底腱膜的深面,远端分为4个肌腱分别至2-5趾。
中层为足底方肌(跖方肌),起自跟骨结节,止于趾长屈肌腱。
深层由浅向深排列着4块蚓状肌,3块骨间足底肌(骨间跖侧肌)和4块骨间背侧肌。蚓状肌起于趾长屈肌各趾腱的腓侧,止于趾背腱膜。骨间足底肌3块,分别起自第3~5跖骨内侧缘,止于第3~5趾趾背腱膜。骨间背侧肌各以两头起自相邻跖骨相对缘,分别止于第2趾近节趾骨底的两侧和第3、4趾近节趾骨底的外侧。足趾的收展运动以第二趾为中心,所以骨间足底肌使第3~5趾内收,而骨间背侧肌则使第2~4趾外展(第2趾向两侧侧动)。
四、足底的血管和神经(图4-19、20、21、22)
在屈肌支持带的深面,胫后动脉分为足底内侧动脉和足底外侧动脉二终支。胫神经也分为足底内侧神经和足底外侧神经二终支。
1.足底内侧动脉 medialplantarartery是两终支中较细小的一支。在足底与同名静脉伴行,行于拇展肌与趾屈肌之间,至拇趾的内侧缘,沿途分支供养足底内侧的肌肉、关节与皮肤。
2.足底外侧动脉 lateralplantarartery较粗,与同名静脉伴行。在趾短屈肌与足底方肌之间斜向前外方,至第五趾骨底处出一小支到小趾外侧,主干转向内侧,经拇收肌与骨间肌之间,至第一趾骨间隙处,与足背动脉的足底深支吻合构成足底弓。由足底弓向前方发出4支跖底总动脉行于跖骨间隙,至跖趾关节附近,每支再分为两支趾底固有动脉,分布于各趾的相对缘。
3.足底内侧神经 medialplantarnerve 与同名动脉伴行,肌支支配拇屈肌、拇短展肌、趾短屈肌及第1、2蚓状肌;皮支支配足底内侧半和拇趾至第4趾的相对缘及第4趾的内侧面的皮肤。
4.足底外侧神经 lateralplantarnerve伴同名动脉走行,肌支支配足底方肌、小趾展肌、小趾短屈肌、全部骨间肌、第3、4蚓状肌及拇收肌;皮支支配足底外侧半和小趾及第4趾外侧面的皮肤。
[足底的解剖步骤与方法]
1.切口和翻皮瓣 尸体俯卧位,在踝关节前方垫一木垫,使足底向上,便于解剖。从第一跖骨头作一横切口,剥离足底皮片。足底的皮肤与浅筋膜均较坚厚。特别是在足底跟部浅筋膜形成很厚的脂肪垫,可与皮肤一并翻起。
2.修剥浅筋膜 在足底腱膜的内、外侧缘,可见到足底内侧神经皮支和足底外侧神经皮支。
3.仔细修洁浅筋膜 (保留浅血管和神经),显露深筋膜。深筋膜中部增厚称为足底腱膜(跖腱膜)。在跟结节前方3厘米处切断足底腱膜,刀刃向腱膜面将其剥离,向远侧翻起,可见深面的趾短屈肌。趾短屈肌内侧有足底内侧动、静脉和足底内侧神经,趾短屈肌外侧有足底外侧动、静脉和足底外侧神经。
4.在跟结节前方切断趾短屈肌,向远侧翻起,查看深面结构有:①足底方肌;②趾长屈肌腱和4条蚓状肌;③拇长屈肌腱在趾长屈肌腱深面并与其交叉;④足底外侧动脉向前至第5跖骨底附近弯向内侧至第1跖骨间隙处与足背动脉的足底深支吻合形成足底动脉弓;⑤腓骨长肌腱和胫骨后肌腱,前者从足外侧缘至足底,斜向前内行,止于第一跖骨底和第一楔骨:后者从足内侧缘至足底,止于舟骨粗隆、楔骨和第1-3跖骨底。
第八节 小腿前部和足背的深层结构
一、深筋膜
小腿前部的深筋膜较致密。在胫骨内侧面深筋膜与胫骨骨膜相融合。在腓侧深筋膜发出前后两个肌间隔,分别附着于腓骨前后缘。上述肌间隔、胫腓骨及其间的骨间膜与小腿前面的深筋膜共同围成前外侧骨筋膜鞘和前骨筋膜鞘,分别包绕小腿外侧群肌及前群肌。
深筋膜在踝关节处特别增厚,形成约束小腿伸肌腱的支持带。其深面有腱滑液鞘包绕肌腱,减少运动时的摩擦(图4-23、24)。
1.显。2.伸肌下支持带(小腿十字韧带)位于伸肌上支持带的远侧,在踝关节的前面呈“Y”型,其外侧端附着于跟骨前部,内侧端分为上、下两支,上支附着于内踝,下支附着于第1楔骨。此韧带向深面发出纤维隔连于跗骨,形成三个骨纤维管。内侧管容纳胫骨前肌腱;中间管有拇长伸肌腱,足背动、静脉和腓深神经通过;外侧管容纳趾长伸肌腱和第3腓骨肌腱。以上诸肌腱经支持带深面时均有腱鞘包绕。
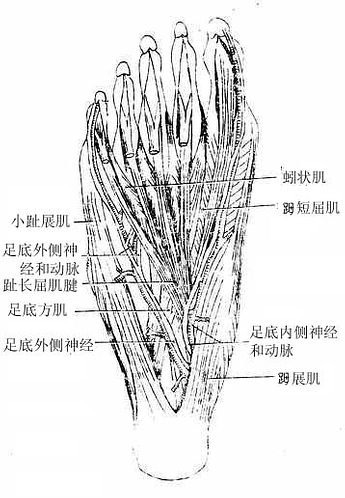
图4-20 足底第二层肌和神经
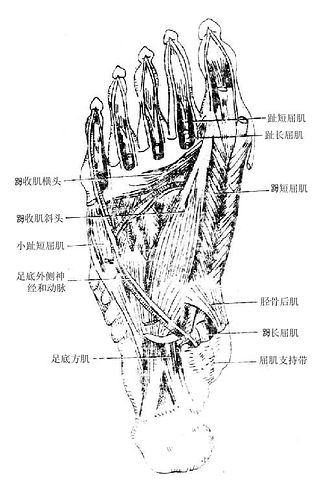
图4-21 足底第三、四层肌和足底外侧神经
3.腓骨肌支持带为外踝后外侧的深筋膜增厚而成,依其附着部位可分为:
(一)腓骨肌上支持带附着于外踝与跟骨外侧面之间,约束腓骨长,短肌腱于外踝后方。
(二)腓骨肌下支持带附着于跟骨前外侧部与伸肌下支持带外侧端之间,并与伸肌下支持带相续,将腓骨长.短肌约束于跟骨外侧面。
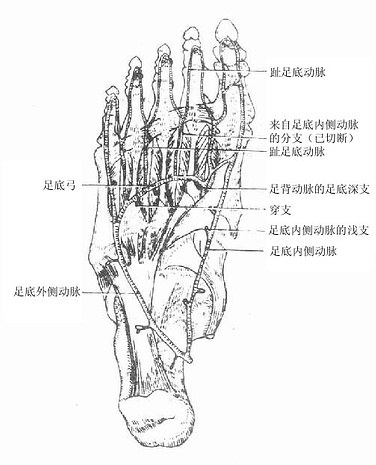
图4-22 足底弓
二、肌与腱滑膜鞘
1.小腿前群肌(图4-25)前群肌为足的伸肌,由内侧向外侧依次为胫骨前肌.拇长伸肌和趾长伸肌,三肌起于胫骨前外侧面、腓骨前面及其间的骨间膜,向下肌腹渐细,移行为肌腱,通过伸肌支持带深面到足部,前群肌由腓深神经支配,各肌的止点和作用如下:
(一)胫骨前肌tibialis anterior 止于第一楔骨及第一趾骨底,作用为使足背屈并内翻。
(二)拇长伸肌extensor halluas longus止于拇趾远侧趾骨底,作用为伸拇趾及使足背屈并内翻。
(三)趾长伸肌extensor digitorum longus肌腱分为4束,分别以趾背腱膜止于第2-5趾的中间和远侧节,作用为伸2-5趾,并助足背屈。
图4-23 外踝和足背外侧面
图4-24踝前区和足背
(四)第三腓骨肌peroneus tertius趾长伸肌在踝部有时分出一个肌腱止于第五趾骨底,叫做第三腓骨肌。其作用是使足背屈及外翻。
2.小腿外侧群肌(图4-25)包括腓骨长肌peroneuslongus 与腓骨短肌peroneus brevis两肌均起于腓骨的外侧面。向下形成细长的肌腱,经外踝的后方通过腓骨肌支持带到足部。腓骨短肌止于第五跖骨粗隆;腓骨长肌腱自足外侧缘入足底,向前内,止于第一趾骨底及第一楔骨外侧。外侧肌群均由腓浅神经支配。其作用是使足外翻,并助足跖屈。
3.足背肌(图4-23、24)有拇短伸肌extensorhallacisbrevis 与趾短伸肌extensordigitorum brevis位于趾长伸肌腱深面,起于跟骨上面及伸肌支持带,共发出4条肌腱,到达拇趾背面的称为拇短伸肌,其余3腱加入第2、3、4趾的趾背腱膜。足背肌均由腓深神经支配。功能为伸拇趾和第2、3、4趾。
图4-25 小腿前区和足背的肌肉血管与神经
4.腱滑膜鞘(图4-24)在伸肌支持带深面有三个独立的腱滑膜鞘,分别包绕前群各肌肌腱,自内侧向外侧依次为胫骨前肌腱鞘、拇长伸肌腱鞘和趾长伸肌腱鞘。在腓骨肌支持带深面有腓骨肌总腱鞘,其远端分为两个鞘,分别包裹腓骨长肌腱和腓骨短肌腱。
三、小腿前部和足背的血管和神经
1.胫前动脉anteriortibial artery
(图4-25)
腘动脉的终支之一,在平对胫骨粗隆处发自腘动脉,随即穿小腿骨间膜至小腿前面,沿骨间膜前面下降,与腓深神经伴行。在小腿上部位于胫骨前肌与趾长伸肌之间,向下则贴胫骨外侧面行于胫骨前肌与拇长伸肌之间,后经拇长伸肌腱深面至其外侧,在足背延续为足背动脉。
胫前动脉除沿途发出分支营养附近肌肉外,还有下列分支:
(一)胫后返动脉posterior tibal recurrentartery由胫前动脉在穿骨间膜前发出、沿腘肌深面上行至膝关节,参与构成膝关节动脉网(图4-25)。
(二)胫前返动脉anterior tibial recurrentartery在胫骨前动脉穿骨间膜后立即发出,在胫骨前肌深面沿胫骨骨面上升至膝关节,参与膝关节动脉网的构成。
(三)内踝前动脉medial anterior malleolarartery在胫骨前肌的深面,踝关节稍上方起自胫前动脉,行向内踝前面,与内踝后动脉吻合。
(四)外踝前动脉lateral anterior malleolarartery在趾长伸肌的深方,踝关节稍上方发出行向外踝前面,与外踝后动脉吻合。
2.足背动脉dorsalartery of foot
(图4-25)
经拇长伸肌腱与趾长伸肌腱之间前行,至第一跖骨间隙的近侧端分为足底深支和第一趾背动脉两终支。足背动脉的分支有:
(一)跗内侧动脉medial tarsal artery为2-3小支,于足背动脉起始的附近发出,绕足内侧缘至足底。
(二)跗外侧动脉 lateral tarsal artery比跗内侧动脉粗大,于伸肌支持带下缘发自足背动脉,穿经趾短伸肌深面向外下行,参加足背动脉网。
(三)弓形动脉 arcuate artery在第一跖骨底处发自足背动脉,在各趾短伸肌腱的深面呈弓状行向外侧。由弓形动脉的凸缘发出三条跖背动脉,分别行于第2-4跖骨间隙,至趾的基部各分为二支细小的趾背动脉,分布于第2-5趾的相对缘。弓形动脉的终支分布于足外侧缘及小趾外侧部,并与跗外侧动脉的分支吻合。若弓状动脉缺如,跖背动脉可来自足底动脉。
(四)第一跖背动脉first dorsal metatorsal arteries为足背动脉较小的终支,沿第一骨间背侧肌的表面前行,至第一、二跖骨头附近分为二支;一支过拇长伸肌腱的深面,分布于拇趾背面内侧缘;另一支分为两条趾背动脉,至拇趾和第2趾的相对缘。
(五)足底深支deep plantar artery 为足背动脉较大的终支,穿第一骨间背侧肌的两头之间至足底,与足底外侧动脉吻合,形成足底弓。
3.腓总神经commonperoneal nerve(L4-5、S1-2)
(图4-25)
腓总神经沿股二头肌内侧缘行向外下,至腓骨头后面,经腓骨长肌深面绕腓骨颈外侧,分成腓浅和腓深神经。
(一)腓深神经deep peroneal nerve腓深神经发出后穿腓骨长肌起端进入前群肌,沿胫前动脉外侧向下至足背,继而伴足背动脉前行,其肌支支配小腿前群肌与足背肌,皮支在第一跖骨间隙浅出,分成两支趾背神经分开布于第一、第二趾相对缘。
(二)腓浅神经superficial peroneal nerve 腓浅神经在腓骨长、短肌之间下行,继而穿过前肌间隔,行于趾长伸肌的外侧,行程中分出肌支至腓骨长、短肌。在小腿中、下1/3交界处穿深筋膜浅出,分成足背中间皮神经和足背内侧皮神经,分布于小腿前外侧下部、足背和趾背皮肤(第一、二趾相对除外)。
小腿前部和足背深层的解剖步骤与方法
1.清除小腿前部浅筋膜,并修洁深筋膜,辩认深筋膜增厚形成的韧带:伸肌上支持带、伸肌下支持带、腓骨肌上支持带和腓骨肌下支持带。
2.适当保留各支持带,去除深筋膜。
3.分离和观察小腿前群肌 在小腿上部紧贴胫骨外侧面的是胫骨前肌,其外侧为趾长伸肌,向下分离可见上述两肌之间夹有拇长伸肌。亦可先在伸肌上支持带的上缘处辩认三者的肌腱,再向上追踪分离,可用注射器分别向三肌腱的滑液鞘内注入液体或空气,检查各肌的腱滑液鞘,并追踪各肌腱至止端,检查有无第三腓骨肌。
4.修除足背深筋膜 伸肌下支持带下缘作一横切口,将足背部的深筋膜修除。然后在趾长伸肌腱的深面找出拇短伸肌和趾短伸肌,并观察其止点。
5.辨认神经、血管用刀柄分开胫骨前肌和趾长伸肌,在小腿骨间膜前面可见一血管神经束,即胫前动、静脉与腓深神经,向下追踪可见它们行于胫骨前肌与拇长伸肌之间,一直追踪至足背,并逐一寻找它们的分支。
6.解剖暴露小腿外侧肌群 在小腿下1/3处将腓骨长、短肌腱分开,腓骨短肌在腓骨长肌的深面,在两肌之间找出腓浅神经,并向足背追踪其皮支的分布。观察腓骨短肌腱止于第五跖骨粗隆;追踪腓骨长肌腱绕足外侧缘进入足底。
第五章 上肢
上肢可分为肩部、臂部、前臂部和手部,藉上肢带连于躯干。为了系统地了解肩关节的运动和解剖操作的需要,现将项背部和胸前部部分内容在此一并叙述。
上肢和胸前部骨性标志:胸骨颈静脉切迹、胸骨角、锁骨、肩峰、肩胛冈、胸骨剑突、肋弓、肱骨内、外髁、鹰咀、尺骨头、尺骨茎突、桡骨茎突和豌豆骨等。
第一节 胸壁前部
胸壁是以胸廓为支架,肋骨间充以肋间肌,外被躯干肌和胸部上肢肌及其浅层的炊组织构成的。本节主要阐述胸壁前部的胸部上肢肌及其浅层结构。
一、浅层结构
胸壁前部皮肤较薄,在浅筋膜中有皮神经、浅动脉、浅静脉、浅淋巴管和乳腺等。
1.皮神经cutaneousnerve
(一)肋间神经的皮支,即胸神经前支的皮支。第2~7肋间神经在肋间内、外肌之间循环肋沟前行,至腋前线附近发出外侧皮支,穿肋间外肌,经前锯肌的肌齿之间,然后从深筋膜浅出,分为前、后两支。主干继续前行,在距胸骨边缘约1厘米处依次穿肋间外膜、胸大肌及深筋膜,成为前皮支而终。第2肋间神经的外侧皮支行向外侧经腋窝底,分布于臂上份的后内侧面故称为肋间臂神经intercostobrachialnerves。
胸部皮肤的神经分布有明显的节段性,但也有重叠分布的特征,即在一个肋间隙范围的皮肤,除由同序数的肋间神经支配外,还有上、下邻位的肋间神经分布,因而,当一或二条肋间神经损伤时,往往查不出感觉丧失的体征。
(二)锁骨上神经supraclavicular nerves 为颈丛的皮支。锁骨上神经的分支跨锁骨浅面至胸上部,分布于第2肋以上的胸壁、肩峰等处的皮肤。
2.浅血管
(一)胸腹壁静脉 thoracoepigastric veins 位于胸侧壁,由一些小静脉汇成,下端起于脐周静脉网,上端汇入胸外侧静脉。它连结上、下静脉系统,当门静脉高压时,参与构成门一腔静脉的侧支循环。
(二)头静脉 cephalic vein 头静脉为上肢重要的浅静脉,此部可见它于三角肌与胸大肌之间的沟内向上内走行,穿过喙锁胸筋膜,汇入腋静脉或锁骨下静脉(图5-1)。
(三)胸廓内动、静脉的穿支 胸廓内动脉在行径中发出肋间支和穿支,后者与肋间神经前皮支一起在胸骨缘处从肋间隙浅出。女性的第2~4肋间隙的穿支较发达,分布于乳房。与胸廓内动脉穿支伴行的还有胸廓内静脉的穿支。
(四)肋间动、静脉的穿支 肋间血管在行程中发出分支分布于邻近结构,在腋中线附近发出外侧皮支随肋间神经外侧皮支浅出,并发出分支供应乳房。动脉前端与胸廓内动脉的肋间支吻合。
3.乳房 mamma
乳房位于深筋膜的表面。成年女性乳房的境界通常较外观大,其内侧2/3位于胸大肌之前,内侧缘达胸骨旁线,外侧1/3可达腋中线附近,位于前锯肌表面,下、下界延伸于第2~7肋之间。乳房的大小、形态、位置和机能与女性的发育、妊娠等因素有关。
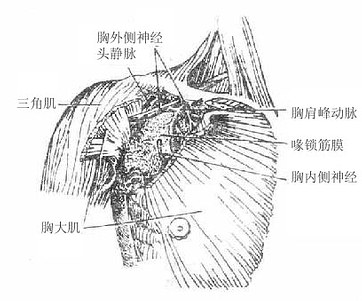
图5-1 胸肌与锁胸筋膜
乳房的中央部有乳头,乳头周围色深的区域叫乳晕。乳房内含有蜂窝状脂肪组织和15~20个囊状的乳房小叶,每个小叶是一个囊管泡状腺,有一总导管称输乳管。输乳管以乳头为中心呈放射状排列,各输乳管向乳头汇集,至乳头的基底部呈壶腹样膨大,称输乳窦,在乳头尖端处变细为输乳孔,开口于乳头。有些输乳管在到达乳头之前即相互汇合,所以输乳孔的数目往往少于乳房小叶和输乳管的数目。乳房脓肿切开引流时,应采取放射状切口,以避免损伤输乳管。乳晕内含有乳晕腺,为变形的皮脂腺,妊娠时显著增大。
胸部的浅筋膜包裹整个乳房,构成乳腺囊,乳腺囊伸入到各小叶之间形成小叶间隔,对乳腺组织和脂肪组织起支持作用。这些纤维间隔称为乳房悬韧带或叫库柏氏(Cooper’s)韧带,连于皮肤与胸肌筋膜之间,当乳腺癌时,腺组织肿胀、增生,乳房悬韧带并不随之伸展,牵拉皮肤形成许多小凹陷,呈“桔皮样变”(图5-2)
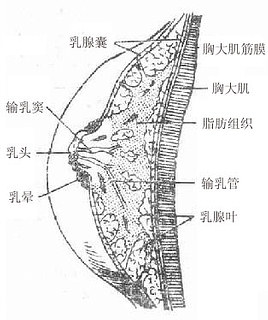
图5-2 乳房矢状切面
女性乳房的淋巴管网非常丰富,淋巴流向与炎症的扩散和癌细胞转移的途径关系密切,因此具有重要的临床意义。乳房的淋巴管网可分浅、深两组,两组之间有丰富的吻合,乳房的淋巴管回流大体可归纳如下:(1)乳房外侧部和外上部的淋巴管向外上方走行,绕胸大肌下缘和穿过胸大肌,注入沿胸外侧动脉分布的腋淋巴结前群(胸肌淋巴结群);(2)乳房内侧部的淋巴管穿肋间隙,注入沿胸廓内动脉排列的胸骨旁淋巴结,并借之与前纵隔的淋巴结相联系;(3)乳房下内侧部与腹壁上部的淋巴管有吻合,也可穿过腹壁与膈下间隙、肝等的淋巴管吻合;(4)乳房深面可形成2~3条淋巴管,穿过胸大肌,沿胸小肌表面向上直接注入腋窝尖淋巴结或锁骨下淋巴结;(5)两侧乳房之间借助浅淋巴管相互交通;(6)乳房淋巴管有时直接注入颈深下淋巴结(图5-3)。
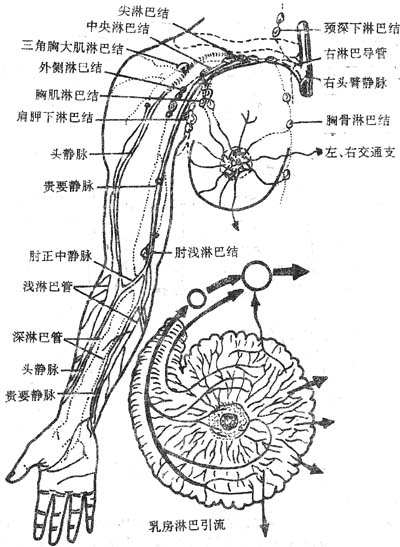
图5-3 上肢浅静脉及淋巴引流
乳房的血液供应非常丰富,主要来自胸外侧动脉、肋间动脉以及胸廓内动脉的穿支,静脉伴随动脉走行。
二、深层结构
1.深筋膜
胸部的深筋膜主要复盖胸大肌和胸小肌,可分为浅、深两层。浅层复盖于胸大肌和前锯肌表面,为一薄层蜂窝组织膜。深层较致密,位于胸大肌深面,在锁骨下方分为两层,包绕锁骨下肌,至胸小肌上缘,再包绕胸小肌,于胸小肌下缘与胸大肌筋膜相续,向下延续为腋筋膜。在胸小肌上缘与锁骨、喙突之间的筋膜叫做喙锁胸筋膜或锁胸筋膜(图5-1),此筋膜有头静脉、胸肩峰动脉的胸肌支、胸外侧神经以及淋巴管穿过。
2.胸部上肢肌
胸肌分为胸部上肢肌和胸部固有肌(肋间肌)二样。胸部上肢肌起于胸壁,止于上肢骨,包括胸大肌、胸小肌、前锯肌和锁骨下肌4块。胸部固有肌将于第七章进述。
表5-1 胸部上肢肌
| 名称 | 起点 | 止点 | 作用 | 神经支配 |
| 胸大肌 | 锁骨内侧半、胸骨前面第1~6肋软骨 | 肱骨大结节嵴 | 使肩关节内收、屈、旋内、引体向上、深吸气 | 胸内 、外侧神经 |
| 胸小肌 | 第3~5肋 | 肩胛骨喙突 | 拉肩胛骨向前下, 提肋 | 胸内侧神经 |
| 锁骨下肌 | 第1肋软骨 | 锁骨肩峰端下面 | 使锁骨外端向下内 | 锁骨下神经 |
| 前锯肌 | 上9肋外面 | 肩胛骨内侧缘 | 固定肩胛骨于胸廓 | 胸长神经 |
3.胸前壁的血管
(一)胸肩峰动脉thoracoacromialartery是腋动脉第一段或第二段的分支,为一短干,向前穿出锁胸筋膜后即分为锁骨支、胸肌支、肩峰支、三角肌支等,这些分支的伴行静脉分别注入头静脉或腋静脉。
(二)胸上动脉superiorthoracic artery在锁骨下肌下缘附近自腋动脉第一段发出,行向内下方,分布于第1、2肋间隙附近的前锯肌、肋间肌等。
(三)胸外侧动脉lateralthoracic artery起自腋动脉第二段,有时从肩胛下动脉发出,循胸小肌的外下缘下降,分支至胸肌、前锯肌和乳房等。
4.胸外侧和胸内侧神经
胸外侧神经lateralpectoral nerve (C5~7) 起自臂丛外侧束,穿锁胸筋膜,支配胸大肌。胸内侧神经medialpectoralnerve(C8,T1)起自臂丛内侧束,穿行于腋动、静脉间,再穿过胸小肌,分布于胸小肌和胸大肌(图5-1)。
胸壁前部解剖步骤与方法
1.切口及翻皮瓣
(1)从胸骨颈静脉切迹,沿胸部正中线至剑突根部。(2)由剑突根部,沿肋弓向外下方至腋中线。(3)自颈静脉切迹,向外沿锁骨上缘至肩峰。(4)从剑突根部,向上外斜行至乳头(男性尸体绕乳晕周围作一圆形切口,女性尸体则沿乳房周围切开皮肤),继向上外至腋前襞,再转至臂内侧纵行向下达臂上1/3与中1/3交界处作一横切口。
自胸部正中向外侧翻剥皮肤至腋中线,保留乳头和乳晕的皮肤,以便解剖时观察它与其它结构的位置关系(图5-4)。
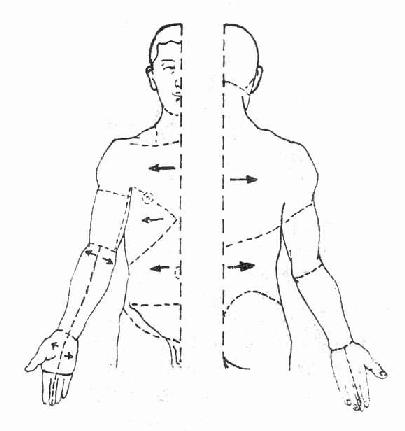
图5-4 皮肤切口
2.分离皮神经及浅血管
近胸骨边缘处有2~7肋间神经前皮支穿出,它们通常与胸廓内动、静脉的穿支伴行;在腋前线附近有3~9肋间神经外侧皮支,每支通常又分为前、后两支,分别走向前、后方;第2肋间神经的外侧皮支行向外侧,较粗大,叫肋间臂神经,经腋窝底分布于臂上份内侧的皮肤,应注意保留。在腋前线附近寻找胸腹壁静脉和胸外侧动脉的分支。在锁骨附近,注意来自颈丛的锁骨上神经的分支,它们跨锁骨浅面达胸上部。在三角肌胸大肌间沟内分离头静脉至穿深筋膜处,并注意保留。剔除浅筋膜。
3.解剖胸部上肢肌及血管、神经
从胸大肌上下缘钝性分离胸大肌,沿锁骨下缘以及距胸骨外侧缘2厘米处切开胸大肌,将该肌向外侧翻起,观察穿胸小肌进入胸大肌的胸内侧神经、锁胸筋膜以及穿锁胸筋膜的胸外侧神经和胸肩峰动脉。在靠近肌肉处,切断血管、神经,分离胸大肌的腱至其止端,逐一检查胸大、小肌、前锯肌的起始、抵止及纤维行向。
第二节 腋区
腋区axillary region位于胸廓上部与臂上部之间,当上肢外展时,腋区呈浅窝状,叫做腋窝axillary fossa .。腋窝的皮肤较薄,成年人生有腋毛,皮肤内含有大量的皮脂腺和汗腺,汗腺多属大汗腺,有人大汗腺分泌带有异味的汗液。叫腋臭。
腋区皮肤和浅筋膜的深部,为一尖朝向内上方的四菱锥体形腔隙,叫做腋腔axillarycavity由胸廓及臂部的肌肉围成,内充以疏松结缔组织、淋巴结等,是颈部与上肢血管神经的通路(图5-5)。
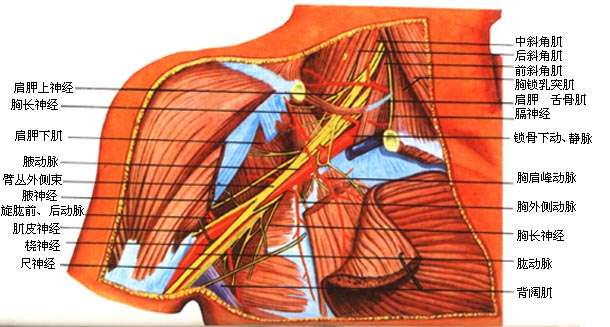
图5-5 腋窝
一、腋腔的各壁
1.前壁
为胸大肌、胸小肌及锁胸筋膜构成(已述于上节)。
2.后壁
由肩胛下肌、大圆肌和背阔肌围成。在肩胛下肌和大圆肌间留有三角形的裂隙,被肱三头肌长头分为内侧和外侧两个孔,内侧的叫三边孔triangularforamen ,其境界是上边为肩胛下肌,下边为大圆肌,外侧边为肱三头肌长头,外侧的叫四边孔quadrangularforamen其上、下边与三边孔结构相同,内侧边为肱三头肌长头,外侧边为肱骨外科颈。
3.内侧壁
为胸廓侧壁上四肋及其间的肋间肌和前锯肌。有肌的浅面有胸长神经和位于其前2厘米与之伴行的胸外侧动脉。
4.外侧壁
为肱骨近侧段的内侧面,其前内侧有肱二头肌短头和喙肱肌。
5.腋腔的底
为皮肤、浅筋膜和腋筋膜,自胸壁向上肢移行。
6.腋腔上口
为一三角形间隙,由第一肋骨(内侧)、锁骨(前)和肩胛骨上缘(后)围成。颈根部的固有筋膜包被着臂丛和腋血管,形成筋膜鞘,叫做腋鞘,经此口从颈部进入腋腔。
二、腋腔的内容
1.腋动脉axillary artery 锁骨下动脉在越过第一肋骨外侧缘以后,易名为腋动脉,腋动脉在背阔肌下缘移行为肱动脉。腋动脉以胸小肌为标志将其分为三段:即从起点至胸小肌上缘为第一段;胸小肌复盖的为第二段;由胸小肌下缘至背阔肌下缘的为第三段,腋动脉行程中发出6个分支。
(一)胸上动脉(已述于前)
(二)胸肩峰动脉(已述于前)
(三)胸外侧动脉(已述于前)
(四)肩胛下动脉subscapular artery较粗大,发自腋动脉第三段,沿肩胛下肌下缘向后下方行下,随即分出旋肩胛动脉,经三边孔到冈下窝,本干延续为胸背动脉,与同名神经伴行,分布于背阔肌等结构。
(五)旋肱前动脉anterior humeralcircumflexartery较细小,起自腋动脉第三段,在喙肱肌深面从前方绕过肱骨外科颈,与旋肱后动脉吻合,分布肱二头肌长头和肩关节。
(六)旋肱后动脉posterior humeral circumflexartery较旋肱前动脉粗大,伴腋神经穿过四边孔,绕肱骨外科颈内面和后面,在三角肌深面与旋肱前动脉吻合,分布于三角肌和肩关节。
2.腋静脉axillaryvein 在血管神经束中腋静脉位于腋动脉的前内侧,在背阔肌下缘处由肱静脉延续而来,至第一肋骨外侧缘处向上续于锁骨下静脉。腋静脉是上肢静脉的主干,除收纳与腋动脉分支伴行的静脉外,主要接受头静脉和贵要静脉等浅静脉的汇入。
3.臂丛及其分支臂丛brachialplexus 由颈5~8和胸1神经前支构成,在颈外侧区,此5根合成上干、中干和下干,每干又分成前后两股,至腋腔再编织成内侧束、外侧束和后束三个束,包裹着腋动脉的第二段。分布到上肢的神经除胸长神经外,都分别由三个束发出。它们基本上可以分为两类,一类是分布于胸、背部上肢肌和肩带肌及其附近组织的短神经,另一类是分布于自由上肢各结构的长神经(图5-5、5-6、5-15)。
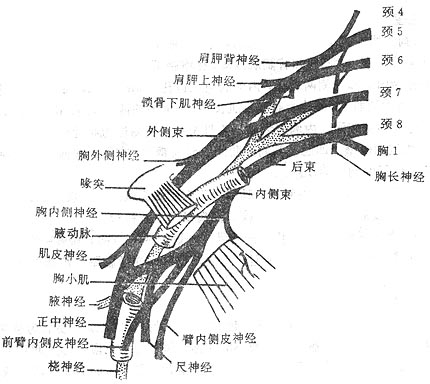
图5-6 臂丛及其与腋动脉的关系
图5-12 肘窝
(一)臂丛的短神经
(1)胸长神经longthoracicnerve(C5~7)发自臂丛根部,经臂丛后方入腋腔,沿前锯肌表面下行,约在胸外侧动脉后方2横指处,分支支配前锯肌。该神经损伤后,由于前锯肌瘫痪,导致肩胛骨脊柱缘起,叫做翼状肩,患者的上肢不能高举过头。
(2)胸外侧神经和胸内侧神经 已述于本章第一节
(3)肩胛下神经subscapularnerves(C5、6)2-3支,从后束发出,行于肩胛下肌前面,支配肩胛下肌和大圆肌。
(4)胸背神经thoracodorsalnerve(C5~7)起于后束,与肩胛下动脉和胸背动脉伴行,支配背阔肌。
(5)锁骨下肌神经subclaviannerve(C5、6),细小,由上干发出,先行于颈外静脉的后外方,继经锁骨下动脉与锁骨下静脉之间,进入锁骨下肌,支配该肌。
( 二)臂丛的长神经
臂丛长神经从各束发出后,行向自由上肢,支配各该部的肌肉和皮肤。由外侧束发出的有肌皮神经和正中神经外侧根,前者斜向下外方,穿过喙肱肌进入臂部。由内侧束发出者由外侧向内侧排列为正中神经内侧根、尺神经、前臂内侧皮神经和臂内侧皮神经。正中神经内侧根在腋动脉第三段的前外侧与外侧根汇合,进入臂部;尺神经在腋动脉的内侧进入臂部。由后束发出的有腋神经和桡神经。腋神经伴旋肱后动脉穿四边孔至三角肌深面;桡神经在腋动脉后方,经大圆肌、背阔肌的前面进入臂部。臂丛长神经的走行、毗邻和分布将于第四节中详述。
4.腋淋巴结axillary lymph nodes 约20~30个,可分为5群(图5-3)
(一)外侧群 沿腋静脉远侧段排列,收纳上肢大部分淋巴管。手和前臂感染,首先侵及此群。
(二)前群 位于前锯肌的表面,循胸外侧血管分布。收纳乳房、胸前外侧壁、脐平面以上腹前壁的淋巴管,乳腺癌时首先侵及此群。
(三)后群 位于肩胛下血管周围,收纳背上部、颈后部、肩关节及胸后壁的淋巴。
(四)中央群 位于腋腔底部中央的结缔组织中,收纳上述三群淋巴结的输出管。
(五)腋尖群 又称锁骨下群,位于胸小肌上部,锁胸筋膜深面,沿腋动脉近侧段排列,收纳乳房上部以及中央群的淋巴。本群的输出管汇成锁骨下干,左侧者注入胸导管,右侧者注入右淋巴导管。当行乳腺癌根治手术清扫淋巴结时,需注意保护前群附近的胸长神经和与后群相邻的胸背神经。
腋区解剖步骤与方法
1.切口及翻皮瓣
尽量将臂部外展,便于解剖。在臂内侧自腋前线向下做一切口至肘上部,在肘上部做一横切口,将腋区连同臂部的皮瓣向外侧翻起(图5-4),注意保护经腋窝底部行向臂内侧的肋间臂神经。剔除浅筋膜,显露深筋膜(腋筋膜)。
2.打开腋腔前壁
在胸小肌近起点处切断该肌,与胸大肌一并翻向外上方,切断进入胸大、小肌的神经血管。注意穿锁胸筋膜的结构和紧邻腋静脉近段排列的腋淋巴结尖群。在前锯肌表面寻找分布于该肌的胸长神经及胸小肌下外侧的胸外侧动脉,在第二肋间隙近腋前线附近,找出肋间臂神经,注意它的行径。观察喙肱肌和肱二头肌短头,肌皮神经多穿过喙肱肌。
3.分离并清除液淋巴结
按前述的腋淋巴结各群的位置寻找淋巴结,各群找出1~2个即可,观察后清除之。
4.清理血管、神经
清理腋静脉,可切断其属支,必要时,可在第一肋外侧缘切断腋静脉,于腋静脉内侧寻觅臂内侧皮神经。清理腋动脉的分支(一般为6支),观察它们的行径及分布,有无变异情况。清理臂丛在锁骨以下的部分(本次操作仅能见到臂丛的股和束,根和干在解剖颈部时观察),观察腋动脉与臂丛三个神经束的关系,追踪各束的分支。修洁腋腔各壁,观察各壁的形成以及三边孔和四边孔内通过的结构(图5-9)。最后复习腋腔的组成及其内容。
第三节 项背部浅层、肩胛区和三角肌区
项部上方以上项线与头部分界;前方以斜方肌前缘与颈部分界;腰背部外侧缘为腋后线的延线;第12肋为腰部与背部的分界。
本区重要的体表标志有枕外隆突,第6颈椎以下各椎骨的棘突,以及其它常用作定位的标志;在直立两上肢垂于体侧时,两侧肩胛冈内侧端连线,通过第三胸椎棘突;两侧肩胛下角连线,横过第7胸椎棘突;两侧髂嵴最高点的连线,经过第4腰椎棘突。
一、皮肤和浅筋膜
项背部皮肤较厚,浅筋膜致密,并有纤维束与深筋膜相连。腰部的浅筋膜可以分为两层,其间有丰富的脂肪组织。
项部的皮神经主要由枕大神经和第三枕神经分布。枕大神经greateroccipital nerve 是第二项神经后支的皮支,较粗大,在上项线高度穿斜方肌及深筋膜浅出,分支分布于枕部皮肤,第三枕神经thirdoccipital nerve是第三颈神经后支的皮支,分布于项部和枕外隆凸附近的皮肤。
背部的皮神经为胸神经后支的皮支,上半部者在靠近正中线的两侧穿出斜方肌至皮下,下半部者则距正中线约4~5厘米处穿出(图5-7)。
图5-7 背部浅层结构
腰部的皮神经来自第1~3腰神经后支,它们从骶棘肌外侧缘穿出深筋膜,除分支布于腰部外,主支越过髂嵴,分布臂上部皮肤,叫做臂上皮神经(已见于臂部解剖)。
与上述皮神经伴行尚有细小的动脉支,它们是肋间动脉和腰动脉的分支。
二、深筋膜
1.项部深筋膜
项部深筋膜包绕项部的浅层肌和深层肌,与颈部深筋膜相续。
2.腰背部深筋膜
腰背部深筋膜叫胸腰筋膜thoracolumbar fascia,可分为三层。浅层最厚,位于骶棘肌的表面,背阔肌和下后锯肌的深面,向上与项部深筋膜相续,向下附于髂嵴和骶骨背面;中层位于骶棘肌深面,即骶棘肌与腰方肌之间,在骶棘肌外侧缘处,与浅层愈合,共同形成包绕骶棘肌的筋膜鞘,同时为背阔肌和腹内斜肌、腹横肌腱提供了广阔的起点;深层较薄弱,复于腰方肌的前面,叫做腰方肌筋膜,属于腹内筋膜的一部分。
三、项背部肌
项背部肌可分为三类:一类为背部上肢肌,起于项背部,止于上肢带骨或肱骨,参与上肢的运动,当上肢固定时,则可运动躯干;另一类为背部肋骨肌,起于背部,止于肋骨,参与呼吸运动;第三类为项背部固有肌。这三类肌肉的位置也依次由浅向深:即第一层为背部上肢肌的斜方肌(上)和背阔肌(下);第二层为在项部的头颈夹肌和属于背部上肢肌的提肩胛肌和菱形肌,在背部为上后锯肌和下后锯肌,属于背部肋骨肌;第三层为背部固有肌-骶棘肌;第四层是项部位于环椎、枢锥和枕骨之间的椎枕肌,为运动环枕、环枢关节的肌肉(图5-7、5-8)。
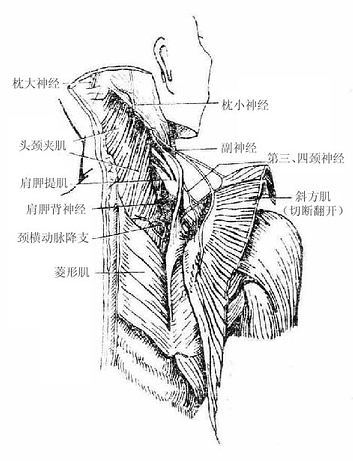
图5-8 背部深层结构
背腰部肌肉之间存在着一些较薄弱的区域,在临床上具有实际意义。
腰三角(腰下三角) 由背阔肌外下缘、腹外斜肌后缘与髂嵴围成,三角的底为腹内斜肌,表面无肌层复盖。腹后壁的腹膜后脓肿可从此三角穿破,此处偶发生腰疝。
腰上三角由下后锯肌,腹内斜肌与骶棘肌围成,三角的底为腹横肌腱膜,顶由背阔肌复盖。三角内有肋下神经,髂腹下神经和髂腹股沟神经通过。腹膜后脓肿可穿破此三角,腹腔内容物亦可从此处突出,形成腰疝。
听诊三角,由斜方肌、背阔肌与肩胛骨的脊柱缘围成。临床上在此处听诊,呼吸音较其它部位清晰(图5-7)。
项背部肌的名称、起止、作用及神经支配
| 层次 | 名称 | 起点 | 止点 | 作用 | 神经支配 | |
| 第一层 | 斜方肌 | 枕骨上项线,枕外隆凸,项韧带,第7颈椎和全部胸椎的棘突和棘上韧带 | 锁骨、肩峰和肩胛冈 | 上部纤维上提肩胛骨,下部纤维下降肩胛。全部肌纤维收缩,使肩胛骨向脊柱移动 | 副神经 | |
| 背阔肌 | 下部胸椎和全部腰椎棘突,骶中嵴和髂嵴 | 肱骨小结节嵴 | 肩关节后伸、旋内和内收 | 胸背神经 | ||
| 第二层 | 头夹肌 颈夹肌 |
上部胸椎和第7颈椎的棘突及项韧带 第3~6胸椎棘突 |
枕骨上项线 第1~3颈椎横突后结节 |
单侧收缩,使头转向同侧,两侧收缩,使头后仰 | 颈神经后支的外侧支 | |
| 肩胛提肌 | 上四个颈椎横突后结节 | 肩胛骨内角和脊柱缘的上部 | 上提肩胛骨并使肩胛骨下角转向转向内上方 | 肩胛背神经 | ||
| 菱形肌 | 第6~7颈椎棘突 第1~4胸椎棘突 |
肩胛骨的脊柱缘 | 使肩胛骨向脊柱靠扰 |
肩胛背神经 | ||
| 上后锯肌 | 第6~7颈椎棘突 第1~2胸椎棘突 |
第2~5肋骨的肋角外侧面 | 下提肋骨助吸气 | 肋间神经 | ||
| 下后锯肌 | 第11~12胸椎棘突,第1~2腰椎棘突 | 第9~12肋骨外侧面 | 下降肋骨助呼气 | 肋间神经 | ||
| 第三层 | 骶棘肌 | 骶骨背面,骶结节韧带,腰椎棘突,髂嵴后部腰背筋膜 | 肋骨、椎骨的横突和棘突以及颞骨乳突等 | 一侧收缩,使脊柱向同侧屈;两侧同时收缩,使脊柱后伸,竖直躯干 | 脊神经后支 | |
| 第四层 | 头后大直肌 头后小直肌 头上斜肌 头下斜肌 |
第2颈椎棘突 寰椎后结节 寰椎横突 第2颈椎棘突 |
枕骨下项线 枕骨下项线 枕骨下项线 寰椎横突 |
使头部回旋和后仰 | 枕下神经后支 | |
| 腰方肌 | 髂嵴 | 第12肋骨和上位四个腰椎横突 | 下降肋骨,使脊柱侧屈 | 腰神经 | ||
| 腰大肌 | 第12 胸椎下缘,全部腰椎体的外侧面和横突 | 股骨小转子 | 屈髋关节并使之外旋 | 腰神经 |
四、上肢带肌及局部结构
上肢带肌共6块,可分为浅、深两层:浅层有三角肌、大圆肌和小圆肌;深层有冈上肌、冈下肌和肩下肌(图5-9)。
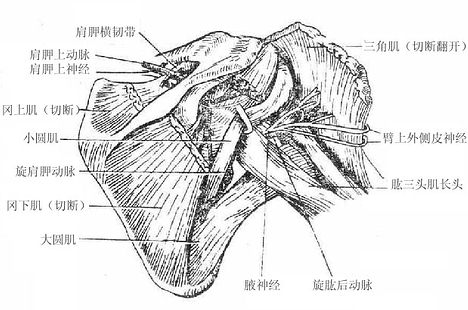
图5-9 三角肌区和肩胛区
1.三角肌deltoid起于锁骨外侧1/3、肩峰及肩胛冈,从前、外、后三面包绕肩关节,形成肩部膨隆,其前部肌束行向外下后方,中部肌束行向下方,后部肌束行向外下前方,三部分肌束集中成粗壮的的止腱,止于肱骨三角肌粗隆。三角肌前部纤维复盖肱二头肌和喙肱肌;后部纤维复盖冈上、下肌,小圆肌和大圆肌的止点及肱三头肌长头的起点。三角肌的作用为肩关节外展,前部纤维可使肩关节屈并旋内,后部纤维则可使肩关节伸和旋外。该肌受腋神经支配。
2.冈上肌supraspinatus起于冈上窝,肌束行向外侧,经喙肩韧带下方,从上方越过肩关节,止于肱骨大结节的上部。冈上肌收缩使肩关节外展。臂外展运动,首先由冈上肌启动,外展至30°时,三角肌继之,如冈上肌瘫痪,则臂外展困难。该肌受肩胛上神经支配。
3.冈下肌infraspinatus起于冈下窝,肌束行向外上,自肩关节后方跨过,止于大结节中部。其作用为使肩关节旋外。该肌由肩胛上神经支配。
4.小圆肌teresminor位于冈下肌下方,起于肩胛骨外侧缘(腋缘)上2/3的背侧面,纤维行向外上,从后方跨过肩关节,止于大结节的下部。可使肩关节旋外。该肌由腋神经支配。
5.大圆肌teres major 位于小圆肌下方,起自肩胛下角的背面,肌束行向外上,经肱三头肌长头的前方,从前下方跨过肩关节,止于肱骨小结节嵴、作用为肩关节内收并旋内。该肌受肩胛下神经支配。
6.肩胛下肌subscapularis 位于肩胛下窝,起始后肌束行向外,跨越肩关节前方,止于肱骨小结节。可使肩关节内收、旋内。该肌由肩胛下神经支配。
冈上肌、冈下肌、小圆肌和肩胛下肌的抵止腱在肱骨大、小结节处,形成了从前、上、后三面包绕肩关节的腱膜板,并与肩关节囊相愈着,起着保护和增强关节稳固性的作用,叫做肩袖或腱袖,当肩部受到剧创时,肌肉急剧收缩,可导致肱骨大结节撕脱性骨折或肩袖撕裂,引起肩关节痛和运动障碍。
由背面观察腋腔后壁时,可见三边孔和四边孔,在其周界的组成上,它们的上边为小圆肌(从前面观察时为肩胛下肌)。
五、项背部、肩胛区和三角肌区神经、血管
1.副神经accessory nerve 为第十一对脑神经,自颈静脉孔出颅后,向下外行于胸锁乳突肌的深面,从该肌后缘中点斜越颈外侧区,入斜方肌深面,支配该肌。如一侧副神经损伤,则斜方肌瘫痪,导致下垂、抬肩无力。
2.肩胛背神经dorsalscapular nerve(C5)起自臂丛的根部,穿经中斜角肌,斜向后下方,经肩胛提肌深面至菱形肌深面。支配肩胛提肌和菱形肌。
3.肩胛上神经suprascapular nerve(C5、6)起自臂丛上干,向后与肩胛上动脉伴行,经肩胛横韧带下方入冈上窝。支配冈上肌,主干继续向外绕经肩峰与肩胛颈之间,进入冈下窝,分布于冈下肌。
4.腋神经axillary nerve(C5、6) 自臂丛后束起始后,伴旋肱后动脉穿四边孔至三角肌深面;肌支支配三角肌和小圆肌,皮支穿三角肌后缘浅出,分布于肩部和臂外侧上部皮肤(臂外侧上皮神经)。
5.肩胛下神经subscapular nerve(C5~7)已述于腋腔
6.胸背神经thoracodorsal nerve(C6~8) 已述于腋腔。
7.肩胛上动脉suprascapular artery 起自甲状颈干,行向外下,经前斜角肌和膈神经的前方,自肩胛横韧带上方进入冈上窝,与肩胛上神经伴行,绕肩胛颈至冈下窝,分布于冈上、下肌及肩胛骨。
8.颈横动脉transverse cervical artery 起自甲状颈干,行向外侧,经前斜角肌和膈神经的前方,越过颈外侧区下部,至肩胛提肌的前缘分为升、降两支。降支经肩胛提肌内侧,沿肩胛骨脊柱缘下降,分布于行程附近的肌肉(如冈上、下肌,斜方肌和背阔肌等)。有人颈横动脉缺如,则代之以直接起于锁骨下动脉的肩胛背动脉,亦可分为升、降二支。
此外,尚有已述于腋腔的腋动脉的分支:旋肱前、后动脉,肩胛下动脉及其分支(胸背动脉和旋肩胛动脉)等,均分支供给肩带肌、肩关节及附近结构。
9.肩胛动脉网在冈上窝、冈下窝和肩胛下窝,来自锁骨下动脉甲状颈干的肩胛上动脉和颈横动脉降支,与来自腋动脉肩胛下动脉的旋肩胛动脉和胸背动脉形成广泛的吻合,叫做肩胛动脉网,动脉网的存在有助于腋动脉损伤或结扎时(在腋动脉第一、二段)侧副循环的建立(图5-10)。
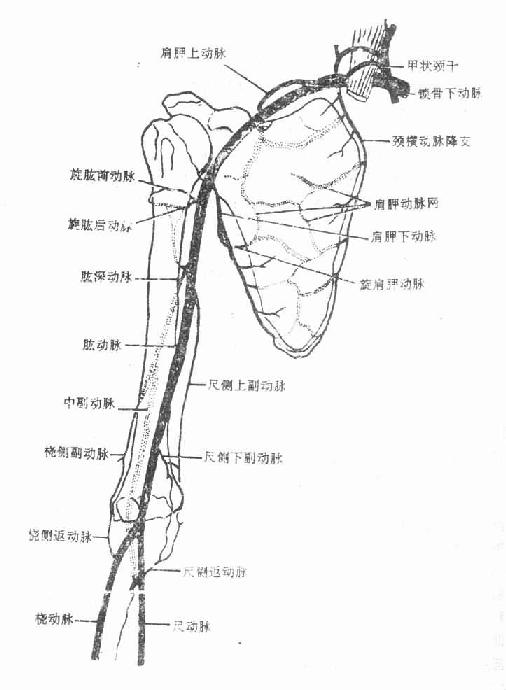
图5-10肩胛动脉网和肘关节周围动脉网
项背部浅层及肩胛三角肌区解剖步骤与方法
1.切口及翻皮瓣
将尸体俯卧,垫高肩部。(一)从枕外隆凸向外沿上项线至乳突;自
■[此处缺少一些内容]■
开斜方肌,将其翻向止点,注意勿伤及深面的菱形肌。翻剥时,寻找其深面的副神经。在斜方肌上部的深面清理夹肌和肩胛提肌,于肩胛提肌的深面寻找肩胛背神经,并追踪至菱形肌深面。在斜方肌中部的深面观察菱形肌,沿肩胛骨脊柱缘,在菱形肌纤维中寻找颈横动脉降支。自肩胛下角向下纵切背阔肌,将其翻向外侧。观察骶棘肌的位置、形态、肌束方向和起止,并分析其作用。
4.肩胛区和三角肌区结构的解剖
沿肩胛冈下缘切断翻起三角肌后部肌束,探查肌深面的疏松结缔组织间隙和三角肌下囊,并观察肌深面的腋神经,旋肱前、后动脉。
观察冈上、下肌。大、小圆肌的形态,肌束方向,验证各肌的起止点,并体会其作用。观察三边孔、四边孔的周界及其通过的结构。剔除各肌表面的筋膜,注意勿伤及神经。将冈上肌从中间切断向两侧稍翻起,清理其深面的肩胛上动脉和肩胛上神经(必要时,可切除部分肌肉),观察它们与肩胛切迹上方的肩胛横韧带之间的关系。将冈下肌自起点切断向外侧翻起,观察冈下窝表面的动脉网,清理由网上窝绕过肩胛颈至冈下窝的肩胛上神经和肩胛上动脉。以及经三边孔至冈下窝参加动脉网的旋肩胛动脉。
第四节 臂前部、肘前部和前臂前部
一、皮肤和浅筋膜
臂和前臂前面的皮肤较薄,移动性大,浅筋膜薄而松弛,内含两条重要的浅静脉和多条皮神经。
1.浅静脉
(一)头静脉cephalicvein起自手背静脉网的桡侧,在桡腕关节近侧转到前臂前面,沿前臂桡侧上行,经肘窝前面,再沿肱二头肌外侧上行,行经三角肌胸大肌间沟,穿锁胸筋膜汇入腋静脉或锁骨下静脉。在肘窝中该静脉通过肘正中静脉与贵要静脉吻合。
(二)贵要静脉basilic vein 起于手背静脉网的尺侧,止行渐转至前臂前面,沿前臂尺侧上行,经肘窝前面,再沿肱二头肌内侧上行,至臂中部穿深筋膜注入肱静脉或伴肱静脉上行,在腋腔与肱静脉合成腋静脉。
此二浅静脉与下肢的大隐静和小隐静脉相当。
(三)肘正中静脉median cubital vein粗而短,位于肘窝前面,变异甚多,通常连于头静脉和贵要静脉之间,有时还接受前臂正中静脉的汇入。此外,肘正中静脉与深静脉间有吻合支。
(四)前臂正中静脉median antebrachial vein 位于前臂前面中线,为一不甚恒定的细支,起于手掌静脉丛,至肘窝汇入肘正中静脉,或分两头分别汇入贵要静脉和头静脉(图5-11)。
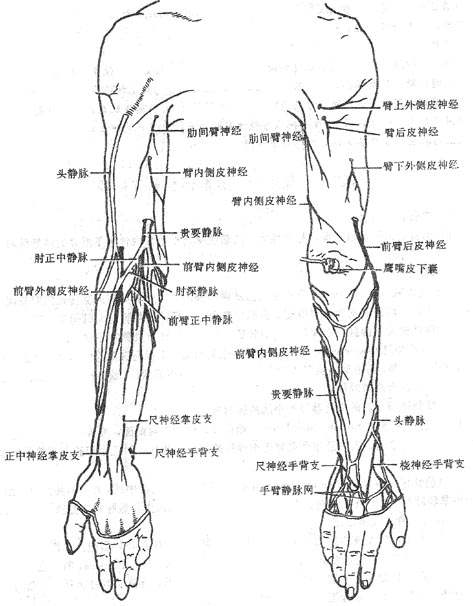
图5-11 上肢浅静脉和皮神经
2.浅淋巴管和浅淋巴结
上肢的浅淋巴管引流皮肤和皮下组织的淋巴,可分为内侧组和外侧组。内侧组收纳手和前臂尺侧部淋巴,伴随贵要静脉走行,注入肘淋巴结cubitallymph nodes,肘淋巴结的输出管汇入腋淋巴结外侧群。外侧组收纳手和前臂桡侧部的淋巴,伴随头静脉上行,一部分汇入腋淋巴结外侧群,另一部分汇入锁骨下淋巴结(图5-3)。
3.皮神经
臂部前面的皮神经有臂外侧上、下皮神经,臂内侧皮神经及肋间臂神经。前臂前面有前臂内侧、外侧皮神经。
(一)臂外侧上皮神经superior lateralbracnialcutaneous nerve为腋神经的皮支、在三角肌后缘穿深筋膜,分布于臂上外侧部皮肤。
(二)臂外侧下皮神经 inferior lateralbrachialcutaneous nerve为桡神经的皮支,在桡神经沟内发出,于三角肌止点下方浅出,分布于臂下外侧部皮肤。
(三)臂内侧皮神经medial brachialcutaneousnerve 在腋腔起自臂丛内侧束,居于最内侧,下行至臂中部穿筋膜浅出,分布于臂下部内侧面皮肤。
(四)肋间臂神经intercostobrachial nerve 已述于胸壁前部。为第二肋间神经的外侧皮支,分布于腋窝底及臂上部内侧面皮肤。
(五)前臂内侧皮神经medialantebrachialcutaneous nerve 起自臂丛内侧束,在腋动、静脉之间下行,继而沿肱二头肌内侧沟下行,居于肱动脉的内侧,在臂中部贵要静脉穿深筋膜处浅出,随即分为前,后两支,分布于前臂内侧面。
(六)前臂外侧皮神经lateralantebrachialcutaneous nerve为肌皮神经的末支,在肘窝稍上方,肱二头肌外侧沟处穿深筋膜浅出,随即分为前,后两支,前支伴头静脉走行,分布于前臂外侧面(图5-11)。
二、深筋膜
臂部深筋膜包于臂肌表面,向上与三角肌筋膜、胸部筋膜和腋筋膜相续,向下移行于前臂筋膜。筋膜向深部插入,附于肱骨两侧的骨嵴,形成内、外侧肌间隔,将臂部分隔为前、后两区,前区含臂屈肌群、神经和血管等。
前臂深筋膜包裹前臂各肌,并向深部伸入,内侧附于尺骨后缘,外侧附于桡骨,将前臂分隔为前、后两区。肘部深筋膜较细密,有肱二头肌腱膜编织,同时为前臂前面浅层肌提供了起点。前臂深筋膜在腕部增厚形成腕掌侧韧带,以约束前臂前群肌。
三、臂前群肌
臂前群肌包括浅层的肱二头肌和深层的肱肌、喙肱肌。本群肌肉均受肌皮神经支配。
臂前群肌的名称、起止、作用及神经支配
| 名称 | 起点 | 止点 | 作用 | 神经支配 |
| 肱二头肌 | 长头:肩胛骨盂上粗隆 短头:肩胛骨喙突 | 桡骨粗隆 | 屈肘、前臂旋后 | 肌皮神经 |
| 喙肱肌 | 肩胛骨喙突尖 | 肱骨中分前内面 | 内收、前屈肩关节 | |
| 肱肌 | 肱骨下半前面 | 尺骨粗隆 | 协助肱二头肌屈肘 |
四、前臂前群肌
前臂前群肌按其作用可分为屈腕、屈指和前臂旋前的肌肉,按其排列由浅入深可分为四层。
前臂前群肌的名称、起止、作用及神经支配
| 层次 | 名称 | 起点 | 止点 | 作用 | 神经支配 |
| 第一层 | 肱桡肌 | 肱骨外上髁上方 | 桡骨茎突 | 屈肘并使前臂旋前 | 桡神经 |
| 旋前圆肌 | 肱骨内上髁 | 桡骨中部前外侧面 | 屈肘并使前臂旋前 | 正中神经 | |
| 桡侧腕屈肌 | 第二掌骨底前面 | 屈肘、屈腕 手外展 | |||
| 掌长肌 | 掌腱膜 | 屈腕 紧张掌腱膜 | |||
| 尺侧腕屈肌 | 豌豆骨 | 屈腕、使手内收 | 尺神经 | ||
| 第二层 | 指浅屈肌 | 肱骨人上髁 | 第2~5指中节指骨体的两侧 | 屈近侧指关节、屈掌指关节、屈腕 | 正中神经(指深屈肌内侧半受尺神经支配) |
| 第三层 | 拇长屈肌 | 桡骨中1/3、骨间膜前面 | 拇指末节指骨底 | 屈拇指 | |
| 指深屈肌 | 尺骨前面及骨间膜 | 第2~5指末节指骨底 | 屈远侧指关节、屈掌指关节、屈腕 | ||
| 第四层 | 旋前方肌 | 尺骨下1/4前面 | 桡骨下1/4前面 | 前臂旋前 |
五、臂和前臂前面的血管
1.肱动脉brachial artery 腋动脉在背阔肌下缘易名为肱动脉(图5-5、5-10、5-12、5-15),在臂部伴正中神经行于肱二头肌内侧沟,肱动脉上段居于正中神经内侧,继则经正中神经的后方转到其外侧。经肱二头肌腱膜深面至肘窝,在桡骨颈高度分为桡动脉和尺动脉。肱动脉在肘窝位置表浅,能清楚地摸到搏动,临床上常做为测血压时的听诊部位。肱动脉的主要分支有:
(一)肱深动脉deep brachial artery 在大圆肌下缘的稍下方起于肱动脉后内壁,与桡神经一起经肱三头肌内侧头和外侧头之间转入臂后区的桡神经沟中。肱骨中部骨折时,易损伤肱深动脉和桡神经。
(二)尺侧上副动脉superior ulnarcollateralartery 在肱深动脉起点稍下方自肱动脉发出,伴随尺神经穿过内侧肌间隔行向内上髁背侧面,与尺侧返动脉和尺侧下副动脉吻合。
(三)尺侧下副动脉inferior ulnarcollateralartery在肱骨内上髁上方约3~4厘米处起于肱动脉,分布于内上髁的前、后面,参加肘关节动脉网的构成。
2.桡动脉radial artery 为肱动脉的终支之一,在桡骨颈高度分出(图5-13、5-14a、b)。于起点不远处发出桡侧返动脉,经外上髁前面上行,参与肘关节动脉网的组成。本干先行于肱桡肌深面,后经肱桡肌腱和桡侧腕屈肌腱之间下行,在该处位置浅表,可以摸到脉搏,桡动脉的下段在桡骨茎突尖端处斜过拇长展肌和拇短伸肌腱深面转至腕骨外侧缘,沿舟骨和大多角骨背面下行至手背。桡动脉在桡腕关节稍上方发出掌浅支入手掌,与尺动脉末支吻合构成掌浅弓。
3.尺动脉ulnar artery 为肱动脉较大的终支,发出后斜向内下方走行,经旋前圆肌深面和指浅屈肌的深面,继而行于前臂浅、深屈肌之间至尺侧腕屈肌深面的桡侧,沿该肌垂直下降,到豌豆骨桡侧经腕掌侧韧带和腕横韧带之间达手掌。尺动脉在前臂下2/3处与尺神经伴行,位于神经的外侧。尺动脉在前臂除发出肌支外,尚发出下列分支。
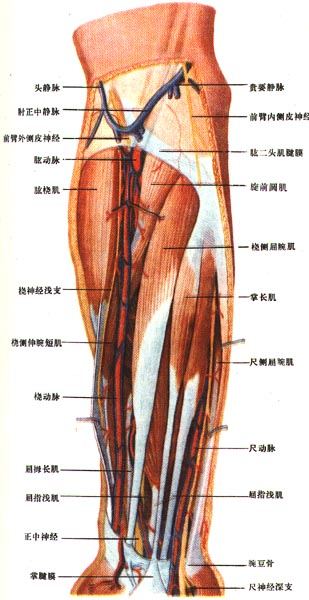
图5-13前臂前面(浅层)
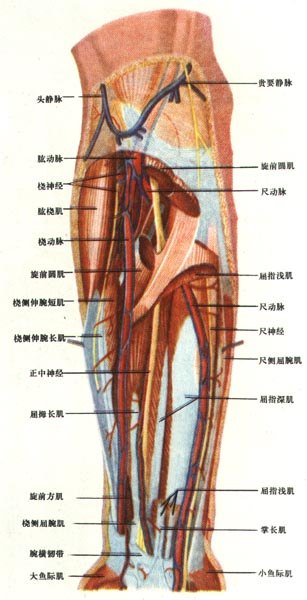
图5-14a前臂前面(深层)
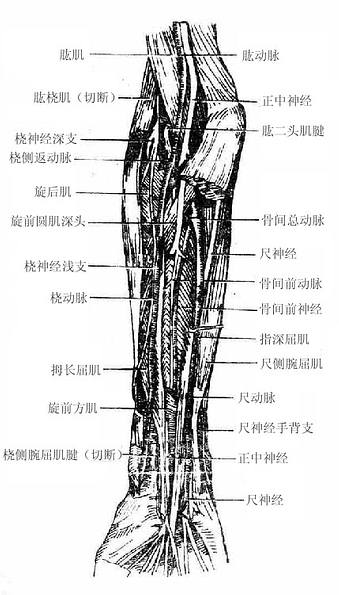
图5-14b前臂前区深层结构
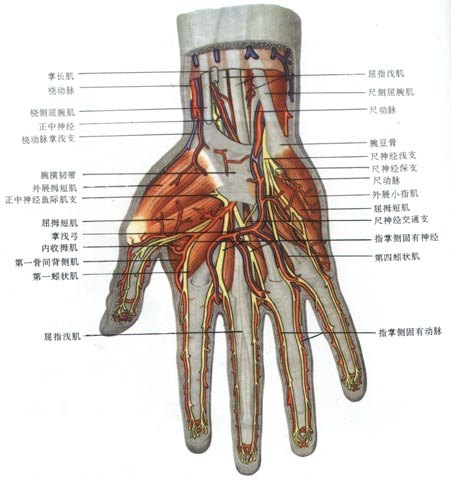
图5-17手掌(浅层)
(一)尺侧返动脉ulnar recurrent artery 桡动脉分出不远处即发出该支,该动脉再分为掌侧支和背侧支,上行至内上踝的附近,与尺侧上、下副动脉吻合,参与肘关节动脉网的构成(图5-10)。
(二)骨间总动脉common interosseous artery该动脉为一短而粗的干,平桡骨粗隆高度由尺动脉发出,经指深屈肌和拇长屈肌之间达前臂骨间膜掌侧面的上缘,分为骨间前动脉和骨间后动脉。后者穿过前臂骨间膜上缘进入前臂后面。骨间前动脉在指深屈肌和拇长屈肌之间沿前臂骨间膜掌侧面下降至旋前方肌上缘,穿骨间膜进入前臂后部。在骨间前动脉的上端,该动脉还发出一细小的正中动脉,伴随正中神经下降并营养该神经。
4.上肢的深静脉从桡腕关节上方至腋腔的深静脉均与同名动脉伴行。桡静脉、尺静脉和肱静脉均为两条,两条并行的静脉之间有许多吻合支,同时与浅静脉亦有吻合。两条肱静脉通常于胸大肌下缘处合成一条腋静脉。
六、臂和前臂前面深层的神经
1.肌皮神经musculocutaneous nerve(C5~7)发自臂丛外侧束,行向外下方,斜穿喙肱肌,至肱二头肌和肱肌之间下降,发出肌支支配臂前群肌,终支在肘窝上方自深筋膜穿出,延续为前臂外侧皮神经,伴头静脉走行,分布于前臂外侧面皮肤。
2.正中神经(median nerve(C5~T1)首先在肱动脉的外侧与之伴行,至臂中部经过动脉的前方转到动脉的内侧下行,经肱二头肌腱膜深面入肘窝,继而穿过旋前圆肌浅、深两头之间于指浅屈肌与指深屈肌之间下行。在腕上方位于桡侧腕屈肌腱与掌长肌腱之间,经腕管入手掌。正中神经的肌支支配除尺侧腕屈肌和指深屈肌尺侧半以外的前臂前群肌。
3.尺神经ulnar nerve(C8,T1) 由内侧束发出,在肱动脉的内侧下降,与尺侧上副动脉伴行,在三角肌止点下方高度穿过内侧肌间隔至后面,继行于尺神经沟(此位置浅表且贴近骨面,故易损伤),再下行穿过尺侧腕屈肌两头之间,进入前臂前面,在尺侧腕屈肌和指浅屈肌之间、尺动脉的内侧下降,经腕横韧带浅面和掌腱膜深面,豌豆骨的桡侧进入手掌。
迟神经在臂部无分支,在肘关节处发出分支至肘关节,并发出肌支支配尺侧腕屈肌和指深屈肌尺侧半。尺神经在前臂中下1/3交界处发出手背支,行于尺侧腕屈肌深面,在尺骨小头上方穿出深筋膜,分布于手背。
4.桡神经radial nerve(C5~T1) 是臂丛后束发出的一条粗大神经,在腋腔内位于腋动脉的后方,在背阔肌下缘和肱深动脉伴行向下,经肱三头肌长头与内侧头之间,沿桡神经沟绕肱骨中段转向外下,在肱骨外上髁上方穿外侧肌间隔至肱桡肌与肱肌之间,分为浅、深二支。浅支为皮支,沿桡动脉下行,在前臂中下1/3交界处转向背面,并下行至手背,分布于手背桡侧半皮肤。深支为肌支,经桡骨头外侧穿旋后肌至前臂背面,行于前臂伸肌群浅,深层之间,并支配前臂背侧各肌。此外,桡神经本干发出臂后皮神经和前臂后皮神经,分布于臂和前臂后部皮肤;还发出肌支,支配臂部的肱三头肌和前臂的肱桡肌(图5-14a.B).。
七、肘窝(cubitalfossa)
位于肘关节前面,为一底朝上,尖向下的三角形凹陷区,上界为肱骨内、外上髁的连线,外侧界为肱桡肌,内侧界为旋前圆肌,窝底为肱肌的下部和旋后肌的前部,顶为深筋膜复盖。窝内的结构由外侧向内侧为肱二头肌腱,肱动脉及其分支,正中神经。窝内充填以脂肪组织,淋巴结(图5-12)。
八、前臂间隙(antebracnialspace)
前臂间隙 又称为屈肌后间隙,位于前臂下段,指深屈肌、拇长屈肌与旋前方肌和骨间膜之间,为疏松结缔组织所充填。前臂脓肿时,该间隙往往积存大量脓液,常向下蔓延到手掌的掌中间隙。
臂和前臂前面解剖步骤与方法
1.切口及翻皮瓣
在前述的肘上部横切口正中点向下作一纵切口至腕部;在腕横纹处作一横切口,沿纵切口向两侧翻剥皮肤,切勿过深,以免损伤皮神经及皮静脉(图5-4)。
2.清理浅结构
沿已解剖出的头静脉上段往下清理,在前臂找出与该静脉伴行的前臂外侧皮神经,追踪并修洁静脉和神经。在肘窝前面查找肘正中静脉,它多连于头静脉与贵要静脉之间,寻找有无前臂正中静脉。向上清理贵要静脉至臂内侧中点稍下方穿深筋膜处,此处附近寻找穿出深筋膜的前臂内侧皮神经,向下追踪并修洁浅静脉和皮神经。
3.观察深筋膜
保留贵要静脉、头静脉、肘正中静脉及各皮神经,修去浅筋膜,显露深筋膜。在肘窝前面寻找肱二头肌及其腱膜,该腱膜在前臂内侧与深筋膜融合,纵切深筋膜并翻向两侧(保留肱二头肌腱膜),在臂部观察内,外侧肌间隔。
4.解剖及观察臂前群肌
钝性分离臂部前群肌,观察:(一)喙肱肌,追踪至肱骨中点,可见肌皮神经穿入肌腹;(二)肱二头肌,短头在喙肱肌外侧起于喙突,长头腱位于外侧,被包于肩关节囊内,自结节间沟下降,两头合成一个肌腹,向下止于桡骨粗隆,并有腱膜越过肘窝与前臂深筋膜相续;(三)肱肌位于肱二头肌深面,喙肱肌的下方。
5.清理臂部血管、神经
(一)追踪观察肱动脉及其分支:在肱二头肌内侧沟找出肱动脉及其伴行静脉,注意观察它与正中神经的位置关系,正中神经起初位于动脉外侧,至臂中部经动脉前方转至其内侧。肱动脉于背阔肌腱下缘处发出肱深动脉,伴桡神经行于桡神经沟内。在臂中部发出尺侧上副动脉,在肱骨内上髁上方发出尺侧下副动脉,二者均参加肘关节动脉网的组成。
(二)在喙肱肌处找到穿过它的肌皮神经,向上追踪至臂丛外侧束,向远侧追踪其穿喙肱肌行于肱二头肌与肱肌之间,在肱二头肌腱外侧缘处浅出,易名前臂外侧皮神经。
(三)在肱二头肌内侧沟找到正中神经,向上追踪其二根,,向远侧追踪时注意它与肱动脉的交叉,直追至肘窝(图5-15)。
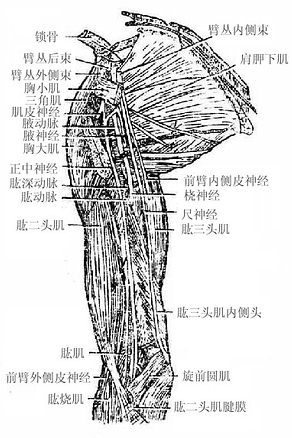
图5-15臂前内侧的结构
(四)在肱动脉的内侧找到尺神经,向上追踪至臂丛内侧束,向下追踪可见它与尺侧上副动脉伴行穿过内侧肌间隔,下行至肱骨内上髁后方的尺神经沟内。
(五)在肘关节上方肱肌与肱桡肌之间找出桡神经,可见它由臂后部穿外侧肌间隔至臂前部,向远侧追踪至其分为浅、深二支即可(图5-14b).
6.清理肘窝
确认肘窝的境界,切断肱二头肌腱膜附着于前臂深筋膜处,向上翻起,注意观察并去除肘淋巴结。
7.清理和分离前臂前群浅层肌
浅层肌由外侧向内侧排列依次为肱桡肌、旋前圆肌、桡侧腕屈肌,掌长肌和尺侧腕屈肌,清理它们的起点,在它们的深面还可见指浅屈肌,向远侧分为4条腱入手掌(图5-13)。
8.分离追踪桡动脉及桡神经浅支
向外侧牵开肱桡肌,可见一血管神经束,为桡神经浅支和桡动、静脉。桡神经浅支位于外侧,向远侧追踪可见其经肱桡肌深面转至手背。桡动脉向远侧绕桡骨茎突下方,经拇长展肌腱和拇短伸肌腱的深面至手背,在腕部发出掌浅支,下行入手掌参加掌浅弓的构成。
9.分离正中神经
自肘窝部向远侧追踪正中神经,它首先穿旋前圆肌,继而行于指浅屈肌深面,从神经干内侧发出肌支,故清理时宜沿神经的外侧缘进行,注意可有一细小的正中动脉与之伴行。
10.分离追踪尺动脉和尺神经
向内侧牵开尺侧腕屈肌,可见前臂尺侧血管神经束,它由尺动、静脉和尺神经组成。尺动脉由肘窝向下,经旋前圆肌和指浅屈肌深面至尺侧腕屈肌深面,在腕部经尺侧腕屈肌腱和豌豆骨的外侧,腕横韧带浅面入手掌。在肘窝深部,寻找尺动脉发出的骨间总动脉,再追踪由它分出的骨间前、后动脉。尺神经经过尺神经沟后,穿尺侧腕屈肌的起始部至肌的深面下行,在尺动脉的内侧与之伴行至手掌,在前臂下份,尺神经发出手背支。
11.解剖分离前臂前群深层肌
在已解剖出的指浅屈肌深面分离指深屈肌,它位于尺骨前面,其桡侧有拇长屈肌,二肌的深面,前臂远侧段前面有旋前方肌,可将其浅面肌腱向两侧牵拉以探查之。指深屈肌、拇长屈肌的深面,旋前方肌浅面的间隙即前臂间隙(屈肌后间隙),待解剖手掌时,进一步观察(图5-14a、b)。
12.观察各结构在腕部的排列关系
在腕部从桡侧向尺侧各结构依次的排列关系是:肱桡肌腱、桡动脉、桡侧腕屈肌腱、正中神经和掌长肌腱、指浅屈肌腱、尺动脉、尺神经和尺侧腕屈肌腱(图5-13)。
第五节 手掌部
手掌部包括腕前区、手掌和手指掌面三区。手掌palmof hand界于腕部与手指之间手掌的中央部凹陷,即手心,手掌的外侧部隆起称为鱼际thenar,内侧部的隆起叫做小鱼际hypothenar。腕前区指腕骨及桡腕关节和腕掌关节的前面,是前臂屈肌腱、神经、血管到达手掌的通路。手指掌面,又称为指腹,包括手指前面所有的软组织,上述三个部位关系密切,为了适当地照顾其系统性及解剖时的方便,特将三个部位在一起描述。
一、皮肤和浅筋膜
腕前区的皮肤和皮下组织薄而松弛,而手掌皮肤厚而韧(鱼际表面稍薄)。掌心部皮下组织致密,结缔组织纤维将皮肤与掌腱膜紧密相连,不能滑动,利于握持物品。手指掌面皮肤厚,末节指腹形成形态各异的指纹,指掌面的皮下组织由纤维分隔成网状,内含小脂肪团,纤维将皮肤紧密地连于屈肌腱的纤维鞘,在末节指,则连于指骨骨膜,故指掌面皮肤的活动度也很小,皮下组织中有指的血管、神经走行。小鱼际皮下组织中有长方形薄肌片,叫掌短肌,起于掌腱膜内侧缘,止于手掌尺侧缘皮肤,该肌收缩可使小鱼际皮肤产生皱纹。图(5-16)
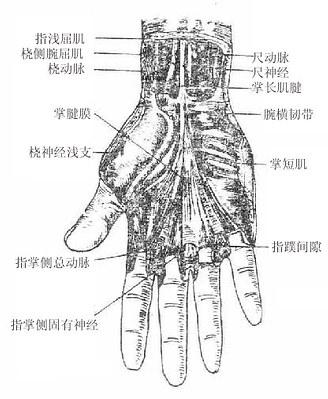
图5-16掌腱膜
二、深筋膜
1.手掌深筋膜
手掌深筋膜是前臂深筋膜向远侧的延续,掌心部筋膜增厚叫做掌腱膜,其近侧端续于掌长肌腱,远侧端分成四束,分别至第2~5指,与手指纤维鞘相续。鱼际和小鱼际处的筋膜较薄。掌腱膜内,外侧缘各发出一片结缔组织隔,分别叫做内侧肌间隔和外侧肌间隔,向深部插入分别附着于第1和第5掌骨。由内、外侧肌间隔将手掌分为三个筋膜鞘,即外侧鞘,内含手肌外侧群(除拇收肌外),拇长屈肌腱及腱鞘;中间鞘,内含指浅、深屈肌腱及腱鞘、手肌中间群,拇收肌及神经血管;内侧鞘,内含手肌内侧群,小指屈肌腱及腱鞘等。手掌深部复于掌骨及骨间侧肌的前面的一层筋膜叫做骨间掌侧筋膜。
2.屈肌支持带和腕管
屈肌支持带flexor retinaculum又叫腕横韧带,是前臂深筋膜在腕部的增厚,横架于腕骨沟的上方,尺侧附于豌豆骨和钩骨,桡侧附于舟骨和大多角骨,与腕沟共同构成腕管carpalcanal。指浅、深屈肌腱及包绕它们的屈肌总腱鞘、拇长屈肌腱及腱鞘、正中神经均通过腕管进入手掌。桡侧腕屈肌腱穿屈肌支持带的桡侧部(各桡侧腕骨)止于第2掌骨底,而尺神经和尺动脉经屈肌支持带的浅面和与掌腱膜相连的筋膜(腕掌侧韧带)之间,(又名尺侧腕管),进入手掌(图5-16、5-17、5-18)。
三、手肌
手肌按部位可分为内侧、中间和外侧三群,各肌的名称、起止及作用见下表。
四、屈指肌腱及腱鞘
屈指肌腱通过腕管时,有滑液鞘包裹,以减少运动时磨擦,包绕指浅、深屈肌腱的叫做屈肌总腱鞘commonflexor sheath又叫尺侧囊 ulnar bursa 。包绕拇长屈肌腱的叫做拇长屈肌腱鞘tendinous sheath of flexor pollicis longus,又叫桡侧囊radialbursa。此二腱鞘均从屈肌支持带近侧约2.5厘米处开始,向远侧伸延,屈肌总腱鞘与小指指腱鞘相连续,而不与第2~4指指腱鞘相通,在掌指关节近侧形成盲端;拇长屈肌腱鞘向远侧与拇指指腱鞘相通。因此,拇指与小指的腱鞘炎,早期即可向近侧蔓延至拇长屈肌腱鞘或屈肌总腱鞘,进而从一腱鞘累及邻近的另一腱鞘,形成“V”字形的感染区(图5-19)。
手肌的名称、起止、作用及神经支配
| 肌群 | 名称 | 起点 | 止点 | 作用 | 作用 | |
| 侧 群 |
拇短展肌 | 腕横韧带 舟骨结节 |
拇指第一节指骨底外侧缘及外侧籽骨 | 外展拇指 | 正中神经 | |
| 拇短屈肌 | 浅头:腕横韧带 深头:腕横韧带及小多角骨 |
拇指第一节指骨底及两侧籽骨 | 屈拇指掌指关节 | 正中神经尺神经 | ||
| 拇指对掌肌 | 腕横韧带 大多角骨 |
第1掌骨桡侧缘 | 拇指对掌(屈+旋前) | 正中神经 | ||
| 拇收肌 | 斜头:头状骨、腕横韧带 横头:第3掌骨侧面 |
拇指第1节指骨底 | 拇指内收、屈曲 | 尺神经 | ||
| 间群 | 1 2 |
蚓状肌 | 食、中指指深屈肌腱桡侧 | 第2~5指第一节指骨背面及指背腱膜 | 屈掌指关节伸指关节 | 正中神经 |
| 4 | 环、小指指深屈肌腱相对缘 | 尺神经深支 | ||||
| 1 | 骨间掌侧肌 | 第2掌骨尺侧缘 | 经食指尺侧止于指背腱膜 | 使食、环、小指向中指靠拢屈掌指关节,伸指关节 | 尺神经深支 | |
| 3 | 第4、5掌骨桡侧缘 | 经环、小指桡侧止于指背腱膜 | ||||
| 2 | 骨间背侧肌 | 第1~5掌骨相对缘 | 经食、中指桡侧止于第一节指骨底及指背腱膜 | 使食、环指离开中指(外展)屈掌指关节,伸指间关节 | 尺神经深支 | |
| 4 | 小指第一节指骨底侧缘 | |||||
| 侧 群 |
小指展肌 | 豌豆骨 豆钩韧带 |
小指第一节指骨底侧缘 | 外展及屈小指 | 尺神经深支 | |
| 小指短屈肌 | 钩骨及腕横韧带 | 同上 | 屈小指关节 | |||
| 小指对掌肌 | 同上 | 第5掌骨内侧缘 | 使小指对掌 | |||
手指腱鞘tendinous sheathof fingers由包绕肌腱的滑液鞘及包绕于滑液鞘外的纤维鞘构成。手指腱滑液鞘为双层圆筒状,内层紧贴附于肌腱表面,外层贴附于纤维鞘内面,两层之间的腔内有少量滑液,以减少肌腱运动时的摩擦,在靠指骨掌面,腱滑液鞘内、外两层互相移行处形成双层的膜系膜,有供应肌腱的血管通过,成人大多数系膜退化,只剩血管穿过部分叫腱纽。腱滑液鞘的外围,由深筋膜增厚形成管状腱纤维鞘,纤维鞘附着于指骨骨膜和指间关节囊的两侧,形成骨性纤维管,以约束腱滑液鞘(图5-20、5-22)。
五、手掌的筋膜间隙
自掌腱膜内、外侧缘发出的内侧肌间隔和外侧肌间隔,分别附着于第五掌骨骨膜和第一掌骨骨膜。在内、外侧肌间隔、指屈肌腱和蚓状肌深面及骨间掌侧筋膜浅面之间为疏松结缔组织充填的间隙,该间隙又被掌中隔分为内侧的掌中间隙和外侧的鱼际间隙,掌中隔为一片致密结缔组织板,自外侧肌间隔分出,斜向尺侧插向深部,附于第三掌骨骨膜(图5-21)。
1.鱼际间隙
鱼隙间隙thenar space的前界为第二指的屈肌腱和第一蚓状肌;后界为拇收肌筋膜,内侧界为掌中隔;外侧界为掌外侧肌间隔(鱼际间隔)。鱼际间隙向近侧是封闭的盲端,向远侧经第一蚓状肌的筋膜鞘通向示指指背。
2.掌中间隙
掌中间隙 midpalmar space位于鱼际间隙的尺侧,其前界为第3~5指屈肌腱和第2~4蚓状肌;后界为第3~5掌骨及骨间掌侧肌表面的骨间掌侧筋膜;内侧界为掌内侧肌间隔(小鱼际隔);外侧界为掌中隔。此间隙向近侧经腕管可通前臂间隙(屈肌后间隙),向远侧可沿第2~4蚓状肌筋膜鞘,经第2~4指蹼间隙至3~5指指背。掌中间隙感染时可沿此径路向近侧和远侧蔓延。
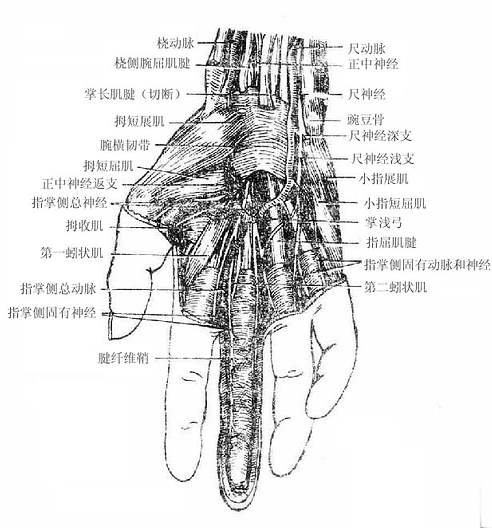
图5-18手掌深层结构
图5-19手掌的腱鞘
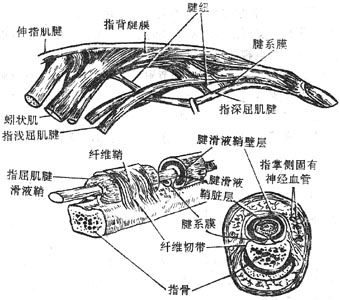
图5-20指屈肌腱及腱鞘
图5-21手掌肌鞘和间隙
六、手掌的神经
1.正中神经
正中神经经腕管入手掌,位于掌浅弓与指屈肌腱之间,依次发出下列分支:
(一)返支:在腕远侧横纹下方约2.5厘米处发出,短而粗,发出后行向右上方,于拇短展肌和拇短屈肌间进入深部,支配除拇收肌以外的手外侧群肌。临床上手部手术时,应尽量避免于此处作切口,以免损伤该神经,造成拇指运动障碍。
(二)指掌侧总神经:3支,下行至掌指关节附近,每支分为2支指掌侧固有神经(其中桡侧的指掌侧总神经分为3支),分布于拇指桡侧缘和第1~4指相对缘及桡侧3个半指的中、远节指背皮肤。并发出肌支,支配第1、2蚓状肌。
此外,正中神经在入腕管前发出掌皮支,分布于掌心部和鱼际部皮肤。
2.迟神经
尺神经经屈肌支持带浅面入手掌,在豌豆骨的桡侧分为浅、深二支。
(一)浅支;除分出掌短肌的肌支外,再分为二支,一支指掌侧固有神经,分布于小指尺侧缘,一支指掌侧总神经,在掌指关节附近分为2条指掌侧固有神经,分布于第4、5指相对缘。
(二)深支:主要为肌支,伴尺动脉掌深支走行,经小指展肌和小指屈肌之间,穿小指对掌肌至深部,分支布于小鱼际肌,第3、4蚓状肌,骨间掌侧肌和拇收肌以及骨间背侧肌。
此外,尺神经在腕上部尚发出掌皮支和手背支,分布于手掌尺侧1/3部皮肤,手背支将述于手背部(图5-17、5-18)
图5-22手肌腱鞘
图5-26前臂后面
七、手掌的动脉
1.桡动脉
桡动脉从腕前转向手背之前发生浅支,沿鱼际肌表面或穿鱼际肌行向掌心,与尺动脉终支吻合成掌浅弓。主干绕桡骨茎突下方,通过拇长展肌腱、拇短伸肌腱和拇长伸肌腱的深面转至手背,再穿经第一掌骨间隙至手掌,与尺动脉的掌深支吻合成掌深弓。在刚穿至手掌时,于拇收肌深面发出拇主要动脉principalartery of thumb,分三支布于拇指掌面两侧缘和示指桡侧缘。
2.尺动脉
尺动脉经屈肌支持带的浅面入手掌,在豌豆骨外下方发出掌深支,伴尺神经深支穿小鱼际至掌深部,与桡动脉末端合成掌深弓。终支转向外侧与桡动脉掌浅支吻合成掌浅弓。
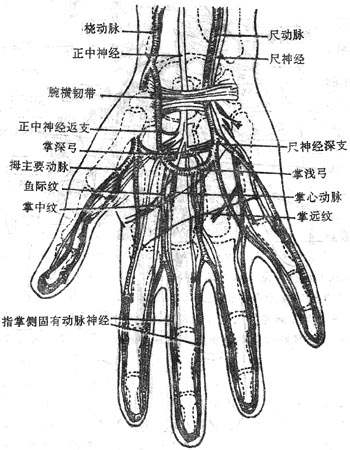
图5-23手部血管、神经投影
3.掌浅弓
掌浅弓superficial palmararch位于掌腱膜深面,指屈肌腱和正中神经的浅面,自弓的凸缘发出4个分支,尺侧的一条是小指掌侧固有动脉,供应小指尺侧缘;其余3支叫指掌侧总动脉,下行至掌指关节附近,各分为2条指掌侧固有动脉,至第2-5指的相对缘。
4.掌深弓
掌深弓deep palmar arch位于指屈肌腱深面,掌骨及骨间掌侧肌的浅面,为骨间掌侧筋膜所复盖,由桡动脉终支和尺动脉掌深支组成,与尺神经深支伴行。约在掌浅弓的近侧1~2厘米处,从弓的凸侧发出三条掌心动脉,行于骨间掌侧肌的表面,在掌指关节附近,向浅面穿出,汇入于相应的指掌侧总动脉(图5-17、5-18、5-23、5-24)。
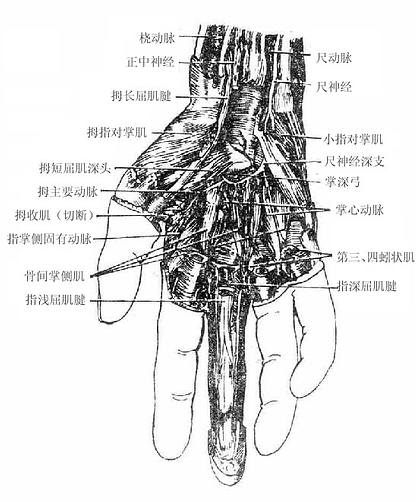
图5-24手掌深层结构
手掌二重动脉弓的意义在于保障手在各种姿势和状态下的血液供给,如当手握紧物体时,掌浅弓可能因受压而致血液受阻,但深弓却可保证其流通。
手掌部解剖步骤与方法
1.切口及翻皮瓣
视操作情况可在前臂下端离断指浅屈肌腱、指深屈肌腱和拇长屈肌腱,但须在不同的高度平面,以便操作手掌时验证;自前臂切口处沿手掌正中线并通过中指作一纵切口;沿掌指关节处作一横切口,拇指沿第一节指骨中部横切口。将皮瓣向两侧翻剥。
2.清理腕管及通过腕管的诸结构
在浅筋膜内寻找尺神经和正中神经的掌皮支,在小鱼际的近侧部,浅筋膜内可见到掌短肌的横行肌纤维。观察后剔除浅筋膜,显露深筋膜。腕前区的深筋膜上连前臂深筋膜,下与手掌深筋膜相续,深筋膜在腕部增厚形成两条韧带;腕掌侧韧带和腕横韧带。深筋膜暂不切开,留待解剖手掌时观察。观察腕管的形成。验证通过腕管的诸结构。
3.清理掌腱膜
手掌结构复杂,特别是掌心部,解剖时应逐层剥离。手心部皮下组织较致密,许多纤维隔连于皮肤与掌腱膜之间,观察后去除,显露白色而发亮的掌腱膜(图5-16)。从掌腱膜近端的离断处向下翻剥,观察从掌腱膜内、外侧缘发出的内、外侧肌间隔及由外侧肌间隔分出的掌中隔,它自掌腱膜的桡侧向深部插入(图5-21)。剥离掌腱膜至手指的四条纵行纤维束(切勿过深,以免伤及其深面的血管神经),纤维束与指纤维鞘相续。在相邻的两纵行纤维束之间的指蹼间隙内,观察有至手指的血管、神经和蚓状肌通过(暂不解剖)。
4.解剖掌浅弓及正中神经、尺神经的掌浅层分支
将游离的掌腱膜翻向远侧,观察其深面的结构;腕横韧带(屈肌支持带),掌浅弓及其分支,正中神经和尺神经在掌浅层的分支。自腕前区开始清理腕横韧带近侧的结构,由桡侧至尺侧的位置关系是桡血管、桡侧腕屈肌腱、掌长肌腱、尺血管和尺神经(血管位于神经的桡侧)、尺侧腕屈肌。剔除鱼际肌表面的深筋膜,在拇短屈肌下缘寻找正中神经的返支,它向外上方穿入拇短展肌深面。从腕部向远侧追踪尺动脉和桡动脉的掌浅支,检查二者合成掌浅弓(有无变异),自弓的凸缘发出四条分支;一支至小指尺侧缘;三支指掌侧总动脉,在掌指关节处,每支又分为两条指掌侧固有动脉至相邻指的相对缘。清理尺神经;它经屈肌支持带浅面入手掌,其浅支布于小指两侧和第4指尺侧;深支在小鱼际近端入深部(暂不解剖)。清理正中神经:它经腕管入手掌,在屈肌支持带远侧缘处寻觅终末部及其分支,在此处发出返支(已解剖)。在手掌,正中神经位于掌浅弓的深面,分为3条指掌侧总神经,至掌指关节处,每支又分为2支指掌侧固有神经,仔细追踪一支至中指指尖,观察指掌侧固有神经再分支至中节和远节指背皮肤。
5.检查屈肌总腱鞘和手指腱鞘
在屈肌支持带稍下方,用注射器向腱鞘内注入空气或有色液体,以显示屈肌总腱鞘的范围。去除中指掌面的浅筋膜,显露手指腱鞘,观察腱鞘在指骨前面的纤维呈环形,较厚,而指关节处的纤维呈交叉状,较薄。观察至手指的神经血管与腱鞘的关系。最后纵行切开手指腱鞘,查看腱纤维鞘和鞘和滑膜鞘的构成。
6.探查掌筋膜间隙和前臂间隙
轻轻提起或掀起各间隙浅面的屈肌腱,探查各间隙的位置和境界。(一)前臂间隙:位于前臂指屈肌腱与旋前方肌之间;(二)鱼际间隙;位于示指、第一蚓状肌与拇收肌筋膜之间。(三)掌中间隙:此间隙临床上较重要,位于中、环、小指屈肌腱和第2~4蚓状肌的深面,骨间掌侧筋膜的浅面。探查上述两间隙时特别注意观察示指与中指屈肌腱间插入至第三掌骨前面的掌中隔,它分隔鱼隙间隙和掌中间隙,参照图谱,弄清三个间隙的周界及通向。
7.清理屈肌腱和蚓状肌
将已离断的前臂屈肌腱对位,确认各肌腱和神经的名称后,纵行切断屈肌支持带,暴露腕管(切勿伤及管内结构),清理腕管内通过的结构,共九条肌腱,一条神经:指浅屈肌腱(4条)指深屈肌腱(4条),拇长屈肌腱(1条)和正中神经。4条蚓状肌分别起自指深屈肌腱的桡侧,与血管神经伴行行向第2-5指的掌指关节附近的桡侧再转向手背,加入指背腱膜(可追踪其中一条蚓状肌至止点)。寻找由正中神经的指掌侧固有神经分出至第1、2蚓状肌的细支。在已解剖出的中指腱鞘内,观察指浅屈肌腱在近节指骨中点分为二叉,止于中节指骨底两侧,指深屈肌腱穿经指浅屈肌腱二叉之间,止于末节指骨底。最后提起屈肌腱,查看连接指骨与肌腱之间的腱钮(图5-20)。
8.解剖掌深弓及尺神经深支
将指浅、深屈肌腱和正中神经从腕管内提起牵向两侧,观察尺神经进入第3、4蚓状肌深面的肌支。切除被复在拇收肌表面和骨间掌侧肌表面的筋膜,切断拇收肌的起点将其翻起,即显露出穿入手掌的桡动脉和拇主要动脉。从近端往下追踪尺神经和尺动脉,可切断神经和动脉表面的肌肉,随尺神经深支追入深部,了解其分支和分布。在尺神经深支的附近清理掌深弓,观察此弓由桡动脉终支和尺动脉掌深支吻合而成,寻找掌深弓向远端发出的掌心动脉,追踪其中一支至与指掌侧总动脉的连接点。清理3块骨间掌侧肌,理解它们的起止和作用。
综上操作所见,手掌部层次结构多,以掌心部为例由浅入深依次为:皮肤、浅筋膜、掌腱膜、掌浅弓、正中神经和尺神经、指浅、深屈肌腱和蚓状肌、手掌筋膜间隙、骨间掌侧筋膜,掌深弓和尺神经深支、掌骨及骨间掌侧肌十个层次结构。
9.解剖鱼际和小鱼际肌
切除鱼际肌表面的筋膜,观察居于浅层的二块鱼际肌:拇短展肌(外侧)和拇短屈肌(内侧),钝性分离浅层肌,可见到居于深层外侧(拇短展肌深面)的拇指对掌肌,在对掌肌的内侧,可见到拇收肌,位置最深(视情况可切断浅层肌肉(腱)),有二个头:横头和斜头分别起自第三掌骨和头状骨、第2、3掌骨底。前三者受正中神经支配,拇收肌由尺神经分布。
修去小鱼际肌表面的筋膜,见小指展肌和小指短屈肌分居浅层内、外侧。沿尺神经和尺动脉的深支穿入小鱼际处,钝性分离二肌相邻缘,观察居于二肌深面的小指对掌肌。掌短肌已解剖。小鱼际肌受尺神经支配(图5-17、5-18、5-24)
第六节 臂后部、前臂后部及手背
一、皮肤和浅筋膜
臂和前臂后部的皮肤较厚,但移动性很大,而手背皮肤和皮下组织较薄,有毛、内含皮脂腺,富有弹性。皮肤有张力线,无罗纹。伸指肌腱在皮下清晰可见。浅筋膜内含下列结构:
1.浅静脉
(一)头静脉和贵要静脉的属支 在前臂后面有头静脉和贵要静脉的属支,它们行向前臂前面内、外侧,分别汇入贵要静脉和头静脉。
(二)手背静脉网dorsal venous rete ofhand 由掌背静脉在手背中部互相吻合而成,多呈网状,亦有人为弓状,位于皮神经的浅面,它接受指背静脉和手深部静脉,其桡侧端与拇指的指背静脉汇合成头静脉,尺侧端与小指的的指背静脉合成贵要静脉。
2.浅淋巴管
臂和前臂后面的浅淋收管的输出管伴头静脉或贵要静脉上行,手背的浅淋巴管亦与浅静脉伴行。手背的淋巴管除收纳手背的淋巴回流外,也收纳手掌远侧的浅淋巴管网的汇入,因此,当手指或手掌感染时,手背肿胀明显,这时不能错误地在手背切开引流。
3.皮神经
臂后面有臂后皮神经和臂外侧下皮神经,前臂后面有前臂后皮神经,手背及指背有桡、尺神经的的手背支。
(一)臂后皮神经posteriorbrachialcutaneousnerve 为桡神经在腋腔中发出的细支,横过背阔肌腱,在大圆肌稍下方穿出深筋膜至臂后面、分布于三角肌附着点以下臂后面的皮肤。
(二)臂外侧下皮神经 inferior lateralbrachialcutaneousnerve 为桡神经在桡神经沟中分出的一细支,穿肱三头肌外侧头及臂外侧肌间隔至浅面,支配臂下半部外侧的皮肤。
(三)前臂后皮神经posteriorantebrachialcutaneousnerve较粗大,亦由桡神经在桡神经沟中分出,于臂外侧下份穿肱三头肌外侧头及臂外侧肌间隔,沿臂外侧间隔,沿臂外侧下降,经肱骨外上髁后方至前臂后面,分布于前臂后面直至腕关节的皮肤。
(四)桡神经手背支 为桡神经浅支的直接延续,浅支在前臂中,下1/3交界处穿出深筋膜转向手背,易名为手背支。该支向下越过前臂下端桡侧诸肌腱的表面进入手背,分支分布于手背桡侧半皮肤及桡侧两个半指背的皮肤。
(五)尺神经手背支为尺神经在腕上方的分支,在尺骨头上方穿出深筋膜,向下外进入手背,分支分布手背尺侧半皮肤及尺侧两个半指背的皮肤(图5-11)
二、深筋膜
臂后面的深筋膜包绕肱三头肌;前臂后面的深筋膜厚而坚韧,在两侧分别与尺,桡骨紧紧地连在一起。(详见本章第四节)。在桡腕关节背面,深筋膜增厚形成腕背侧韧带,又名伸肌支持带,其桡侧附于桡骨下端外侧缘,尺侧连于尺骨茎突和三角骨。腕背侧韧带向深面发出5个隔板,分别附于桡骨下端背面和尺骨头背面,使韧带与桡、尺骨下端背面形成6个管道,供伸肌腱通过。
三、臂后群肌
臂后群肌仅有一块强大的肱三头肌,受桡神经支配。肱三头肌与肱骨桡神经沟构成桡神经管(肱骨肌管)。肘关节后面的肘肌也列入臂后群肌,亦受桡神经支配。
臂部后群肌的名称、起止、作用及神经支配
| 名称 | 起点 | 止点 | 作用 | 神经支配 |
| 肱三头肌 | 长头:肩胛骨盂下粗隆 内侧头:肱骨后面(桡神经沟以下) 外侧头:肱骨后面(桡神经沟以上) |
尺骨鹰咀 | 伸肘 | 桡神经 |
| 肘 肌 | 肱骨外上髁 | 鹰咀、 尺骨背面上1/4部 | 协助伸肘 |
四、前臂后群肌
前臂后群肌共有10块,可分为浅、深二层 ,各5块。按其作用归类,其中有前臂旋后的肌肉(1块);伸展拇指的(3块);伸指的(3块);伸腕的(3块)。它们均受桡神经支配。
前臂后群肌的名称、起止、作用及神经支配
| 层次 | 名称 | 起点 | 止点 | 作用 | 神经支配 | |
| 浅层 | 外侧群 | 桡侧腕长伸肌 | 肱骨外上髁 | 第二掌骨底背面 | 伸腕、腕外展 | 桡神经 |
| 桡侧腕短伸肌 | 第三掌骨底背面 | 伸腕 | ||||
| 后群 | 指总伸肌 | 第2~5指中节和末节指骨底 | 伸腕、伸指 | |||
| 小指固有伸肌 | 小指指背腱膜 | 伸腕、伸小指 | ||||
| 尺侧腕伸肌 | 第五掌骨底 | 伸腕、腕内收 | ||||
| 层 | 上部 | 旋后肌 | 肱骨外上髁和尺骨 | 桡骨上部 | 前臂旋后 | 桡神经 |
| 下部 | 拇长展肌 | 桡、尺骨背面 | 第一掌骨底 | 外展拇指及腕关节 | ||
| 拇短伸肌 | 拇指近节指骨底 | 伸拇指掌指关节 | ||||
| 拇长伸肌 | 拇指末节指骨底 | 伸拇指 | ||||
| 示指固有伸肌 | 示指中节指骨 | 伸示指 |
五、臂和前臂后面及手背和血管
1.肱深动脉(deep brachial artery)由肱动脉发出后,与桡神经伴行入桡神经沟,此处常发出一升支与旋肱后动脉吻合。肱深动脉向下分为中副动脉和桡侧副动脉二终末支,并分支参与肘关节动脉网的构成。肱骨中部骨折时,易损折肱深动脉和桡神经(图5-25)
2.骨间后动脉posterior interosseous artery是骨间总动脉的终支之一,穿过前臂骨间膜上缘上方,经旋后肌与拇长展肌之间进入前臂背侧,伴随同名神经在浅,深两层肌肉之间下行,与骨间前动脉的分支吻合。其上部发出骨间返动脉,参与肘关节动脉网。
3.骨间前动脉anterior interosseous artery在旋前方肌上缘穿过前臂骨间膜至前臂后面,与骨间后神经下端一起通过腕背侧韧带深面的第四管下行,参与腕背动脉弓(网)的构成。在穿前臂骨间膜至前臂后面时,发出分支与骨间后动脉吻合(图5-26)。
4.桡动脉radial artery 在桡骨茎突下方,桡动脉经拇长展肌和拇短伸肌的深面至腕骨背面(鼻烟壶),下行于舟骨和大多角骨背面,穿第一骨间背侧肌二头之间入手掌深部。在腕骨前面,桡动脉发出腕背支。
5.尺动脉的腕背支由尺动脉在腕横韧带近侧缘发出,经尺侧腕屈肌腱与尺骨下端之间至腕背侧。
6.腕背动脉弓在腕骨背面,伸肌腱的深面,由桡动脉和尺动脉的腕背支以及骨间前动脉的末端连合而成,多呈弓状,也有人呈网状,由弓向远侧发出第2~4掌骨背动脉,第1掌骨背动脉由桡动脉末端发出,每条掌骨背动脉在掌骨小头附近再分为二条指背动脉,分布于相邻两指近节指背的相对缘。掌骨背动脉有穿支与掌深弓吻合(图5-28)。
7.肘关节动脉网位于肘关节周围,由桡侧副动脉、尺侧上、下副动脉(来自肱动脉),桡侧返动脉(来自桡动脉)、尺侧返动脉(来自尺动脉)和骨间返动脉(来自骨间总动脉)等分支吻合而成。肘关节动脉网对侧副循环的建立有一定意义(图5-10)。
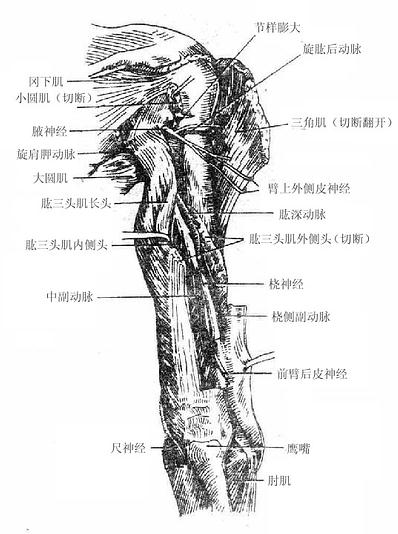
图5-25 臂后部深层结构
六、臂和前臂后面及手背深层的神经
1.桡神经radial nerve(图C5~T1)
在背阔肌下缘伴肱深动脉进入桡神经内,行径中除发出皮支外,在腋腔中发出至肱三头肌长头的肌支,在桡神经沟中发出至肱三头肌内侧头和外侧头的肌支。桡神经转至外侧,穿臂外侧肌间隔至肘前外侧沟下降,发出至肘肌的肌支,至肘关节的关节支,本干在肱骨外上髁的前面分为浅.深两终支。
2.骨间后神经posterior interosseous nerve
桡神经的深支经肘关节前面,在桡骨颈外侧穿旋后肌,进入前臂后面,易名为骨间后神经。骨间后神经的上段与骨间后动脉伴行,并发出分支至前臂后群肌,向下经浅、深层伸肌之间至腕部。

图5-27腕后区结构
桡神经是上肢后群肌的运动神经,亦是上肢后面皮肤的主要感觉神经。
3.迟神经(已于前述)。
七、解剖学鼻烟壶(窝)
位于腕和手背的桡侧面。当拇指伸并外展时,有一尖向远侧的三角形凹陷,叫做鼻烟壶(窝)。其桡侧界为拇长展肌腱和拇短伸肌腱;尺侧界为拇长伸肌腱。窝底为舟骨和大多角骨。窝内有垂直下行的桡动脉(图5-27.5-28)。
八、指背腱膜
指背腱膜由手背深筋膜的浅层向下延续与伸肌腱结合而成,此外,尚有骨间肌和蚓状肌的肌腱参与增强,其两侧附着于第2~5指第一节指骨远端背面。指背腱膜的作用是伸手背,另外,对手指的共济运动起重要作用(图5-20、5-27)。
臂和前臂后面及手背解剖步骤与方法
1.切口及翻皮瓣
在腕背侧作一横切口;自该切口中点垂直作一纵切口经手背面至中指末节;在各指根部作一横切口。臂及前臂背侧的皮肤由内侧翻向外侧(保留一附着点),手背和中指的皮肤翻向两侧。
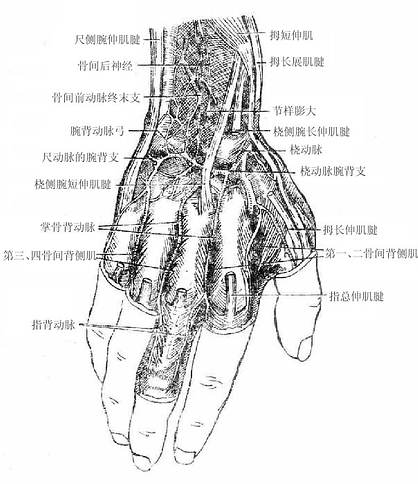
图5-28 手背深层结构
2.解剖浅结构
在大圆肌下缘稍下方寻找穿出深筋膜的臂后皮神经。于臂外侧下分的浅筋膜内寻觅臂外侧下皮神经,该支细小,寻找不到可放弃。在肱骨外上髁后方寻找前臂后皮神经,向下追踪至前臂后面,该支是前臂后面的感觉神经。在尺骨头上方的外侧寻找尺神经手背支,向下追踪至手背。桡神经的手背支为桡神经浅支的直接延续,在前臂中、下1/3交界处穿出深筋膜转向前臂后面,在前臂下份外侧寻找该支,亦可从前臂前面的外侧找到该神经。向下追踪至手背。观察手背静脉网或静脉弓,它位于皮神经的浅面,其桡侧与拇指指背静脉合成头静脉,尺侧与小指指背静脉合成贵要静脉。
3.观察深筋膜
去除浅筋膜显露深筋膜。臂部的深筋膜包绕肱三头肌并形成内、外侧肌间隔。前臂后面的深筋膜包绕前臂后群肌并紧密贴附于尺、桡骨。观察腕背侧韧带的形成及各肌腱通过的管道(暂不解剖)。
4.解剖和观察臂后群肌及血管、神经
去除臂后面的深筋膜,暴露肱三头肌,保留与尺神经伴行的尺侧上副动脉。先辨认肱三头肌长头,于长头的外侧是肱三头肌的外侧头,而内侧头位于长头的内侧(桡神经沟以下骨面),分别清理修洁筋膜。在腋腔中找出已解剖出的桡神经,它与肱深动脉伴行,用钝镊顺桡神经走行方向插入,验证肱骨肌管,它由外侧头复于桡神经沟表面形成。切断外侧头并翻向两侧,显露桡神经沟及沟内行走的血管神经,观察桡神经在入沟前发支至肱三头肌长头,在沟内发支至内、外侧头,向外下穿外侧肌间隔入臂前区。清理肱三头肌的止点,体会其作用。清理肘肌观察其形状,起止情况。
5.解剖前臂后群肌及血管、神经
在腕背侧韧带的近侧横切深筋膜;在前臂后面中线垂直切开深筋膜并翻向两侧,去除各肌表面的深筋膜。先清理位于前臂后面外上方的旋后肌,在该肌后面中部稍下方寻找骨间后神经,在旋后肌下缘与拇长展肌之间寻觅骨间后动脉。血管和神经伴行于浅、深层肌之间,可将指伸总肌牵向尺侧,桡侧腕长、短伸肌牵向桡侧观察血管神经的伴行情况。最后清理辨认后群各肌,如辨认不清可留待打开腕背侧韧带和解剖手背时再弄清。
6.解剖手背的深结构
查看鼻烟壶的边界及桡动脉在手背的行径。先结合活体找出该壶的位置、边界及窝内的结构,可用指尖触摸窝内桡动脉的搏动,然后在尸体上验证。在腕背侧韧带远端作一横切,去除手背深筋膜。手背深筋膜浅层较厚,它与伸肌腱结合,共同形成手背腱膜,其两侧附于第2~5掌骨。手背腱膜至指背面延续为指背腱膜。在伸肌腱的深面观察有无手背动脉弓的形成。手背深筋膜的深层即复于骨间背侧肌和掌骨表面。手背的皮下组织、手背腱膜和手背深筋膜的深层三层间,形成有两个筋膜间隙(皮下间隙和腱膜下间隙),感染时可相扩散,致使整个手背肿胀。观察四块骨间背侧肌,搞清其起止和作用以及神经支配。
7.解剖腕背侧韧带
复认前臂后群各肌,仔细观察腕背侧韧带向深面发出的5个隔板而形成6个骨性纤维管,供伸肌腱通过。各肌腱的表面都包以滑膜鞘,有的包裹一条肌腱,有的几条肌腱共同包裹在一个滑膜鞘内。各骨性纤维管通过的肌腱由桡侧向尺侧依次是:第一管:拇长展肌腱和拇短伸肌腱;第二管:桡侧腕长伸肌腱和桡侧腕短伸肌腱;第三管:拇长伸肌腱;第四管:指总伸肌腱和示指固有伸肌腱;第五管:小指固有伸肌腱;第六管:尺侧腕伸肌腱。在腕背沿上述各肌腱分别切开腕背侧韧带。验证各肌腱通行的管道,分别追踪各肌腱至止点(图5-26、5-27)。
第七节 上肢总结
运动上肢的肌肉包括运动上肢带关节的肌肉和游离上肢关节的肌肉,前者包括胸锁关节和肩锁关节,凡是跨越这两个关节的肌肉具有运动作用,如斜方肌、菱形肌、肩胛提肌、肩部周围的肌肉以及锁骨下肌和前锯肌等。胸锁关节可沿矢状轴、冠状轴和垂直轴三个运动轴进行运动。是上肢与躯干连接的唯一关节,肩锁关节属平面关节,可作上、下、前、后和旋转运动,这两个关节的活动度均较小。但由于它们的存在,尤其是锁骨支撑肩部向后外方向,大大地扩大了游离上肢的活动范围。下面仅归纳运动游离上肢关节的肌肉。
一、运动游离上肢各主要关节的肌肉
1.运动肩关节的肌肉
肩关节属于球窝关节,能作多轴性灵活运动,同下肢髋关节比较,肩关节的运动幅度较大,但稳固性差。
(一)屈:从肩关节冠状轴前方跨过的肌肉具有屈肩关节的作用。重要的肌肉有喙肱肌、三角肌前部纤维、胸大肌锁骨部和肱二头肌短头。前屈的运动范围约70°。
(二)伸:从肩关节冠状轴后方跨过的肌肉具有伸的作用。主要的肌肉有背阔肌、三角肌后部纤维和肱三头肌长头。后伸时,由于受到关节囊前臂及肱骨头与喙突相接触的限制,故运动范围小于屈的范围,约为60°。
(三)内收:从贯肱骨头的矢状轴下方跨过的肌肉能使肩关节内收,主要的肌肉有胸大肌、背阔肌和肩胛下肌。内收时,由于肱骨头滑向关节窝的上方而受到躯干的阻碍,其运动范围很小,约为20°。
(四)外展:从矢状轴上方跨过的肌肉,可使肩关节外展,主要的外展肌有三角肌(中部纤维)和冈上肌,当肩关节旋外时,肱二头肌长头也参与外展。肩关节外展时肱骨头滑向关节窝的下方,所以运动范围较大,约90°。
(五)旋内:沿贯穿于肱骨头中心与肱骨小头中心之间的垂直轴,上臂可作旋内和旋外运动。凡由内(起点)向外(止点)从垂直轴前方跨过的肌肉具有旋内作用。旋内的肌肉有背阔肌、胸大肌、肩胛下肌和三角肌前部纤维。旋内时,肱骨头在关节盂内向后滑动,肱骨大结节和肱骨体向前方转动。
(六)旋外:从垂直轴后方跨过的肌肉有旋外作用。旋外的肌肉有冈下肌和小圆肌。旋外时,肱骨头在关节盂内向前滑动,肱骨大结节和肱骨体向后方转动。当上肢垂直时,旋转运动的范围最大,可达120°。
2.运动肘关节的肌肉
肘关节为蜗状关节,主要进行屈运动,与下肢的膝关节相当。
(一)屈:主要的屈肌有肱肌、肱二头肌和肱桡肌,其中肱二头肌的作用最强。
(二)伸:使肘关节伸的肌肉主要是肱三头肌,肘肌伸肘的力量很弱。
当肘关节屈曲时,受上臂的限制,而后伸时,受关节前面的关节囊和肌肉的限制,屈伸运动范围约140°。
3.运动前臂的肌肉
桡尺近侧和远侧关节是联合关节,属于车轴关节的类型,可使前臂作旋转运动,旋前的肌肉有旋前圆肌和旋前方肌,旋后的肌肉和旋后肌、肱二头肌和肱桡肌。当上臂固定时,旋转运动的范围为180°,连同肩关节的旋转,上肢旋转范围可达300°以上。
4.运动手关节的肌肉
手关节与下肢的足关节相当,小型关节较多,下面仅综述桡腕关节和腕骨间关节的运动。手部的运动是由于这两个关节沿两个运动轴(冠状轴和矢状轴)共同进行运动的结果。
(一)屈:凡是跨越冠状轴前方的肌肉有伸腕的作用。主要的肌肉有指浅、深屈肌、掌长肌,桡侧腕屈肌和尺侧腕屈肌。
(二)伸:从冠状轴后方经过的肌肉有伸腕的作用。重要的肌肉有指总伸肌,桡侧腕长,短伸肌和尺侧腕伸肌。
(三)内收:跨过矢状轴内方的肌肉有内收的作用,主要的肌肉有尺侧腕屈肌和尺侧腕伸肌。
(四)外展:从矢状轴外方跨越的肌肉具有外展的作用,主要的肌肉有桡侧腕长,短伸肌和桡侧腕屈肌。
上述两个关节沿冠状轴(桡腕关节为横贯舟、月骨之间;腕骨间关节通过舟骨与头状骨之间)上作屈伸运动,屈的范围为60-70°,由于掌侧的韧带比背侧的强,伸的范围小,约45°,在矢状轴(纵贯头状骨)上作内收与外展运动,内收的运动范围约40°,外展的范围仅为20°。桡腕关节屈腕运动范围大,而腕骨间关节则伸腕的幅度较大。
5.手肌
手肌的体形小,数目多,可分为三群;中间群和内、外侧群。中间群为蚓状肌和骨间肌,骨间肌分为骨间掌侧肌和骨间背侧肌,蚓状肌的作用是屈掌指关节和伸指间关节。骨间掌侧肌的作用是使手指内收,而骨间背侧肌的作用使手指外展(手指的收展以中指为中线)。内侧群的肌肉主要是运动小指的,而外侧群的肌肉则主要是运动拇指的。拇指运动的肌肉较多,除了外侧群肌肉外,还有前臂至拇指的屈拇指和伸拇指的肌肉。拇指腕掌关节为鞍状关节,有两个运动轴:冠状轴和矢状轴,在横贯第一掌骨底的冠状轴上作屈伸运动,沿纵贯大多角骨的矢状轴作收展运动,此外,还可作环转运动。拇指的对掌运动发生在第一腕掌关节,对掌运动是一个复杂而连续运动,先是第一掌骨外展,继而旋内和屈曲,使拇指与其它四指的掌面接触。
二、上肢骨不同部位骨折移位的解剖基础
运动各个关节的各组肌肉,既相互配合,又在配合中相互对抗,对抗的目的在于稳定关节和骨骼,而配合的目的在于使某一肌群更好地发挥作用。如某一肌群瘫痪或骨折时,这个关节的各组运动肌群间的协同和对抗作用将发生改变,从而引起畸形或骨折断端移位。
1.肱骨外科颈骨折:骨折线常见于肱骨大、小结节与胸大肌及背阔肌止点之间,骨折的上端呈外展外旋位,这是由冈上肌(外展)、冈下肌和小圆肌(外旋)作用的结果;下断端由于胸大肌、背阔肌及大圆肌的作用内收,再由于三角肌、肱二头肌和肱三头肌的作用而向上移位(图5-29)。
2.三角肌止点以上肱骨干骨折:上断端因胸大肌、背阔肌及大圆肌的作用而内收;下断端因三角肌的作用而向上移位。
3.三角肌止点以下骨折:上断端因三角肌,喙肱肌和冈上肌的作用而外展:远侧断端则因肱二头肌及肱三头肌的作用而向内上移位(图5-30)。
4.桡骨干旋前圆肌止点以上骨折:上断端因肱二头肌及旋后肌的作用使其向后呈外旋位;远侧断端因旋前圆肌和旋前方肌的作用而呈旋前位。
5.桡骨干旋前圆肌止点以下骨折:近断端因旋前圆肌和旋后肌的作用而位于中位,远断端则因旋前肌的作用呈旋前位(图5-31)。
6.桡骨远端骨折:又称为Colles氏骨折,骨折线靠近关节面(3厘米内),近侧断端因旋前方肌的作用向前移位,远断端因外力及肱桡肌的作用向后及向桡侧移位,同时,手偏向桡侧,侧观呈“银叉”式畸形。
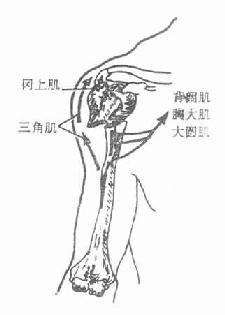
图5-29肱骨外科颈骨折
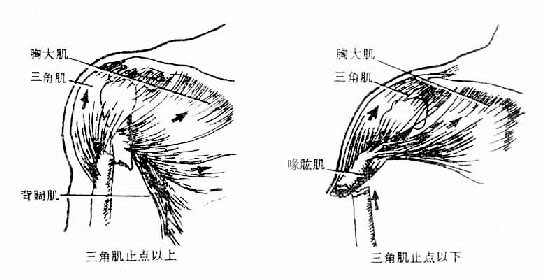
图5-30 肱骨三角肌止点上、下骨折
三、上肢的动脉

四、上肢的静脉
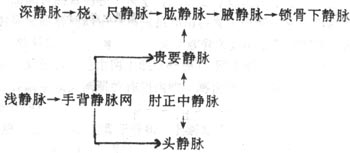
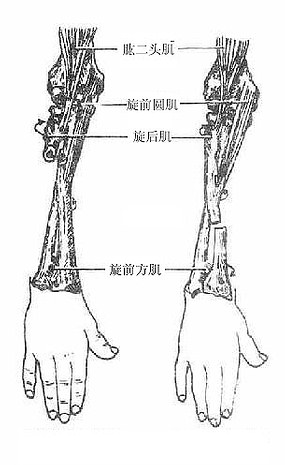
图5-31 桡骨干骨折
五、上肢的淋巴回流
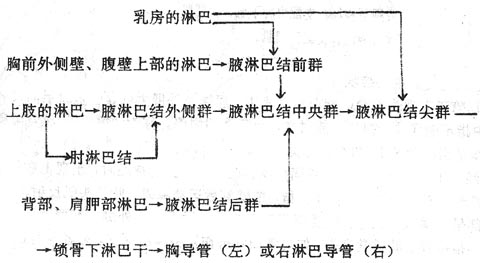
→背部、肩胛部淋巴→胸导管(左)或右淋巴导管(右)
六、上肢的神经

七、上肢重要神经损伤后的主要症状
1.正中神经:运动障碍表现为前臂的旋前运动丧失,屈腕及外展力弱,屈腕时手向尺侧倾斜、拇指、食指和中指不能屈曲,拇指不能对掌,鱼际萎缩塌陷,称为“猿手”。感觉障碍表现为手掌桡侧和手指掌面桡侧7/10的皮肤感觉丧失。
2.桡神经:桡神经在不同的部位损伤有不同症状,在腋部伤及桡神经时,出现上肢伸肌和前臂旋后肌瘫痪,表现为不能伸肘、伸腕和伸指,前臂旋后运动障碍,肱三头肌反射消失,腕部和手指屈曲。手部呈“垂腕”状态。感觉障碍表现为臂部后面及下外侧、前臂背面,手背桡侧半和桡侧2个半指指背皮肤感觉丧失。如桡骨颈骨折伤及桡神经深支,患者伸肘正常,臂部无感觉障碍,仅出现腕及手的上述症状。
3.尺神经:尺神经在肘以上受损伤后表现为:屈腕力强,手不能向尺侧屈曲、拇指不能内收,小鱼际肌、第3、4蚓状肌及全部骨间肌瘫痪,并发生显著萎缩,小指和环指的指关节弯曲,不能伸直,而这两指掌指关节不能屈,呈过度伸直状态,各手指不能内收和外展,呈“抓状手”。感觉障碍表现为手掌面尺侧3/10,手背面和手指背面尺侧1/2的感觉障碍(图5-21、5-33、5-34)。
1.垂腕(桡神经);2 .“爪形手”(尺神经);3.正中神经损伤时的手形;4.“猿手”(正中神经与尺神经合并损伤)
图5-32桡、尺、正中神经损伤后的手形
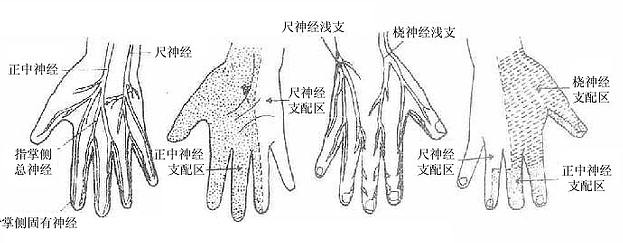
图5-33 手皮肤的神经分布
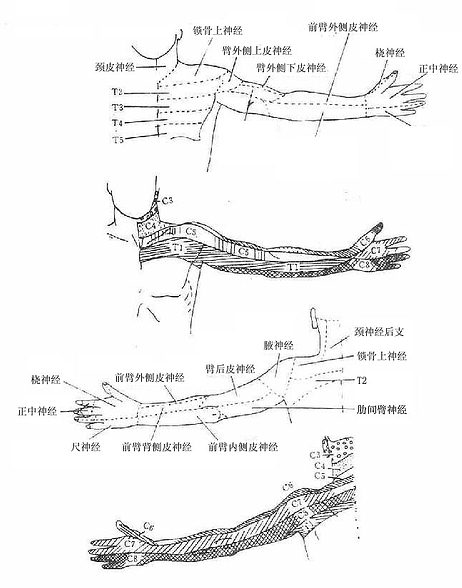
图5-34上肢皮神经分布区及皮肤的节段性神经分布
第六章 颈部
第一节 概述
颈部介于头部、胸部和上肢之间。颈部后方以颈椎为界,与项部分隔。颈部由前方的舌骨上、下肌群,外侧的胸锁乳突肌,后方(即颈椎的前方)的椎前肌和斜角肌群围成。
颈腔内容纳呼吸道和消化道的颈段及其两侧的大血管、神经和淋巴结等。颈根部还有胸膜顶及肺尖等自胸廓上口突入。这些结构间有疏松结缔组织填充,并于肌肉、器官与血管、神经周围形成筋膜和筋膜间隙。
一、境界
上界为头部的下界,即下颌骨下缘、下颌角、乳突尖。
下界为胸部和上肢的上界,即胸骨颈静脉切迹、胸锁关节、锁骨上缘和肩峰。
两侧以斜方肌前缘和脊柱颈段前方与项部分界。
二、体表标志(图6-1)
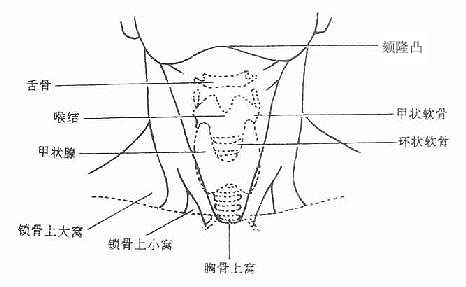
图6-1 颈部的体表标志
1.胸骨上窝 为位于颈静脉切迹上方的凹陷,常利用此窝触诊气管,以判断气管的位置是否居于正中。
2.锁骨上大窝 位于锁骨中1/3上方。窝底可触及锁骨下动脉搏动及第一肋骨。
3.胸锁乳突肌 是颈部分区的重要标志,其前、后缘明显,起始端的二头之间为锁骨上小窝。
4.颈动脉结节 即第六颈椎横突前结节。颈总动脉越过其前方。在胸锁乳突肌前缘,平环状软骨处向后加压,可阻断颈总动脉的血流。
5.舌骨 双目平视时,舌骨体平颏隆凸下缘,其后方适对第3颈椎,体的两侧可摸到舌骨大角。
6.甲状软骨 位于舌骨下方,其上缘平面对第4颈椎,前面正中线有喉结,男性突出,女性不显著。
7.环状软骨 位于喉结下方,环状软骨弓平第6颈椎横突,此软骨可作为计数气管环的标志。
第二节 颈部层次
一、颈部浅结构
1.皮肤
颈部的皮肤较薄,活动性较大,横纹明显,手术时,宜作横切口,以利愈合。
2.浅筋膜
颈部的浅筋膜一般较薄,含有少量脂肪,在颈前部和颈外侧部浅筋膜内含有颈阔肌。浅筋膜内还有浅静脉、浅淋巴结和皮神经,均位于颈阔肌的深面。
(一)颈阔肌platysma(图6-2)为阔而薄的肌片,起于胸大肌上部和三角肌表面的筋膜,向上行,前部肌纤维附于下颌下缘。后外侧部纤维越过下颌骨下缘延至面部,与口角的肌肉纤维交织。前部纤维在颏下方与对侧颈阔肌纤维交织,而越往下两侧肌间的距离越远。颈阔肌变异较大,可一侧或双侧缺如。收缩时,颈部皮肤出现斜行皱纹。其前部纤维可协助降下颌,后份纤维可牵下唇和口角向下。颈阔肌受面神经颈支及颈丛皮支支配。
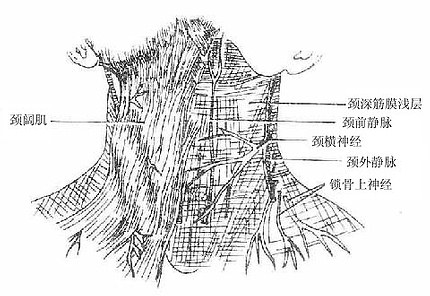
图6-2 颈阔肌及颈部浅层结构
(二)颈部浅静脉
(1)颈外静脉externaljugularvein(图6-3、4)为颈部最大的静脉,它由前、后支合成。前支是面后静脉的后支;后支由枕静脉与耳后静脉合成。两支在下颌角处汇合,沿胸锁乳突肌浅面行向外下方,在距锁骨中点上方2.5厘米处,穿过深筋膜注入锁骨下静脉。穿入处深筋膜与静脉壁愈着,当静脉损伤时,管腔不能闭合,易发生气栓。颈外静脉末端,通常只有一对瓣膜,不能完全阻止血液倒流,故当上腔静脉回流受阻,静脉压升高时,可使颈外静脉怒张。
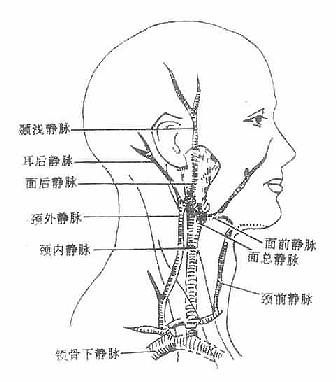
图6-3 颈部浅静脉
(2)颈前静脉anteriorjugularvein(图6-2、3、4)起自颏下部,沿正中线两侧下降,进入胸骨上间隙内,呈直角转向外侧,经胸锁乳突肌深面,注入颈外静脉,偶有注入锁骨下静脉或无名静脉者。在胸骨上间隙内,两侧颈前静脉间常有横吻合支相连,称颈静脉弓,颈前静脉无瓣膜,离心脏距离较近,受胸腔负压影响较大,故于颈部手术(如甲状腺手术,气管切开术等)时,需注意防止空气吸入静脉。颈前静脉有时只一条,其位置居于中线。
(三)颈浅淋巴结 superficial cervicallymphnodes(图6-5) 沿颈外静脉排列,收纳外耳部份、腮腺区下部和下颌角等区域的浅淋巴管,其输出管注入颈深淋巴结。
(四)颈部皮神经 包括颈丛发出的皮支和面神经的颈支两种。
(1)颈丛的皮支于胸锁乳突肌后缘中点处穿出颈深筋膜浅层分布于皮下(图6-2、4)
ⅰ枕小神经lesseroccipital nerve沿胸锁乳突肌后缘上行,分布于枕部皮肤。
ii耳大神经greatauricular nerve 绕胸锁乳突肌浅面向前上方行,分布于耳廓及其周围的皮肤。该神经较粗大,受麻疯杆菌侵犯时经皮肤可触及。
iii颈横神经transversecutaneous nerve of neck经胸锁乳突肌浅面横行向前,呈扇形分支,分布于颈前部皮肤。
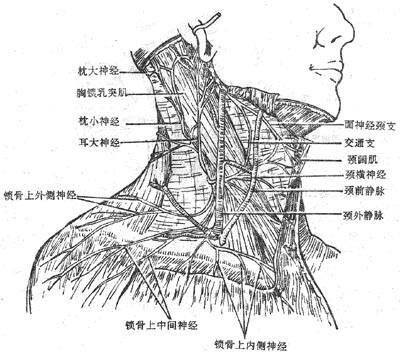
图6-4 颈丛皮支
iv锁骨上神经supraclavicular nerves行向下外,分为前、中、后数支,分布于颈前外侧部、胸前壁第2肋以上及肩部皮肤。
(2)面神经颈支cervical branch of facial nerve从腮腺下端穿出,行向前下方,分布于颈阔肌,为该肌的运动神经。腮腺手术时,面神经颈支可作为寻找面神经主干的标志之一。
二、颈部浅层肌
1.胸锁乳突肌sternocleidomastoid( 图6-6) 以两头分别起于胸骨柄和锁骨的胸骨端,合成一个肌腹,斜行向外上方,止于乳突和枕骨上项线的外侧部。一侧收缩时,可使头倾向同侧面部转向对侧;两侧同时收缩,可使头后仰,并可屈颈。受副神经和第2、3颈神经前支的分支支配。
2.舌骨上肌群和舌骨下肌群(图6-6)舌骨上肌群位于舌骨下颌骨、颞骨茎突、乳突之间,主要为封闭口底的肌肉,由浅面的二腹肌和茎突舌骨肌;深面的下颌舌骨肌和颏舌骨肌组成。舌骨下肌群为位于中线两侧的扁条肌,浅层为并列的胸骨舌骨肌和肩胛舌骨肌;深层为上、下相续的胸骨甲状肌和甲状舌骨肌。它们的具体起止见表6-1:
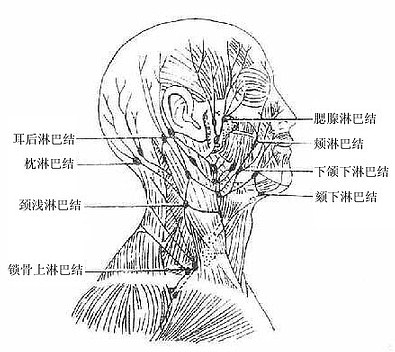
图6-5 颈淋巴结浅群
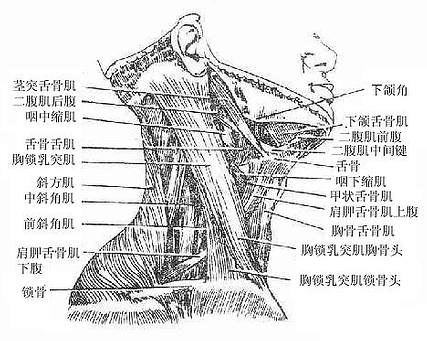
图6-6 颈部肌
表6-1舌骨上、下肌群各肌的名称、起止点、作用及神经支配
| 肌群 | 名称 | 起点 | 止点 | 作用 | 神经支配 |
| 骨上肌群 | 二腹肌 | 乳突切迹 | 下颌骨二腹肌窝 | 拉下颌骨向下,上提舌骨 | 三叉神经(前腹) 面神经(后腹) |
| 茎突舌骨肌 | 茎突根部 | 舌骨大角基部 | 拉舌骨向后上 | 面神经 | |
| 下颌舌骨肌 | 下颌骨内面颌舌线 | 舌骨体 | 拉舌骨向前上 | 三叉神经 | |
| 颏舌骨肌 | 下颌骨颏棘 | 舌骨体 | 拉舌骨向上 | 舌下神经 | |
| 骨下肌群 | 胸骨舌骨肌 | 胸骨柄和锁骨内侧端后面 | 舌骨体内侧半 | 下拉舌骨 | 颈袢(颈1-3) |
| 肩胛舌骨肌 | 肩胛骨上缘和肩胛横韧带 | 舌骨体外侧半 | 下拉舌骨 | 颈袢(颈1-3) | |
| 胸骨甲状肌 | 胸骨柄和第一肋骨后面 | 甲状软骨板斜线 | 下拉甲状软骨 | 颈袢(颈1-3) | |
| 甲状舌骨肌 | 甲状软骨板斜线 | 舌骨侧面 | 下拉舌骨 | 颈1-2神经前支 |
三、颈深筋膜及筋膜间隙
颈部的深筋膜位于浅筋膜及颈阔肌的深面,包绕颈部的肌肉、血管、神经和脏器,形成浅、中、深三层。颈部器官借致密的筋膜互相分隔,筋膜之间有由疏松结缔组织充填的间隙,称筋膜间隙。(图6-7、8)。
1.浅层
颈深筋膜的浅层 又称套层,环绕颈部。后部附着于项韧带及颈椎棘突,向外侧再转向前方,依次包绕斜方肌、胸锁乳突肌后,被覆于舌骨下肌群表面至正中线与对侧者愈合,构成颈白线。
浅层筋膜上方附着于枕骨上项线及乳突,向前包绕腮腺形成腮腺鞘;继而在下颌骨下方,分为两层,包绕下颌下腺,附着于下颌骨,形成下颌下腺鞘。
浅层筋膜下方附着于肩峰、锁骨及胸骨柄。在颈静脉切迹上方,分为浅、深两层,分别附着于切迹前、后缘,两者之间的间隙称胸骨上间隙,含有颈静脉弓及淋巴结。
2.内脏筋膜即颈深筋膜中层
又称气管前筋膜,可分为脏层和壁层。脏层薄而疏松包绕颈部器官,如喉、气管、甲状腺、咽和食管,包绕甲状腺的部分构成甲状腺假被囊。壁层较致密,位于颈部器官的前面,贴于舌骨下肌群的后面,向两侧形成颈动脉鞘,包绕颈总动脉、颈内静脉和迷走神经。脏、壁二层之间形成气管前间隙,内含疏松结缔组织,左、右甲状腺下静脉构成的甲状腺奇静脉丛,位于间隙内。在幼儿的气管前间隙的下段有胸腺上部,向下通上纵隔前部。因此,颈部气管前间隙有感染或出血时,可沿此间隙向下到达前纵隔。前纵隔如有气肿亦可沿此间隙上延到颈部。
3.椎前筋膜
即颈部深筋膜深层,覆被椎前肌、前、中斜角肌、肩胛提肌、臂丛及锁骨下血管,构成颈外侧三角的底,并向外下方伸展,包绕锁骨下动、静脉及臂丛与腋鞘相续。向上附着于颅底,向下与脊柱的前纵韧带融合。椎前筋膜与咽后壁之间为咽后间隙。此间隙的脓肿,可向咽腔膨出,患者可出现吞咽和发音困难。感染时可向下延至后纵隔。椎前筋膜与脊柱颈部之间有椎前间隙,颈椎结核的脓肿,脓液多积于此间隙内,也可顺此间隙向下蔓延至后纵隔,或向两侧扩散至颈侧部,或穿破椎前筋膜至咽后间隙。
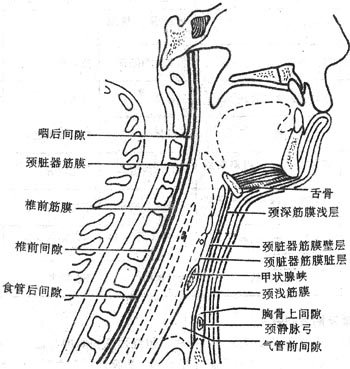
图6-7颈筋膜及颈筋膜间隙(正中矢状切面)
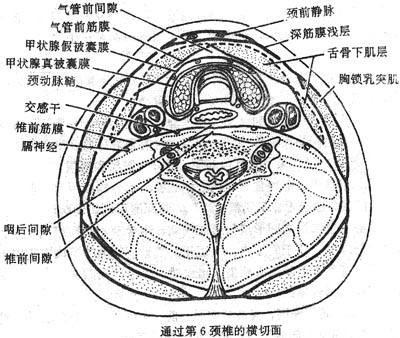
图6-8颈筋膜及颈筋膜间隙(横切面)
4.颈动脉鞘carotid sheath
颈动脉鞘为内脏筋膜在颈部大血管周围增厚形成,内部包绕着颈总动脉和颈内动脉、颈内静脉、迷走神经。该鞘上达颅底,下至纵隔,周围以疏松结缔组织与颈部深筋膜浅层及椎前筋膜相连续。
四、颈部的分区
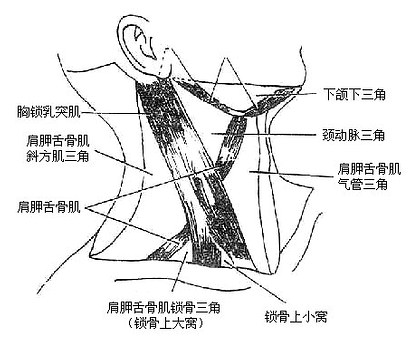
图6-9 颈部分区
颈部以胸锁乳突肌为标志划分为三区,即颈前区、胸锁乳突肌区和颈外侧区。颈前区的境界是胸锁乳突肌前缘、前正中线和下颌骨下缘,呈尖向下、底朝上的三角形,故又名颈前三角。颈前区又可分为下列四个小(三角)区,即由二腹肌前后腹和下颌骨下缘围成的下颌下三角,容纳下颌下腺;由左、右二腹肌前腹和舌骨体围成的颏下三角;由胸锁乳突肌前缘、颈前正中线和肩胛舌骨肌上腹围成的肩胛舌骨肌气管三角(即肌三角),内有甲状腺和气管等;由胸锁乳突肌前缘、肩胛舌骨肌上腹和二腹肌后腹围成的颈动脉三角,内有颈总动脉、颈内动脉、颈外动脉及其分支。颈外侧区的边界是胸锁乳突肌后缘、斜方肌前缘和锁骨,是一个底朝下、尖向上的三角形,又名颈外侧三角。颈外侧区可分为二个小(三角)区,即以斜行的肩胛舌骨肌下腹划分为上方的枕三角和下方的肩胛舌骨肌锁骨三角(锁骨上大窝)。枕三角内有副神经从中点向外下方斜过。肩胛舌骨肌锁骨三角的深部有锁骨下动脉越过,并有肺尖和胸膜顶自胸腔突入(图6-9)。
颈部层次的解剖步骤与方法
1.切口和翻皮瓣
(一)用木枕将肩垫高,或将头部垂于操作台边缘下方,头尽量后仰,伸展颈部。
(二)自颏下至胸骨柄上缘沿前正中线作一纵切口。
(三)自纵切口上端沿下颌骨体下缘向外后方,经下颌角和耳廓下方,延至乳突根部,作一横切口。自纵切口下端向外侧,沿锁骨再做一横切口至肩部。
(四)将皮自中线向两侧翻开,至斜方肌前缘为止。切皮和剥离皮瓣时,均需注意颈部皮肤较薄,切勿过深,以免损伤颈阔肌。
2.分离颈阔肌
清理并观察颈阔肌的纤维方向、厚薄及起止。然后将该肌自起点处翻起,向上轻轻剥离,翻至下颌骨体下缘为止。游离颈阔肌时,勿伤及其深面的皮神经及浅静脉等结构,并注意观察面神经颈支至颈阔肌的分布情况,保留其分支。
3.分离颈部浅静脉
在胸锁乳突肌浅面,分离颈外静脉,向上追踪至下颌角,向下追踪观察其穿过深筋膜处。并沿颈外静脉寻找颈浅淋巴结,观察后摘除之。
在颈前正中线两侧,寻找颈前静脉,观察其走行及汇入。用刀柄探查胸骨上间隙的范围及内容。
4.分离颈丛的皮神经
在胸锁乳突肌后缘中点附近,寻找呈辐射状排列的枕小神经、耳大神经、颈横神经及锁骨上神经等浅出处。再沿各支神经向周围剥离,观察它们的分布范围,在暴露枕小神经时,注意勿损伤深面的副神经。
5.解剖颈筋膜浅层及颈部浅层肌
保留浅静脉和皮神经,去除浅筋膜,观察颈筋膜浅层(套层),包绕胸锁乳突肌,向后外方覆盖颈外侧区的情况,向前覆于舌骨下肌群的前面、至正中线形成颈白线的情况。
分离胸锁乳突肌,观察其起止,并体会其作用;分离舌骨下肌群,浅层为并列的肩胛舌骨肌(外侧)和胸骨舌骨肌(内侧);深层为上下排列的胸骨甲状肌和甲状舌骨肌。
6.逐个辨认颈前区和颈外侧区各三角的名称和境界。
第三节 颈前区 (颈前三角)
一、颏下三角
颏下三角为两侧二腹肌前腹所复盖的区域,其深面为下颌舌骨肌及其筋膜,下颌舌骨肌深面为颏舌骨肌。三角内有数个小淋巴结,叫颏下淋巴结submentallymph nodes位于下颌舌骨肌的浅面,收纳颏部、下唇内侧部、舌尖、下切牙及口腔底部的淋巴,其输出管注入下颌下淋巴结和颈深淋巴结(图6-9、10)。
二、下颌下三角
为二腹肌前、后腹与下颌骨下缘所围成,底由下颌舌骨肌、舌骨舌肌及咽上缩肌等构成。此区颈深筋膜的浅层,下方附着于舌骨,向上分为浅、深两层,包绕下颌下腺,形成下颌下腺鞘(图6-9、10)。
1.下颌下腺submandibular gland 是口腔三大唾液腺之一。腺体与鞘之间连有疏松结缔组织,易于分离。腺体的浅面,上部与下颌骨体内侧面的下颌下腺窝及翼内肌下部邻接;下部越过下颌骨体下缘,为下颌下腺鞘所包被。腺体深面与下颌舌骨肌、舌骨舌肌等相邻。下颌下腺可分为浅、深两部,浅部较大,位于下颌舌骨肌浅面;深部位于下颌舌骨肌的深面,浅、深两部在下颌舌骨肌的后缘相续。下颌下腺管由腺体深部向内面的前端发出,行向前上方,经舌神经和舌下腺深面,开口于口底粘膜的舌下肉阜。
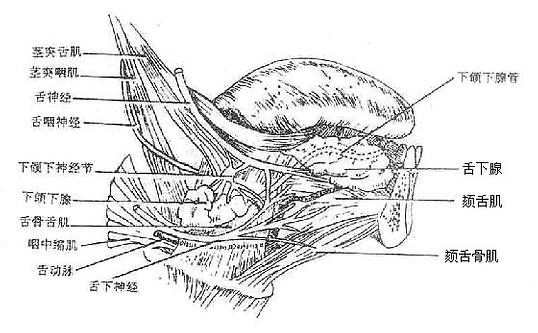
图6-10 下颌下三角内容
2.下颌下淋巴结submandibular lymph nodes 3-6个,主要位于下颌下腺鞘内,下颌下腺和下颌骨下缘之间,其中有两个淋巴结紧贴面动脉,手术时可作为寻找面动脉的标志。此群淋巴结收纳面部、口腔、下颌下腺及舌下腺等处的淋巴,其输出管注入颈深上淋巴结。
在此区内还有面前静脉、面动脉及舌下神经(见本节后述)以及舌神经、下颌下神经节(详见头部)。
三、颈动脉三角
三角肌有颈总动脉及其分支、颈内静脉及其属支、迷走神经、舌下神经、颈袢及颈部交感干等重要结构。(6-11)
1.颈动脉鞘
(图6-8)
颈动脉鞘包绕着的颈总动脉和颈内动脉(位于前内侧)、颈内静脉(位于前外侧)、迷走神经(居于二者的后方)。
2.颈深淋巴结deep cervical lymph nodes
(图6-12)
颈深淋巴结数量较多,沿颈内静脉排列,上自颅底,下达颈根部,此群淋巴结直接或间接接受头颈诸淋巴结的输出管和颈部一些器官的淋巴官,其输出管集合成颈干jugulartrunk,伴颈内静脉下行,左颈干注入胸导管,右颈干汇入右淋巴导管。
颈深淋巴结群,以肩胛舌骨肌和颈内静脉的交叉点为界又可分为上、下两群。
(一)颈深上淋巴结: 收纳颈浅部、腮腺、下颌下、颏下等淋巴结群的输出管,即头部的淋巴最后均直接或间隙地注入颈深上淋巴结。此外,咽、喉、食管、气管和腭扁桃体的淋巴管亦注入颈深上淋巴结。颈深上淋巴结的输出管汇入颈深下淋巴结或直接合成颈淋巴干。此群中最上方的淋巴结位于鼻咽部后方的咽后间隙内,叫咽后淋巴结,是鼻咽癌转移的首先侵及点。另外有一较大的淋巴结,位于二腹肌后腹、面前静脉和颈内静脉之间,叫做颈内静脉二腹肌淋巴结(角淋巴结),此群淋巴结接受舌根、鼻咽部、腭扁桃体等处的淋巴,鼻咽癌转移时,也较先被累及,引结肿大时,可在下颌角下方,胸锁乳突肌前缘触及。另一较大的淋巴结,在肩胛舌骨肌与颈内静脉交叉处附近,称颈内静脉肩胛舌骨肌淋巴结,此结接受舌尖的淋巴,舌癌时常侵及该淋巴结。
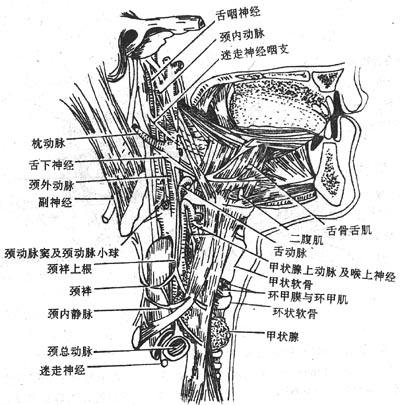
图6-11 颈动脉三角内容
(二)颈深下淋巴结位于颈内静脉下段周围,并向外伸展达锁骨上三角(锁骨上大窝),沿臂丛和锁骨下血管排列。颈深下淋巴结除收纳颈深上淋巴结及气管的部分淋巴结的输出管外,还收集头颈部的淋巴。此外胸壁上部和乳腺上部的淋巴管也可达此群淋巴结。沿锁骨下动脉排列的淋巴结称锁骨上淋巴结,肺癌时可转移到此群淋巴结,胃癌或食管癌患者可经胸导管逆流转移到左侧锁骨上淋巴结。
3.颈总动脉common carotid artery
(图6-11、13)
头颈部的动脉干,右侧者发自头臂干;左侧者直接起于主动脉弓。两侧的颈总动脉均经过胸锁关节后方向上,位于斜角肌与颈长肌前方,内侧邻食管、喉、气管和甲状腺,外侧有颈内静脉伴行,后外方有迷走神经。颈总动脉下段前方有胸锁乳突肌和舌骨下肌群遮盖,上端进入颈动脉三角,在甲状软骨上缘平面分为颈内和颈外动脉。颈总动脉在颈动脉三角内,位置较浅表,前方仅有颈深筋膜浅层、颈浅筋膜和颈阔肌覆盖,可触及动脉搏动。结扎颈总动脉在此三角或在肩胛舌骨肌上腹上方处(无重要结构)进行。颈总动脉结扎后,头颈部的血液供给,主要依靠两侧颈外动脉的吻合支或由对侧颈内动脉经脑部血管分流而来。颈总动脉经过第六颈椎横突前方上行,可于该处压迫颈总动脉达到暂时止血或作某此试验之用。颈总动脉的体表投影为胸锁关节至下颌角与乳突尖连线中点之间的连线。颈总动脉分为颈内动脉和颈外动脉处,有两个重要结构:
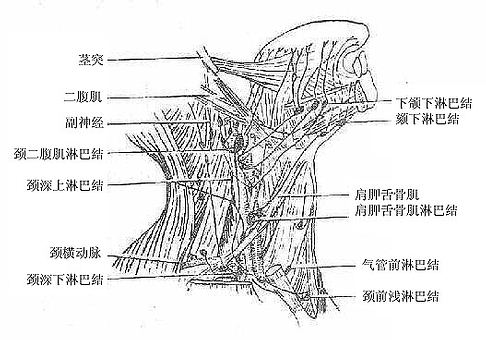
图6-12 颈深淋巴结群
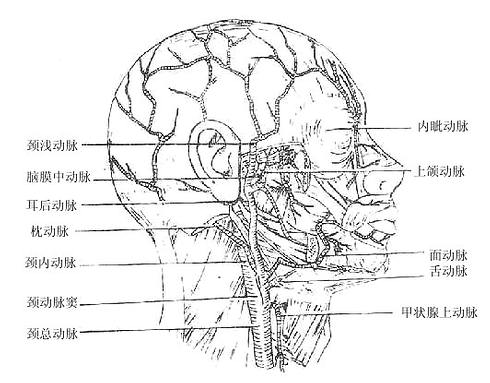
图6-13 颈外动脉及其分支
(一)颈动脉窦carotid sinus
是颈内动脉起始处的膨大部分,壁内有特殊的感觉神经末稍(压力感受器)。当动脉压升高时,引起窦壁扩张,刺激神经末梢,向中枢发放神经冲动,反射性地引起心跳减慢,末梢血管扩张,从而降低血压。颈动脉窦也可能位于颈总动脉分叉处。
(二)颈动脉体(球)carotid body
是一个红褐色的扁椭圆形小体,位于颈内、外动脉分叉处的后方,以结缔组织连于动脉壁上,它由特殊的细胞团包以结缔组织构成,是感受血中CO2浓度变化的化学感受器,能反射性地调节呼吸运动。
颈动脉窦和颈动脉体有舌咽神经的分支窦神经及迷走神经的分支分布。舌咽神经在颅底处分出窦神经,向下行于颈内、外动脉之间,最后到达颈动脉窦及颈动脉体。迷走神经分支多起于结状神经节,然后合并于窦神经。窦神经将上述二结构的感觉冲动传向延髓。
4.颈内动脉internalcarotid artery
在颈动脉三角内平甲状软骨上缘处,起自颈总动脉。先在颈外动脉后外侧,后转向其后内侧,在第3-1颈椎横突前方上行,抵达颅底,经颈动脉管入颅中窝。颈内动脉营养大脑之大部及眼眶内各结构。它在颈部无分支,这是鉴别颈内、外动脉的一个依据。
5.颈外动脉external carotid artery
(图6-11、13)
在平对甲状软骨上缘处起于颈总动脉,向上前行,初在颈内动脉的前内侧,继而跨过颈内动脉的前方,绕至其外侧,经二腹肌后腹和茎突舌骨肌深面上行,入下颌后窝,穿过腮腺继续上行,在下颌颈处,分为颞浅动脉和颌内动脉两支而终,两侧颈外动脉的许多分支之间有丰富的吻合。颈外动脉在颈动脉三角处位置表浅,是进行结扎颈外动脉的首选部位。结扎后,颈外动脉血流由对侧颈外动脉吻合支而来。颈外动脉的分支自下而上为:
(一)甲状腺上动脉superiorthyroid artery
起自颈外动脉的前壁,弯向前下方,行于颈总动脉与喉之间,至甲状腺侧叶上端分为前、后两支,分布于甲状腺。甲状腺上动脉及其后支的内侧,有喉上神经的外支,神经从血管后方转至其内侧伴行。甲状腺上动脉发出的喉上动脉与喉上神经内支伴行,经甲状舌骨膜入喉,营养喉粘膜和喉肌。甲状腺手术结扎甲状腺上动脉时,应紧贴甲状腺上极处进行,以免损伤喉上神经外支。甲状腺上动脉还发出胸锁乳突肌支和环甲肌支,后者沿甲状腺侧叶的内侧缘和峡的上缘行向正中线与对侧同名动脉吻合。
(二)舌动脉lingual artery
在甲状腺上动脉稍上方,于舌骨大角处,舌动脉起自颈外动脉前壁。行向上前内方,于舌骨上方、舌下神经内侧,经舌骨舌肌后缘的深面进入舌内,分支营养舌肌、舌和口底粘膜、腭扁桃体、下颌牙龈和舌下腺等。舌动脉在末至舌骨舌肌深面之前的一段,表面有舌下神经同行,此段舌动脉位置浅表,需结扎舌动脉时可在此进行。
(三)面动脉facial artery
在舌动脉的上方,于颈动脉三角内起自颈外动脉前壁,经二腹肌后腹的深面行向前上,继而经下颌下腺深面,至咬肌前缘越过下颌骨体下缘至面部。面动脉在起始部发出分支,分布于软腭、腭扁桃体和下颌下腺等外。
(四)枕动脉occipitalartery
平面动脉起始高度发自颈外动脉后壁,经二腹肌后腹深面和乳突根部内侧向后上行,在斜方肌起点与胸锁乳突肌止点之间穿出至皮下,分数支分布于颅顶后部。
(五)胸锁乳突肌动脉sternocleidomastoid artery
有二支,起于颈外动脉后壁或枕动脉,向后下方与副神经一起入胸锁乳突肌。
(六)耳后动脉posterior auricular artery
在二腹肌后腹和茎突舌骨肌上方,由颈外动脉后壁发出。在腮腺内面行向后上方,分支分布于耳廓后面皮肤、附近肌肉、中耳及腮腺。
(七)咽升动脉ascending pharyngealartery
发自颈外动脉靠起始处的内侧壁,行于颈内、外动脉之间,后经颈内动脉与咽侧壁之间上行至颅底,分支至咽、腭扁桃体、颅底及颈部深层肌。
颈外动脉的二终支,即颞浅动脉和颌内动脉详见头面部(图6-14)。
6.颈内静脉internal jugular vein 及其颅外属支
(图6-14 )
颈内静脉是头颈部最粗大的静脉干,在颅底颈静脉孔处续于颅内乙状窦(硬脑膜静脉窦),起始处膨大称颈静脉上球。颈内静脉上端位于颈内动脉的背侧,靠近咽的外侧壁,然后沿颈总动脉外侧下行,并与迷走神经一起被包于颈动脉鞘内,在锁骨的胸骨端后方与锁骨下静脉汇合形成头臂静脉。颈内静脉下端也膨大,形成颈静脉下球,球的上方有一对瓣膜,有时下方也有一对瓣膜,以防止血液逆流。
颈内静脉接受脑、面部和颈部的静脉血。颈内静脉包于颈动脉鞘内,肩胛舌骨肌的中间腱以结缔组织固定于鞘壁,肌肉收缩的牵拉,使静脉管壁经常处于扩张状态,有利于血液的回流。但当颈内静脉损伤时,由于静脉管腔不能塌陷,加之胸腔负压的作用,可能吸入空气造成气栓。
颈内静脉的颅外属支,收集咽、舌、甲状腺、面部和颈部的静脉血,这些属支多在舌骨大角附近汇入颈内静脉。
(一)面前静脉anterior facial vein面前静脉收集面部的静脉血,在面部与面动脉伴行,越过下颌骨体下缘,斜向后下行于下颌下腺、二腹肌后腹和茎突舌骨肌的表面,在下颌角稍前下方,接受面后静脉(下颌后静脉)前支的汇入,然后跨过舌动脉、舌下神经、颈内动脉、颈外动脉等结构表面。于舌骨大角处,汇入颈内静脉。
(二)面后静脉posterior facial vein(下颌后静脉)由颞浅静脉和颌内静脉在腮腺内汇合而成,下行至腮腺下端,分为前、后二支。前支向前下汇入面前静脉,后支向下穿颈深筋膜浅出,与耳后静脉汇合形成颈外静脉。
(三)咽静脉pharyngeal vein起于咽壁处面的静脉丛,注入颈内静脉,位置较深较高。
(四)舌静脉lingualvein收集舌的静脉血,与舌动脉伴行,在舌骨舌肌后缘穿出,于舌骨大角处,汇入颈内静脉。
(五)甲状腺上静脉superior thyroidveins通常有两条,从甲状腺上部起始,与甲状腺上动脉伴行,约在颈总动脉分叉处、注入颈内静脉。
在颈动脉三角处,由上向下有面前静脉、舌静脉和甲状腺上静脉位于颈动脉鞘表面。在颈外动脉结扎时,切开颈深筋膜层后,在颈动脉鞘的表面,即可遇到上述静脉,必需慎重牵开或结扎。
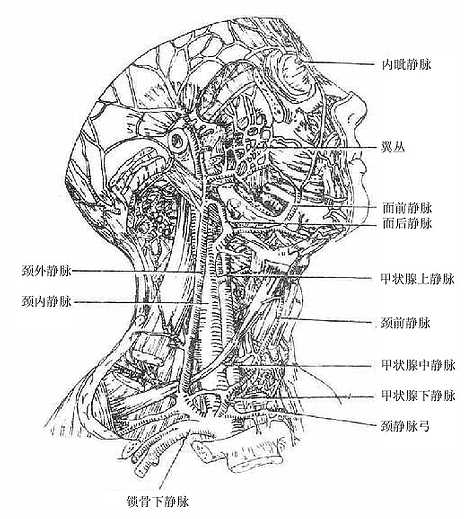
图6-14 头颈部的静脉
(六)甲状腺中静脉middle thyroid vein有无和大小均不恒定(约半数人有)。自甲状腺外侧面中、下1/3交界处起始,向外横过颈总动脉前面,在肩胛舌骨肌上腹后方,注入颈内静脉。甲状腺手术时,分离甲状腺和颈动脉鞘时,应先结扎此静脉,以免损伤。
7.迷直神经vagus nerve
(图6-15、17)
是第十对脑神经,属混合性神经,含有内脏和躯体运动、以及内脏和躯体感觉等4种纤维成分。
内脏运动(副交感)纤维,是迷走神经的主要成分,支配自咽至结肠左曲以上消化管管壁平滑肌收缩和腺体分泌,腹腔消化腺的分泌;支配从喉至肺的呼吸管道粘膜腺体以及气管各级支气管壁的平滑肌收缩;支配心肌(心率减慢)和冠状动脉、肺动脉壁平滑肌收缩。
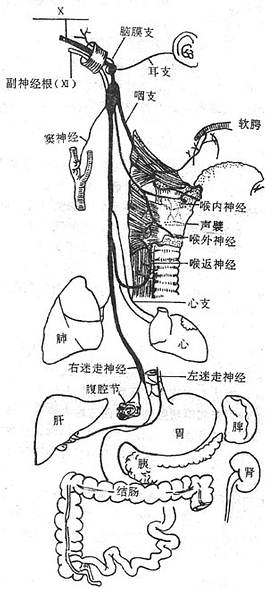
图6-15 迷走神经的分支
躯体运动纤维支配咽、喉、食管等器官横纹肌和部分腭肌
躯体感觉纤维传导耳廓、外耳道皮肤和脑膜的感觉。
内脏感觉纤维的分布范围与内脏传出纤维支配范围相同。
迷走神经自颈静脉孔出颅,在神经干上有两个感觉神经节:上神经节(颈静脉节)呈球形位于颈静脉孔处;下神经节(结状节)为颈静脉孔下方的梭形膨大,长约2.5厘米。迷走神经在颈动脉鞘内垂直下行,先在颈内动脉、静脉之间,后在颈总动脉与颈内静脉之间的后方,下行至颈根部,右迷走神经在锁骨下动脉第一段与无名静脉之间,气管的右侧入胸腔;左迷走神经在无名静脉之后,左颈总动脉与左锁骨下动脉之间入胸腔,然后进入腹腔,分布于胸腔和腹腔脏器。迷走神经在颈部的分支有:
(一)耳支 极细,在颈静脉孔处起自上神经节,穿过颞骨内的小管至耳廓,分布于耳廓背面、外耳道底的皮肤及邻近处的鼓膜外面。该支含躯体传入纤维。
(二)咽支 发自下神经节的上部,经颈内、外动脉之间至咽肌表面,与交感神经及舌咽神经分支组成咽丛。此丛的迷走神经纤维分布至咽肌和部分腭肌(腭帆张肌除外)以及咽粘膜。
(三)喉上神经superiorlaryngeal nerve
发自下神经节中部,先在颈内动脉之后,后至颈内动脉内侧,沿咽侧壁下行,分为内、外二支;喉上神经内支与喉上动脉一同穿过甲状舌骨膜入喉,分支分布于会厌、会厌谷,梨状隐窝,以及声门裂以上的喉粘膜,主要含一般内脏感觉和味觉纤维。喉上神经外支细小,与甲状腺上动脉及其后支伴行,在胸骨甲状肌深面下降,支配环甲肌。
(四)心支cardiac branches有2-3支,细小,上支起于颈上部,常和交感干的心神经连在一起,在颈总动脉后方下行入心深丛。下支起于颈根部,右侧者在头臂干前方或其侧面下行至心深丛。左侧者跨过主动脉弓前方至心浅丛。此外,有时还有附加的心支,起于双侧喉返神经及右迷走神经干,这些支均终于心深丛。
(五)喉返神经recurrent laryngeal nerve
左、右喉返神经的起始和行程不同,右侧者在颈根部发出,由前向后钩绕锁骨下动脉,在颈总动脉后方斜行上升,再沿气管右侧上行;左侧者在左迷走神经经主动脉弓前方处分出,位于动脉韧带的左侧,从前向后钩绕主动脉弓,而后沿气管左侧上行。两侧喉返神经在颈部均在气管与食管之间的沟内上行,紧邻甲状腺侧叶后面或后内侧面,并与甲状腺下动脉或其分支交叉,在甲状软骨下角与环状软骨连结处的后方,穿入喉内,分支支配除环甲肌以外的全部喉肌,并分布于声门裂以下的喉粘膜。喉返神经与甲状腺下动脉及甲状腺侧叶紧邻,甲状腺手术时,应防止损伤喉返神经。
(六)脑膜支 起自上神经节,经颈静脉孔返回颅腔,分布至颅后窝硬脑膜。
迷走神经损伤后,主要表现为脉速、心悸、恶心、呕吐、呼吸深慢和窒息等。由于咽喉部感觉障碍和肌肉瘫痪,可出现声音嘶哑、语言困难、发呛、吞咽障碍、软腭瘫痪及腭垂偏向患侧。
8.舌下神经hypoglossal nerve
(图6-10、11、16)
为第十二对脑神经,属舌的运动神经。舌下神经经舌下神经管出颅,先在颈内动脉、迷走神经和舌咽神经之后,继而向下行于颈内动、静脉之间,在颈动脉三角内,由枕动脉起始处后方浅出,并呈弓形弯向前行,跨越颈内、外动脉及舌动脉之浅面,在舌骨大角的上方,经二腹肌后腹及茎突舌骨肌深面至下颌下三角内,在舌骨舌肌浅面前行,分支支配舌内肌和舌外肌。一侧舌下神经损伤时,损伤侧舌肌瘫痪、萎缩、伸舌时,舌尖偏向患侧。
9.颈袢ansa cervicalis
(图6-11、16)
又称舌下神经袢,位于颈动脉鞘的表面,由上、下两根组成。第1颈神经前支的一部分纤维加入舌下神经,这些纤维在颈动脉鞘内或浅面,又从舌下神经中分出,称颈袢上根。颈袢下根由第2、3颈神经前支的一部分纤维联合构成,在颈动脉鞘浅面下降,在肩胛舌骨肌中间腱上缘处,上根与下根汇合,形成环状的颈袢。由袢发出分支,支配舌骨下肌群。颈袢的下缘约平环状软骨,手术中应在环状软骨平面以下,切断舌骨下肌群,可避免损伤颈袢及其分支。
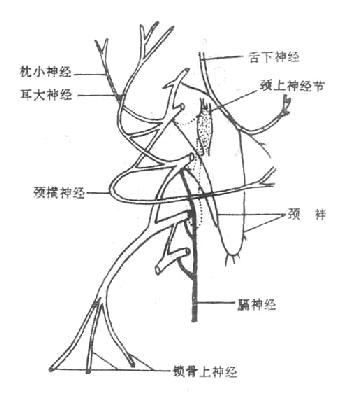
图6-16 颈丛及颈袢
10.颈交感干cervical sympathetic trunk
(图6-17)
颈交感干上至颅底,下达颈根部,在第一肋骨颈前方续于胸交感干。颈交感干位于颈动脉鞘后方,椎前筋膜覆盖下。颈交感干由颈上、颈中和颈下三个神经节及联系于神经节间的节间支构成。三个神经节所接受的节前纤维起自上胸段脊髓,经上部胸神经(主要是胸1-3)及其白交通支至交感干。在交感干内上行至颈部各交感神经节,与各该节内的神经细胞(节后神经元)形成突触。由节后神经元发出的节后纤维,形成各节的分支,分布于血管和各器官。这些分支内尚含有内脏传入纤维。
(一)颈上神经节:最大,呈梭形,长约2.5厘米,平对第2、3颈椎,位于颈动脉鞘与头长肌之间,迷走神经上神经节的下部位于颈上神经节的前方。颈上神经节的分支有:
(1)血管支:包括颈内动脉神经和颈外动脉神经,二者均为数支,缠绕动脉并分别构成颈内动脉丛和颈外动脉丛,随血管之分支分布至头颈部器官、血管壁、皮肤等。由于支配头部的交感神经节前神经元,在脊髓胸段上部,而节后神经元在颈上神经节,故脊髓胸段上部的损害,或胸交感干上段以及颈交感干任何部位的阻断,均可引起同侧面部无汗、眼裂变窄、眼球内陷和瞳孔缩小等征象,称霍纳氏综合症(Horner’ssyndrome)。
(2)灰交通支: 穿头长肌至第1-4颈神经,随第1-4颈神经分布。
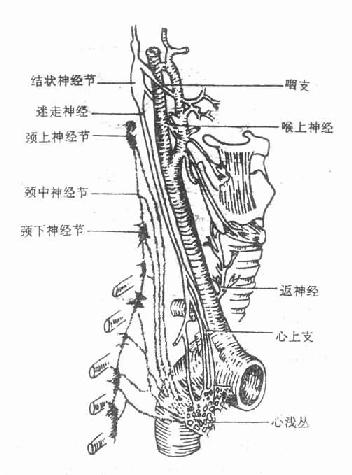
图6-17迷走神经与交感干的颈部分支
(3)心上神经:2-3条细支,于颈总动脉与颈长肌之间下行,经甲状腺下动脉和喉返神经前方,并与之交叉,右侧心上神经经锁骨下动脉之后,头臂动脉后外方下行,至主动脉弓后方入心深丛;左侧心上神经位于左颈总动脉的前方,下行至胸廓,由主动脉弓前方入心浅丛。心上神经常与交感干其他心神经或迷走神经心支连结,或合并在一起下行。心上神经无内脏传入纤维。
(4)咽支:有数支,与迷走、舌咽神经的分支在咽壁组成咽丛。
此外颈上神经节尚有一些交通支至迷走神经下神经节、舌下神经和舌咽神经。
(二)颈中神经节:是三个颈交感节中最小的一个,有时缺如。位于颈总动脉与甲状腺下动脉之间,平第6颈椎,颈中节与颈下节之间有二条节间支,其中一支钩绕锁骨下动脉,形成锁骨下袢。颈中神经节分支有:
(1)灰交通支:向外后随第5、6颈神经分布。
(2)甲状腺支:与甲状腺下动脉伴行,并与喉上神经喉外支、喉返神经相连系,分布于甲状腺与甲状旁腺。
(3)心中神经:是交感神经最大的心支,也可起自颈中、下神经节之间的交感干,右侧的心中神经在颈总动脉后方下降,经锁骨下动脉之前或后,然后沿气管下降至心深丛。左侧者在颈总动脉和锁骨下动脉之间入胸腔至心深丛。
(三)颈下神经节:形状不规则,们于第七颈椎横突根部和第1肋骨颈之间,椎动、静脉的后方。此节常与第一胸交感节合并为星状神经节。颈下神经节有如下的分支:
1)灰交通支:至第7、8颈神经和第1胸神经。
2)血管支:分支缠绕锁骨下动脉及其分支,形成动脉丛。
3)心下神经:经锁骨下动脉后方入胸腔,沿气管前面下行,加入心深丛。
四、肌三角(肩胛舌骨肌气管三角)
在此三角中主要有甲状腺、甲状旁腺、咽、喉、气管和食管和颈段等器官(图6-9、11)。
1.
图6-18甲状腺的形态和类型
(一)形态和位置(图6-18)
甲状腺属内分泌腺,分泌的激素主要作用是促进机体的新陈代谢,维持机体正常生长发育,尤其是对骨骼和神经系统的发育有重要影响。
甲状腺呈棕褐色,略呈“H”形,分为左、右两侧叶,中间以峡部相连。有的从峡部向上伸出一锥状叶,长短大小各异,位置多偏向左,长者可达舌骨。甲状腺的侧叶呈锥体形,贴附喉下部和气管上部的侧面,上端达甲状软骨中部,下端抵第6气管环,长约5厘米,宽约2.4厘米,有时下极可伸至胸骨后称胸骨后甲状腺。峡部横过第2-4气管软骨环的前面,其宽窄因人而异。有的人峡部不发达,仅含结缔组织。甲状腺重30-60克,在正常生理情况下,甲状腺大小变化较大,可随年龄、季节、营养状况而有所不同。尤其女性在月经期、青春期或妊娠期,由于激素的刺激,甲状腺可稍增大。国人甲状腺的形态变化如图6-18。
(二)甲状腺的被膜和毗邻
甲状腺表面由结缔组织构成的纤维囊包裹,称为真被囊,囊的纤维束伸入实质内,将实质分隔为若干小叶。真被囊的外面还有一层假被囊,由颈深筋膜的内脏筋膜脏层构成。在侧叶内侧缘和峡的后面,假被囊向后方附着于喉软骨,在峡部以上,假被囊明显增厚,叫做甲状腺悬韧带。因此当吞咽时,甲状腺可随喉上、下移动。借以鉴定此区肿块与甲状腺的关系。真被囊和假被囊之间填充以疏松结缔组织,其中含有静脉丛及甲状旁腺。喉返神经行经假被囊之外,故甲状腺手术在假被囊内进行,可避免损伤喉返神经。
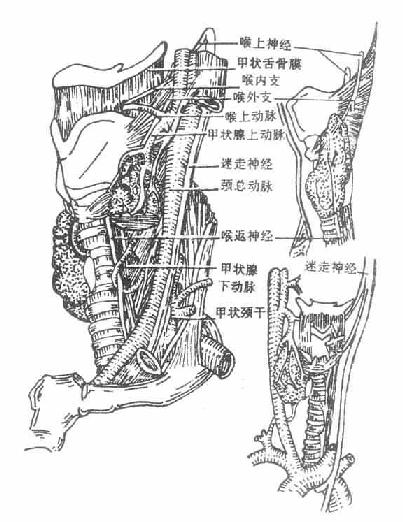
图6-19甲状腺的动脉及喉的神经
甲状腺的毗邻关系较复杂。前面由浅入深的层次是:皮肤、皮下组织、颈深筋膜浅层、舌骨下肌群、内脏筋膜壁层和脏层。后面与喉、气管、咽、食管以及喉返神经相邻。后外侧有颈动脉鞘及其内含物、颈交感干。当甲状腺肿大时,可压迫气管和食管,严重时可致气管软骨环软化,引起呼吸、吞咽困难;如压迫喉返神经,则可引起声音嘶哑;甲状腺癌时,可压迫交感干,出现霍纳氏综合症,以及颈总动脉搏动向外移位等症状。
(三)甲状腺的血管及神经
甲状腺的动脉供给极为丰富,有成对的甲状腺上、下动脉,有时还有甲状腺最下动脉。此外,气管和食管动脉也有小分支分布于腺体。各动脉的分支在腺内互相吻合。
1)甲状腺上动脉(见前述)
2)甲状腺下动脉inferiorthyroidartery(图6-18、19、20、21)
甲状腺下动脉起自锁骨下动脉的甲状颈干,沿前斜角肌内侧缘上升至第6颈椎平面,几乎呈直角弯向内下,经颈动脉鞘的后方,入腺体的后面,一侧不存在甲状腺下动脉者约占19%,且多见于左侧。
(3)甲状腺最下动脉thyroidima artery(图6-20)较小,约13%的人有此动脉,此动脉起点变异甚多,可发自主动脉弓、头臂干、右颈总动脉、锁骨下动脉或胸廓内动脉等处。起始后,沿气管前方上升,进入甲状腺峡,并参与甲状腺动脉在腺内、外部的吻合,作气管切开时,注意有无甲状腺最下动脉,以避免损伤造成出血。
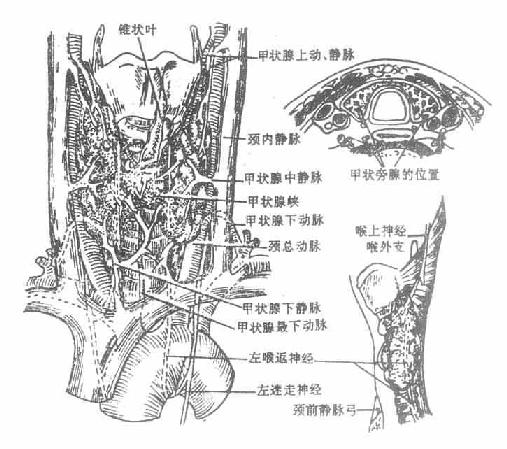
图6-20 甲状腺的静脉
(4)甲状腺上静脉superiorthyroid vein 与同名动脉伴行,汇入颈内静脉。
(5)甲状腺中静脉(见前述)
(6)甲状腺下静脉inferiorthyroid vein 起于侧叶下极,汇入头臂静脉,两侧甲状腺下静脉在气管前的许多吻合支,位于峡的表面及其下部,形成甲状腺奇静脉丛。在低位气管切开术时,应避免损伤此血管。
(7)甲状腺的淋巴(见关述)
(8)甲状腺的神经支配:交感神经来自颈中节,伴甲状腺上动脉入腺体,其功能是使血管收缩。迷走神经也有小支分布于腺体。
2.
(图6-21)
甲状旁腺为扁圆形小体,直径6-8毫米,一般左、右各二个,呈棕黄色,多位于甲状腺侧叶后面,真、假被囊之间,但有时位于甲状腺实质内,或在假被囊外气管周围的结缔组织中。上一对甲状旁腺一般位于甲状腺侧叶后缘的中部;下一对甲状旁腺在侧叶下1/3的后方,靠近甲状腺下动脉附近。
甲状腺旁腺的血液供给和神经支配与甲状腺相同。在甲状腺次全切除时,如甲状旁腺被误摘,则可发生血钙降低,出现抽搐现象。所以,手术时,常把甲状腺侧叶后面一薄层楔形腺体留在体内,如检查切下的腺组织中有甲状旁腺,需将其移植于周围的肌肉组织内,以保证机体的钙磷代谢正常进行。
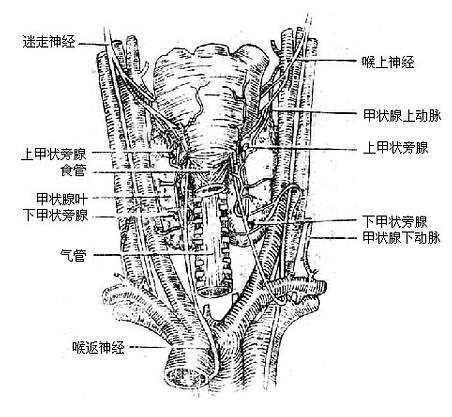
图6-21上、下甲状旁腺的位置(后面观)
3.气管颈段cervical part ofthe trachea
(图6-19、20.21)
气管颈段上接环状软骨(即第六颈椎平面),下至胸骨颈静脉切迹。长约6.5厘米,横径1.5-2.5厘米。有6-8个气管环,当仰头或低头时,气管可上、下移动1.5厘米。颈段的上份位置较浅表,其下份位置较深,距皮肤约4厘米。头转向一侧时,气管随之转向该侧,而位于气管后方的食管,却移向对侧。作气管切开术时,需严格保持头正中位,并后仰,使气管接近体表,以利手术的进行。
气管的毗邻关系,前面由浅入深的层次为皮肤、浅筋膜、颈深筋膜浅层、胸骨上间隙及其内的颈静脉弓、舌骨下肌群及内脏筋膜。在第2-4气管环的前方还有甲状腺峡部,峡的下方有甲状腺奇静脉丛,可能还有甲状腺最下动脉。小儿的的胸腺及头臂静脉也可在其前方。两侧为甲状腺的两侧叶。后方为食管,二者之间两侧的沟内有喉返神经走行。后外侧为颈动脉鞘及其内容。
气管颈段的血液供给来自甲状腺下动脉。静脉注入甲状腺下静脉回流至头臂静脉。淋巴由颈深淋巴结收纳。气管颈段的交感神经来自颈中节;副交感神经来自迷走神经。
4.食管颈段 cervical part ofthe esophagus
(图6-19、20、21)
食管颈段在第六颈椎处续于咽,下至胸骨颈静脉切迹,移行于食管胸段。食管颈段主要由横纹肌组成,内衬以粘膜,食管起始处为第一狭窄部位,它距中切牙约为15厘米。
食管颈段的毗邻:前方与气管紧相邻,但食管位置稍偏左侧,故食管颈段手术入路,以经左侧为宜。与气管之间的沟内有喉返神经。后方隔椎前筋膜对向颈长肌和颈椎。外侧为颈动脉鞘及甲状腺两侧叶。后外侧与交感干相邻。
食管段血液由甲状腺下动脉供给;静脉回流至甲状腺下静脉。迷走神经的分支与交感神经交织构成食管丛。淋巴回流至颈深淋巴结。
颈前区解剖步骤与方法
1.颏下三角
(一)在颏下三角寻找颏下淋巴结,观察后去除之。
(二)修净深筋膜,查看二腹肌前腹和位于二腹肌前腹深面的下颌舌骨肌。
2.下颌下三角
(一)下颌下三角内有下颌下腺,腺表面有颈深筋膜浅层包绕下颌下腺形成腺鞘。在下颌下腺的表面或附近可见几个下颌下淋巴结,观察后修去。在腺的浅面可见面前静脉,向下追踪面前静脉,见其与面后静脉的前支汇合后,注入颈内静脉。修净面前静脉并保留之。
(二)分离和观察二腹肌后腹和茎突舌骨肌。茎突舌骨肌的止端被二腹肌中间腱所穿过,检查下颌下三角的境界。
(三)观察下颌下腺的形态,向下轻轻牵拉下颌下腺,在腺与下颌骨下缘之间寻找面动脉,它行经腺的深面,在面前静脉的前方、至咬肌前缘处越过下颌骨体的下缘,与面前静脉伴行上行入面部,向下一直追踪到动脉起点。
(四)在下颌下腺的内下方找出舌下神经,它在二腹肌后腹的下方,从后上方行向前下方,越过颈内、外动脉进入下颌舌骨肌深面。沿下颌骨体下缘切断下颌舌骨肌,向下方翻起,观察深面结构:
(1)下颌下腺深部位于下颌舌骨肌深面,与浅部在肌的后缘相续。在深部的前端追踪下颌下腺导管直至口底。
(2)下颌下腺的下方,为舌下神经,向外上可追踪至颈内动、静脉间,向内下追踪至进入下颌舌骨肌深面及分支入舌肌。舌下神经分布于舌外肌和舌内肌。
(3)在上述三结构的深面,有一块肌肉,肌肉纤维从上向下附着于舌骨和舌之间,为舌骨舌肌。在舌骨舌肌深面有舌动脉和舌静脉。
3.颈动脉三角
(一)修净胸锁乳突肌表面及其前、后缘的颈深筋膜浅层,保留皮神经和颈外静脉。在胸锁乳突肌的起始部横断该肌,逐步向外方翻起。
(二)观察沿颈动脉鞘排列的颈深上、下淋巴结,思考其收纳范围及颈干的构成。
(三)在颈动脉鞘的浅面寻找颈袢的两个根,观察颈袢发出分支支配舌骨下肌群的状况。顺颈袢上根向上追踪至舌下神经,可见舌下神经由颈内动、静脉之间穿出,在二腹肌后腹下方深面、向前越过颈内、外动脉的浅面,在舌骨大角上方,经下颌舌骨肌深面,分布到舌肌。顺颈袢下根向上追踪至颈丛处,检查其来源。
(四)分开颈动脉鞘,观察颈总动脉位于内侧,颈内静脉位于外侧,迷走神经位于二者之间的后方。并仔细分离迷走神经发出的心支。
(五)观察颈内、外动脉的位置关系。查看颈内动脉起始处或颈总动脉末端膨大的颈动脉窦。在颈内、外动脉分叉处的后方,寻觅米粒大的颈动脉体,其外包有纤维被囊。上述两结构处有舌咽神经的颈动脉窦支分布。
(六)分离并追踪颈外动脉的主要分支,主要分离和辨认颈外动脉前壁的分支。
(1)甲状腺上动脉行向前下方,到甲状腺侧叶上端,分出喉上动脉及喉上神经内支伴行。在甲状腺上动脉的后内侧找到喉上神经的喉外支,它经肩胛舌骨肌和胸骨甲状肌深面至环甲肌。
(2)平舌骨大角和舌动脉起于颈外动脉的前壁,在舌下神经深面,向前上呈弓形、在舌骨舌肌深面入舌。
(3)在舌动脉上方,有面动脉起始,也可与舌动脉共干、经过下颌下腺的深面,咬肌前缘到面部,追踪到面部后保留之。
颈外动脉后壁的分支有胸锁乳突肌动脉、枕动脉和耳后动脉,可不必一一追踪分离。
此外在颈外动脉内侧壁,或颈内、外动脉分叉处试找咽升动脉。
(七)观察和解剖颈内静脉及其主要属支:面前静脉、甲状腺上、中静脉,特别注意观察甲状腺中静脉汇入颈内静脉的部位及静脉的长短。
(八)在颈动脉鞘的深面,用尖镊撕开椎前筋膜,寻找颈交感干、并向上追踪至颈上神经节,颈中神经节较小缺如,颈下神经节位置较深,留待以后观察。
4.肌三角
(一)观察颈筋膜及分离舌骨下肌群
在颈部正中线观察颈深筋膜形成的颈白线。用尖镊提起颈筋膜浅层,纵行划破,分离位于浅层的胸骨舌骨肌及肩胛舌骨肌上腹、深层的是位于下方的胸骨甲状腺及上方的甲状舌骨肌。此二肌深面的筋膜即内脏筋膜壁层。注意保留颈袢至舌骨下肌群的神经。分别切断胸骨舌骨肌和肩胛舌骨肌的起始部,向上翻起,上翻胸骨甲状肌时,用刀柄伸入该肌深面(即气管前间隙)轻轻使之与甲状腺分离,暴露出甲状腺及气管,查明甲状腺的形态、位置、峡部的位置以及有无锥状叶。
(二)分离甲状腺囊、观察甲状腺的血管
在甲状腺侧叶表面剪开由内脏筋膜脏层形成的甲状腺假被膜,由侧叶上极向上剥离筋膜,追踪甲状腺上动脉至起自颈外动脉处,与之伴行的甲状腺上静脉汇入颈内静脉。分离甲状腺上动脉发出的喉上动脉及与之伴行的喉上神经喉内支;以及与甲状腺上动脉伴行喉上神经喉外支,并注意动脉与神经的位置关系。在甲状腺侧叶中、下1/3交界处附近,查看有无甲状腺中静脉、注意其越过颈总动脉汇入颈内静脉。
在甲状腺侧叶与颈总动脉之间的间隙中,寻找甲状腺下动脉,它起自锁骨下动脉,在颈总动脉的后方弯向内侧,在甲状腺侧叶中部的后缘入腺内。解剖时不必追踪至起点。在峡部的下方试寻找有无甲状腺最下动脉,如发现则可追踪至其起点。在甲状腺侧叶下极处寻找甲状腺下静脉,观察其形态、支数及汇入头臂静脉的情况。
(三)分离追踪喉返神经
将甲状腺侧叶尽量向前内方牵拉,在气管和食管之间沟中,寻找喉返神经,注意观察甲状腺下动脉与喉返神经交叉时的位置关系,并对比两侧是否一致。
(四)寻找并观察甲状旁腺
在甲状腺侧叶上、中1/3处的后方,寻找上甲状旁腺,在甲状腺下极附近试找下甲状旁腺。
(五)结合讲义观察和复习气管颈段、食管颈段的形态、位置和毗邻。
第四节 胸锁乳突肌区和颈外侧区
胸锁乳突肌所被覆的区域叫胸锁乳突肌区,该区上部的结构,主要为颈丛及其分支;下部为颈根部,主要结构为锁骨下动、静脉。颈静脉角及胸导管和右淋巴导管、胸膜顶和肺尖。颈外侧区的重要结构为锁骨下动、静脉。斜角肌群和臂丛及其发出的几条短神经,以及副神经。为了叙述方便,本节将此二区的结构按系统予以描述。
一、颈外侧区的筋膜及肌肉
颈深筋膜浅层覆盖颈外侧区所有结构,颈深筋膜深层(椎前筋膜)覆盖椎前肌和斜角肌。斜角肌scalenus每侧三块,按位置排列命名为前、中、后斜角肌,均起自颈椎横突,纤维斜向外下,分别止于上两条肋骨。详见表6-2。
表6-2 斜角肌起止点、作用和神经支配
| 名称 | 起点 | 止点 | 作用 | 神经支配 |
| 前斜角肌 | 第3-6颈椎横突前结节 | 第1肋斜角肌结节 | 颈侧屈,侧旋,前屈,上提1、2肋 | 颈5-6神经前支 |
| 中斜角肌 | 第3-7颈椎横突后结节 | 第1肋中份上面 | ||
| 后斜角肌 | 第5-6颈椎横突后结节 | 第2肋中份 |
前、中斜角肌之间称斜角肌间隙,内有锁骨下动脉和臂丛通过。前斜角肌肥厚或痉挛,可压迫锁骨下动脉和臂丛,引起前斜角肌综合症。
二、血管和淋巴管
1.锁骨下动脉subclavian artery
(图6-22、23、24)
左锁骨下动脉起于主动脉弓,右锁骨下动脉在右胸锁关节后方起自头臂动脉。左、右锁骨下动脉在颈部呈向上凸弯的弓形,行向外侧,经胸膜顶的前方和前斜角肌后方,越过颈根部,至第1肋骨外侧缘,续于腋动脉。以前斜角肌为标志,将其分为3段:第一段位于前斜角肌的内侧,越过胸膜顶前方,其前面的内侧有迷走神经,外侧有膈神经越过。第二段居于前斜角肌后方,其上方紧靠臂丛,下方为胸膜顶。第三段为前斜角肌外侧缘至第一肋外侧缘之间的部分,其外上方有臂丛、前方为锁骨下静脉。各段的主要分支如下:
(一)椎动脉vertebral artery是最大的分支,由锁骨下动脉第一段上壁发出,沿前斜角肌内侧与颈长肌之间的沟内垂直向上,位于椎动脉三角(由前斜角肌、颈长肌和锁骨下动脉所围成)内。上升途中被甲状腺下动脉所越过,继而穿经第6-1颈椎横突孔,向后绕过环椎后弓上的椎动脉沟,穿环枕后膜和硬脊膜,经枕骨大孔入颅腔,沿枕骨斜坡上行,在脑桥下缘与对侧的椎动脉合成基底动脉。椎动脉主要分布于脑。在颈部有分支分布于项部深肌,以及经椎间孔至脊髓颈段及其被膜。由于颈椎疾患引起横突孔变小,可压迫椎动脉,使其分布区(主要是脑)供血不足。
(二)胸廓内动脉internal thoracic artery在胸膜顶前方,正对椎动脉起始处,发自锁骨下动脉的下壁,在锁骨下静脉后方和胸膜顶前方降入胸腔(详见胸腔解剖)。
(三)甲状颈干thyrocervicaltrunk 短而粗,在前斜角肌内缘处由锁骨下动脉前壁发出,立即分为以下各支:
图6-22 右锁骨下动脉及其分支
图6-23 颈根部
图6-24颈前外侧区结构
(1)甲状腺下动脉inferiorthyroid artery沿前斜角肌内侧缘上升,约达环状软骨的高度转向内行,经颈动脉鞘之后,交感神经干的浅面或后方,椎动、静脉前方,到达甲状腺侧叶,(详见甲状腺部)。
(2)肩胛上动脉superiorscapular artery在前斜角肌前面向外下行,经锁骨后面,继续向后外至肩胛上切迹,入冈上窝,绕过肩胛颈至冈下窝。沿途分支至冈上、下肌和肩胛骨,并与腋动脉的分支肩胛下动脉和肩胛背动脉吻合,在肩胛骨背面形成肩胛动脉网。该网是锁骨下动脉与腋动脉间重要侧支吻合。
(3)颈升动脉cervicalascending artery细小,也可起自甲状腺下动脉,在颈椎横突前方,膈神经的内侧上升,营养颈深肌及脊髓和脊髓被膜。
(4)颈浅动脉superfacialcervical artery较肩胛上动脉略高,横过前斜角肌、膈神经和臂丛的前方,经颈后三角达肩胛提肌前缘,在斜方肌深面分支分布于邻近的肌肉。
(5)颈横动脉tansversalcervical artery往往与甲状腺下动脉共干或单独发自锁骨下动脉第三段,其行程与肩胛上动脉相似,穿过臂丛向后,布于菱形肌周围。
(四)肋颈干costocervicaltrunk 起自锁骨下动脉第二段,行向后越过胸膜顶,分为颈深动脉和最上肋间动脉,前者上行与枕动脉降支吻合,后者在胸膜顶后方降入胸廓,布于第1、2肋间隙后部。
2.锁骨下静脉subclavian vein及其属支
(图6-14)
锁骨下静脉是腋静脉的延续,始于第1肋骨外侧缘,在锁骨后方,静脉位于锁骨下动脉第三段的前方,越过前斜角肌下端的前方,至其内侧缘,与颈内静脉汇合成头臂静脉。两静脉汇合处形成静脉角。左静脉角有胸导管注入,右静脉角有右淋巴导管注入。锁骨下静脉在离其末端约2厘米处有一对瓣膜。
锁骨下静脉壁与第1肋骨骨膜、锁骨下肌和前斜角肌的筋膜紧密结合,故静脉管壁经常处于扩张状态,同时可随锁骨的运动而扩大,这有利于上肢静脉血的回流;但在静脉损伤时,管壁不易塌陷,空气易进入而形成气栓。锁骨与锁骨下静脉之间有锁骨下肌分隔,该肌对静脉有保护作用,故锁骨骨折虽多见;而并发锁骨下静脉损伤的却较少。锁骨下静脉位置固定,管腔粗大,故临床常作锁骨下静脉穿刺(在锁骨的下方进行),较长期留置导管,以进行输液、测量中心静脉压等。
锁骨下静脉的主要属支为颈外静脉,于前斜角肌外缘附近注入锁骨下静脉,另外,肩胛上静脉和颈横静脉偶尔也直接注入锁骨下静脉。
3.
(一)椎静脉 行于椎动脉外侧,穿过第1-6颈椎横突孔下行,注入头臂静脉的后上壁。
(二)胸廓内静脉 收集同名动脉分布区的静脉血,并与之伴行,注入头臂静脉。
4.颈外侧区及颈根部的淋巴结和淋巴导管
(一)副神经周围淋巴结沿副神经排列,约3-20个,收纳枕、耳后的淋巴,输出管注入颈深下淋巴结,在做颈后三角淋巴结清扫时,需注意保护副神经。
(二)颈深下淋巴结deep inferior cervicallymphnodes位于肩胛舌骨肌下方,颈内静脉周围和颈横血管周围,又称锁骨上淋巴结,收纳颈深上淋巴结的输出管及附近器官的淋巴,是头颈部浅、深淋巴的总汇合处。颈深下淋巴结位于左侧颈根部静脉角的淋巴结,称为魏尔啸(Virchownode)淋巴结,常为胃癌、食道癌转移的淋巴结之一。
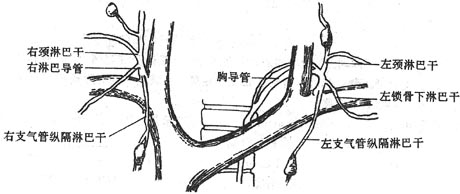
图6-25右淋巴导管及胸导管注入静脉
(三)胸导管颈段cervical part of thethoracicduct(图6-23、25)胸导管起源于乳糜池,行经胸腔,在食管与左锁骨下动脉起始处之间上升,于第7颈椎高度,形成胸导管弓,转向前下,跨过左胸膜顶,注入左静脉角。胸导管弓的前方有颈动脉鞘,后方有前斜角肌、膈神经、锁骨下动脉及其分支。
胸导管引流左、右腰干以及肠干的淋巴,又收纳左颈干、左锁骨下干和左支气管纵隔淋巴干的淋巴,是收集全身约3/4区域淋巴的最大淋巴管。多数的胸导管以一单干汇入静脉角,少数分为2-4支汇入。在汇入静脉处,有一对瓣膜,可阻止血液逆流入胸导管。
(四)右淋巴导管right lymph duct(图6-25)右淋巴导管长约1厘米,位于右颈根部,接受右颈干、右锁骨下干和右支气管纵隔干,汇入右静脉角。
三、神经
1.副神经accessory nerve
经颈静脉孔出颅,走行于颈内动、静脉之间,在二腹肌后腹深面,越过颈内静脉,向后下行,在乳突尖下方约2.5厘米处,胸锁乳突肌前缘上、中1/3交点,潜入该肌深面,并支配该肌,自该肌后缘中点稍下方处,进入颈外侧区,最后在斜方肌前缘中、下1/3交界处,进入该肌深面,并支配该肌。一侧的副神经损伤;同侧转头及抬肩无力。
2.颈丛cervical plexus
(图6-2、4、16、23、24)
位于胸锁乳突肌深面和中斜角肌、肩胛提肌浅面之间,由第1-4颈神经前支组成,其分支有皮支(已述于颈浅部)、肌支(分布于颈深肌)和膈神经。
膈神经phrenic nerve(图6-16、23、24)为混合性神经,发自第3-5颈神经前支,在前斜角肌前面为椎前筋膜所覆盖,向内下行,前方有胸锁乳突肌、肩胛舌骨肌、颈内静脉及颈横动脉;左侧尚有胸导管弓;内侧有甲状颈干。向下经锁骨下动、静脉之间入纵隔。
3.臂丛brachial plexus
(图6-26)
由第5-8颈神经前支和第1胸神经前支的一部分组成。各神经出椎间孔后,前支形成臂丛的5个根,然后组成上、中、下三个干,即第5、6颈神经前支合为上干;第7颈神经前支为中干,第8颈神经前支和第1胸神经一部分前支合成下干。每个干在锁骨中点上方,各分为前、后2股。上干和中干的前股合并成外侧束;下干的前股自成内侧束;三个干的后股合成后束。这三个束分别位于腋动脉的内侧、外侧和后方(已叙述于腋窝部分)。椎前筋膜向外下延展,包裹臂丛和血管,形成腋鞘。臂丛在锁骨中点上方2厘米处比较集中,位置也较浅。此处为进行臂丛阻滞麻醉部位。但应注意臂丛内侧有胸膜顶,内下方有锁骨下动脉,切勿损伤。
臂丛在锁骨上部发出的神经主要有:
(一)胸长神经 第5-7颈神经的前支(臂丛根部)发出,沿前锯肌表面下行,支配该肌。
(二)肩胛背神经 由第5颈神经前支发出,经中斜角肌与肩胛提肌之间,向后下分布于肩胛提肌及大、小菱形肌。
(三)肩胛上神经 由上干分出,向外与同名动脉伴行,经肩胛切迹至冈上窝,绕肩胛颈至冈下窝,分布于冈上、下肌。
4.胸膜顶与肺尖cupula of the pleuraand apexoflung
(图6-23)
胸膜顶自胸腔上口突入颈根部达第1肋骨颈平面。从前方看,胸膜顶越过锁骨内1/3约2-3厘米,于第7颈椎横突及第1胸椎体,延伸到第1肋骨内侧缘,其前方为前斜角肌及锁骨下动脉;内侧在右侧为头臂干,左侧为左颈总动脉;外侧有中斜角肌及臂丛跨过。
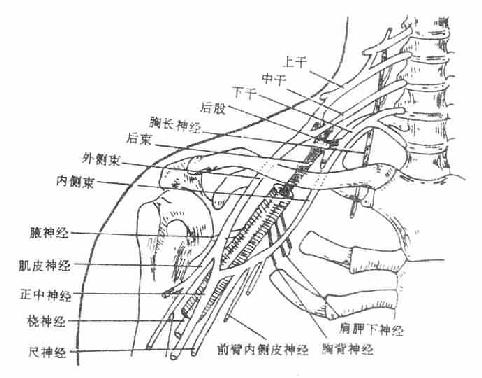
图6-26 臂丛组成模式图
颈外侧区及颈根部的解剖步骤与方法
1.分离副神经
复查胸锁乳突肌,在该肌上部前缘的深面,寻找副神经进入胸锁乳突肌。副神经发出分支入该肌后,斜越颈外侧区至斜方肌。注意观察副神经穿出胸锁乳突肌的部位以及进入斜方肌的部位,在解剖副神经的同时,观察并清理副神经周围淋巴结。
2.分离锁骨下静脉及其属支
将胸锁乳突肌向外上方翻开、暴露锁骨下静脉,向外侧追踪至其续于腋静脉,向内侧行至前斜角肌内侧缘处与颈内静脉汇合,形成静脉角,并合成头臂静脉。为清楚暴露颈根部结构,可将胸锁关节切开,将锁骨胸骨端向前牵拉。复查颈外静脉注入锁骨下静脉的情况。以及注入锁骨下静脉的其他属支,保留颈外静脉、锁骨下静脉,其它属支看清后可剪掉。头臂静脉还收纳一些属支,观察后可清除。保留头臂静脉主干。
3.分离胸导管和右淋巴导管
在左侧静脉角处寻找胸导管。首先在食管左侧寻找胸导管,然后追踪其行径、观察其汇入左静脉角的情况。也可在左静脉角的后内方寻找胸导管主干,然后逆行追踪其行径和颈干、锁骨下干、支气管纵隔干三者汇入情况。胸导管较细,管壁很薄,必须轻拉,以免损坏。
在右侧寻找右淋巴导管,该管很细,有时不形成总的导管,各淋巴干直接注入静脉。
4.解剖颈丛及其分支
剪开椎前筋膜,暴露出颈丛,清理颈丛的皮支。在前斜角肌的表面寻找斜向下行的膈神经,观察其起始及与甲状颈干的关系。追踪在锁骨下动、静脉之间进入胸腔。查看有无副膈神经。
5.辨认前、中、后斜角肌及前、中斜角肌之间的斜角肌间隙。间隙内有臂丛和锁骨下动脉通过。
6.分离锁骨下动脉及其分支
在前斜角肌内侧缘,寻找锁骨下动脉。首先将颈内静脉向外侧牵开,如特别粗大者可自根部切断,向上翻起。将前斜角肌自止点切断,以暴露锁骨下动脉各段及其分支;①椎动脉在前斜角肌内侧缘向上向内,进入第六颈椎的横突孔。②在锁骨下动脉的下缘与椎动脉起点相对应处,寻找胸廓内动脉,向前下方进入胸腔。③寻找甲状颈干,清理其分支甲状腺下动脉、颈升动脉、颈浅动脉、颈横动脉和肩胛上动脉。④肋颈干位置很深,可不必追踪。
7.检查臂丛的根、干、股、束,试找胸长神经、肩胛背神经、肩胛上神经。
8.探查胸膜顶,在臂丛下方深面,用手指触膜胸膜顶,观察其毗邻关系。
第五节 咽
一、咽的形态和位置(图6-27、28)
咽pharynx是上宽下窄、前后略扁的漏斗形肌性管道。上起颅底,下达第六颈椎下缘水平续于食管。位于鼻腔、口腔和喉的后方,所以咽几乎无前壁,分别经鼻后孔、咽峡和喉口与鼻腔、口腔、喉腔相通,是食物和空气的共同通道。咽的后壁紧贴上6个颈椎椎体和椎前肌。两侧有颈部的大血管。
二、咽的分部(图6-27、28)
根据咽腔向前方的通道,可分为上、中、下三部,即鼻咽部、口咽部及喉咽部。
1.鼻咽部nasal part of pharynx
上起颅底,下至软腭平面,是鼻腔后部的直接延续,向前经鼻后孔通向鼻腔,咽顶呈拱状,称咽穹。后部粘膜内有丰富的淋巴组织,称咽扁桃体,在婴幼儿较发达,10岁后完全退化,有时婴儿可出现异常增大,叫增殖腺。
约在下鼻甲后方1厘米处,咽侧壁上有咽鼓管咽口,经咽鼓管通向中耳鼓室。在咽鼓管口的前、上、后方,明显隆起,称咽鼓管圆枕。圆枕后方与咽后壁之间有一纵行的隐窝,为咽隐窝,是鼻咽癌的好发部位之一,咽隐窝向上距破裂孔约1厘米,鼻咽癌的癌细胞可经破裂孔向颅内转移。
位于咽鼓管口周围的淋巴组织称为咽鼓管扁桃体。
2.口咽部oral part ofpharynx
为位于软腭和会厌上缘平面之间的咽腔,借咽峡通向口腔。当张口并将舌背向下压时,可经口腔观察到咽峡和咽后壁粘膜的色泽。舌根的后方为会厌,二者之间有三条纵行皱襞,外侧襞与正中襞之间有一对凹陷,称会厌谷,异物易在此处滞留。
腭帆两侧各有两对弧形向下的粘膜皱襞,前方的一对叫腭舌弓,其粘膜深面为腭舌肌。后方的一对叫腭咽弓,粘膜的深面为腭咽肌。前、后两弓之间的三角形凹陷,为扁桃体窝、容纳腭扁桃体。
腭扁桃体(图6-29)是一对淋巴器官,有防御功能,呈卵圆形,位于扁桃体窝内。腭扁桃体内侧面被覆粘膜,并有10-20个深陷的小凹陷,称扁桃体小窝。腭扁桃体上部实质内有一深的缝隙,称扁桃体上窝(扁桃体内裂隙)。扁桃体内面对向口腔、它的外侧面和前、后面均包被以薄层结缔组织膜,称扁桃体囊,囊借疏松结缔组织连于咽壁的内侧,故扁桃体及其被囊易于被剥离,腭扁桃体在出生后4-6个月内开始发育,至4-10岁最为发达,14-15岁以后又逐渐缩小。
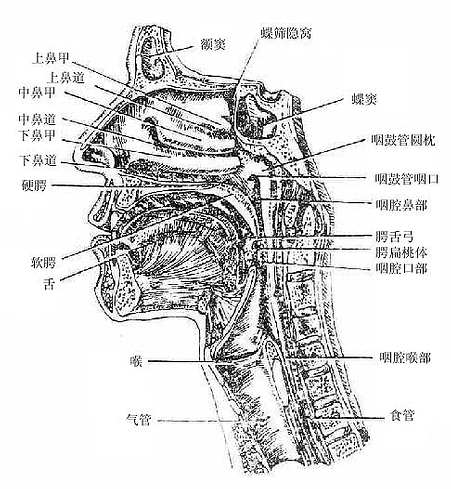
图6-27鼻腔、口腔、咽和喉的正中矢状切面
腭扁桃体的血液供应丰富,上、下、前、后方分别有腭降动脉、面动脉、舌背动脉、和咽升动脉的扁桃体支供血。以上各动脉均属颈外动脉的分支,扁桃体摘除手术如大出血无法制止时,可结扎颈外动脉止血。
咽扁桃体、双侧咽鼓管扁桃体,双侧腭扁桃体和舌扁桃体共同形成一环形的咽淋巴环。.围绕在口、鼻腔与咽腔的通道周围,具有重要的防御作用和免疫功能。
3.喉咽部 laryngeal part of pharynx
从会厌平面至第六颈椎水平,向下续于食管,位于喉口和喉的后面,是咽腔最狭窄的部分,喉口的两侧,有一对深窝,称为梨状隐窝。是异物易滞留的部位。隐窝外侧壁的粘膜上,有一条由外上向内下斜行的小皱臂,内有喉上神经内支,在粘膜深面经过。
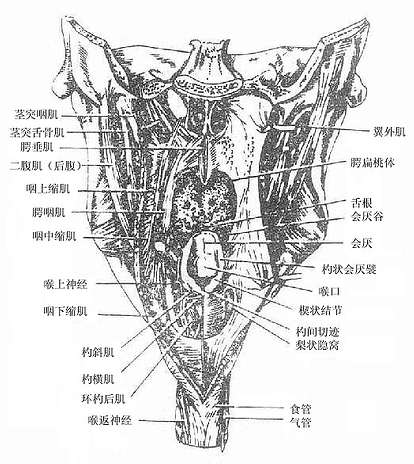
图6-28咽的后面观
三、咽壁的构造(图6-30、31)
咽壁自内向外,由粘膜、粘膜下层、肌层和外膜构成,咽的粘膜和鼻腔、口腔、喉腔的粘膜都相连续。鼻咽部的上皮为假复层柱状纤毛上皮,口咽部和喉咽部的粘膜均为复层扁平上皮,但无角化层,粘膜内有大量的腺体、淋巴小结和弥散的淋巴组织,尤其在咽扁桃体处更为多见。肌层由环形的咽上、中、下缩肌,自上而下呈叠状排列。它们从前向后包绕,止于后壁的正中缝。咽缩肌收缩可将食团推入食管。纵形肌有茎突咽肌和腭咽肌。茎突咽肌起自颞骨茎突,在咽上缩肌和咽中缩肌之间进入咽壁。腭咽肌在腭咽弓深面,自腭垂直向下,纵行肌在咽缩肌的内面分散,形成咽壁纵行肌层,纵行肌收缩可使咽上提,协助吞咽和封闭喉口。
四、咽的血管、神经和淋巴
分布到咽动脉主要是直接或间接发自颈外动脉的小支:咽升动脉、腭升动脉、腭降动脉的分支及翼管动脉。咽的静脉主要在咽外膜内形成咽静脉丛,一部分汇入翼丛,一部分汇入椎静脉丛,其余各支合成咽静脉注入颈内静脉或其属支甲状腺上静脉和舌静脉。咽的淋巴主要注入咽后淋巴结和颈深淋巴结。咽的神经来自舌咽神经、迷走神经的咽支及交感干的颈上神经节咽支,在咽外壁内形成咽丛。
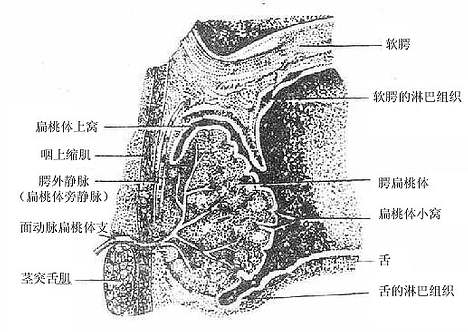
图6-29腭扁桃体冠状面
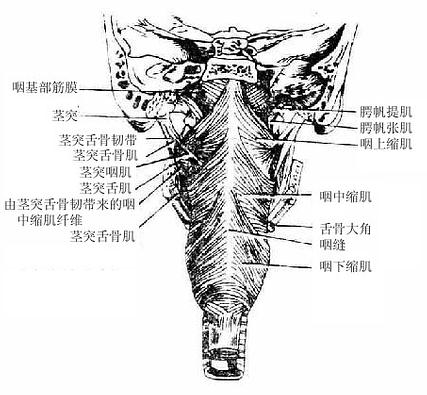
图6-30咽部肌(后面观)
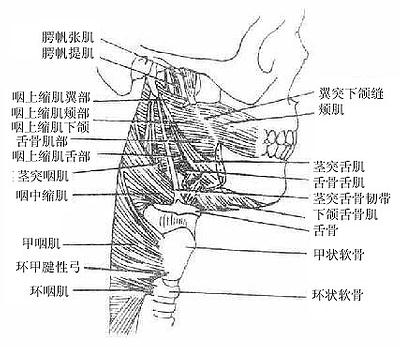
图6-31咽部肌(侧面观)
五、腭肌(图6-32、33)
1.腭咽肌palatopharyngeus
位于腭咽弓内,起自喉咽部后壁的咽纤维膜和甲状软骨板后缘、向内上止于腭腱膜,其中有一部分纤维向上止于咽鼓管软骨,称咽鼓管肌。腭咽肌的作用是紧张腭咽弓,使其向中线靠扰,缩小咽峡。两侧同时收缩,可向后下方牵引软腭,迫使软腭后缘接触咽后壁。另外,还可扩大咽鼓管。
2.腭舌肌palatoglossus
位于腭舌弓内,起自舌侧缘,肌纤维与舌横肌相混,向上止于腭腱膜,收缩时下拉软腭,缩小咽峡。
3.腭帆张肌tensorvelipalatini
为一薄三角肌片,起自蝶骨角棘、翼突根部、翼突窝、咽鼓管软骨部和膜部,纤维向下集聚成小腱,绕翼突钩略呈直角,折向正中线编入腭腱膜,此肌收缩使腭帆紧张,牵引咽鼓管向外下方,从而扩大咽鼓管。
4.腭帆提肌levator veli palatini
在腭帆张肌的后内侧,起于咽鼓管软骨部下面及邻近的颞骨岩部下面,纤维向下并斜向前内方,止于腭腱膜,作用为上提腭帆。
5.腭垂肌 musculusuvulae
位于腭垂内,起于鼻后棘和腭腱膜,止于腭垂尖端,此肌收缩时,使腭垂向后上方,并使其缩短。
软腭肌除腭帆张肌由下颌神经支配外,其余软腭肌,均由迷走神经咽支支配。
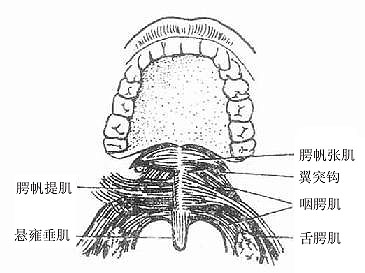
图6-32腭肌
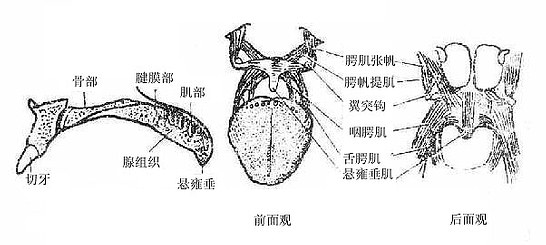
图6-33 腭肌
第六节 喉
一、喉的形态和位置
喉larynx是呼吸的通道,也是发音的器官。上通咽腔,下接气管。喉的后方是咽的喉咽部;前方有舌骨下肌群覆盖;两侧有颈部的血管神经和甲状腺侧叶。喉相当于第4-6颈椎的高度,女性喉较男性者高。小儿喉较成人为高。
喉由软骨作为支架,软骨间借关节、韧带连结;并有肌肉附着,使关节运动,喉内面衬以粘膜,形成喉腔。
二、喉的软骨及其连结
1.喉的软骨
(图6-34)
喉的软骨主要包括不成对的甲状软骨、环状软骨、会厌软骨,以及成对的杓状软骨。此外,还有2对小块软骨。
(一)环状软骨cricoid cartilage
形如指环,构成喉的底座,前部低窄,称环状软骨弓,后部高阔称为环状软骨板。环状软骨是喉与气管中唯一完整的软骨环,对于保持呼吸道的通畅有重要意义,环状软骨的损伤可导致喉狭窄。
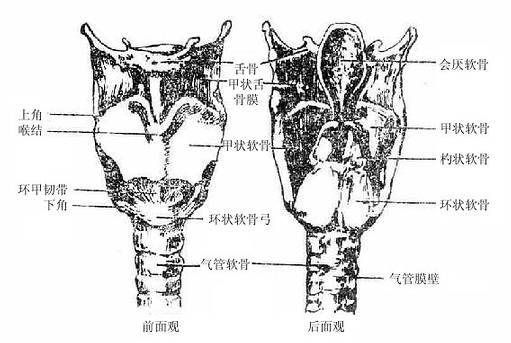
图6-34 喉的软骨及连接
(二)甲状软骨 thyroid cartilage
为喉软骨中最大的一块,由左右两块四角形软骨板构成。两板的前缘以直角连接成前角,前角的上缘形成一“V”字形的切迹,为甲状上切迹。是颈部的重要体表定位标志,切迹的下方向前凸出称喉结,在成年男子特别显著。甲状软骨板的后缘游离,下、下各有一突起,称上角和下角。
(三)杓状软骨arytenoid cartilage
位于环状软骨板的上方,呈三棱锥体状,基底与环状软骨板上缘形成环杓关节。基底向前方伸出一突起叫声带突。为声韧带附着处。基底外侧的突起,叫肌突,较钝圆,有喉肌附着。
(四)会厌软骨epiglottic cartilage
形似树叶,上宽下窄,前后扁平,上缘游离,构成喉口上缘,下端细窄,形如叶柄,借韧带连于甲状软骨前角的内面。
2.喉的连结
喉的连结包括喉软骨彼此间的关节、膜和韧带,以及喉软骨与舌骨和气管软骨间的膜和韧带。
(一)环杓关节 由环状软骨板上缘与杓状软骨基底的关节面构成。杓状软骨可在此关节的垂直轴上作旋转运动,使声带突转向内侧或外侧,另外,也可进行滑动,使两杓状软骨相互靠近或离开。
(二)环甲关节 由甲状软骨两下角与环状软骨外侧面的关节面构成。甲状软骨在冠状轴上作前倾和复位的运动。由于声带附着于甲状软骨内面与杓状软骨声带突之间,故前倾时,甲状软骨和杓状软骨声带突间的距离加大,使声带紧张,复位时,二者间的距离缩小,声带则松弛。
(三)环甲膜 又称弹性圆锥(图6-35),为圆锥形的弹性结缔组织膜,圆锥的尖附着于甲状软骨前角的内面,底附着于环状软骨上缘和杓状软骨声带突,上缘游离增厚,张于杓状软骨声带突和甲状软骨之间,构成声韧带,为声襞的基础。弹性圆锥前部的纤维组织增厚,呈垂直方向,系于甲状软骨下缘与环状软骨弓之间,叫环正中韧带。急性喉阻塞时,可在此穿刺或切开,进行急救。
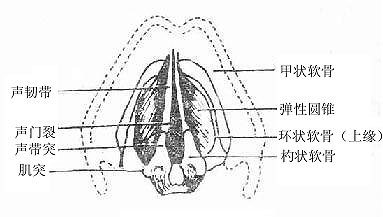
图6-35 弹性圆锥
(四)方形膜 略呈四方形成对的结缔组织膜,由会厌软骨侧缘与甲状软骨前角后面向后连于杓状软骨前内侧缘,构成喉前庭外侧壁的基础。其上缘较强厚,包于杓会厌襞内。下缘较薄且游离,附于杓状软骨与甲状软骨前角内面之间,构成前庭韧带,为室襞的基础。
(五)甲状舌骨膜 是连于甲状软骨上缘与舌骨下缘之间的结缔组织膜。
(六)环状软骨气管韧带 是连于环状软骨下缘与第一气管软骨环上缘之间的结缔组织膜。
三、喉肌(图6-36、37、38)
喉肌为横纹肌,主要作用是紧张或松驰声带,以调节发音时振动频率和振幅,缩小或扩大声门裂或喉口,以调节气量。
1.环甲肌
起自环状软骨弓的外侧面,扇形向后上方止于甲状软骨的下缘,此肌作用为使甲状软骨前倾,紧张声襞。
2.
起自甲状软骨前角的内面,分为内、外侧部,外侧部止于杓状软骨的外侧面、肌突;内侧部止于声带突,位于声襞内,特称声带肌。外侧部收缩时可使声门裂缩小,内侧部收缩时可使声襞松驰。
3.环杓后肌
起自环状软骨板的后面,纤维行向上外方,止于杓状软骨的肌突,此肌收缩时,牵引肌突向后,声带突转向外侧,开大声门裂。
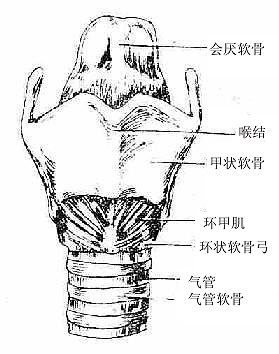
图6-36 喉肌(前面)
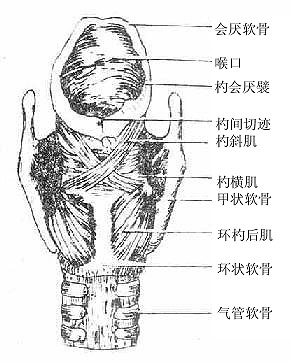
图6-37 喉肌(后面)
4.环杓侧肌
起自环状软骨弓的上缘和外面、斜向后上方、止于杓状软骨的肌突,此肌收缩使肌突向前,声带突向中线靠扰,缩小声门裂。
5.杓斜肌
起自杓状软骨肌突,斜向上行,两侧交叉止于对侧杓状软骨尖。
6.杓横肌
在杓状软骨的后面,杓斜肌的深面,肌束横行,连接两侧杓状软骨。上述二肌收缩,使两侧杓状软骨靠近,关闭声门裂。
7.杓会厌肌
位于杓会厌襞内,此肌收缩,可缩小喉口。
综合所述,可将喉肌的主要功能归纳如下:
声带紧张:环甲肌和环杓后肌
声带松弛:甲杓肌和环杓侧肌
声门裂开大:环杓后肌
声门裂缩小:杓横肌、杓斜肌、甲杓肌和环杓侧肌。
四、喉腔
喉腔cavityof larynx 是由喉壁围成的管形腔。喉壁是以喉软骨借韧带和纤维膜连接,并附以喉肌为基础,内面衬以喉粘膜而构成。喉粘膜极为敏感,受异物刺激可引起咳嗽。喉腔上方借喉口开口于喉咽部,向下直通气管。可分为上、中、下三部。上部最宽大为喉前庭;中部最狭窄为喉中间部;下部为喉下腔(图6-39、40)。
喉腔的上口为喉口,由会厌上缘、杓会厌臂及杓状软骨间切迹所围成。正常呼吸时,喉口呈开放状态,吞咽时关闭。
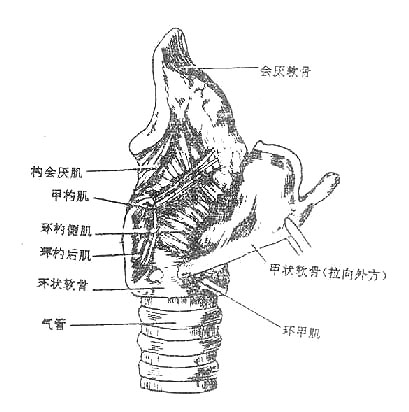
图6-38 喉肌(侧面)
喉前庭上宽下窄,呈漏斗形,上界为喉口,下界为两侧的室襞及其间的前庭裂。室襞叉称假声带,呈浅红色。
喉中间腔体积最小,但构造比较复杂,具有重要功能,不仅是气体出入必经之路,也是语言和发音器官。上界为室襞,下界为声襞,两侧向外侧突出的间隙为喉室,其上端有可高达甲状软骨上缘附近,以盲端而终。声襞即声带(图6-39、40)是由声韧带和声带肌为基础,表面贴以粘膜而成。活体上呈苍白色。声门裂较前庭裂长而狭窄,是喉腔最狭窄的部分,前3/5位于两侧声襞之间,叫做膜间部(声带部);后2/5位于两侧杓状软骨底内侧缘和声带突之间,叫做软骨间部(呼吸部)。声门裂附近粘膜下层比较疏松,发炎时可引起粘膜水肿,导致声音嘶哑、呼吸困难,幼儿严重时可致喉阻塞。
喉下腔为声门裂以下的喉腔部分,又称声门下腔。
五、喉的神经、血管和淋巴
声门裂以上的喉粘膜腺体和感觉,由喉上神经的喉内支支配;声门裂以下的喉粘膜腺体和感觉,由喉返神经支配。喉肌除环甲肌由喉上神经的喉外支支配外,其余的喉肌均由喉返神经支配。
喉上部由甲状腺上动脉的喉上动脉分布,喉下部由甲状腺下动脉的喉下动脉分布。喉的静脉最后汇入颈内静脉。
喉的淋巴汇入颈深淋巴结。
咽和喉的解剖步骤与方法
咽和喉的解剖分为两种,一种为正中矢状断,制成头、颈、上肢标本。一种为将喉上自舌骨,下至第六颈椎下缘处截取下来,制作成喉标本。
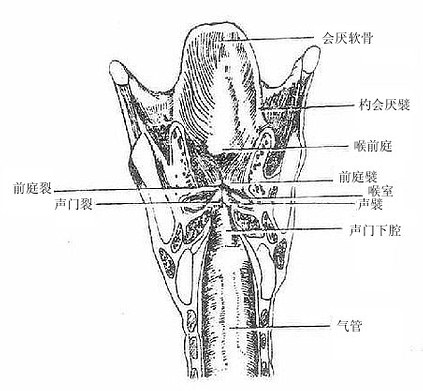
图6-39 喉腔额状断面
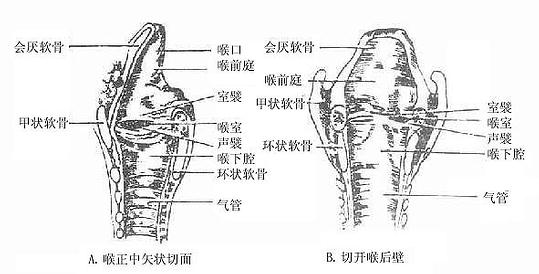
图6-40 喉腔断面
1.(一)清理、观察喉腔 将喉腔自上向下依次清理,观察由会厌软骨和杓状会厌臂围成的喉口,在喉侧壁上观察上方的前庭襞和下方的声襞,以及二襞之间向侧方凸出的喉室,分清喉腔的三部分:即喉前庭、喉中间腔和喉下腔。
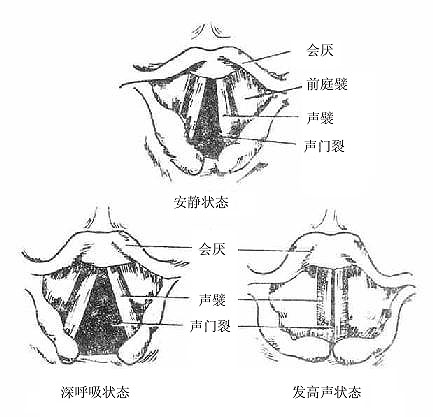
图6-41 声门裂的变化
(二)清理并观察咽腔软腭以上部分为鼻咽,在下鼻甲后缘水平,寻找咽鼓管咽口,并观察从前、上、后包绕该口的咽鼓管圆枕,以及圆枕后方的咽隐窝。在口咽观察咽峡侧壁的腭舌弓和腭咽弓,二弓之间的扁桃体隐窝和腭扁桃体,体会由舌扁桃体、腭扁桃体、咽鼓管扁桃体及咽扁桃体组成的扁桃体环的立体情况。在舌根和会厌间观察深陷的舌会厌谷。在喉咽部喉口侧方,观察梨状隐窝。
2.喉标本 按教员要求剥制
(一)喉软骨支架标本,观察并依次去除各喉肌,去除喉粘喉,修净喉软骨及其连接,保留甲状舌骨膜。
(二)喉肌标本
(1)修去舌骨下肌群,胸骨甲状肌、甲状舌骨肌的附丽点,保留并修净甲状舌骨膜。
(2)修出环甲肌、环杓后肌、杓斜肌和杓横肌。
(3)将一侧甲状软骨板切除大部分,暴露并修出环杓侧肌、甲杓肌的外侧部和内侧部,从喉口观察甲杓肌内侧部和声襞的关系。
3.借助标本、模型观察咽和喉未解剖到的内容。
第七节 颈部总结
一、颈部深筋膜

二、颈部肌肉
三、颈部的动脉
四、颈部静脉
五、颈部淋巴结及淋巴管

六、颈部神经
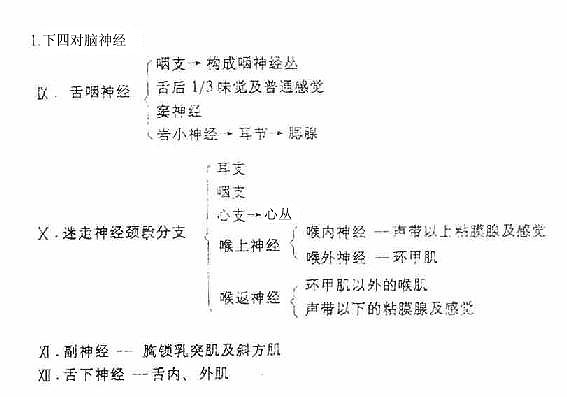

第七章 胸部
第一节 概述
胸部由胸壁和它内面包藏的内脏、神经、血管等组成。胸壁的骨骼由后方的胸椎、两侧的肋骨和前方的胸骨借骨连接构成骨性胸廓,肋间肌充填于肋间隙内。胸壁和膈共同围成胸腔。
一、胸腔
胸腔thoraciccavity经胸廓上口与颈部相通。胸廓下口有穹窿形的膈肌附着,将胸腔和腹腔分开。膈肌向上凸入胸部,顶部高达第5-6肋平面。因此胸壁不仅保护着胸部脏器,同时还保护着腹部上部的器官。新生儿胸部横切面接近圆形,左右径与前后径几乎等长。成人胸部横切面呈肾形,左右径较前后径约大1倍。
二、胸腔的分区
胸腔两侧部为胸膜囊所充满,胸膜囊包裹着左、右肺。介于两胸膜囊之间所有的器官总称为纵隔,包括心包及心脏,出入心的大血管,以及进入和通过胸腔的结构,如气管和支气管、食管、胸导管、膈神经、迷走神经等。
三、胸部常用的体表标志
颈静脉切迹:后平第2胸椎体下缘,女性略低。
胸骨角:胸骨角平面为上、下纵隔的分界面。位于此平面上的有主动脉弓起、止端,气管分叉及左主支气管与食管相交处。胸骨角的两侧连接第2肋软骨,可作为计数肋骨的标志。
剑突向后平第9胸椎,恰为食管与胸主动脉交叉高度。剑突两侧与第7肋软骨相连。
肋:除第1肋在锁骨内侧端的后方不易摸到外,其余肋均可触及。肋间隙的序数与上位肋骨序数相同。在胸前壁的下缘可摸到肋弓。肋弓与剑突共同形成向下开放的角叫胸骨下角。肋弓与剑突间的夹角为剑肋角,左侧剑肋角常作为心包穿刺的进针部位。
乳头mammary papilla:男性乳头平第4肋间隙高度,女性乳头随乳房形态不同其高度有所改变。
四、胸部的标志线
为便于描述和临床上的应用,通常胸部以下列几条垂直线作为定位和分区的标志(图7-1)。
前正中线 anterior median line:为胸骨正中的垂线。
胸骨线 sternal line:沿胸骨最宽处侧缘的垂线。
锁骨中线 midclavicular line:通过锁骨中点的垂线。
胸骨旁线 parasternal line:位于胸骨线和锁骨中线连线中点的垂线。
腋前线 anterior axillary line: 沿腋前襞的垂线。
腋后线 posterior axillary line :沿腋后襞的垂线。
腋中线 midaxillary line :腋前、后线连线中点的垂线。
肩胛线 scapulary line :两臂下垂时,通过肩胛下角的垂线。
脊柱旁线 paravertebral line: 各椎骨横突尖端的连线。
后正中线 posterior median line: 沿各胸椎棘突尖的垂线。
图7-1(1)胸部标志线(前面)
图7-1(2)胸部标志线(左侧面)
图7-1(3)胸部标志线(后面)
第二节 胸壁
胸壁浅层的肌肉为胸部上肢肌、项背肌和腹肌所覆盖(见第五章上肢的胸前部和背部)。胸壁深层结构有位于肋间隙和胸前壁内侧面的胸部固有肌及覆于其内面的筋膜、走行于肋间隙内的肋间血管、神经及胸廓内血管等。
一、胸部固有肌及胸内筋膜
1.肋间外肌intercostalesexterni位于相邻两肋之间。起于上位肋骨下缘,肌纤维斜向前下方,止于下位肋骨上缘。该肌在肋软骨间的部分移行为腱膜,称肋间外膜externalintercostal membrane, 作用为提肋助吸气。
2.肋间内肌intercostalesinterni位于肋间隙的深面。起自下位肋骨的上缘,肌纤维斜向前上方,与肋间外肌的纤维方向呈交叉状,止于上位肋骨的下缘。该肌自胸骨侧缘向后达肋角,于肋角内侧移行为肋间内膜internalintercostal membrane, 作用为降肋助呼气。
3.肋间最内肌intercostalesintimi位于肋角至腋前线的肋间隙段。肌纤维方向与肋间内肌相同。肋间血管和神经穿行于肋间内肌与肋间最内肌之间。由于肋间隙的前、后份,肋间最内肌缺如,在该处肋间神经和血管紧贴胸内筋膜走行。
4.胸横肌transversusthoracis位于胸前壁的内面。起自剑突和胸骨体下半的内面,以数个肌束呈扇形散开行向外上方,止于第2-6肋软骨内面。该肌由肋间神经支配,收缩时可降肋助呼气。
5.胸内筋膜endothoracicfascia 为衬于胸廓内面的一层致密结缔组织膜。除脊柱两侧处的部分较薄外,其它部分则较发达。向上经胸廓上口突入颈根部覆盖于胸膜顶并增厚,称为胸膜上膜。向下被复于膈肌上面的部分为膈上筋膜。在胸内筋膜和壁胸膜之间有少量疏松结缔组织。
二、胸壁的血管
1.肋间动脉intercostalarteries(又叫肋间后动脉)除第1、2肋间动脉来自锁骨下动脉的分支肋颈干外,其余9对肋间动脉和1对肋下动脉均发自胸主动脉。各肋间动脉行干相应的肋间隙内,在肋间隙后部,行于胸内筋膜与肋间内膜之间。至肋角附近,穿行于肋间最内肌与肋间内肌之间,并紧贴肋沟前行。至腋前线以前则在相应肋骨下缘下方,肋间内肌与胸内筋膜之间走行。肋间动脉行至脊柱两旁在肋骨小头下缘附近发出后支,向后穿至背部,分支至脊髓、背部肌和皮肤。肋间动脉在近肋角处还分出一肋间侧副支,向前下走行,继而沿下位肋骨的上缘前行。上9对肋间动脉及其侧副支的末端在肋间隙内与胸廓内动脉和肌膈动脉的肋间前支(又叫肋间前动脉)相吻合。如在肋间隙前部穿刺时,进针部位应在上、下肋之间刺入,而在肋角的内侧部位穿刺时,应在下位肋骨的上缘刺入。
各肋间静脉与同序数的肋间动脉伴行,位于动脉上方。肋间静脉向后汇入奇静脉、半奇静脉或副半奇静脉。
2.胸廓内动脉interalthoracic artery发自锁骨下动脉第一段的下壁,沿胸骨侧缘外侧1-2厘米处下行,居于上6肋软骨和肋间内肌的深面,胸横肌和胸内筋膜的浅面。至第6肋间隙处分为腹壁上动脉和肌膈动脉两终支。前者下行进入腹直肌鞘;后者在第7-9肋软骨后方斜向外下方,分支至心包下部和膈。在第一肋附近,从胸廓内动脉发出心包膈动脉,与膈神经伴行经肺根前方,在心包与纵隔胸膜之间下行至膈,沿途发出分支至心包和胸膜。胸廓内动脉在下行经过上6位肋间隙处发出肋间前支和穿支,前者向外侧走行并与肋间动脉终末支及其侧副支末端相吻合;后者分布于胸前壁浅结构。胸廓内动脉有两条静脉与之伴行,分支亦有同名静脉伴行(图7-2、图7-3)。
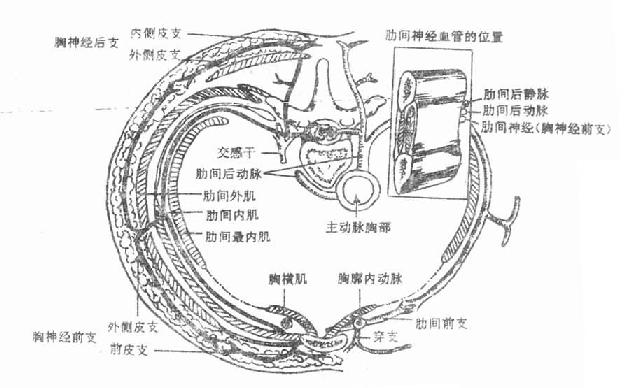
图7-2 肋间隙及其内容
三、肋间神经和肋下神经
肋间神经intercostal nerves共11对,位于相应的肋间隙内。肋下神经subcostalnerve 1对,位于第12肋下方。肋间神经和肋下神经均为胸神经前支,与肋间动、静脉伴行。在肋间隙后部,即肋角的内侧,位于肋间隙的中部,与肋间、静脉的排列次序不定。在肋角前位,位于肋间内肌和肋间最内肌之间,其排列关系自上而下为肋间静脉,肋间动脉和肋间神经。即血管行于肋沟内,神经沿肋下缘前行。
肋间神经沿途分支支配肋间肌、胸横肌等。在腋前线附近分出外侧皮支穿至皮下,第2肋间神经的外侧皮支较粗大。横过腋窝底至臂内侧,与臂内侧皮神经相连,称为肋间臂神经。肋间神经末端在胸骨侧缘向前发出前皮支,穿至胸前壁皮下。下5对肋间神经和肋下神经的前段离开肋间和肋下,向前下入腹壁,分布于腹肌和腹壁的皮肤。因此,下位肋间及肋下神经在胸部受到刺激时(如胸膜炎),可引起腹壁肌肉的反射性紧张和皮肤的疼痛。腹部手术时若过多地切断下位肋间神经,可出现支配区域的腹壁肌肉瘫痪及皮肤感觉迟钝或消失(图7-4)。
四、淋巴结
胸骨旁淋巴结,在胸骨两侧沿胸廓内血管排列。收集胸前壁、乳房内侧、膈、肝上面的淋巴回流。其输出管注入胸导管(左)及支气管纵隔干(右)。
图7-3 胸廓内血管
胸前、外侧壁的解剖步骤与方法
1.观察肋间外肌
在胸前壁清除胸大肌和胸小肌的起始纤维。可选择第3或第4肋间隙,修洁浅面的肋间外肌及前面的肋间外膜,观察肋间外肌的纤维走行方向。自腋前线附近始,向前沿第3或第4肋骨下缘用刀尖划开肋间外肌(不可过深,以免损伤深面的肋间内肌),向下翻起,翻起时,可见肋间神经支配该肌的细小分支。
2.观察肋间内肌
翻开肋间外肌后,即可暴露位于其深面的肋间内肌,肌纤维自外下向内上方走行。
3.分离肋间血管和神经
在腋前线之前寻找穿出该肋间隙的肋间神经外侧皮支,用镊子轻轻夹起追踪至其穿出处,沿上位肋骨下缘以刀尖划开肋间内肌止点,将其向下翻起。沿外侧皮支追查肋间神经主干,同时分辨位于肋沟内的血管,观察它们自上向下排列的顺序为:静脉、动脉和神经。在肋间血管和神经的深面可见薄弱且不完整的肋间最内肌。追踪肋间血管和神经向前至肋间隙的前端。肋间动脉与胸廓内动脉的分支相吻合。
4.分离、探查胸廓内动脉
靠近胸骨侧缘外侧1-2厘米处清除肋间外膜和肋间内肌,显露胸廓内动脉,仔细将其与肋软骨分离。以同法在第2-6肋间隙探查胸廓内动脉。
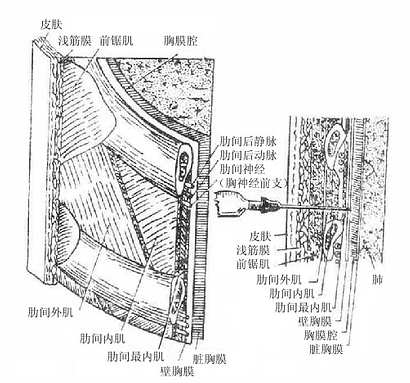
图7-4肋间神经、血管
第三节 胸膜和胸膜腔
一、胸膜
胸膜pleura是一层薄而光滑的浆膜,具有分泌和吸收等功能。可分为互相移行的内、外两层,内层被覆于肺的表面,叫做脏胸膜visceralpleura 或肺胸膜pulmonarypleura;外层衬于胸腔壁内面,叫做胸膜parietal pleura.
1.脏胸膜
紧贴于肺的表面,与肺实质紧密结合,在肺叶间裂处深入于裂内,包被各肺叶。
2.壁胸膜
依其所贴附的部位不同可分为四个部分。包被在肺尖上方的部分叫胸膜顶cupula of pleura,呈穹窿状突入颈部,高出锁骨内侧1/3上方2-3厘米。贴附在胸壁内面的叫肋胸膜costalpleura, 与胸壁易于剥离。纵隔胸膜mediastinal pleura 呈矢状位、贴附于纵隔两侧,其中部包绕肺根后移行于脏胸膜。在肺根的下方,系于纵隔外侧面与肺内侧面之间的脏、壁胸膜移行部形成双层的胸膜皱襞,叫做肺韧带pulmonaryligment。与膈上面紧密结合的部分叫膈胸膜diaphragmtic pleura.
二、胸膜腔及胸膜的隐窝
由于胸膜脏、壁两层在肺根和肺韧带处互相移行,在左、右两肺周围各形成了完全封闭的胸膜腔pleuralcavity。胸膜腔的内压低于大气压,呈负压状态,腔内有少量浆液,以减少呼吸运动时胸膜脏、壁层间的摩擦。正常情况下,由于胸膜腔内负压及浆液的吸附作用,使脏、壁胸膜紧密地贴在一起。但在壁胸膜各部转折处,脏、壁胸膜之间有一定的间隙,称为胸膜隐窝(窦)。其中以肋胸膜和膈胸膜转折处与肺下外缘之间形成的肋膈隐窝costodiaphragmaticrecess最大且位置最深,即使深吸气也不能完全被肺所充满,因此,胸膜腔内的积液常蓄积于此。左侧肋胸膜与纵隔胸膜在前方的转折处与左肺前内缘(相当于肺的心切迹处)之间为肋纵隔隐窝costomediastinalrecess, 位于胸骨左侧第4-5肋间隙的后方。
三、胸膜的神经分布
支配壁胸膜的神经为肋间神经和膈神经,属躯体感觉神经。胸膜炎等疾患刺激神经引起的疼痛不仅可沿肋间神经向胸、腹壁放射,也可沿膈神经向颈部和肩部放射。脏胸膜的神经来自肺丛,经肺门沿肺动脉的外膜、支气管周围和小叶间隔进入肺表面,属内脏感觉神经。
四、胸膜和肺的体表投影
1.壁胸膜各部的反折线及体表投影
胸膜的前界为肋胸膜与纵隔胸膜的反折线,左、右略有不同。双侧均从胸膜顶起始,经胸锁关节后面斜向下内,至第2胸肋关节水平,向中线靠拢,并垂直向下,到第4胸肋关节处,两侧分开。右侧者向下跨过右剑肋角(剑突与肋弓之间的夹角)转向外侧,移行于下界。左侧自第4胸肋关节处转向外下,在距胸骨侧缘外侧约2.5厘米处下行,达左侧第6肋软骨中点移行于下界。两侧胸膜前界中段靠拢,下、下端各形成一个三角形的间隙,上方的间隙位于胸骨柄的后方,称为上胸膜间区(胸腺区);下方的间隙位于胸骨左缘和第4、5肋间隙前端的后方,称下胸膜间隙(心包区)。
胸膜的下界为肋胸膜与膈胸膜的反折线。右侧自第6胸肋关节、左侧自第6肋软骨中点起始,两侧均转向外下方,在锁骨中线与第8肋相交,在腋中线与第10肋相交。由此向后,几乎水平向内,达第12胸椎棘突。右侧由于膈的位置稍高,其胸膜下界亦略高。
2.肺的体表投影
肺(即脏胸膜)的体表投影前界与壁胸膜大致相同,仅左肺前界在第4胸肋关节处,沿第4肋软骨转向外侧,至左胸骨旁线稍内侧处转向下至第6肋软骨中点处移行下界,与壁胸膜前界间形成肋纵隔隐窝。肺的下界较壁膜下界在各标志线高约两个肋骨,即在锁骨中线与第6肋相交,在腋中线与第8肋相交,最后在脊柱侧方达第10胸椎棘突平面。肺下缘与壁胸膜下界间形成半环形的肋膈隐窝(7-5)。
第四节 肺
一、肺的形态和分叶
肺lungs位于胸腔内,借肺根和肺韧带固定于纵隔两侧。肺表面包有胸膜脏层,透过胸膜脏层,可观察到多边形肺小叶的轮廓。肺的颜色随年龄、职业的不骨,小儿呈淡红色,成人由于大量尘埃的吸入和沉积,多呈深灰色,并混有很多黑色斑点。肺内含有空气,呈海绵状,质地柔软。
肺的形态依空气充盈程度和胸廓的形状而变化,一般为圆锥形。每侧肺都分为上部的肺尖(apexof lung),下部的肺底(basis of lung(膈面),外侧的肋面和内侧的纵隔面及三个面交界处的前、后、下三个缘,肺底与膈穹相适应应略向上凹。肋面膨隆,与胸壁的肋和肋间隙相接触。纵隔面对向纵隔。肺的前缘anteriormarge锐利,在肋面与纵隔面之间。右肺前缘近乎垂直,右肺前缘的下半有心切迹cardiacnotch下方有一突起叫左肺小舌lingula of left lung或称舌叶。下缘也较锐利,伸向膈与胸壁所夹的间隙内。后缘圆钝。
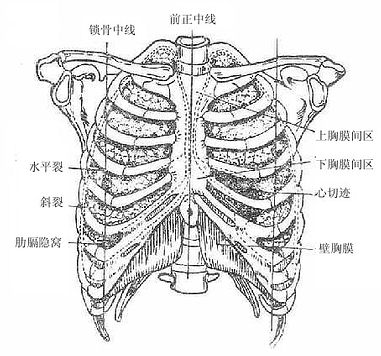
图7-5 (1)肺及胸膜的体表浅影(前面)
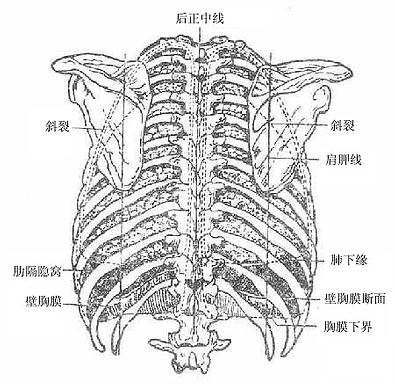
图7-5(2)肺及胸膜的体表投影(后面)
左、右肺由斜裂oblique fissure分为上、下两叶。右肺又为水平裂horizontalfissure 分为上、中、下三个叶,肺斜裂的投影位置相当于由第3胸椎棘突向外下方绕胸外侧部至锁骨中线与第6肋相交的斜线。右肺水平裂的投影为自右第4胸肋关节水平向外,达腋中线与斜裂相交。
二、肺门与肺根
肺门位于肺纵隔面中部的凹陷处,为支气管,肺动、静脉,支气管动、静脉,神经及淋巴管进出肺的门户。这些结构借结缔组织相连并被胸膜包绕形成肺根radixof lung。此处胸膜由脏层向壁层反折,呈宽松的袖状,上部包绕肺根,下部前后两层相贴形成肺韧带。两肺根各结构的位置关系由前向后相同,即肺上静脉、肺动脉和支气管。由上而下,右、左略有不同,左肺根为肺动脉、支气管、肺静脉。右肺根为上叶支气管、肺动脉、中下叶支气管和肺静脉。左、右肺下静脉位置最低(图7-6、7-7)。
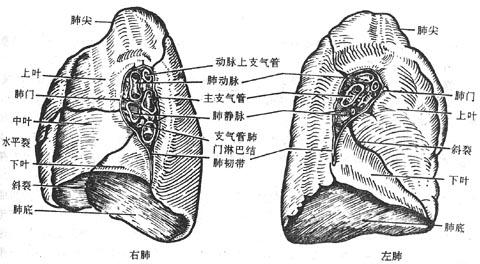
图7-6肺内侧面观(示肺门结构)
三、肺的血管、淋巴和神经
肺的血管根据功能和来源可分为组成肺循环的肺动、静脉以及属于体循环的支气管动、静脉。前者为肺的功能血管。后者为肺的营养血管。
肺动脉干pulmonary trunk起于右心室,在主动脉弓下方分为左、右肺动脉。左肺动脉横跨胸主动脉的前方,经左主支气管的前上方进入肺门。右肺动脉较长,在升主动脉和上腔静脉的后方,奇静脉弓的下方进入肺门。左、右肺动脉进入肺门后,其分支与支气管伴行。右肺上叶支气管位于动脉的上方,称动脉上支气管。其余的支气管分支均位于伴行动脉的下方,称动脉下支气管。两侧肺静脉逐级汇集成左、右肺上、下静脉。左肺上静脉收集左肺上叶的静脉血,右肺上静脉收集右肺上叶和中叶的静脉血,左、右肺下静脉分别收集两肺下叶的静脉血,最后均汇入右心房。
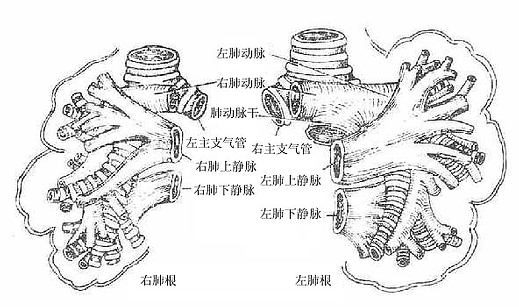
图7-7 肺根结构
支气管动脉bronchial arteries 一般每侧两条,大多数发自胸主动脉,随支气管的分支而分支,在肺内分布于支气管壁、肺动脉和肺静脉壁、小叶间结缔组织及脏胸膜等。
肺的淋巴可分为浅、深两组。浅组为分布于肺脏胸膜及其深面的淋巴管丛,由此丛汇合成淋巴管注入支气管肺(门)淋巴结。深组位于各级支气管和血管周围,并形成淋巴管丛,然后汇合成淋巴管,沿肺血管和各级支气管回流至支气管肺(门)淋巴结。两组淋巴管丛在胸膜下和肺门处有吻合。
肺的神经来自肺丛。该丛由迷走神经的肺支和来自胸2-5交感神经节发出的神经纤维组成。肺丛的分支随血管和支气管进入肺组织。迷走神经的传出纤维(副交感纤维)支配支气管的平滑肌收缩和腺体分泌。交感神经的传出纤维则使支气管平滑肌舒张,腺体分泌减少。迷走神经的传入纤维分布于支气管的粘膜、肺胸膜和肺的结缔组织,形成呼吸反射弧的传入部分。
四、肺内支气管及肺段
左、右支气管先在肺门处分出肺叶支气管lobarbronchi,各肺叶支气管入肺后再分出肺段支气管(第三级支气管)segmentalbronchi,以后再反复分支,越分越细,呈树状,故称支气管树。每支肺段支气管与所属的肺组织称为支气管肺段bronchopulmonarysegments。 肺段呈圆锥形,尖向肺门,底位于肺表面,肺段间有少量结缔组织分隔。在肺段内,肺动脉的分支与肺段支气管相伴行,但肺叶静脉的属支,即段间静脉则走行于肺段之间,接受相邻两肺段的静脉血。当肺段支气管阻塞时,该段内的空气供应断绝而致肺不张,因此,肺段在形态和功能上都有一定的独立性。临床上可根据病变的范围,施行肺段切除术。
右支气管分出上叶、中叶和下叶支气管,分别进入右肺的上、中、下三叶。右上叶支气管,向外上方,它分出尖段支气管、后段支气管和前段支气管三支。尖段支气管弯曲向上,至右肺尖。后段支气管行向后外上方、进入右肺上叶的后下部。前段支气管至右肺上叶的前下部。右中叶支气管分为外侧段支气管和内侧段支气管。分别分布于右肺中叶的外侧部和内侧部。右中叶支气管是右支气管的直接延续,先发出背段支气管,而后又发出内侧底段、前底段、外侧底段和后底段支气管,分别至右肺下叶的上部、内侧部、前外侧部、后外侧部和后部。
左支气管分出上叶和下叶支气管,分别进入左肺的上、下二叶。左上叶支气管又分成上支和下支。上支甚短立即又分为尖后段支气管和前段支气管,分别至左肺上叶的尖部、后上部和前上部。下支走向前下方,分出上舌段支气管和下舌段支气管分别进入肺小舌的上部和下部。左下叶支气管分支和分布区与右下支气管基本一致。
按上述肺段支气管的分支、分布,通常将右肺分为10个肺段,即上叶分3段,中叶分2段,下叶分5段。左肺分为9个肺段,上叶的尖段和后段合为尖后段;上、下舌段与右肺中叶的外侧段和内侧段相当,其余与右肺相同。有时左肺下叶的内侧底段和前底段也合为一个支气管肺段,称为内前底段。如此,左肺也可分为8段。各肺段的名称已述于上册39页。
胸膜和肺的解剖步骤与方法
1.打开胸前壁
沿两侧腋中线将肋间肌逐个纵行切开至肋弓处并将其剥除宽2厘米左右,注意不要伤及深面的壁胸膜。用手指探入各肋间隙,向深面推开贴附于胸壁内表面之壁胸膜,用肋骨剪尖端插入肋骨与推开的壁胸膜之间,将肋骨一一剪断。沿第1肋间隙横行切断肋间肌直至胸骨柄两侧缘2厘米处,看清楚并保留纵行的胸廓内动脉后,可直切至胸骨侧缘。用手指或刀柄插入胸骨柄侧缘,将深面结构与胸骨柄分离。用钢锯将胸骨柄横行锯断。此时可慢慢地将胸前壁向下掀起,边掀边用手指或刀柄将胸骨深面的结构和肋骨深面壁胸膜纯性分离,一侧胸廓内血管干可切断,使之附着于胸前壁后面。试保留另一侧胸廓内血管。将其自胸前壁游离。在下方因血管位于胸横肌之前,可切开该肌。掀开胸前壁时,还需将连于胸骨体上、下端的胸骨心包韧带切断。
检查胸廓内血管、胸横肌、验证肋间内肌、肋间血管及神经。清理胸廓内血管,寻认在胸骨外缘肋间隙内的肋间前支和穿支。向下清理其终支腹壁上动脉和肌膈动脉。
2.探查胸膜、胸膜腔及隐窝
沿锁骨中线纵行剪开壁胸膜,即可见肺及紧贴于肺表面的脏胸膜。手探入胸膜腔,检查壁胸膜的中部、范围及各部间相互移行的反折线。向上探查胸膜顶伸入颈部的情况及其重要毗邻,向下探查肋膈隐窝的位置、形状及与肺下缘的关系。在内侧探查肺根、肺韧带的位置。可在右侧纵隔肺根下方,左手掀起右肺下部,右手探入,用手指夹撮额状位的肺韧带。
将已掀起的胸前壁复回原位,检查肺前、下缘和叶间裂的体表投影。
3.摘除肺并解剖
将肺向外侧牵拉,在纵隔面中部找到肺根及伸向下方的肺韧带,靠近肺门,切断肺根及肺韧带后将肺取出。
辨认已摘掉肺的肺门诸结构排列顺序。用尖镊沿肺动、静脉支气管清除其周围的肺组织,在支气管分权处可见小而呈黑灰色的肺门淋巴结。继续对支气管和肺动脉及其分支清理至各肺段支气管。在剥离支气管时,注意观察与之伴行的支气管动脉,辨认各段支气管的名称和分布,并将周围剩余肺组织修理整齐,制成支气管肺段标本。
第五节 纵隔
一、概述
1.纵隔的概念和境界
纵隔mediastinum是两侧纵隔胸膜之间所有器官的总称。纵隔内的器官主要包括心包、心脏及出入心的大血管、气管、食管、胸导管、神经、胸腺和淋巴结等。它们借疏松的结缔组织互相连结,以利于各器官的活动。纵隔的前界是胸骨,后界为脊柱胸段,两侧壁为纵隔胸膜,上经胸廓上口与颈部相通,底为膈。成人纵隔稍偏向左侧。纵隔的正常位置的维持取决于两侧胸膜腔压力的平衡。当一侧胸膜腔压力增高(如气胸)、或降低(如肺不张)时,可引起纵隔的位移或摆动(图7-8、7-9)。
2.纵隔的分区
①四分法 以胸骨角平面为界,将纵隔分为上、下纵隔。下纵隔又以心包的前、后面为界分为三部:心包前面与胸骨之间为前纵隔;心包及大血管所占据的区域为中纵隔;心包后面与脊柱之间为后纵隔(图7-10)。
②三分法 将纵隔分为三个部分,以气管和气管权的前面及心包的后面的额状面为界,分为前、后纵隔,前缘隔又以胸骨角平面为界分为上、下纵隔。
以下按四分法予以描述。
二、上纵隔
上纵隔位于胸廓上口和胸骨角平面之间,前界为胸骨柄,后界为第1-4胸椎及椎间盘,两侧为纵隔胸膜。
上纵隔由前向后可分为三层:
胸骨后结构:胸腺,左、右头臂静脉和上腔静脉。
中间结构:主动脉弓及其三大分支,膈神经及迷走神经。
脊柱前结构:气管、左喉返神经和食管(图7-11)。
1.胸腺thymus
位于上纵隔的前份、气管的前方。胸腺的大小有明显的年龄特点。新生儿的胸腺上端可达甲状腺下缘,下端可遮盖于心包上部。青春期为腺体发育最盛的时期,以后则迅速退化。成年后逐渐萎缩并被脂肪组织所替代,成为有被膜的类淋巴组织。胸腺除具内分泌功能外,还在机体免疫反应中起着重要作用。胸廓内动脉分支供应胸腺。
2.上腔静脉及其属支
上腔静脉superior vena cava收纳胸部、上肢、头颈等部的静脉血,它由左、右头臂静脉在第1胸肋结合处下缘的后方会合而成,沿升主动脉右侧垂直下行,于第3胸肋关节下缘平面注入右心房。约在右侧第2肋软骨的后方,接受奇静脉的汇入。
头臂静脉由锁骨下静脉和颈内静脉在胸锁关节的后方会合而成。会合处所形成的交角称静脉角,右头臂静脉较短,长约3厘米,近于垂直。左头臂静脉较长,约7厘米,经胸骨柄、胸腺的后方和主动脉弓三大分支的前方斜向右下,在右侧第1胸肋结合处下缘与右头臂静脉合成上腔静脉。
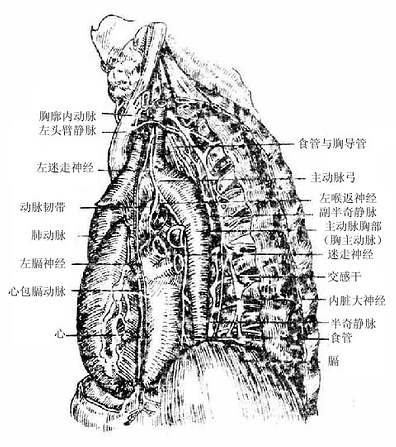
图7-8纵隔的左侧面观
3.主动脉弓及其分支
主动脉弓位于胸骨柄下半的后方,在右侧第2胸肋关节的后方起自升主动脉上端,由右前方弯向左后方,达第4胸椎体下缘的左侧移行于胸主动脉。弓的上缘可达胸骨柄中份或稍上方,下缘平胸骨角。主动脉弓上缘发出三大分支,即头臂干、左颈总动脉和左锁骨下动脉。
主动脉三大分支的前方的左头臂静脉,主动脉弓的下方是肺动脉权、左主支气管、动脉韧带及其左侧的左喉返神经和位于韧带右侧的心神经浅丛。主动脉弓的左前方有肺、胸膜、左膈神经、心包膈血管、左迷走神经和颈交感神经节发出的心支。弓的右后方由前向后的排列是气管、食管、左喉返神经、胸导管及心神经深丛。
4.气管胸段及主支气管
气管胸段的位置气管胸段位于上纵隔后部正中,长约5厘米。于胸骨角平面分为左、右主支气管,气管分杈处其腔内面有一前后向的半月形隆起,称气管隆嵴carinatracheae,是气管镜检的重要标志。小儿气管常稍偏右侧,一岁前小儿的气管分杈位置高,随年龄的增长逐渐降低。
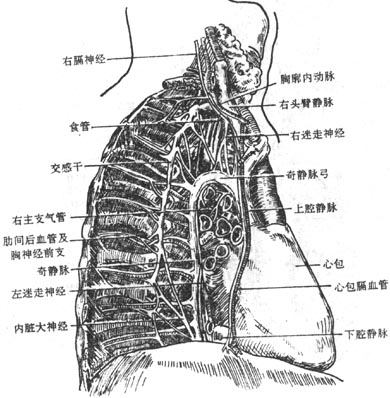
图7-9纵隔的右侧面观
气管的毗邻 前方邻接胸腺、左头臂静脉和头臂干;左侧邻主动脉弓、左颈总动脉和左锁骨下动脉;右侧邻接头臂干、右头臂静脉、上腔静脉及奇静脉弓、右胸膜囊、右迷走神经等;后方是食管。气管和食管左侧间的沟内有左喉返神经上行。
主支气管mainbronchus左、右主支气管下方的夹角一般为65-80°,女性稍大于男性。左主支气管细而长,近水平位,长约5厘米,由气管杈处斜向左下外方,平第6胸椎高度,经左肺动脉的后方,胸主动脉的前方入肺门。右主支气管粗而短,较陡直,长约3厘米,约平第5胸椎高度,经右肺动脉和升主动脉后方入肺门。由于右主支气管与气管的方向较接近,故气管异物常坠入右肺下叶支气管内。
三、前纵隔anterior mediastinum
为心包与胸骨体之间的潜在间隙,其中有纵隔前淋巴结、胸廓内动脉的分支、由上纵隔向下延伸的胸腺及疏松结缔组织。
四、中纵隔middle mediastinum
为心包和心脏所在的部位。此外,还有出入心的大血管、膈神经、心包膈血管、心神经丛及淋巴结等。
图7-10 纵隔的分部
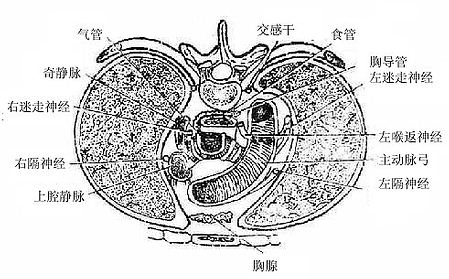
图7-11 上纵隔 (平第4胸椎横断面)上面观
1.心包pericardium
为包裹心脏及大血管根部的囊状结构,由内、外两层构成。外层叫纤维心包fibrouspericardium,由致密结缔组织构成,上方附着于大血管的根部并与血管外膜相续;下方附着于膈的中心腱;前方与胸骨体间有胸骨心包上、下韧带,以固定心包。内层为浆膜心包serouspericardium,分为脏、壁两层。壁层衬于纤维心包的内面,脏层附于心肌层外面,即心外膜。脏、壁两层在大血管根部相互移行。两层间的腔隙为心包腔pericardialcavity内含少量浆液,心脏搏动时起润滑作用。心包腔在一些部位腔隙较大,叫做心包窦。主要有位于左、右肺静脉根部及下腔静脉的左侧与心包后壁之间的心包斜窦obliquepericardial sinus;位于升主动脉和肺动脉后方与上腔静脉和左心房前壁之间的心包横窦transversepericardial sinus,其大小可容一横指通过。在心直视手术时,可在横窦处暂时中断主动脉和肺动脉的血流。另外,浆膜心包壁层的前部移行于下部处与心尖之间形成的隐窝,即使心脏搏动时亦不进入其内,称为心包前下窦,其深度约1-2厘米,为心包积液时进行穿刺的部位(图7-12)。
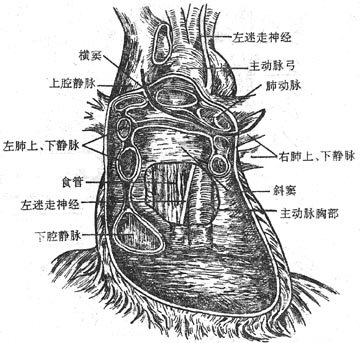
图7-12 心包及心包窦
2.心脏heart
(一)心的位置、毗邻和体表投影
心位于中纵隔内、裹以心包。约2/3在正中线的左侧,1/3居于正中线的右侧。前方平对胸骨体和第3-6肋软骨,后面平对第5-8胸椎。心前方的大部分为胸膜和肺遮盖,仅前下部有一个三角区域(相当于左肺心切迹处)隔以心包与胸骨体下半及左侧第4-5肋软骨相贴。因此,心内注射多选择在胸骨左缘第4肋间隙进针,可免刺伤胸膜和肺而引起气胸。心的两侧面与左、右纵隔胸膜及肺的纵隔面相邻,其间有膈神经、心包膈血管通过。心的后方有胸主动脉、食管、胸导管、迷走神经及纵膈后淋巴结等。心的下方为膈的中心腱,上方有进出心的大血管。
心边界的体表投影可依下述点及其连线确定。
左上点:左侧第2肋软骨下缘,距胸骨左缘约1.2厘米。
右上点:右侧第3肋软骨上缘,距胸骨右缘约1厘米。
右下点:右侧第6胸肋关节。
左下点:左侧第5肋间锁骨中线内侧1-2厘米,即心尖搏动处。
左、右上点连线为心上界,左、右下点连线为心下界。左上、下点微凸向左侧的弧线为心左界,右上、下点间微凸向右的弧线为心右界。此外,由左侧第3胸肋关节与右侧第6胸肋关节的连线,标志心房和心室的分界线(图7-13)。
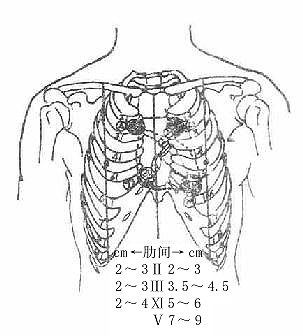
图7-13 心的体表投影及心界叩诊
A——主动脉瓣听诊区P——肺动脉瓣听诊区
T——三尖瓣听诊区 M——二尖瓣听诊区
(二)心脏的外形
心脏外形近似倒置的圆锥形,比自身握紧的拳头略大,长轴与身体正中线约成45°角。可分为朝向右后上方的心底,和朝向左前下方的心尖,以及对向胸廓的胸肋面和坐于膈肌上的膈面。近心底处有一环形的沟,称冠状沟coronarysulcus是心房和心室外面的分界。冠状沟前部被肺动脉隔断,沟内有供养心壁的血管及脂肪组织。
心底basis ofheart 居于右后止方、大部分由左心房、小部分由右心房构成。左、右各有两条肺静脉注入左心房,上、下腔静脉分别开口于右心房的上部和下部。
心尖 apex of heart 圆钝,由左心室构成,朝向左前下方,平对左侧第5肋间隙,锁骨中线内侧1-2厘米处。由于心尖邻近胸壁,因此在胸前壁左侧第5肋间隙常可看到或摸到心尖的搏动。
胸肋面sternocostal surface朝左前上方,此面有一浅沟,自冠状沟向下达心尖右侧,称前室间沟anteriorinterventricular groove, 它是左、右心室表面的分界。胸肋面主要由右心房和右心室构成,左心耳和左心室仅参与构成其左侧的一小部分。膈面diaphragmaticsurface膈心包与膈中心腱部相邻。有一浅沟自冠状沟延至心尖右侧称后室间沟posteriorinterventricular groove。后室间沟与冠状沟的交点称房室交点crux。膈面主要由左心室后壁组成,右心室后壁只构成其一小部分。心脏的左缘圆钝,又称左侧面,由左心室及其上方的左心耳构成,斜向左下。右缘垂直,由右心房构成,向上延续为上腔静脉。下缘近水平,较锐,大部分为右心室,仅心尖处由左心室构成(图7-14(1)、图7-14(2))。
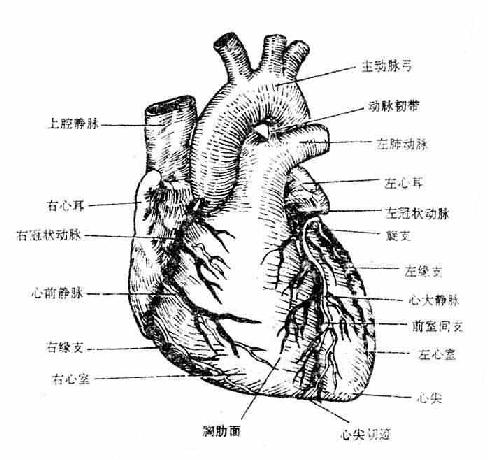
图7-14(1)心脏的外形及血管(前面)
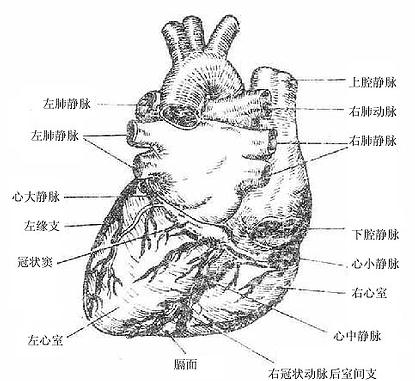
图7-14(2)心脏的外形及血管(后面)
(三)心腔
心系中空的肌性器官,被房间隔和室间隔分为互不相通的左、右二半,各半又以房室口分为心房和心室。因此,心腔可分为右心房、右心室、左心房和左心室。
(1)右心房right atrium位于心的右上部,壁薄腔大。其前部呈锥形突出,遮于主动脉根部右侧,称右心耳rightauricle。右心房可分为前、后二部,前部为固有心房,后部为腔静脉窦venacaval sinus。两部在心表面以叫做界沟terminal sulcus的浅沟分界。心房内面与界沟对应处,形成的一条纵形的肌肉隆起,称为界嵴terminalcrest。固有心房内面有从界嵴向前发出的平行肌隆起,叫做梳状肌pectinatemuscles,右心耳内面的肌隆起则交织成网。腔静脉窦内壁光滑,其后上部有上腔静脉口,后下部有下腔静脉口,前下部有房室口。下腔静脉口与房室口之间有冠状窦口,口的下缘有冠状窦瓣。在下腔静脉口的前内侧缘有一镰状皱襞称下腔静脉瓣。在右心房的后内侧壁,房间隔的下部有一浅窝称卵圆窝ovalfossa,为胎儿时期的卵圆孔在出生后闭锁形成的遗迹(图7-15)。
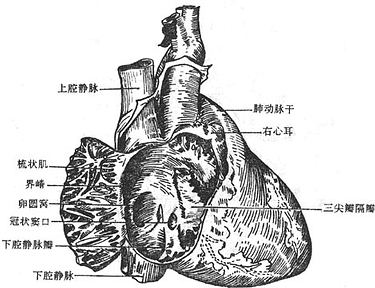
图7-15 右心房内面观
(2)右心室right ventricle位于右心房的前下方,是心腔最靠前方的部分,靠近胸骨和左侧第4、5肋软骨的后面,故心内注射多在第4肋间隙旁胸骨左缘注入该室。由于右心室的内侧壁-室中膈凸向右心室,故室腔横切面呈半月形。
右心室腔按功能可分为流入道和流出道,二部以室上嵴supraventricularcrest为界。流入道的入口为右房室口,流出道的出口称肺动脉口。室上嵴是介于两口之间的弓形肌性隆起。其作用是在心室收缩时帮助缩窄右房室口,室上嵴肥大可引起漏斗部狭窄。
右房室口位于右心室的后上方,呈卵圆形,周径11厘米左右,约可容自身的三个手指尖。口周缘为结缔组织构成的纤维环,环上附有三个近似三角形的帆状瓣膜,叫做右房室瓣rightatrioventricular valve或称三尖瓣tricuspid valve,按部位分为前瓣、后瓣和隔侧瓣。瓣膜的尖端指向室腔,瓣的边缘与室面通过数条结缔组织细索——腱索tendinouschorda连于乳头肌。乳头肌papillary muscles是从室壁突向室腔的锥状肉柱,有前、后、内侧(隔侧)三组,分别称前、后、和隔侧乳头肌。前乳头肌较大,起于室前壁的中部;后乳肌位置、大小不恒定;隔侧乳头肌最小,有时缺如。由一个乳头肌起始的腱索分别连于相邻两个瓣膜的相对缘。当心室收缩时,血液推顶瓣膜,封闭房室口。由于乳头肌的收缩,腱索牵紧瓣膜,使之不能翻入右心房,从而防止血流的逆流,右心室壁上还有纵横交错的肌隆起,称肉柱trabeculaecarneae。右心室还有一束肌肉从室中隔连至前壁前乳头肌根部,称隔缘肉柱septomarginaltrabecula(又称节制带 moderator band)。右心室腔向右上延伸的流出道部分向上缘渐变细,呈倒置的漏斗形,叫做动脉圆锥conusarteriosus或漏斗infundibulum(图7-16)。
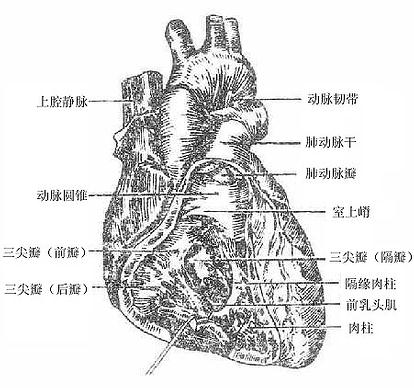
图7-16 右心室
肺动脉口的周缘附有三个袋状半月形的瓣膜叫做肺动脉瓣valvesof pulmonary trunk,分别叫前半月瓣、左半月瓣和右半月瓣。每个瓣游离缘的中央有一小结节,称半月瓣结nodulesof semilunar valves。心室收缩时,瓣膜顺血流方向开向肺动脉,心室舒张时,瓣膜关闭,以防止血流倒流回右心室(图7-17)。
(3)左心房left atrium构成心底的大部分,位于主动脉和肺动脉起始部的后方,其向左前方突出的部分称左心耳leftauricle。左心房有四个静脉入口,左、右各二,开口于左心房的后壁。左心房的出口为左房室口,位于左心房的前下部。左心房腔前部(即左心耳部分)梳状肌发达,而后部腔壁光滑。
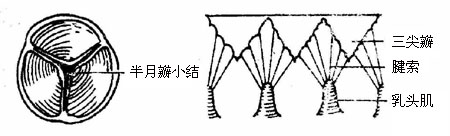
图7-17 肺动脉瓣和三尖瓣
(4)左心室left ventricle 位于右心室的左后下方,其壁厚约右心室的2-3倍。由于室间隔凸向右心室,左心腔的横切面呈圆形。左心室腔也分为流入道和流出道。流入道的内口称左房室口,左房室口较右房室口小,位于左心室的右后上方。口周缘纤维环上附有两个近似三角形的瓣膜叫做左房室瓣leftatrioventricular valve或称二尖瓣mitral valve。前(尖)瓣较大,位于前内侧,介于主动脉口和左房室口之间,借此将左心室腔分为流入道和流出道两部分。后(尖)瓣较小,位于后外侧。前、后瓣底部的内、外侧端连合分别称前外侧连合和后外侧连后。二尖瓣的边缘和心室面也有腱索连于乳头肌。左室乳头肌较右室者大,分前、后两组(个)。前乳头肌起于左心室前壁中部,后乳头肌起于后壁的内侧部。每个乳头肌发出的腱索均连于两个瓣膜的相对缘上,
左心室流出道壁光滑无肉柱,称主动脉前庭aorticvestibule。它的出口为主动脉口,位于左房室口的前侧,其周缘的纤维环上附有三个半月形袋状的瓣膜,称主动脉瓣aorticvalves,分别叫做左半月瓣、右半月瓣和后半月瓣。瓣膜大而坚韧,半月瓣小结也较显著。瓣膜与动脉壁之间的内腔膨大称主动脉窦aorticsinus。在主动脉右窦和左窦处分别有右冠状动脉和左冠状动脉的开口。心室收缩时,血液推动左房室瓣,关闭左房室口,同时冲开主动脉瓣,血液射入主动脉。心室舒张时,主动脉瓣关闭,阻止血液倒流回左室,同时二尖瓣开放,左房血液流入左室。左右两侧的心房、心室收缩与舒张同步,两侧房室瓣和两动脉瓣的启闭也是同步的(图7-18)。
(四)心壁的构造
心壁由心内膜、心肌和心外膜三层组成。
(1)心内膜endocardium 菲薄且光滑,衬于心的内面,与血管内膜相延续。在房室口与动脉口,心内膜折叠成瓣膜,其间有少量疏松结缔组织。主动脉和肺动脉瓣内一般无血管,而二尖瓣和三尖瓣的基部则有小血管分布。
(2)心肌myocardium是心壁的主要部分,心房肌较薄,心室肌较厚,而左心室肌最厚。心房肌和心室肌均附着于纤维环,它们不相连续。因此,心房肌和心室肌可不同时收缩。
ⅰ纤维支架,由致密结缔组织构成。为心肌纤维束及瓣膜提供了附着点,在左、右房室口,主动脉口和肺动脉口处形成纤维环fibrousring。在左房室口之前、主动脉口之后形成左纤维三角lift fibroustrigone。在左、右房室口之间,主动脉口后方形成右纤维三角rightfibrous trigone。右纤维三角向下向前伸展延续于室中隔膜部。
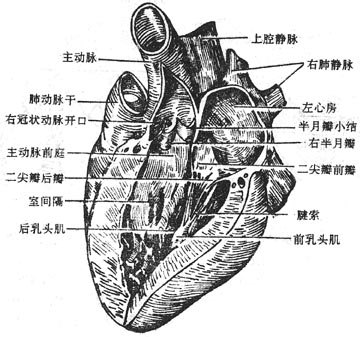
图7-18 左心房和左心室
ii心房肌:分浅、深二层,浅层为环绕两心房的横行肌纤维,有些伸入房间隔;深层为各房所固有,为袢状纤维束,从前向后跨越心房,其两端均附于纤维环,并以环状肌束,围绕于静脉口及心耳等处。
iii心室肌:分为三层,浅层斜行,肌纤维在心尖部捻转形成心涡,然后进入深部移行为纵行的深层肌,形成肉柱和乳头肌;中层为环形,位于浅、深层之间,分别环绕在左、右心室,左室环形肌特别发达。(图7-19、7-20)
(3)心外膜 epicardium 被复在心肌层的表面,为浆膜心包的脏层。
(4)房间隔和室间隔
房间隔interatrial septum介于左、右心房之间,由于左心房位于右心房的左后方,故房间隔呈斜位,约与正中矢状面成45°角。房间隔的两侧面为心内膜,中间夹有结缔组织,并含部分肌束。房间隔在卵圆窝处最薄,主要由结缔组织构成,房间隔缺损多发生于此。
室间隔interventricular septum位于左、右心室之间,也成45°斜位。室间隔可分为肌部和膜部。肌部构成室间隔的绝大部分,膜部为位于室间隔后上部约1.5-2.0厘米直径的卵圆区,由两层心内膜及其间的结缔组织构成,缺乏肌纤维,厚约1毫米。膜部的右侧面被三尖瓣的隔侧瓣附着缘分上、下两部。上部分隔右心房和左心室,因此该部又称房室隔。下部分隔左、右心室。室间隔膜部的成因是由于胚胎时期左、右心室相通,在发育过程中室间隔自下向上生长,上缘留有室间孔,隆生前室间封闭,形成室间隔膜部,而将左、右心室完全分隔。如发育受阻,则形成室间隔缺损(图7-21)。
(五)心传导系
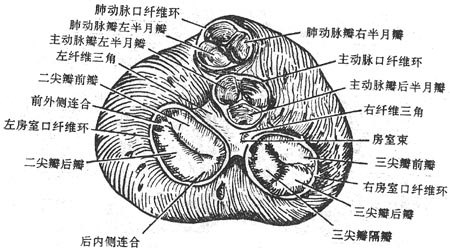
图7-19纤维环
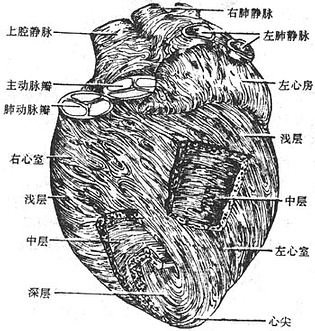
图7-20心肌层
心传导系位于心壁内,由特殊分化的心肌细胞组成。其功能是产生并传导冲动,以维持心的正常节律性搏动。它受交感神经和迷走神经双重支配。心传导系由窦房结、房室结、房室束及其分支组成。
(1)窦房结sinoatrial node位于上腔静脉与右心房交界处前方的心外膜深面,呈梭形。人的窦房结由于结细胞团和致密结缔混杂在一起,使结没有明显的界限。结中央有窦房结动脉穿过。
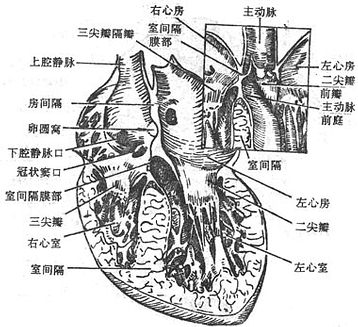
图7-21 房间隔和室间隔
(2)房室结atrioventricular node位于房中隔下部右心房侧心内膜下,呈扁椭圆形,较窦房结小。房室结接受窦房结传来的冲动,并把它传到房室束。在正常情况下,房室结不产生冲动,但当窦房结病损或出现传导障碍时,亦可产生冲动。
(3)房室束atrioventricular bundle又名His束,呈圆索状。它从房室结前端发出并向前穿右纤维三角,沿室间隔膜部的后下缘前行,在室间隔肌部上缘分为左束支leftbundle branch和右束支right bundle branch,分别沿室间隔左、右侧心内膜深面下行。左束支呈扁带状,下行一段后又分为前支和后支,分别至前、后乳头肌的根部,再分为许多细小分支,形成浦肯野氏(Purkinje)纤维网,分布于乳头肌及室壁等处的心内膜下,最后连于一般心肌纤维。左束支在前、后支之间还发出间隔支,分布于室间隔在侧面中、下部的心肌。右束支较左侧者细,呈圆索状,经室间隔右侧面薄层肌束的深面行向前下,再经隔缘肉柱至右室前乳头肌根部,亦分成许多分支,散成Purkinje纤维网。
有些学者根据解剖、生理、生化和临床的研究认为,在窦房结与房室结之间还有结间束相连,能将窦房结产生的冲动较快地传至房室结,一般认为,结间束有三条,即前结间束、中结间束和后结间束。但这些结间束在形态学方面的证据尚不充分。有些作者研究还证明在心房和心室之间,除借正常的传导束联系外,在某些人还有副传导束的存在,如由心房直接与心室肌束联系,由房室结、房室束或左、右束支发出直接至室间隔肌的传导束等。使心室肌可以提前接受冲动而收缩。这种人常有阵发性心动过速,心电图检查显示不正常波形,称为预激症候群(图7-22、7-23)。
(六)心的血管、淋巴管和神经
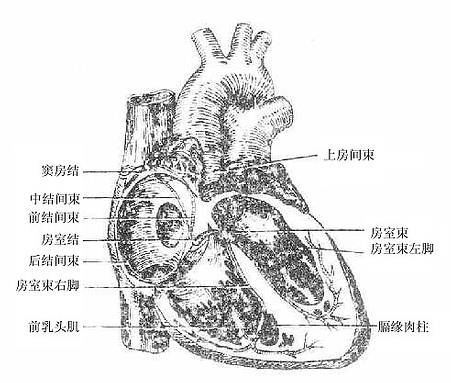
图7-22 心传导系
图7-23 变异的副传导束
(1)心的动脉
心壁由左、右冠状动脉的分支供血。左冠状动脉leftcoronary artery一般较右冠状动脉粗。起于主动脉左窦,经左心耳与肺动脉根部之间向左行,随即分为前室间支和旋支。前室间支anteriorinterventricular branch沿前室间沟下行,绕过心尖切迹,终于后室间沟下部,与右冠状动脉的后室间支吻合。旋支circumflexbranch沿冠状沟横行向左, 绕心左缘至膈面。旋支最恒定的分支是左缘支,沿心的左侧缘下行。此外,尚发出窦房结支和房室结支。左冠状动脉主要分布于左心房、左心室、右心室前面的一部分、室间隔前上2/3和房室束的左束支。
右冠状动脉right coronary artery起于主动脉右窦,在右心耳和肺动脉根部之间入冠状沟,向右行绕过心右缘经冠状沟后部至房室交点处常分为二支。一支较粗。为主干的延续,向下弯行,移行为后室间支posteriorinterventricular branch沿后室间沟下行,终于后室间沟的下部,与前室间支末稍吻合。另一支较细,自冠状沟房室交点处向左,然后向下分布于左室后壁,形成右冠状动脉的左室后支。右冠状动脉的主要分支有动脉圆锥支、右缘支以及窦房结支和房室结支等。动脉圆锥支为右冠状动脉向右室壁发出的第一个分支,与前室间支的相应分支相吻合,是左、右冠状动脉间的一个重要的侧支循环通路。右缘支恒定发达,沿心下缘行走,是冠状动脉造影时辨认分支的一个标志。窦房结支起于右冠状动脉近侧段,沿右心耳内侧面上行至窦房结。房室结支一般在房室交点处起于右冠状动脉的主干或其分支并分布于房室结和房室束的近侧部。右冠状动脉主要分布于右心房、右心室、室间隔的后1/3及左室后壁等(图7-24)。
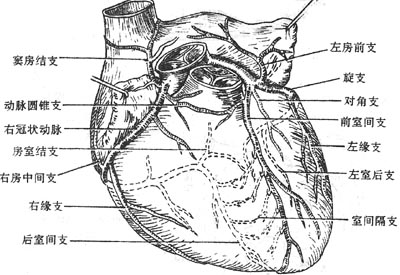
图7-24 心冠状动脉模式图
(2)心的静脉
心壁静脉大部分汇集成数条静脉,注入冠状窦,开口于右心房,部分细小的静脉直接开口于各心腔。冠状窦coronarysinus位于冠状沟的后部,长约3-5厘米。冠状窦的主要属支有:心大静脉,位于前室间沟,上行至冠状沟,再向左绕过心左缘至心后面注入冠状窦的左端。心中静脉,位于后室间沟,向上注入冠状窦右端。心小静脉,行于右冠状沟内,绕过心右缘向左注入冠状窦右端。左房斜静脉(Marshall斜静脉)在左心房后面斜行向下,注入冠状窦左侧端。另外,还有心前静脉2-3支,起于右心室前壁,越过冠状沟,直接开口于右心房。数目甚多的心最小静脉,从心肌层直接注入各心腔。
(3)心的淋巴管
在心内膜下、心肌层和心外膜下细小的淋巴管分别构成丛,并相互连通。一般由深向浅汇流至心外膜下丛,最后汇集成左、右淋巴干,注入气管支气管淋巴结和纵隔前淋巴结。
(4)心的神经
心的神经来自心丛,包括交感神经纤维、副交感神经纤维和感觉神经。交感神经来自颈交感节和上位胸交感节的节后纤维,支配房肌、心室肌、心传导系统以及心冠状动脉。交感神经兴奋使心跳加快,房、室收缩力增强,心冠状动脉扩张。副交感神经节前纤维来自迷走神经干及其分支,在心丛内的神经节细胞换元后支配心房肌、心室肌、心传导系统和冠状动脉。副交感神经兴奋与交感神经的作用相拮抗,可使心跳跳慢,房、室收缩力降低和冠状动脉收缩。心的感觉纤维随迷走神经进入延髓,其主要作用是反射性地调节减慢心率。随交感神经第1-5胸神经后根入脊髓的纤维含有传递痛觉的纤维。
五、后纵隔posterior mediastinum
位于心包后面与下8个胸椎之间,上平胸骨角平面,下方至膈。后纵膈的内容有:食管、胸主动脉、胸导管、奇静脉和半奇静脉、左右迷走神经、交感干及其发出的内脏大、小神经等(图7-25)。
图7-25 后纵隔的内容
1.食管esophagus上端平第6颈椎下缘起于咽,下端平第11胸椎高度与胃贲门相续,可分为颈、胸、腹三段,共中穿经上纵隔和后纵隔的部分为胸段。食管胸段在上纵隔居中线略偏左。在主动脉弓的右后方下行,入后纵隔偏向右侧,并沿胸主动脉的右侧继续下行,约至第7胸椎高度,食管斜跨胸主动脉的前面至其左前言,平第10胸椎高度穿膈的食管裂孔入腹部。食管胸段在平第4胸椎下缘处,行经主动脉弓和左支气管的后方时,因受这些器官压迫而形成第2个生理性狭窄,约距中切牙25厘米。此外,食管在起始处和穿过膈肌食管裂孔处也分别出现第1和第3个生理性狭窄,第1个狭窄约距中切牙15厘米,第3个狭窄约距中切牙40厘米。这些狭窄处常是异物滞留和癌的好发部位。
食管胸段的毗邻,前方由上向下是气管、左喉返神经、左主支气管、心包和膈。后方为胸椎体,食管与脊柱间构成食管后间隙。间隙内有奇静脉、右侧肋间动脉和静脉、半奇静脉及胸导管。左侧邻左颈总动脉、左锁骨下动脉、主动脉弓、胸导管上段和纵隔胸膜。右侧邻纵隔胸膜和奇静脉弓。食管下段被迷走神经的分支所包绕。供应食管胸段的血液在上纵隔来自支气管动脉的分支,后纵隔段主要来自胸主动脉的分支,亦有来自第5-7肋间动脉及隔上动脉的分支。各动脉间虽有吻合,但不丰富。食管的静脉与动脉伴行,其大部汇入奇静脉和半奇静脉。食管下段的静脉可与胃左静脉的食管支吻合,从而与门静脉系沟通,是门上腔静脉系间的重要侧副循环。故当门静脉高压时,部分门静脉血可通过食管下段的静脉网注入奇静脉和半奇静脉。
2.胸主动脉thoracic aorta于第4胸椎下缘左侧续于动脉弓,沿脊柱左前方下行,经左肺根后方贴近食管左侧,在平第8-9胸椎处经食管后方并与之交叉,在第12胸椎体前面穿膈肌的主动脉裂孔进入腹腔。胸主动脉的左侧有纵隔胸膜遮盖,左后方有半奇静脉,右侧上份有食管、胸导管和奇静脉。
3.胸导管thoracic duct起自乳縻池,在主动脉的右后方沿脊柱前方上行,穿膈主动脉裂孔入后纵隔。在后纵隔内,胸导管初位于脊柱的右前方,奇静脉与主动脉之间,食管的后方。此段胸导管常为右侧纵隔胸膜所覆盖。上行到第4-5胸椎平面时,逐渐从胸主动脉和食管的后方越过中线至脊柱的左前方,最后出胸廓上口,进入颈根部,注入左静脉角。胸导管在上纵隔处位于食管的左侧,左锁骨下动脉的后方并与左侧纵隔胸膜相贴(图7-26)。
4.奇静脉azygos vein起自右腰升静脉,在右侧上升至第7-8胸椎高度,接受左侧的半奇静脉和副半奇静脉的横干。奇静脉达第4胸椎高度,形成奇静脉弓archof azygos vein转向前行,跨越右肺根上缘,注入上腔静脉。奇静脉沿途收纳食管、纵隔、心包和支气管来的静脉,还接受右侧的除第1肋间静脉以外的肋间静脉的汇入。半奇静脉hemiazygosvein起自左腰升静脉,穿膈主动脉裂孔,上行于脊柱左前方,至第8胸椎平面转向右行注入奇静脉。副半奇静脉accessoryhemiazygos vein汇集左侧第4-7肋间静脉(上位其余肋间静脉由最上肋间静脉收集),有时收纳左主支气管静脉。副半奇静脉在脊柱左侧下行,于第7胸椎平面注入奇静脉。
5.交感干sympathetic trunk胸部交感干位于脊柱两侧,奇静脉和半静脉的外侧,其上段位于肋小头及肋间静脉的前面,下段则渐内移,位于胸椎体的两侧。胸交感干与脊神经间以白交通支和灰交通支相连系。白交通支中大部分由胸髓交感神经元发出的节前纤维构成,至胸交感节与节后神经元形成突触连接,节后神经元发出的节后纤维主要经灰交通支回到胸神经,随胸神经分布于胸、腹壁的血管、汗腺和竖毛肌。灰交通支一般位于白交通支的内侧。此外,从第5-9胸交感干神经节发出内脏大神经,从第10、11(12)胸交感节发出内脏小神经。二者均为交感神经节前纤维构成,向下穿膈,参与腹腔丛的构成,并与腹腔神经节的节后神经元形成突触连接。
图7-26 胸导管和奇静脉
六、胸腔脏器的淋巴管淋巴结
胸腔脏器的淋巴管回流至以下三群淋巴结。
1.纵隔前淋巴结
位于头臂静脉和主动脉弓发出的三大分支的前方,汇集胸腔前部、胸腺、膈的前份、部分心包、心和纵隔胸膜的淋巴,此外,部分肝膈面的淋巴管也可回流于此群淋巴结。其输出管注入支气管纵隔淋巴干。
2.纵隔后淋巴结
位于心包之后,食管和主动脉之前,汇集食管胸段、心包的后部和膈后部的淋巴。其输出管汇入支气管纵隔淋巴干或直接汇入胸导管(7-27)。
3.肺、支气管、气管的淋巴结
肺淋巴结在肺内沿支气管和肺动脉的分支排列,其输出管汇入位于肺门的支气管肺淋巴结(肺门淋巴结)。此淋巴结的输出管汇入位于支气管杈下方和左、右主支气管周围的气管支气管淋巴结。气管支气管淋巴结还接受支气管、气管、食管和心的淋巴管的汇入。它的输出管汇入位于气管两侧的气管旁淋巴结。左、右气管旁淋巴结的输出管分别汇成左、右支气管纵隔干,右侧者注入右淋巴导管,左侧者注入胸导管。
纵隔的解剖步骤与方法
1.按下列顺序观察纵隔诸结构的位置、毗邻。
图7-27 胸腔内的淋巴回流
(一)左侧观
由于心包偏向左侧,并有主动脉故称动脉侧。以肺根为中心,肺根的上方有主动脉弓及由弓上缘发出的左颈总动脉和左锁骨下动脉。胸导管和食管上段位于左锁骨下动脉的右后方。肺根后方有胸主动脉及左迷走神经。前方有心包、心脏和位于心包两侧的膈神经及心包膈动脉。下方有食管下段。左膈神经和左迷走神经在左颈总和左锁骨下动脉之间下行。向下方,膈神经越过迷走神经斜向内侧并在肺根前方下行,而迷走神经则在肺在肺根后方下行。左迷走神经行经主动脉弓下方时发出左喉返神经。左肺动脉与主动脉弓间有动脉韧带相连。食管经过纵隔全长。在主动脉弓以上,左锁骨下动脉和脊柱间的三角区内可见到胸导管的上段与食管的左缘。在胸主动脉、心包和膈之间的三角区内见到迷走神经和食管的左缘。
(二)右侧观
此面上、下腔静脉显而可见,故称静脉面。以肺根为中心,根的上方有奇静脉弓和气管,前上方为上腔静脉、右头壁静脉和头臂干,后方有食管、右迷走神经、胸导管和奇静脉。下方有下腔静脉和食管右缘。个别结构观察不清者,待后纵隔解剖后再仔细观察。
2.观察组成肺根的主要结构
支气管、肺动、静脉,注意它们彼此的关系,比较左、右侧的差别。试寻找支气管动脉,并清除淋巴结。撕除两侧纵隔胸膜和胸后壁的胸膜,解剖和检查纵隔面上的其它结构。
3.解剖右侧纵隔
右肺根上方有奇静脉弓跨过并汇入上腔静脉。食管在右肺根和心包的后方,右迷走神经在肺根的后方下行,形成丛围绕食管,分离并显露下腔静脉和右膈神经、右侧胸交感干和交感神经节以及内脏大、小神经。将食管牵向前方,在脊柱前寻找奇静脉,该静脉的左侧为壁薄且管径不均匀的胸导管。
4.解剖左侧纵隔
左肺根上方循主动脉弓追踪其至肺根后方移行为胸主动脉。注意左迷走神经越过主动脉弓左侧时,发出左喉返神经勾绕主动脉弓返行向上。左迷走神经在肺根后方下行形成丛围绕食管。分离并显露左膈神经、左侧胸交感干以及从交感节发出的内脏大、小神经。
在胸后壁内面选1-2个肋间隙检查肋间血管和神经的位置排列关系,清理出2-3个交感神经节与肋间神经间的白交通支(外侧)和灰交通支(内侧)。
5.解剖心包
沿左、右膈神经前方纵行剪开线或用刀划开心包至膈的稍上方,再于膈的稍上方水平切开心包,贯通上述两切口的下端、将三切口连成“┗┚”形片翻起。伸手指入心包腔内探查浆膜心包脏、壁层的转折。拉起心尖、探查心后方的心包斜窦,注意左心房与食管的位置关系。继而可将手指探入上腔静脉和升主动脉之间伸向左方,指尖从肺动脉和左心耳间露出,手指探过的间隙即为心包横窦。以及┗┚形切口下方的残余部与心尖间的心包前下窦。
6.摘除并解剖心脏
在心包腔内紧贴心包反折缘,逐一剪断进出心包的诸动、静脉后,取出心脏。
(一)解剖心血管
在心前面沿前室间沟,用刀尖轻轻划开浆膜性心包脏层(心外膜),用尖镊剔除血管周围的脂肪组织,观察冠状动脉前室间支及心大静脉的走行、分布。沿冠状沟清理左、右冠状动脉及伴行的静脉,在冠状沟后部,寻认一短而粗的静脉,即冠状窦。冠状窦右端的小静脉即心小静脉。清理后室间沟的脂肪,观察右冠状动脉后室间支及心中静脉。
(二)解剖右心房
自右心耳尖循右心房上缘切至上腔静脉下端,再沿界沟的右侧2-3毫米处向下切至下腔静脉附近,转向左侧达冠状沟,将切开之【形的右心房壁向左翻起,检查内部构造,注意卵圆窝及冠状静脉窦口的位置。
(三)解剖右心室
在动脉圆锥上部做一横切口,转而沿室间沟之右方切向心下缘。在横切口的右端向右下方沿冠状沟之左侧切至心下缘,然后将此梯形的右室前壁翻向下。仔细观察腔内瓣膜、腱索、乳头肌、肉柱等结构。在肺动脉起始处略上方,横切肺动脉前壁,再于切口两端向下纵切适至肺动脉口梢上方。掀开“ㄇ”形管壁,观察肺动脉口。
(四)解剖左心房
在左房部位沿冠状沟稍上作横切口,由切口两端再向上各剪一纵切口,向上翻起“┗┚”形房壁,观察左房内腔结构,注意各开口部位及名称。
(五)解剖左心室
从心尖切迹的左侧开始,分别沿前、后室间沟之左侧约3-4毫米处切至冠状沟。沿切口将左心室分向两侧,观察瓣膜、腱索、乳头肌等。探查室间隔肌部和膜部。以切开肺动脉的同样方法切开主动脉管壁观察与肺动脉相似的主动脉瓣,注意其位置排列及冠状动脉的开口。
第六节 胸部小结
胸椎、12对肋骨和肋软骨与胸骨借软骨、韧带和关节连接成扁圆锥形的胸廓,构成了胸腔的骨性基础。胸廓上附丽有胸部上肢肌(已述于上肢)和胸部固有肌(肋间外肌、肋间内肌、肋间最内肌和胸横肌,还有附于背面的背部上肢肌、背部肋骨肌(已述于上肢)和背部固有肌(竖脊肌),此外,胸廓还为腹部肌提供了起止点。膈肌封闭于胸廓下口,将胸、腹腔分隔。
胸部是生活中每一时刻都在运动着的体部。胸腔内容纳着许多重要器官,两侧胸膜囊包着肺,中间的心包裹包着心脏。众所周知,肺是机体和外界进行气体交换的场所,面肺扩张和回缩即容积的增加和缩小,是随着胸廓容积的变化而变化的。在吸气时,主要吸气肌肋间外肌收缩,使肋骨上提,胸廓的横径和矢状径增大。另一主要吸气肌膈肌收缩,使膈穹下降,胸腔的垂直径加大,结果胸腔容积增大,胸膜和肺随之扩张。因而凡能使肋骨上提的肌肉者可协助吸气,如胸部上肢肌和后上锯肌,都参与深吸气活动。胸膜可减少肺运动中的磨擦。在呼气时,肋间内肌收缩加之重力作用使肋骨下降,胸腔的横径和矢状径缩小,同时膈肌舒张,膈穹上升,胸腔的垂直径缩小,肺容积随胸腔容积而缩小。心脏是循环系统的机能中心器官,它的节律性收缩起着泵的作用,推动着人体的血液循环。在纵隔中还有一些运动度不大的器官,如气管与支气管、食管、胸腺等。此外,还有与心脏相连的大血管干,淋巴结、淋巴干和胸导管,以及分布于体壁和脏器的神经。
一、胸部的血管
1.肺循环

2.体循环的动脉干及其分支

3.体循环的静脉干及其属支
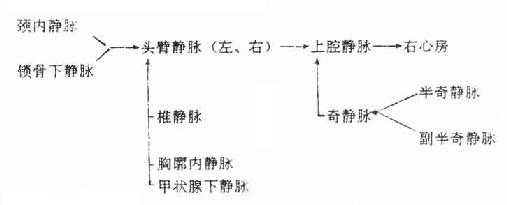
4.冠状循环
左主动脉→ 左冠状动脉 → 左心房、左心室、室间隔的前2/3,部分右室前壁。
右主动脉→ 右冠状动脉 → 右心房、右心室室间隔的后1/3,部分左室后壁
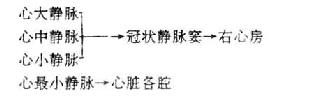
5.其它
胸廓内动、静脉
最上肋间动、静脉
二、胸部的淋巴结和淋巴管
1.乳房的淋巴回流
乳房外侧部→ 腋胸肌淋巴结群
乳房上部 →腋淋巴结尖群
内侧部 →胸骨旁淋巴结
内下部 →膈上淋巴结(与肝上面的淋巴结有联系)
2.胸壁的淋巴回流

胸后壁淋巴管→ 肋间淋巴结→ 纵隔后淋巴管→ 胸导管
3.胸腔脏器的淋巴回流
胸腺、心包、心、膈、肝上面的淋巴管→纵隔前淋巴结
食管、胸主动脉的淋巴管→纵隔后淋巴结→胸导管
肺淋巴管→肺淋巴结→支气管肺淋巴结→气管支气管(上、下)淋巴结→气管旁淋巴结
4.支气管纵隔干

三、胸部的神经
1.躯体神经
膈神经(C3、4(5)前支)肌支:膈肌
感觉支:胸膜壁层、心包壁层、膈下面、肝胆带等
胸神经前支(肋间神经和肋下神经)
肌 支:肋间肌及腹前外侧壁肌
感觉支:胸腹壁皮肤T2胸骨角平面
胸、腹膜壁层T4乳头平面
T6剑突平面
T8肋弓平面
T10脐平面
T12耻骨联合与脐连线中点平面
2.内脏神经
胸交感干位于胸部脊柱的两侧,它们都有白交通支和灰交通支与胸神经相连。节前纤维起始于脊髓胸段,经前根加入胸神经,再经白交通支与相应的交感节相连,大部分节前纤维与节细胞发生突触连接,从节细胞发出的节后纤维部分经灰交通支回到胸神经,随胸神经及其分支分布于胸腹壁的血管平滑肌、汗腺和竖毛肌。部分节后纤维可襻附于邻近的血管壁,随之分布于各器官。
一部分节前纤维并不立即与相应的神经节内的节细胞发生突触连接,它们在交感干内上升或下降到另一些交感节,与节内的神经元形成突触。最明显的例子是从上位胸髓来的交感节前纤维,上升到颈部各节,与节内神经元形成突触。此外,有的节前纤维仅穿过神经节,然后汇成独立的神经,如从T5-9交感节穿行组成的内脏大神经和T10、11交感节穿行组成的内脏小神经。它们穿膈脚抵达腹腔神经丛,在该丛的腹腔神经节及其副节(如肠糸膜上节、肾节等)内,与节细胞形成突触连接。颈交感节和上4胸节的节后纤维,支配胸部呼吸器官、心脏和食管。在分布于肺和心之前,分别形成肺丛和心丛。交感神经的作用是使心率加快,冠状动脉舒张;使气管、支气管平滑肌舒张,血管收收缩,粘膜腺分泌减少;食管、胃、肠蠕动减缓。
胸部的副交感神经来自左、右迷走神经。左、右迷走神经干在颈部发出心支和喉返神经的心支参加心丛的构成;左、右迷走神经干在胸部经过肺根后方时,发出许多细支形成左、右肺丛,并在食管形成食管前、后丛,最后又组成前、后干随食管一并穿过食管裂孔入腹腔。迷走神经的作用是使心率减慢,冠状动脉收缩;气管、支气管平滑肌收缩,粘膜腺体分泌增加;食管、胃、肠蠕动增强。
胸腔内脏的感觉纤维大部分伴随交感纤维走行,进入胸髓上段;小部分伴迷走神经直行,入于延髓。
第八章 腹部
腹部位于胸部和骨盆之间,其上界可触及的体表标志有剑突、肋号;下界有耻骨联合上缘、耻骨结合、髂前上棘和髂嵴,还有张于髂前上棘和耻骨结节间的腹沟韧带。
腹部包括腹壁、腹腔和腹腔器官。腹壁以腋后为界分为前方的腹前外侧壁和后方的腹后壁。腹腔的顶为膈所封闭,借之与胸腔分离,向下经骨盆入口续于盆腔。腹腔器官包括消化器官的大部、部分泌尿器官及脾等,由于膈穹向胸腔膨隆,所以一些腹腔器官(如肝、胃、肾等)的上部与胸部相重叠。另外,一些器官(如小肠、乙状结肠)部分经骨盆上口落入盆腔中。
为了便于描述腹腔脏器的位置和进行体表触摸,常将腹部以两条水平线和两条垂直线划分为九个区。上水平线为通过两侧肋弓最低点的连线,下水平线是通过两侧髂嵴最高点的连线。两条垂直线分别通过两侧腹股沟韧带的中点。九个区的名称是:腹上区和左、右季肋区;脐区(腹中区)和左、右腰区;腹下区和左、右腹股沟区(图8-1)。
图8-1 腹部的分区
第一节 腹前外侧壁
一、腹前外侧壁层次
腹前外侧壁是腹部手术的入路部位,了解它的层次和结构特点在医学实践中具有重要意义。
1.皮肤
腹前外侧壁皮肤薄而有弹性,易与深部的组织分离。除腹股沟区皮肤移动性较小外,其余则有较大的移动性,以适应腹、盆部脏器容积的变化。腹部中点稍下方为脐,为胎儿与母体联系的脐动、静脉以及卵黄囊管和脐尿管等结构所通过。胎儿娩出脐带脱落后,脐的局部封以致密的结缔组织板,叫做脐筋膜,向深部直接与腹膜壁层相连,形成了腹壁最薄弱的部位,也是疝的好发部位。
2.浅筋膜
由脂肪组织和疏松结缔组织构成。脐平面以下,浅筋膜可分为两层。浅层为脂肪层,叫做Comper氏筋膜,由脂肪组织构成,厚度因人的胖瘦而异,向下与股部浅筋膜相延续;深层为膜性层,由疏松结缔组织构成,叫做Scarpa氏筋膜,在中线处与腹白线相愈着,向下在腹股沟韧带下方约一横指处附着于股部的阔筋膜而形成盲囊,但向内下方经耻骨联合和耻骨结节间续于会阴浅筋膜(Colle氏筋膜)。所以,当尿道环部损伤尿外渗时,尿液通过会阴浅筋膜与深筋膜间的间隙扩散,可向上达于腹壁Scarpa氏筋膜的深面,但却不能越过前正中线,也不能下达于股部。
(一)浅动脉
腹前壁下半部有两条较大的浅动脉,即在股前部解剖中已经寻找过的腹壁浅动脉superficialepigastricartery和旋髂浅动脉superficial iliac circumflexartery,均起自股动脉,前者上行越过腹股沟韧带走向脐部;后者分布髂前上棘附近。由于这些浅动脉走行于浅筋膜的浅、深层之间,故在此部切取带血管蒂的皮瓣时,宜保留足够的浅筋膜组织。此外还有来自肋间动脉、肋下动脉、腰动脉等的细小分支。(图8-2)
图8-2腹前外侧壁的浅血管
(二)浅静脉
腹前壁的浅静脉甚丰,互相吻合成网,尤以脐区最发达(图8-2)。脐以上的浅静脉经腹外侧部的胸腹壁静脉汇入胸外侧静脉,再汇入腋静脉。脐以下的浅静脉经腹壁浅静脉和旋髂浅静脉汇入于大隐静脉,回流于股静脉,从而沟通了上、下腔静脉系的血液。脐区的浅静脉与深部的腹壁上、下静脉之间有吻合,此外还与门静脉的属支附脐静脉相吻合。所以当门脉高压症时,门静脉的血液可经脐周的静脉网回流,致使脐周静脉怒张、弯曲,貌似希腊海蛇女神的卷发,故称海蛇头。
(三)浅淋巴管
脐以上的浅淋巴管注入腋淋巴结;脐以下者注入腹股沟浅淋巴结;肝脏的淋巴管可沿肝圆韧带至脐。
(四)皮神经
来自第7-11肋间神经、肋下神经和髂腹下神经。它们都发出外侧皮支的前皮支。外侧皮支在腋中线穿深筋膜浅出;前皮支在前正中线旁开2-3厘米处穿腹直肌鞘前层浅出。
腹前外侧壁皮肤的感觉神经分布呈现明显节段性。第7肋间神经分布于剑突平面,第10肋间神经分布脐平面,第1腰神经前支分布于腹股沟韧带的上方(图8-3),所以当胸椎或脊髓胸段发生病变时可从腹壁感觉障碍的平面来判定病变的部位。但每一神经分布区域的皮肤同时还受其上、下邻近神经的支配。如脐平面主要受第10肋间神经分布,但也有第9和第11肋间神经支配。因此只有当胸髓或胸神经损伤三个节段以上时,才产生一个节段皮肤的感觉消失。
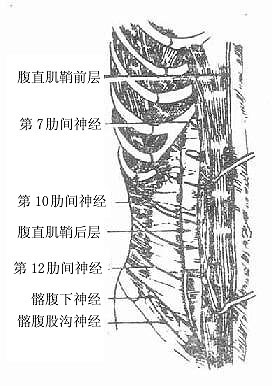
图8-3 腹前壁的神经
3.深筋膜
腹前外侧壁的深筋膜与此部位的阔肌分层相适应也分为若干层,覆盖于肌肉的表面或充填于相邻的两层肌肉之间,并衬于最内层肌肉的内面。一般临床上计算腹壁层次时,只计数表面的腹外斜肌筋膜和最内面的贴于腹横肌内面的腹横筋膜。
4.腹前外侧壁肌
腹前外侧壁肌由紧靠前前正中线两侧纵行排列的腹直肌和两侧的三层阔肌组成(8-4)。
(一)腹前外侧壁各肌的起止和作用。
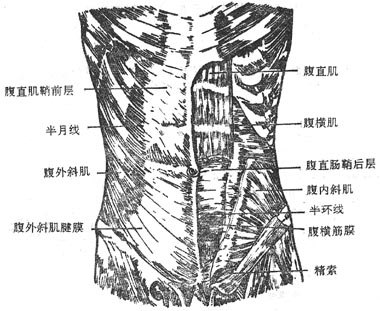
图8-4腹前外侧壁的肌肉
| 肌肉 | 起点 | 止点 | 作用 | 神经支配 |
| 腹直肌 | 第5-7肋软骨和剑突前面 | 耻骨嵴和耻骨联合前面 | 脊柱前屈,胸廓下降,增加腹压 | 第5-11肋间神经、肋下神经 |
| 腹外斜肌 | 下8肋骨外面 | 髂嵴前部、耻骨联合并形成腹股沟韧带;借腱膜止于腹白线 | 增加腹压,使脊柱前屈、侧屈及回旋 | 第5-11肋间神经肋下神经 髂腹下神经和髂腹股沟神经(L1) |
| 腹内斜肌 | 腰背筋膜、髂嵴、腹股沟韧带外侧1/3 | 借腱膜止于腹白线和下3肋;下部肌纤维形成提睾肌 | ||
| 腹横肌 | 腰背筋膜、髂嵴、腹股沟韧带外侧1/2 | 借腱膜止于腹白线,下部纤维形成提睾肌 |
(二)腹直肌和腹直肌鞘
腹直肌rectus abdominis位于前正中线两侧,居腹直肌鞘内。为上宽下窄的长带状肌,有3-4个腱划(多数位于脐上)将肌分为4-5个肌腹,是发生过程中肌节愈合的遗痕。腱划与腹直肌鞘前层愈合紧密,但不与鞘的后层粘连。
腹直肌鞘sheath of rectus abdominis由腹部三层阔肌的腱膜包被腹直肌而形成,其中腹内斜肌腱膜分为前、后两片,分别包被于腹直肌的前后面,即前片与腹外斜肌腱膜构成腹直肌鞘前层,后片与腹横肌腱膜构成腹直肌鞘后层,后层的上份还有腹横肌的肌质部参加,但后层并不完整,在脐下约4-5厘米处缺如,形成一个弧形游离缘,叫做弓状线(半环线)。弓状线以下部分腹直肌后面直接与腹横筋膜相贴。三层腹阔肌的腱膜在弓状线下方均从腹直肌前面跨过参与腹直肌鞘前层的构成(图8-5)。
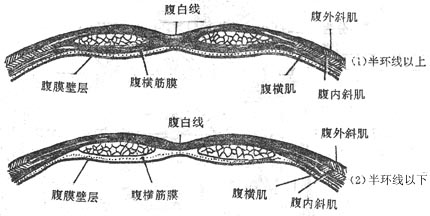
图8-5腹直肌鞘
两侧腹直肌鞘的纤维在腹部正中线互相交织,形成白线lineaalba。白线中部为脐环。自脐向上的白线较明显,宽约1厘米,脐以下因两侧腹直肌互相靠拢而变窄。白线组织坚实且血管少。
(三)腹阔肌
从浅向深由腹外斜肌、腹内斜肌和腹横肌三层组成。腹外斜肌obliquusexternusabdominis的纤维方向由外上斜向内下,在距腹直肌外缘约一横指处移行为腱膜,形成半月线。腹内斜肌obliquusinternusabdominis的纤维方向与腹外斜肌并叉,由外下斜向内上,但其下部纤维几近水平,在腹直肌外侧缘处移行为腱膜。腹横肌transversusabdominis纤维由后外向前内平行,也在腹直肌外侧缘处变为腱膜,但其上部肌纤维在腹直肌后方向内侧延伸参与构成腹直肌鞘后层。由于三肌的纤维交织排列,增加了腹壁的强度。
5.腹横筋膜transverse fascia
为深筋膜的最内层,是腹内筋膜衬于腹横肌深面的部分,上与膈下筋膜相续,后方连于髂腰筋膜,向下附着于髂嵴内缘及腹股沟韧带,并在腹股沟韧带中点上方随精索突出形成漏斗状的腹环。
6.腹膜外组织
为充填于腹膜壁层和腹横筋膜之间的脂肪层,向后与腹膜后腔的疏松结缔组织相续。
7.腹膜壁层
详见本章第二节。
二、腹股沟区
腹股沟区为腹下部外侧的三角区,左右各一。上界为两侧髂前上棘的连线,下界为腹股沟韧带,内侧界为腹直肌外侧缘。此区由于有精索或子宫圆韧带通过致使腹壁肌肉留有裂隙。即腹内斜肌、腹横肌的下缘内侧部游离,不与腹股沟韧带相连,而且腹外斜肌肌质部移行于腱膜,并生有裂隙,当人体站立时,此区比腹壁其它部分承受较大的压力,所以是疝的好发部位。
1.层次
(一)皮肤
(二)浅筋膜 分为浅层的Comper氏筋膜和深层Scarpa氏筋膜两层。
(三)腹外斜肌筋膜和腱膜(图8-6)
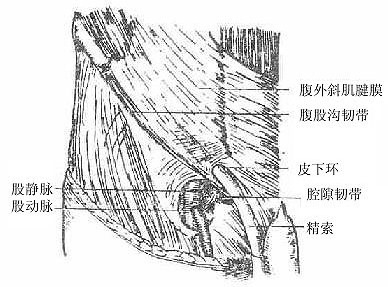
图8-6 腹外斜肌腱膜
腹外斜肌在此区移行为腱膜,下缘形成一条外侧附着于髂前上棘,内侧附着于耻骨结节的向后上方卷曲增厚的边缘,叫做腹股沟韧带inguinalligament。在耻骨结节的外上方,腱膜形成一个三角形裂隙叫腹股沟管浅环superficialinguinal ring或皮下环。其内侧脚附着于耻骨联合,外侧脚附着于耻骨结节。外侧脚的部分纤维向内侧翻转,经内侧脚的后方参与腹白线的构成,叫做反转韧带reflectedligament.。此外,腹股沟韧带内侧端一部分纤维向下后方反转附着于耻骨梳,叫做腔隙韧带lacunarligament。覆于耻骨梳的筋膜叫耻骨梳韧带(Cooper氏韧带)。这些韧带在疝修补术时具有重要意义。腹外斜肌筋膜覆于腹外斜肌腱膜表面,二者愈合甚紧密不易分离,但在皮下环处,可见其从两脚之间跨过,并包被于精索的表面形成精索外筋膜。
(四)腹内斜肌和腹横肌下部纤维(图8-7)
腹内斜肌和腹横肌下部纤维多互相愈着,尤其在下缘处难于分离,从髂前上棘和腹股沟韧带外侧部起始后呈拱形向下内侧行,历经精索的前方、上方跨过,移行为腱膜,叫做腹股沟镰inguinalfalx,经精索后方抵止于耻骨梳。所以腹内斜肌和腹横肌的游离下缘,构成腹股沟管前壁的一部分、上壁以及后壁的一部分。部分纤维随精索下降,形成包绕精索和睾丸的肌肉襻叫做提睾肌。
(五)腹横筋膜
腹横筋膜在腹股沟区较致密,其内侧部构成腹股沟管的后壁。在腹股沟韧带中点上方约1.5厘米处,该筋膜呈漏斗状突出包在精索表面叫做精索内筋膜。漏斗的上口即构成腹股沟管深环deepinguinalring,位于腹壁下动脉的外侧。
腹横筋膜的深面依次为腹膜外组织和腹膜壁层。
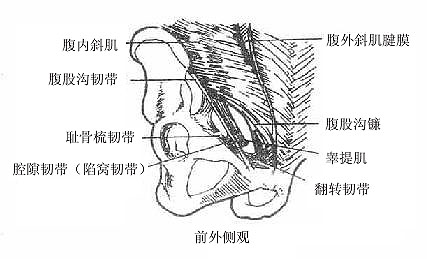
图8-7 腹股沟区的韧带
2.腹股沟管
腹股沟管inguinal canal是位于腹股沟韧带内侧半上方的肌肉裂隙,是胚胎时期睾丸或子宫圆韧带下降时所遗留的通道。
(一)腹股沟管的管壁和开口
腹股沟管可以理解为具有典型的上、下、前、后四壁和内、外两口的管形结构,居于腹股沟韧带上方的内侧半。腹外斜肌腱膜构成管的前壁及外口;外口即浅环或称皮下环,是腹外斜肌腱膜在耻骨结节外上方的三角形裂隙。腹外斜肌腱膜下缘卷曲增厚的部分一腹股沟韧带构成管的下壁;腹横筋膜构成管的后壁和内口,内口即深环或叫腹环,位于腹股沟韧带中点上方约一横指处。腹内斜肌和腹横肌的弓状下缘主要构成上壁,其外侧份则加强由腹外斜肌腱膜构成的前壁,而其内侧份一腹股沟镰则加强由腹横筋膜构成的后壁。
由于腹股沟管是斜行的肌肉和腱膜裂隙,所以当腹压增加时管的前后壁则被压扁而互相靠近。由于腹阔肌收缩,腹内斜肌和腹横肌的弓状下缘变得平直,从而使上壁向下壁(腹股沟韧带)靠拢,管的口径变小。同时,腹横肌收缩带动其深面的腹横筋膜形成的深环向外上方移动,环口缩窄,使腹腔内容不致从腹股沟管疝出。但在腹肌发育薄弱伴有长期腹压增加(如慢性咳嗽)时,则腹腔内容可经此薄弱区疝出。
(二)腹股沟管的内容
男性腹股沟管有精索通过,精索由输精管、睾丸动脉、蔓状静脉丛和淋巴管、腹膜鞘突的残余部分等组成。在腹股沟管深处腹横筋膜复于精索表面下降,称为精索内筋膜;来自腹内斜肌和腹横肌弓状下缘的肌纤维也随精索下降,形成包绕精索和睾丸的网状细肌束,叫做提睾肌;当精索通过腹股沟管浅环的裂隙时,腹外斜肌筋膜又包在提睾肌的周围形成精索外筋膜。输精管在精索中位于精索动、静脉的内后方。女性子宫圆韧带出腹股沟管后即分散为纤维结构,止于耻骨结节和大阴唇的皮下组织。
(三)腹股沟管的成因(图8-8)
在胚胎早期睾丸原基位于脊索的两侧,居于腹后壁腹膜和腹横筋膜之间。由于腹膜囊向颅侧推移,其尾侧部分形成成对的鞘突,位于将来发育成阴囊的部位。睾丸尾侧端生有胚性结缔组织构成的睾丸引带,随鞘突下降直抵阴囊底部。随着胚胎的生长睾丸引带相对缩短而牵引睾丸逐渐向尾侧移位。至胚胎第三个月时睾丸下降到髂窝内,七个月时下降到腹股沟管深环处。一般在出前降入阴囊内,此时鞘突形成鞘膜囊包被睾丸形成固有鞘膜的脏层(直接被覆于睾丸外膜的表面)和壁层,鞘突与腹膜囊相连接的部分则闭锁成鞘韧带。如在发生过程中由于某种因素的影响睾丸停留于腹后壁或下降的中途,称为隐睾症。又如鞘突未闭,鞘膜囊腹膜腔相通致使腹膜腔内液体蓄积于鞘膜囊内而形成鞘膜积液,或腹腔内容物沿开放的鞘突疝出,形成先天性腹股沟斜疝。由于一般右侧睾丸下降速度较左侧者慢,鞘突闭合的时间也晚,故右侧先天性斜疝多于左侧。
图8-8 睾丸下降过程
(四)腹股沟疝
腹股沟区由于先天性鞘膜和后天腹部肌肉组织发育薄弱等内因,加以腹压增加等外因,使腹腔内容(如肠袢、大网膜等)经薄弱的腹壁疝出而构成腹股沟疝。其中经腹股沟三角直对腹股沟浅环疝出者叫腹股沟直疝。历经腹股沟管深环、腹股沟管、腹股沟管浅环疝出者叫做腹股沟斜疝。其中疝入未闭锁的鞘膜囊者,叫先天性斜疝。而鞘突已闭锁,腹腔内容物经腹股沟管全程疝出者,叫后天性斜疝。
(五)腹股沟三角
腹股沟三角inguinaltriangle 又叫海氏三角Hesselbach’s triangle。由腹壁下动脉、腹直肌外侧缘和腹股沟韧带围成。三角的底(深面)是腹横筋膜和腹股沟镰,浅面正对腹股沟管浅环。肌肉发育薄弱的人腹直肌细窄,腹股沟三角扩大,当腹压增加时易形成直疝。
三、腹前外侧壁的神经、血管和淋巴管
1.腹前外侧壁的神经
分布于腹前外侧壁的神经为第7-12胸神经的前支以及来自腰丛的髂腹下神经、髂腹股沟神经和生殖股神经。(图8-3、8-9)
(一)7-12胸神经前支
第7-11胸神经前支叫做肋间神经interostal nerves。第12胸神经前支叫做肋下神经subcostalnerve。在胸廓下缘分别由各相应的肋间隙或第12肋前端进入腹壁,在腹横肌和腹内斜肌之间斜向内下方走行至腹直肌的外侧缘处进入腹直肌鞘。这些神经除支配腹前外侧壁诸肌外,在腹直肌鞘内还向前发出前皮支,穿过腹直肌和腹直肌鞘前层分布于腹前壁的皮肤。在腋中线附近还发出外侧皮支,分布于腹外侧部皮肤。
(二)髂腹下神经
髂腹下神经iliohypogastricnerve(T12L1)起于腰丛,从腰大肌外缘穿出后行于腹横肌与腹内斜肌之间至骼前上棘内侧2-3厘米处穿过腹内斜肌,行于腹内斜肌和腹外斜肌腱膜之间至腹股沟管浅环上方穿过腹外斜肌腱膜,分布于耻骨联合上方的皮肤。该神经支配行程沿途的腹前外侧壁肌。
(三)髂腹股沟神经
髂腹股沟神经ilioinguinalnerve(T12L1)位于髂腹下神经下方一横指处并与之平行走行,穿出腹内斜肌后入于腹股沟管,居于精索或子宫圆韧带的前外侧,出皮下环分布于阴囊或大阴唇。
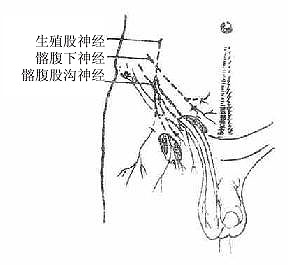
图8-9腹股沟区的神经
(四)生殖股神经
生殖股神经genitofemoralnerve(L1-2)自腰大肌前面穿出,沿该肌下降,分为生殖支和股支。生殖支又名精索外神经,经深环入腹股沟管,与精索或子宫圆韧带伴行,在精索的内侧出浅环,分布于提睾肌和阴囊肉膜。股支又名腰腹股沟神经,伴髂外动脉下降,穿股血管鞘前壁或卵圆窝分布于股三角区的皮肤。
2.腹前外侧壁的动脉
腹前外侧壁的深动脉包括腹壁上、下动脉,第10、11肋间动脉与下动脉,腰动脉。
(一)第10、11肋间动脉,肋下动脉和腰动脉呈节段性地行于腹横肌和腹内斜肌之间,供给腹前外侧壁肌肉。
(二)腹壁上动脉
腹壁上动脉superiorepigastric artery是起于锁骨下动脉的胸廓内动脉的终支,行于腹直肌与腹直肌鞘后层之间,分支供给腹直肌,并向前穿过腹直肌及肌鞘前层至腹前壁皮下。
(三)腹壁下动脉
腹壁下动脉inferior epigastric artery在腹股沟韧带上方起自髂外动脉,在腹横筋膜深面与腹膜壁层之间经腹股沟管深环的内侧行向内上方,在弓状线(半环线)进入腹直肌鞘并沿腹直肌深面上行。腹壁下动脉与腹壁上动脉可在腹直肌后面或腹直肌内形成吻合。
(四)旋髂深动脉
旋髂深动脉为髂外动脉的分支,沿腹股沟韧带行向外上,在髂前上棘附近穿腹横肌入于腹内斜肌和腹横肌之间供给腹外侧壁肌肉。
3.腹前外侧壁的静脉
腹前外侧壁的深静脉与同名动脉伴行。其中腹壁上、下静脉和旋髂深静脉分别上、下行汇流入胸廓内静脉和髂外静脉;肋间静脉和肋下静回流于奇或半奇静脉;腰静脉回流至下腔静脉和腰升静脉。
4.腹前外侧壁的淋巴管
腹前外侧壁的深淋巴管伴随静脉回流,上部的淋巴管回流至肋间淋巴结或胸骨旁淋巴结;中部者汇入腰淋巴结;下部的回流入髂外淋巴结。
腹前外侧壁的解剖步骤与方法
本区以双侧髂前上棘连线为界划分为上部的腹前外侧区和下部的腹股沟区。
1.腹前外侧区
(一)皮肤切口和翻皮瓣
(1)从前正中线沿肋弓向外下方做斜切口,至与腋中线相交处。
(2)沿前正中线自剑突向下做直切口,环绕脐至耻骨联合上缘。
(3)沿两侧髂前上棘连线做横切口,将横切口上方的皮瓣从内侧向外侧翻至腋中线。
(二)观察腹壁浅筋膜
寻找腹壁浅动、静脉和皮神经,浅静脉内有淤血,浅动脉内有红色乳腋灌注,可做为标志。
在前正中线旁开2-3厘米处寻找并分离1-2支胸神经前皮支及伴行的动、静脉;在腋前线寻找胸神经的外侧皮支。
在外侧部寻找行向胸部的胸腹壁静脉。
(三)沿上述皮肤切口切开浅筋膜,成层向外侧翻起,观察腹外斜肌筋膜及其深面的腹外斜肌
纤维方向,以及肌纤维与腱膜的移行部位。
(四) 腹阔肌解剖
自腹直肌外缘沿肋弓向外下方至腋前线切断腹外斜肌纤维,沿腋前线向下切至髂前上棘,再转向内侧横行切至直肌外缘,将腹外斜肌及其腱膜片(呈匚形)向内侧翻起,观察其深面的腹内斜肌纤维的行向后,再将腹内斜肌依上法翻起(切口比腹外斜肌者略小以显示层次)。观察其深面的腹横肌的纤维方向,注意肌质部与腱膜的移行部位,上部的肌纤维一直向内侧延伸,参加腹直肌鞘后层的构成。在腹内斜肌与腹横肌之间有第10、11肋间神经和肋下神经走行,可用刀柄将之推向腹横肌表面;第7-9肋间神经可在肋弓深面觅得。将腹横肌按较腹内斜肌略小的切口翻开,暴露其深面的腹横筋膜。
(五)腹直肌及其鞘的解剖
沿前正中线旁开2厘米处纵向切开腹直肌鞘前层,向两侧翻开,观察腹直肌的纤维行向及肌腹间的腱划。平髂嵴高度横断腹直肌,向上、下两端翻起,观察肋间神经从鞘的外侧缘进入,节段性地支配腹直肌的情况,提起腹直肌下半观察腹直肌鞘后层在下1/4处缺如,形成弓状线,在弓状线下方用刀柄略向深部压,可见该部腹直肌后面直接与腹横筋膜相贴。在弓状线下方将腹阔肌的腱膜由外侧向内侧尽可能分离,观察它们参与构成腹直肌鞘前、后层的情况。
在腹直肌鞘内清理腹壁上、下动脉及其伴行静脉的行径和吻合。
2.腹股沟区
(一)将该区皮瓣自前正中线翻向外下方。
(二) 将浅筋膜浅层(脂肪层,Comper氏筋膜)与深层(膜性层,Scarpa氏筋膜)分别翻向外下方,用刀柄或手指伸入浅膜深层的深面,即它与腹外斜肌筋膜之间,向下方探查,可见它在腹股沟韧带下方一横指处与深面的阔筋膜愈合成盲囊,而向内下方则可通入阴囊(或大阴唇)。
在耻骨结节上方3-4厘米外寻找髂腹下神经的前皮支。分离在股前外侧区解剖时已经观察过的腹壁浅动脉和旋髂浅动脉。
(三)观察腹外斜肌腱膜及其表面的筋膜。腹外斜肌腱膜下缘向深面卷曲,架子髂前上棘和耻骨间结节之间,叫做腹股沟韧带。其内侧端上方有精索(可子宫圆韧带)自深面穿出,用刀柄或圆头镊钝分精索的外侧和内侧,暴露由腹外斜肌腱膜形成的裂口一腹股沟管浅环及其内侧脚和外侧脚,在两脚之间可见有腹外斜肌筋膜覆盖并包被于精索或子宫圆韧带的表面。
(四)在浅上方约3厘米处寻找髂腹下神经穿腹外斜肌腱膜的浅出处,在它的下方,寻找与它平
行的髂腹股沟神经。
(五)沿用腹直肌鞘外侧缘切开腹外斜肌腱膜,将该层向下方翻起,注意保持浅环的完整,清除腹内斜肌表面的筋膜并观察纤维的行向,及其与腹股沟韧带的关系,然后沿腹外斜肌腱膜切口切断腹内斜肌腱膜,将之翻向外下方,并注意保护其深面的肋下神经、髂腹下神经和髂腹股沟神经,可用刀柄将之推向腹横肌表面。清理腹横肌表面的筋膜,观察肌纤维的行向及其与腹股沟韧带的关系,腹内斜肌和腹横肌在下缘处愈合,很难分离。观察此二肌的游离下缘形成拱形的腹股沟镰跨越精索的情况,即拱形下缘的外侧部位于精索的前方,然后跨越精索的上方,内侧部绕到精索的后方,末端形成腱膜,参与构成腹直肌鞘并部分止于耻骨梳。再按同法切断腹横肌腱膜并将之向外下方翻起,暴露其深面的腹横筋膜。在相当于腹股沟韧带中点的上方1.5厘米处可见输精管与精索血管的交汇,此处即腹股沟管深环,观察腹横筋膜在该处包被输精管及精索内血管移行为精索内筋膜的情况。深环的内侧缘有纵行的窝间韧带加强,顺窝间韧带纤维的行向分离腹壁下动脉,并在该动脉的内侧观察腹股沟三角的境界。
综合观察腹股沟管四壁、两口的构成和位置。
(六)追踪髂腹股沟神经穿腹内斜肌进入腹股沟管,行经精索的前外侧,出皮下环至阴囊。在精索的内侧寻找生殖股神经生殖支。
(七)将精索提起,观察腹股沟浅环外侧脚部分纤维缶下外方反折,形成腔隙(陷窝)韧带的情况;部分纤维经精索后方折向内上方止于腹白线,形成翻转韧带。
第二节 腹膜和腹膜腔
一、腹膜的结构和功能概述
腹膜peritoneum属于浆膜,由对向腹膜腔表面的间皮及其下面的结缔组织构成,覆盖于腹、盆腔壁的内面和脏器的外表,薄而透明,光滑且有光泽。依其覆盖的部位不同可分为壁腹膜parietalperitoneum或腹膜层和脏腹膜visceralperitoneum或腹膜脏层。前者被覆于腹壁、盆壁和膈下面;后者包被脏器,构成脏器的浆膜。两者互相延续构成腹膜囊。男性腹膜囊是完全封闭的,女性由于输卵管腹腔口开口于腹膜囊,因而可经输卵管、子宫和阴道腔而与外界相通。腹膜脏层与脏层,脏层与壁层之间的不规则腔隙,叫做腹膜腔peritonealcavity。腹膜腔内含少量浆液,有润滑和减少脏器运动时相互摩擦的作用。(图8-10)。
腹膜除对脏器有支持固定的作用外,还具有分泌和吸收功能。正常情况下腹膜可分泌少量浆液,以润滑脏器表面,减少它们运动时的摩擦。由于腹膜具有广阔的表面积,所以有较强的吸收能力。在病理情况下,腹膜渗出增加则可形成腹水。
腹膜具有较强的修复和愈合能力。因而在消化道手术中浆膜层的良好缝合可使接触面光滑,愈合速度加快,且减少粘连。如果手术操作粗暴,腹膜受损则术后并发粘连。由于腹膜具有这一特征,腹膜还具有防御机能,一方面其本身具有一些防御或吞噬机能的细胞,另一方面,当腹腔脏器感染时,周围的腹膜形成物尤其是大网膜可迅速趋向感染病灶,包裹病灶或发生粘连,使病变局限不致迅速蔓延。
二、腹膜与脏器的关系
根据脏器表面被腹膜覆盖的多少可将腹、盆腔脏器分为三种类型(图8-11):
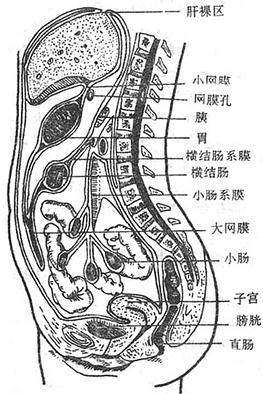
图8-10腹膜及腹膜腔(矢状面)
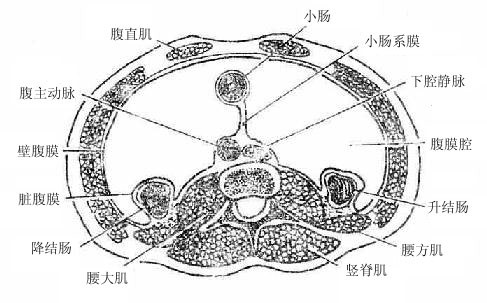
图8-11腹膜与脏器的关系
1.腹膜内位器官:这些器官几乎全部为腹膜所包被,如胃、空肠、横结肠、乙状结肠、脾、卵巢、输卵管等。
2.腹膜间位器官:器官的大部分或三面均为腹腊所覆盖者,叫腹膜间位器官,如肝、胆囊、升结肠和降结肠、子宫和膀胱等。
3.腹膜外(后)位器官:器官仅有一面被腹膜覆盖,叫做腹膜外位器官。由于这些器官大多位于腹膜后腔,仅前被覆腹膜,故又称腹膜后位器官。如胰腺、十二指肠的降部和水平部、肾上腺和输尿管等。
了解脏器和腹膜的关系,在外科手术中可根据情况选择最佳的手术入路。
三、腹膜形成物
腹膜从壁层向脏层移行,或从一器官移行于另一器官,构成双层的腹膜结构。两层腹膜间常有血管、神经和淋巴管走行。这些形成物偏大其本身结构特点和特定脏器联属而分别命名为韧带、网膜和系膜。另外,腹膜在一些特定部位形成小而浅的隐窝或大而深的陷凹,在覆盖一些血管或韧带时形成向腹腔内隆起的皱襞。
1.肝镰状韧带
肝镰状韧带falciformligament of liver 呈镰刀状,一端起于脐以上的腹前壁正中线稍偏右侧和膈下面的壁腹膜,另一端连于肝的膈面,借之将肝从外形上分为左、右两叶。该韧带的游离下缘肥厚,内含由脐至肝门的脐静脉索(由胚胎时脐静脉闭锁构成),特名为肝圆韧带roundligament of liver。
2.肝冠状韧带和左、右三角韧带
肝冠状韧带coronaryligament of liver 为由膈下面的壁腹膜连于肝的膈面的腹膜构成,呈冠状位,由前后两层构成。前层可视为镰状带的左、右两层分别向左、右侧的延续,后层则可理解为腹后壁的壁腹膜从膈下面向肝上面的反折。冠状韧带前、后两层之间有一定距离,这部分肝脏因无腹膜被覆故名肝裸区。此处肝的被膜直接与膈下筋膜愈合。在肝冠状韧带的左、右两端处,前后两层互相靠近,叫做左、右三角韧带leftand right triangular ligament。
3.小网膜
(图8-12)
小网膜lesseromentum是联系于肝门与胃小弯、十二指肠上部之间的双层腹膜结构,呈冠状位,含脂肪组织处较厚,其余部分薄而稀疏,呈网眼状。小网膜的左侧部为肝胃韧带hepatogastricligament,系于肝门与胃小弯之间,内含胃左、右动静脉,胃上淋巴结和胃的神经等。右侧部为肝十二指肠韧带hepatoduodenalligament,系于肝门与十二指肠上部之间,其游离右缘肥厚,有胆总管(紧右侧游离缘)、肝固有动脉(位于胆总管的左侧)和门静脉(位于上述二管的后方)走行于其中。
4.大网膜
(图8-12)
大网膜greateromentum由自胃大弯双层垂下至盆腔上口高度再向后上反折至横结肠的共四层腹膜构成。成体大网膜四层互相愈合,呈门帘状遮于腹腔下部器官的前方。大网膜疏薄,含有多少不等的脂肪,常呈筛网状。其中前两层自胃大弯下降至横结肠前方并与之愈着,叫做胃结肠韧带gastrocolicligament内有胃网膜血管走行。大网膜组织内含有吞噬细胞,有重要的防御功能。当腹腔器官发生炎症时,大网膜的游离部向病灶处移动,并包裹病灶以限制其蔓延。小儿大网膜较短,故当下腹部器官病变时(如阑尾炎穿孔),由于大网膜不能将其包围局限,常致成弥漫性腹膜炎。
5.胃脾韧带
(图8-13)
胃脾韧带gastrolienicligament为连于胃底部和脾门间的双层腹膜结构,与大网膜的左端相续,内含胃短动脉,为脾动脉向胃底的分支。
图8-12网膜
6.脾肾和脾膈韧带
(图8-13)
为系于脾门和左肾前面、膈的双层腹膜结构,其中反折至左肾前面的叫脾肾韧带splenorenalligament,其上端部分附于膈叫脾膈韧带splenophrenicligament 。脾膈韧带上部为自胃贲门和食管腹段系于膈,叫做胃膈韧带gastrophrenicligament。脾肾韧带内有脾血管走行,胰尾亦位于该韧带内。
7.网膜囊和网膜孔
(图8-13)
小网膜、胃后壁和腹后壁腹膜之间的扁窄间隙叫做网膜囊omentalbursa(又称Winslow’s囊)。囊的前壁由上向下依次为小网膜、胃后壁和胃结肠韧带;后壁是覆盖于胰、左肾和左肾上腺前方的腹后壁腹膜,下方还有横结肠及其系膜;上壁为膈下面的腹膜和肝尾叶;下壁为大网膜前两层与后两层的愈合部;左壁为脾、胃脾韧带、脾肾韧带和脾膈韧带;右侧借网膜孔与大腹膜腔相通。
网膜孔omentalforamen(又称Winslow’s孔)上界为肝尾叶,下界为十二指肠的上部起始段(球部),前界为肝十二指肠韧带的游离缘,后界为覆盖下腔静脉的腹后壁腹膜。网膜孔一般仅可通过1-2个手指。
网膜囊的结构和毗邻特点在医疗实践中具有重要意义。如胃溃疡胃后壁穿孔时内容物常局限于网膜囊内,形成上腹部局限性腹膜炎,继之常引起粘连,如胃后壁与横结肠系膜或与胰腺粘连,从而增加了胃手术的复杂性。胃后壁、胰腺疾患或网膜囊积液时均须进行网膜囊探查,一般采取切开胃结肠韧带的入路,但由于邻近器官的炎性病变粘连,胃结肠韧带与其深面的横结肠系膜可发生粘连,在切开胃结肠韧带时应予特别注意。
图8-13腹腔横断面(通过网膜孔)
8.小肠系膜
(图8-14)
小肠系膜mesentery是将空、回肠连于腹后壁的双层腹膜结构,呈扇形,附着于肠壁的一缘与小肠长度一致,可达6-7米,而附于腹后壁的一端,长度仅16厘米左右——即肠系膜概radixof mesentery。由于肠系膜两缘的差异甚大,故肠系膜形成许多皱褶,系膜的两层间有小肠血管及其分支、淋巴管和神经走行,并含有脂肪和淋巴结。由于回肠的系膜较长,所以肠系膜扭转多发生于该部。
9.阑尾系膜
阑尾系膜mesoappendix呈三角形,将阑尾系于小肠系膜下端。在其游离缘中有阑尾血管走行。
10.十二指肠悬韧带
十二指肠悬韧带suspensory ligament ofduodenum(又叫Treitz’s韧带)是联系于横结肠系膜根与十二指肠空肠曲之间的腹膜皱襞,内含十二指肠悬肌,该肌由纤维和结缔组织构成,起于右膈肌脚,止于十二指肠空曲上部后面,有悬吊固定十二指肠空肠曲的作用。手术时常以此韧带做为判定空肠起端的标志。
11.横结肠系膜
横结肠系膜transversemesocolon 将横结肠系于腹后壁,系膜根为横位,右端起自结肠右曲,向左依次横过右肾、十二指肠降部、胰头、胰体、左肾至结肠左曲。系膜中含有结肠血管、淋巴管、淋巴结和神经等。横结肠系膜根常做为划分腹腔上、下部的标志。此外,由膈连至结肠左曲的腹膜皱襞叫膈结肠韧带phrenicocolicligament,对脾起承托作用。
图8-14 腹膜形成物
12.乙状结肠系膜
乙状结肠系膜sigmoid mesocolon位于左髂窝,将乙状结肠系于盆壁。系膜根附着于左髂窝和骨盆的左后壁,内含乙状结肠的血管、淋巴管、淋巴结和神经等。由于乙状结肠活动度较大,加之系膜较长,故易发生系膜扭转而致肠梗阻。
13.腹后壁的隐窝
在十二指肠空肠曲、盲肠和乙状结肠系膜根附近,常形成隐窝,如在十二指肠空肠曲左侧的十二指肠空肠隐窝,在回肠与盲肠的连接处有位于回肠上、下方的回盲上、下隐窝和位于盲肠后方的盲肠后隐窝,在乙状结肠系膜根左侧的乙状结肠间隐窝等。这些隐窝一般均较浅,但腹腔病变时残余的血液、脓液的积存部位,术中冲洗腹腔时应予注意。在肝右叶后缘与右肾、结肠右曲之间有较大的隐窝叫肝肾隐窝hapatorenalrecess仰卧位时是腹腔的最低部位,上腹部的脓液及渗出液多聚积于此。
14.盆腔的陷凹
(图8-10)
腹前壁腹膜经盆腔覆于器官表面,然后移行于腹后壁腹膜,在盆腔脏器之间形成深的陷凹。在男性膀胱与直肠之间有大而深的直肠膀胱隐凹rectovesicalpouch。在女性由于子宫存在于直肠和膀胱的中间,在子宫与膀胱,子宫与直肠间各形成一个隐凹。前者较小而浅叫做膀胱子宫隐凹vesicouterinepouch;后者大而深叫做直肠子宫陷凹rectouterinepouch(又称Douglas窝),陷凹的底部与阴道后壁上份相邻,腹膜渗出液、脓、血等因重力作用常积存于此处,可经阴道后壁穿刺抽取。在直肠子宫陷凹的两侧腹膜形成自子宫颈后方连至骶骨前面的弧形皱襞叫做直肠子宫襞rectouterinefold。
15.腹前壁下份的腹膜皱襞和窝
(图8-15)
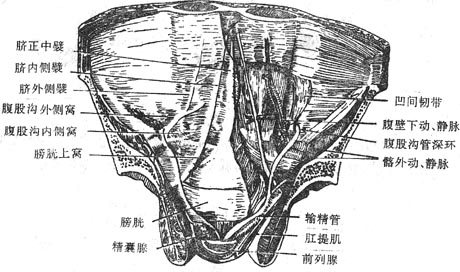
图8-15腹前壁内面的皱壁和窝
腹前壁下份从内面观形成5条向脐部集中纵行的皱襞,它们是位于正中的脐正中襞medianumbilical fold ;位于脐正中襞两侧成对的脐内侧襞medialumbilicalfold;以及最外侧的一对脐外侧襞lateralumbilical fold。脐正中襞是胚胎时期脐管闭锁形成的脐正中韧带,其表面覆以腹膜而形成;脐内侧襞内含有闭锁的脐动脉的远侧段;脐外侧襞内含腹壁下动脉,故又名腹壁下动脉襞。五条皱襞在膀胱上方和腹股沟韧带上方形成三对浅凹,由内侧向外侧依次是膀胱上窝、腹股沟内侧窝和腹股沟外侧窝,腹股脃内侧窝和腹股沟三角(海氏三角)位置相当,与腹股沟管浅环(皮下环)相对;腹股沟外侧窝则与腹股沟管深环(腹环)相对。此外,在俐股沟内侧窝的下方隔着腹股沟韧带还有一个浅凹,叫做股窝,为股环覆以腹膜而形成。。
四、腹膜腔的分区
以横结肠及其系膜为界可将腹膜分成结肠上、下两大区。
1.结肠上区
(图8-16)
此区位于膈肌与横结肠及其系膜之间,又称膈下间隙。首先它可被肝脏分为肝上和肝下两个间隙。
(一)肝上间隙被肝镰状韧带分为右肝上间隙和左肝上间隙;右肝间隙又被肝冠状韧带分为较大的右肝上前间隙和较小的右肝上后间隙。此外,冠状韧带前后层间的肝裸区与膈下筋膜间充以疏松结缔组织,叫做膈下腹膜外间隙,肝脓肿可经此间隙溃破入胸腔。
(二)肝下间隙借肝圆韧带划分为右肝下间隙(肝肾陷窝)和左肝下间隙。左肝下间隙又可被胃及小网膜分为左肝下前间隙和左肝下后间隙(网膜囊)。上述七个间隙发生的脓肿统称为膈下脓肿,但以右肝上后间隙多见,右肝下间隙和右肝上前间隙次之。
图8-16 结肠上区

2.结肠下区
(图8-17)
此区包括四个间隙,即左、右结肠旁(外侧)沟和左、右肠系膜窦。右结肠旁沟与膈下间隙相通,左结肠新闻社沟由于膈结肠韧带的存在而与膈下间隙有一定程度的阻隔;左、右结肠旁沟分别经左、右髂窝通入盆腔的陷凹。
横结肠及其系膜以下,升、降结肠间的区域被小肠系膜根妥为左、右两个间隙。右侧者叫右肠
系膜窦,呈三角形,周界几乎是封闭的,为小肠褥所占据;左侧者叫左肠系膜窦,呈向下开口的斜方形,向下与盆腔的凹相通。
五、腹腔消化器官和腹膜的形态发生概况
1.原始消化管和原始腹膜腔
人胚第三周时胚盘向腹侧卷折形成圆柱状胚体,卵黄囊的背侧份在胚体内形成颅尾方向纵行的原始消化管或称原肠primitivegut。由内胚层上皮构成管腔的内表面,周围以脏壁中胚层。它们从颅侧向尾侧可人灵前、中、后肠三段。前肠颅侧端封以口咽膜,后肠尾侧端封以肛膜。它们分别于胚胎第四周和第八周破裂,原肠两端遂与外界相通。中肠借卵黄柄连于脐,以后中肠生长迅速,卵黄囊则渐缩小,卵黄柄逐渐变细而闭锁。
腹腔消化器官中食管腹段、胃和十二指肠(胆总管开口处以上部分)由前肠尾端发生;中肠演化成小肠、盲肠、升结肠和横结肠的右侧2/3部;后肠演化为结肠其余部分和直肠肛管齿线以上部分。
图8-17腹膜腔间隙的沟通
包于肠周围的脏壁中胚层发展成从体腔中线背侧延伸至腹侧的双层隔膜,将体腔分为左、右两半。原肠被包在两层隔膜之间。在原肠背侧的叫背系膜dorsalmesentery,位于原肠腹侧的叫腹侧系膜ventralmesentery。它们分别将原肠系于背侧和腹侧体壁上。以后中、后肠的腹侧系膜消失,致使左、右体腔通过前肠腹侧系膜的游离缘尾侧而互相交通。
2.胃十二指肠的发生及其腹、背侧系膜的演化
前肠尾侧端的胃原基首先呈梭形膨大,继之背侧缘增长形成胃大弯,腹侧缘生长较慢形成胃小弯。十二指肠原基形成凸向腹侧的C字形褥,并向腹侧系膜中生出肝突,进入原始横膈的间充质中。这样,胃十二指肠的腹侧系膜被肝分为肝前部和肝后部两部分。此外十二指肠壁还向腹侧系膜中伸出腹侧胰突。
胃背侧系膜上份的间充质中有脾原基发生,遂将此处的背侧系膜分成两部分,居于胃大弯和脾之间的部分将来演发为胃脾韧带;位于脾和腹后壁之间的部分将来演变为脾肾和脾膈韧带。胃背侧系膜的下份迅速增长,呈兜状(四层)向尾侧垂下,形成大网膜。后两层上份与横结肠及其系膜融合而消失。此外在十二指肠背侧系膜中由十二指肠壁伸出背侧胰突。
3.胃、十二指肠转位及系膜调整
胃、十二指肠及其腹侧和背侧系膜在发生过程中经历了一次转位才达到成体的位置。一方面胃的腹侧系膜生长缓慢,肝在腹侧系膜中迅速发育,并固定于腹的右上方,导致胃的前缘(小弯)被拉向右侧;另一方面胃背侧系膜生长较快,胃的后缘(大弯)及背侧系膜被推至左侧。即胃向右转90°使胃由矢状位转为冠状位,胃右面变为后面,而左面变成前面,左半侧腹膜腔扩大成为胃前面的大腹膜腔,而右半侧腹膜腔则缩小为胃和小网膜后面的网膜囊。
在胃转位的同时,胃的上端向左偏移,而下端向右偏移并略上提。
十二指肠随着胃的转位也向右旋转90°,由矢状位变为冠状位。原来向前凸弯的C形肠褥转为向右凸弯,其背侧系膜连同其内的胰腺贴于腹后壁腹膜,背侧系膜消失,只保留覆盖于最表面的一层与腹后壁腹膜相续。十二指肠腹侧系膜由于肝的发生而被分为两部分,连于腹前壁和肝之间的部分演化为肝镰状韧带和肝冠状韧带前层。连于肝与十二指肠之间的部分为肝十二指肠韧带,也由矢状转为冠状位。原来的游离下缘转为游离右缘。由于十二指肠贴于腹后壁使原来经游离下缘广泛相通的左、右腹膜腔,其交通部位缩小,即为十二指肠贴壁而阻断,形成位于肝十二指肠韧带游离缘后方的网膜孔。
图8-18胃肠及腹膜发生过程
B、C、D、E、F、G示图8-19各图的切面部位
4.肠的发生及其系膜改建
人胚第四周末自十二指肠尾端至泄殖腔是一条简单的直管,背侧以系膜固定于腹后壁正中线上。由于肠管生长速度较腹壁快,最初形成U形肠袢,其弯曲处与卵黄囊相连。以卵黄囊蒂为界将之划分为近侧段的降脚和远侧段的升脚。在第五周末卵黄囊蒂脱离肠袢并逐渐消失。有人的肠壁上该处留有突出的盲囊,在成体位于距回盲端的半米左右的回肠壁上,叫做Meckel氏憩室。在第六周时距升脚的起始部不远处有盲肠突形成,是盲肠和阑尾的原基,将来大、小肠的分界处。以后肠管不断增长而逐渐盘曲,发生了以肠系膜血管为中轴的逆时针方向旋转,即升脚经降脚的腹侧,盲肠突喷发到腹腔的右上方,居于肝的下方。此后,原肠在三个地方急剧增长,一是降脚迅速增长并盘曲,形成小肠褥;二是靠近盲肠原基的升脚迅速增长,使盲肠原基下降至右髂窝,引出升结肠;三是位于左髂窝的升脚部分迅速增长,形成乙状结肠。
图8-19 胚胎横切面示胃肠转位及系膜改建
A-D示网膜囊的形成过程 E-G示系膜与体壁腹膜壁层的融合过程
小肠在演化过程中一度生长很快,背侧系膜系于小肠部分也随之迅速增长,但系于体腔后壁的部分却生长缓慢,使小肠系膜渐成扇形。小肠系膜根的附着部位从正中线渐向右移位,自十二指肠空肠曲斜向右下方达于右髂窝。
结肠的背侧系膜演化随着升脚的转位和增长可分为三种情况:①升结肠和降结肠的背侧系膜与腹后壁腹膜相贴,进一步粘连、消失、使升、降结肠变为腹膜间位器字。②横结肠背侧系膜随着降脚逆时针方向扭转,系膜根由垂直位转为横位。③乙状结肠的背侧系膜经过粘连、移位,其系膜根移向左髂窝。
5.内脏位置异常
在胚胎发育过程中,因某种因素的影响,致使内脏的扭转与一般的方向相反,从而造成内脏位置异常或称内脏反位。又可分为部分器官反位或内脏完全反位两种。
腹膜与腹膜腔的解剖步骤与方法
1.打开腹膜腔
自剑突向两侧沿肋弓切开至腋中线,再向下切至髂前上棘,将腹前外侧壁向下方翻起。翻起时可见肝镰状韧带,自脐和腹前壁连于肝的膈面和肝门,可在靠近腹前壁处切断之,并剪断韧带游离下缘内的肝圆韧带。
2.原始腹膜腔和脏器的观察
打开腹膜腔后,可见贴附于腹内筋膜内面光滑的膜,即腹膜壁层;覆盖于脏器表面的光滑的浆膜为腹膜脏层。另外在器官与器官之间或器官与腹壁之间有腹膜形成物(韧带、网膜、系膜)相连。腹膜壁层与脏层、脏层与脏层之间的潜在腔隙即腹膜腔,正常情况下,仅有少量浆液存在,腹膜腔的形态随器官盈虚、运动等因素而变化。
在两侧肋弓围成的胸骨下角内,可见到肝膈面的一部分露出。肋下缘与右销赃骨中线相交处可见胆囊底。肝下缘与左肋弓之间可见到胃体及胃大弯的一部。自胃大弯向下垂有帘子状的大网膜,成人几乎复盖了胃下方全部的腹部脏器。小儿大网膜较短,仅能覆盖一部分脏器。
将大网翻起,可见蟠曲的小肠袢,小肠袢周围有大肠围绕,即居于右髂窝的盲肠和阑尾、右侧的升结肠、上方的横结肠、左侧的降结肠和左髂窝的乙状结肠等。
3.检查腹膜腔上部的腹膜形成物
肝镰状韧带一端已从腹前壁切下,将右侧肋弓上提,将肝推向下方,可见镰状韧带呈上宽下窄的镰刀状。用手指搓捻其游离下缘,内含结缔组织索即肝圆韧带。将手指插入肝膈面与膈之间,指尖可触及肝镰状韧带两层分别向左、右侧分开,系于膈与肝上面之间,构成冠状韧带的前层,沿此层向左、右可探查到位于其两端的左、右三角韧带。绕过左三角韧带的游离缘可摸到冠状韧带的后层。
将肝推向右上方,可见肝门与胃小弯和十二指肠上部间有薄而疏松的小网膜(左侧的肝胃韧带和右侧的肝十二指肠韧带)。
沿胃大弯下方约2厘米处,剪开大网膜前2层,将右手食指由切口伸入胃后面的网膜囊,在胃底部和脾门之间,用拇指和食指夹撮胃脾韧带,再用左手沿脾与膈之间向绕过脾后缘,与右手食指间探查脾肾韧带。在脾的下方可见从结肠左曲连于膈的膈结肠韧带。
4.探查网膜囊和网膜孔
将右手食指自胃大弯下缘的切口伸入网膜囊,依次探查囊的上壁为肝左叶和膈下面的腹膜,下壁即大弯切口处、大网膜前两层和后两层的愈着部,左界为胃脾韧带和脾肾韧带,右界为小网膜游离右缘后方的网膜孔。再将左手食指伸入网膜孔,使左、右食指在网膜囊内会合,证实网膜孔为网膜囊右侧的开口。摸触网膜孔的四界,前界为小网膜(肝十二指肠韧带)的游离右缘;后界为覆盖下腔静脉的腹后壁腹膜;上界为肝尾叶;下界为十二指肠上部。
5.观察扇形的小肠系膜后将小肠袢推向左侧,检查小肠系膜根自第二腰椎左侧,斜向右下至右骶髂关节前方。
6.循大肠走向依次观察阑尾系膜、横结肠系膜及乙状结肠系膜的附着部位以及升、降结肠三面被覆腹膜的情况,升、降结肠外侧的结肠旁沟。
7.观察腹膜的陷窝和陷凹,将手伸至右肾的上方,探查右肾与肝之间的肝肾隐窝,该处常有液体蓄积,是平卧位时腹膜腔的最低点。将小肠袢推向右侧,并将横结肠向上翻起,在横结肠系膜根部可见一腹膜皱襞,延伸到十二指肠空肠曲上部,即Treitz韧带(十二指肠悬韧带)。在盆腔,腹前壁腹膜向腹后壁腹膜移行,男性在膀胱和直肠间形成直肠膀胱陷凹;女性则形成膀胱子宫陷凹和直肠子宫陷凹,后者较深,当半坐位时是腹膜腔的最低点。
8.依次从正中线向两侧观察腹前壁下部的腹膜皱襞和窝。它们是脐正中襞、成对的脐内侧襞和脐外侧襞(腹壁下动脉壁)以及位于它们中间的成对的膀胱上窝、腹股沟内侧窝以及位于脐外侧襞外侧的腹股沟外侧窝。
9.按讲义观察腹膜腔分区,注意它们的位置和通向。
第三节 腹主动脉的奇数脏支和门静脉
腹主动脉为降主动脉的腹段,在第十二胸椎平面,膈肌主动脉裂孔处续于胸主动脉,沿腰椎体左前方下,至第4腰椎下缘增面分为左、右髂总动脉而终。腹主动脉的分支按其所供给的部位区分为脏支和壁支两类。分布于脏器的脏支,有的成对发出,供给成对的泌尿生殖和内分泌器官;不成对的奇数脏支有腹腔干、肠系膜上动脉和肠系膜下动脉,它们主要供给腹腔消化器官和脾脏。
腹腔器官的静脉回流基本可以分为两种情况,一是从成对器官回流的静脉,大多直接汇入下腔静脉。消化器官和脾的静脉血汇合成门静脉,入肝后与肝动脉血共同汇入肝血窦,再汇合成肝静脉,经第二肝门汇入下腔静脉。
一、腹腔干
腹腔干celiactrunk是腹主动脉发出的第一个无对(奇数)支,在膈肌稍下方,约平第十二胸椎处起于腹主动脉的前壁。长约2-3厘米,发出胃左动、肝总动脉和脾动脉等三支(图8-20、8-21)
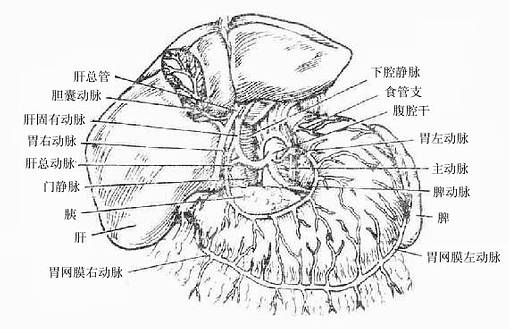
图8-20腹腔干及其分支
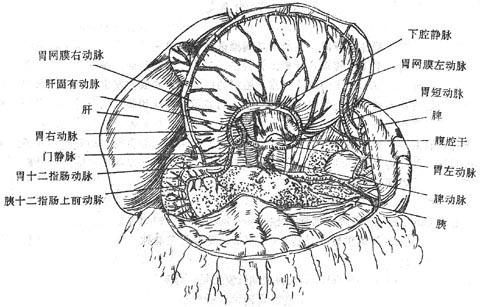
图8-21腹腔干及其分支
1.胃左动脉leftgastric artery
从腹主动脉发出后,行向左上方,至胃贲门处向上发出食管支供给食管腹段,本干急转向右,在肝胃韧带内沿胃小弯右行,陆续发出5-6条胃支,供给胃体小弯左半部。胃左动脉在胃小弯中部常与胃右动脉吻合。此外,胃左动脉有时发出肝左副动脉,分布于肝左叶。肝左副动脉一般多取代肝左叶外侧段动脉,有时甚至完全取代肝固有动脉左支(肝左动脉),故胃手术结扎胃左动脉应予注意,以确保肝的血液供应。
2.肝总动脉
肝总动脉common hepatic artery较短,自腹腔干发出后,在腹膜后沿胰头上缘行向右前方,至十二指肠上部分为肝固有动脉和胃十二指肠动脉。
(一)肝固有动脉properhepatic artery从肝总动脉发出后,在小网膜游离缘(肝十二指肠韧带)内走行,位于胆总管和肝管的左侧,门静脉的左前方,上升至肝门附管分为肝右动脉和肝左动脉,有时尚有肝中动脉。此外,在靠近起始部发出胃右动脉。
(1)胃右动脉rightgastric artery起自肝固有动脉,在小网膜内沿胃小弯左行,与胃左动脉吻合。发出胃支分布于小弯右半的前、后壁,还分出小支到十二指肠上部。胃右动脉有时起自肝总动脉或胃十二指肠动脉。
(2)肝右动脉righthepatic artery分出后,开始居于胆总管的后方,有时也可见位于胆总管或胆囊管的前方,行向右上方,经胆囊三角自肝门入肝,供给肝右叶。在胆囊三角处发出胆囊动脉cysticartery,经胆囊管上方至胆囊颈,分为深、浅两支。浅支分布于胆囊下面,深支至胆囊上面常有小支至与胆囊相邻的肝组织。胆囊动脉常见二支者,发出部位也有时变异。胆囊三角为肝下面与胆囊管和肝总管围成的尖向下的三角形,又称Calot三角。
(3)肝左动脉lefthepatic artery自肝总动脉分出后行经左肝管和门静脉左支之间入肝左叶,常有小支至肝方叶。
(4)肝中动脉不恒定,起自肝总动脉或肝左、右动脉,主要分布于肝方叶。
(二)胃十二指肠动脉gastroduodenalartery自肝总动脉发出后,行经十二指肠上部的后面,至幽门下缘处分为胃网膜右动脉和胰十二指肠上前、上后动脉。
(1)胃网膜右动脉rightgastroepiploic artery自胃十二指肠动脉处发出后,在大网膜前两层之间(即胃结肠韧带内)沿胃大弯左行,与胃网膜左动脉吻合。在起始部发出幽门支,分布于幽门。沿途向上发出胃支,分布于胃大弯右半部的前、后面,与胃右动脉的胃动吻合;向下发出网膜支,分布于大网膜。网膜支中有几条比较粗大,称为大网膜左、中、右动脉。大网膜中动脉一般分为2-3支,分别与大网膜左、右动脉吻合成弓。弓的位置主要位于大网膜的远侧部,亦有少数位于大网膜中间部或近侧部。
(2)胰十二指肠上前和上后动脉搏胰十二指肠上前动脉anteriorsuperiorpancreaticoduodenal artery为胃十二指肠动脉的终支之一,沿胰头前面和十二指肠降部之间的沟内下行,与胰十二指肠下动脉的前支吻合。沿途分小支至胰头和十二指肠。胰十二指肠上后动脉posteriorsuperiorpancreaticoduodenal artery在胰头后面与胰十二指肠下动脉后支吻合。
(3)十二指肠上动脉supraduodenal artery是胃十二指肠动脉的小分支,分布于十二指肠上部。此支发出部位不恒定,有时缺如。
(4)十二指肠后动脉retroduodenalarteries为2-3个细小支,分布于十二指肠上部的后面。
3.脾动脉splenicartery
是腹腔干最大的分支,发出后在腹膜(网膜囊后壁)后方沿胰腺上缘迂曲左行,经脾肾韧带抵达脾门,分为2-3支入脾。沿途分出下列分支:
(一)胰支(图8-22)为多数小支,分布至胰。其中两条较大。
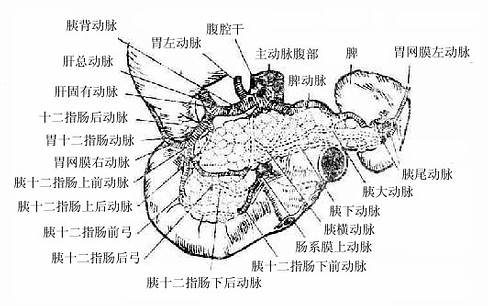
图8-22胰、脾的动脉
胰背动脉dorsalpancreatic artery发自脾动脉的起始部,分为左、右两支。右支至胰头,与胰十二指肠上前动脉吻合;左支进入胰腺内,与胰腺管平行向左,叫做胰横动脉。
胰大动脉greatpancreatic artery约在胰腺左、中1/3交界处起自脾动脉,进入胰腺实质内分为左、右两支,右支与胰背动脉左支吻合,左支与其它胰支吻合。
(二)胃短动脉shortgastric arteries一般为3-4支,为脾动脉末端的分支,有时起于脾支,在胃脾韧带内行向右上方,分布于胃底的前、后壁。
(三)胃网膜左动脉leftgastroepiploic artery在脾门附近发自脾动脉,行经胃脾韧带向右下入于大网膜第一、二层之间。沿胃大弯右行,与胃网膜右动脉吻合。沿途向右下方发出胃支,分布于胃体的前、后壁,向下发出网膜支。胃短动脉斜向右上,而胃网膜左动脉发出的胃支斜向右下,因此,在此两种胃支间有明显的少血管区,可做为临床胃大部手术切除时确定部位的标志。些外,胃网膜左、右动脉吻合处胃支小而稀疏,也可作为胃适量切除时的依据。
二、肠系膜上动脉
肠系膜上动脉superiormesenteric artery约在第一腰椎高度起自腹主动脉前壁,在脾静脉和胰头的后方下行,跨过胰腺钩突的前方,在胰腺下缘和12指肠水平部之间进入小肠系膜根,斜行向右下,至右髂窝处其末端与回结肠动脉的回肠支吻合。肠系膜上动脉的主干呈向左侧稍凸的弓状,从弓的凸侧依次发出胰十二指肠动脉和十余支空、回肠动脉,从弓的凹侧依次发出中结肠动脉、右结肠动脉和回结肠动脉(图8-23)
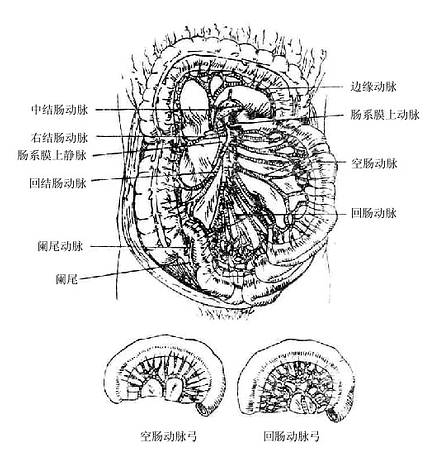
图8-23 肠系膜上动脉
1.胰十二指肠下动脉
胰十二指肠下动脉inferiorpancreaticoduodenal artery细小,经肠系膜上静脉的后方行向右上,分为前、后两支,分别与胰十二指肠上前和上后动脉吻合。此动脉有时起自第一空肠动脉。
2.空、回肠动脉
发自肠系膜上动脉的凸侧,约12-16支,行于肠系膜内。上位的分布于空肠叫做空肠动脉jejunalarteries;下位的分布于回肠叫做回肠动脉ilealarteries。每条脉都分为升、降二支与相邻的肠动脉的升、降支吻合,形成第一级动弓。动脉弓的分支再吻合成二级弓,依次可形成三、四、五级弓。由最末一级动脉弓发出许多细小的直(管)动脉,自小肠系膜缘进入小肠壁,但这些动脉间的吻合甚少,尤其小肠系膜缘血运较差。一般在空肠近侧段仅有一级动脉弓,以后动脉弓级数渐增多,至空肠末段和回肠近侧段可多达4-5级,但到回肠末段又减少至1-2级。直(管)动脉空肠者长而粗大,回肠者短而细小。
3.中结肠动脉
中结肠动脉middlecolic artery在胰头下缘起于肠系膜上动脉的凹侧,随即进入横结肠系膜,行向右前方;分为左、右二支。右支行向右上,至结肠右曲处与右结肠动脉的升支吻合;左支向左行,与左结肠动脉的升支吻合,称为Riolan动脉弓。左、右支在行程中发出小支分布于横结肠。
4.右结肠动脉
rightcolicartery在中结肠动脉起点下方起自肠系膜上脉,或与中结肠动脉共干起始,经腹后壁腹膜深面右行,在靠近升结肠左缘处分为升、降支。升支上行与中结肠脉右支吻合;降支下行与回结肠动脉的上干吻合。该动脉发出小支分布于升结肠上2/3部和结肠右曲。
5.回结肠动脉
回结肠动脉ileocolicartery为肠系膜上动脉凹侧最下方的分支,在腹后壁腹膜深面斜向右下行,一般分为上、下两干。上干与右结肠动脉降支吻合;下干下行与肠系膜上动脉的末端吻合成弓(图8-24)。沿途分支如下:
(一)结肠支colicbranch又称升支,斜向右上行,分布于升结肠下1/3部。
(二)盲肠前、后动脉anteriorand posterior cecal arteries发出生向右下行,分别行经盲肠前、后方,分布于肠壁。
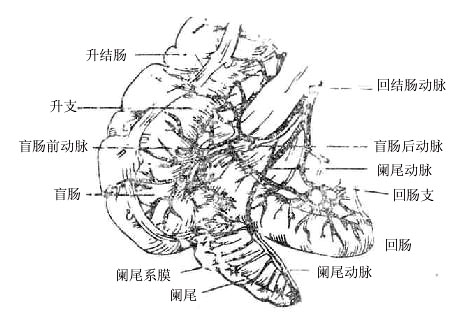
图8-24回结肠动脉
(三)回肠支ilealbranch为下干的延续,向下至回肠末端附近与肠系膜上动脉的终支吻合,但吻合不甚充分,在行右半结肠切除术结扎回结肠动脉时,需同时将回肠末段一并切除,以免因血流供应不足引起不良后果。
(四)阑尾动脉appendicularartery多起自下干或回肠支,向下经回肠末端的后方入于阑尾系膜,沿系膜游离缘行至阑尾尖,沿途分小支至阑尾。
三、肠系膜下动脉
肠系膜下动脉inferiormesenteric artery在平第3腰椎高度起自腹主动脉前壁,在腹后壁腹膜深面行向左下方,在左髂窝从髂总动、静脉前方越过,经左输尿管内侧入于乙状结肠系膜,末端下降移行为直肠上脉,沿途发出左结肠动脉和乙状结肠动脉(图8-25)。
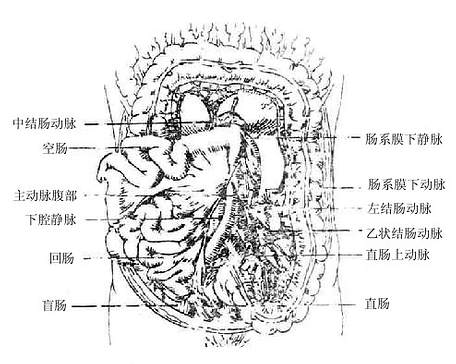
图8-25 肠系膜下动脉
1.左结肠动脉
左结肠动脉leftcolic artery为肠系膜下动脉最上方的分支,在腹后壁腹膜深面左行,从前方跨过左睾丸(或卵巢)血管,左输尿管和左腰大肌,至降结肠的右缘附近分为升、降支。升支在左肾前面行向左上方,至结肠左曲与中结肠动脉左支吻合;降支与乙状结肠动脉的升支吻合。
2.乙状结肠动脉
乙状结肠动脉sigmoid arteries常为2-3支,发出后入乙状结肠系膜,至乙状结肠附近,每条动脉分为升、降二支,互相吻合成动脉弓。最上一支的升支与左结肠动脉的降支吻合,最下一支的降支与直肠上动脉多无吻合。分支布于降结肠下部及乙状结肠。
3.直肠上动脉
直肠上动脉superiorrectal artery为肠系膜下动脉的末支,在乙状结肠系膜内下行,经髂总动脉前方入盆腔,在第三骶椎高度直肠后方分为左、右两支,沿直肠两则下行,分布于直肠上部。在直肠壁内与髂内脉的分支直肠下动脉吻合。
四、门静脉系
门静脉portal vein 是一个短而粗的静脉干,长约6厘米,直径约1.5厘米,由脾静脉和肠系膜上静脉在胰颈后方汇成,斜向右上行,进入肝十二指肠韧带的游离缘内,居于胆总管和肝固有动脉的后方,上行至第一肝门,分为左、右二支入肝。在肝内反复分支,最后形成小叶间静脉,与肝动脉的分支小叶间动脉共同汇入肝血窦,门静脉是肝脏血液的主要来源(约占70%)。门静脉起|源于腹腔消化器官(消化管和胰)、脾等的毛细血管,经逐级汇集最后形成门静脉,入肝后再反复分支最后汇入肝血窦,因此是介于两端毛细血管间的静脉系。门静脉无静脉瓣,故当门静脉高压时,血液则可经属支逆流。
1.门静脉的合成(图8-26)
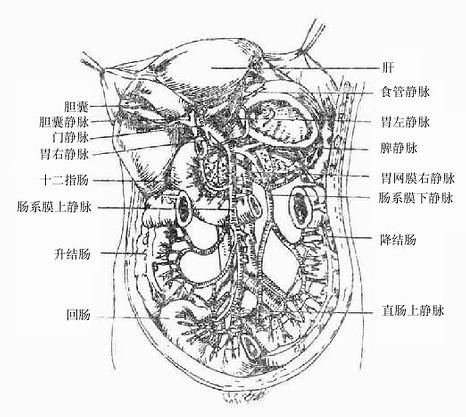
图8-26门静脉及其属支
门静脉在胰颈后方约相当于第二腰椎高度,下腔静脉的前方,由肠系膜上静脉和脾静脉以直角汇成。肠系膜下静脉汇入脾静脉者占52.02%;肠系膜下静脉汇入肠系膜上静脉者占24.60%;或由脾静脉,肠系膜上、下静脉共同汇成门静脉,占13.29%。
2.门静脉的主要属支
(一)肠系膜上静脉superior mesenteric vein位于同名动脉的右侧并与之伴行,除收集同名动脉分布区的血液外,还收纳胃十二肠动脉分布区的血液。
(二)脾静脉splenic vein由脾的数支静脉全盛,在胰腺后方走行,除收集同名动脉分布区的血液外,还接受肠系膜下静脉的汇入。
(三)肠系膜下静脉inferior mesenteric vein收纳同名动脉分布区的血液,居于同名动脉的左侧,在胰腺后面汇入脾静脉,有时汇入肠系膜上静脉或直接汇入门静脉(在脾静脉和肠系膜上静脉汇合的交角处)。
(四)胃左静脉left gastric vein也叫胃冠状静脉,与同名动脉伴行并收集同名动脉分布区的血液,沿胃小弯左行再转向右后汇入门静脉干。在贲门处食管静脉丛有小支汇入胃左静脉,其主支食管静脉汇入奇静脉或半奇静脉,从而使门静脉系和上腔静脉系沟通。
(五)胃右静脉right gastric vein与同名动脉伴行,汇入门静脉干。胃右静脉常接受幽门前静脉的汇入,该静脉在手术中常用以做为确定幽门的标志。
(六)胆囊静脉cystic vein收集胆囊壁的血液,汇入门静脉干或其右支。
(七)附脐静脉paraumbilical veins为数条细小的静脉,起于脐周静脉网,沿肝圆韧带走行,汇入门静脉或其左支。
门静脉的血液在门静脉中并不完全混合。来自肠系膜上静脉的血液主要沿门静脉的右侧回流,经门静脉右支入于肝右叶,而来自脾静脉和肠系膜下静脉的血液则沿门静脉左侧半部经左支注入肝左叶。因此,胃肠道感染或阿米巴原疾病(多见于右半结肠)累及肝脏时肝脓肿多见于右半肝。
3.门静脉系和上、下腔静脉系间的吻合和侧副循环。
门静脉系和上、下腔静脉系间存在着广泛的侧支吻合,这些吻合在正常情况下处于闭锁状态。但在门静脉压力升高时,则形成门一腔静脉系的侧副循环路,使门静脉血液部分经过侧副循环回流于上、下腔静脉(图8-27)。其具体途径如下:
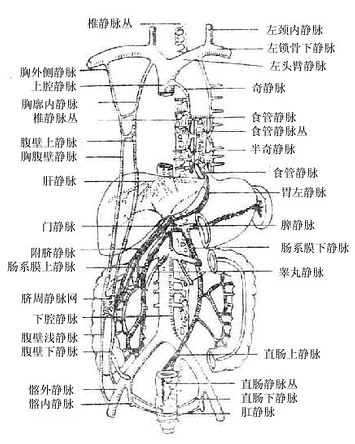
图8-27门静脉和上、下腔静脉系间的吻合
(一)通过食管静脉丛的门一上腔静脉侧副循环。
门静脉→胃左静脉→食管静脉丛→奇静脉→上腔静脉。
(二)通过直肠静脉丛的门一下腔静脉侧副循环

(三)通过脐周静脉网形成门一上、下腔静脉侧副循环

当门静脉高压时,上述静脉丛或静脉怒张则可形成食管静脉曲张、痔和腹壁静曲张。
此外,尚可通过Retjius静脉与下腔静脉形成侧枝吻合。Retjius静脉是腹膜后位或间位消化器官(如升、降结肠、十二指肠、胰和肝裸区)的小静脉。它们与下腔静脉的属支(如肾静脉、睾丸静脉、腰静脉和膈下静脉等)之间形成吻合。当门静脉高压时这些小静脉曲张,在行门腔静脉分流手术时应予注意。
腹腔干、肠系膜上、下动脉和门静脉的解剖步骤与方法
1.解剖和观察腹腔干的分支和分布
横结肠上区各脏器的血液均由腹腔干的分支供给。由于腹腔干由腹主动脉发出后很快就分为胃左动脉、肝总动脉和脾动脉,而且位置较深,周围有腹腔丛和腹腔神经节,较难暴露,故本次只解剖观察其分支。本干留待腹后壁解剖时再行观察。
(一)解剖胃左动脉
将肝前缘向右上方推,将胃向下拉,尽可能加大肝、胃之间距离,使肝胃韧带张紧。在胃小弯近贲门处撕去肝胃韧带前层,寻觅胃左动脉。沿胃小弯向右追踪胃左动脉,并观察其向胃前、后壁发出的胃支。在贲门附近,寻找胃左支脉向左上方发出的食管支。再撕去腹后壁腹膜(网膜囊后壁)沿胃左动脉干追踪至其始处,注意查看有无肝左副动脉从胃左动脉干起始。在解剖胃左动脉时,注意观察与之伴行的胃冠状静脉和沿食管前面下行至胃小弯的迷走神经前干及其发出的胃前支。
(二)解剖肝总动脉
撕去肝十二指肠韧带前层的腹膜,寻找位于胆总管左侧的肝固有动脉,沿该动脉向左下方追踪,暴露肝总动脉。撕去网膜囊后壁的腹膜,继续向左追踪肝总动脉主干至其起点。在十二指肠上部剖验其分为肝固有动脉和胃十二指肠动脉两支。
(1)肝固有动脉在小网膜游离缘上升,至肝门分为左、右两支入肝。右支在胆囊三角处发出胆囊动脉至胆囊。注意观察胆囊动脉的支数和发出部位有无变异。肝固有动脉在靠近起始部发出胃右动脉,追踪至胃小弯并剖露其发出的胃支。
(2)胃十二指肠动脉经十二指肠上部后面下行,至幽门下缘处,分为胃网膜右动脉和胰十二指肠上前、上后动脉。胃网膜右动脉沿胃大弯左行,撕去大网膜(胃结肠韧带)第一层,即可查明。同时观察其向胃和网膜发出的分支。胰十二指肠上前和上后动脉分别行于胰和十二指肠前、后间沟内,可单独起始也可能共干起始。
(三)解剖脾动脉
在胃大弯下方一厘米处,胃网膜右动脉下方剪开胃结肠韧带。注意勿损伤其深面的横结肠系膜,将胃向上翻起,暴露网膜后壁。撕开腹后壁腹膜,在胰腺上缘处找到粗大迂曲的脾动脉。它沿胰腺上缘左行,经脾肾韧带到达脾门,分出几条脾支入脾。脾动脉发出脾支前,在靠近脾门处发出几条胃短动脉,经胃脾韧带至胃,将胃脾韧带前层撕开即可看到。脾动脉在该处还发出胃网膜左动脉。行经胃脾韧带入于胃结肠韧带,沿胃大弯右行,末端与胃网膜右动脉吻合。途中向胃和网膜分别发出分支。注意观察胃短动脉和胃网膜左动脉胃支的走行方向。脾动脉行程中向胰腺发出数点胰支,其中较大者为胰背和胰大动脉。
2.解剖和观察肠系膜上动脉
将横结肠向上翻起并将小肠袢推向左下方。使小肠系膜充分暴露于脊柱前方,可见自胰下缘行向回肠末端的凹向右上方的弧形隆线。沿隆线方向切开小肠系膜,寻找肠系膜上动脉及居于其右侧的肠系膜上静脉,在血管上端沿胰下缘横行切开腹后壁腹膜,将胰体略提起,清理肠系膜上脉的根部。肠系膜上动脉根部周围有腹腔神经丛缠络和肠系膜上淋巴结覆盖,可边清除边观察。
自肠系膜上动脉左侧撕去一层小肠系膜,选择空、回肠动脉各一支,解剖肠系膜动脉弓及直管动脉,对比观察动脉弓级数和直管动脉的粗细及长短,并观察肠系膜淋巴结,在肠系膜动脉起始部寻找胰十二指肠下动脉。
撕去一层横结肠系膜,解剖中结肠动脉及其伴行静脉。
撕去肠系膜上动脉右侧的腹后壁腹膜,清理肠系膜上动脉右侧壁的分支,从上而下为中结肠动脉、右结肠动脉及回结肠动脉,并依次追踪至肠缘。同时注意观察其伴行的静脉。在剖析回结肠动脉时,注意观察阑尾动脉搏的起始和行径。
3.解剖和观察肠系膜下动脉
将小肠袢推向右侧,在腹后壁左下方透过腹后壁腹膜可见一条弧形隆起,沿隆起切开腹后壁腹膜,即暴露出肠系膜下动脉主干。肠系膜下动脉干上段无静脉伴行,根部周围有神经丛和淋巴结。在肠系膜下动脉左壁自上而下依次发出左结肠动脉、乙状结肠动脉和直肠上动脉。
左结肠动脉大部有伴行静脉,注意其深面有睾丸(卵巢)动脉和左输尿管经过,分离时不可过深,以免损伤。
切开乙状结肠系膜追踪乙状结肠动脉及其伴行静脉。沿肠系膜下动脉主干向下追踪直肠上动脉至小骨盆入口处。
4.解剖和观察门静脉
在肝十二指肠韧带游离缘内将前已解剖的肝固有动脉牵向左侧,将胆总管和肝总管推向右侧。在二者后方寻觅粗大的门静脉主干。沿主干向上追踪至肝门附近,可见其分为左、右二支入肝。胆囊静脉一般汇入于右支。自主干向下追踪至胰,注意行程中有细小的胃左和胃右静脉汇入。
将胰头略向上方掀起,沿肠系膜上静脉向上追查,可见脾静脉与之汇合成门静脉的情况。脾静脉位于胰腺后方,注意观察它的重要属支一肠系膜下静脉的注入部位和行程。汇成门静脉各属支的收纳范围与同名动脉的分布范围相当,已在解剖动脉时同时观察过,同学们应进行综合归纳。
第四节 腹腔消化器官和脾
一、食管腹部
食管腹部abdominalpart of esophagus 甚短,约1-2厘米,在通过食管裂孔处构成第三狭窄(距中切牙约40厘米)。下端与胃贲门相续,其左、右缘分别与胃大、小弯相续,左缘与胃底向左上方的膨隆间的夹角叫做贲门切迹。食管前、后面有迷走神经前、后干走行。
食管腹部由胃左动脉及膈下动脉的分支供给,静脉回流经胃静脉入于门静脉。食管腹部的淋巴回流至胃左淋巴结。
二、胃
胃stomach 是消化管的膨大部分,能分泌胃液和内分泌素,具有收纳、搅拌和进行初步消化的功能。
1.形态和分部(图8-28)
胃的形态、位置随体型和充盈程度而异,中等充盈的胃呈扁平的曲颈囊状,可分前后两壁、上下两缘和出入两门。胃前壁朝向前上方,对向腹膜腔。胃后壁朝向后下方,对向网膜囊,是网膜囊前壁的一部分。两壁移行处的上缘叫做胃小弯lessercurvature呈凹向右上方的弧形。下缘较长叫胃大弯greatercurvature,长度约为小弯的4-5倍,为凸向左下方的弧形。胃小弯有肝胃韧带附着,位置较为恒定,小弯的最低点有明显向右的转折角,叫做角切迹angularincisure。胃的近侧端与食管相续,叫做贲门cardia。远侧端与十二肠上部连接,叫做幽门pylorus。幽门与十二指肠相接处表面有一浅沟,内有幽门前静脉通过,是手术中判断幽门和十二指肠分界的标志。
胃分为底、体、幽门三部。胃底fundusof stomach为贲门平面以上向左上方膨出的部分。又称胃弯,一般为气体所充满。小儿此部尚未发育,故胃呈管状。胃体bodyof stomach为介于胃底和角切迹之间的部分,从角切迹向远侧称为幽门部pyloricpart ,临床上称为胃窦。幽门部又被大弯一个不明显的浅沟(中间沟)分为左侧的幽门窦和右侧的幽门管。幽门部和胃小弯是溃疡的好发部位。
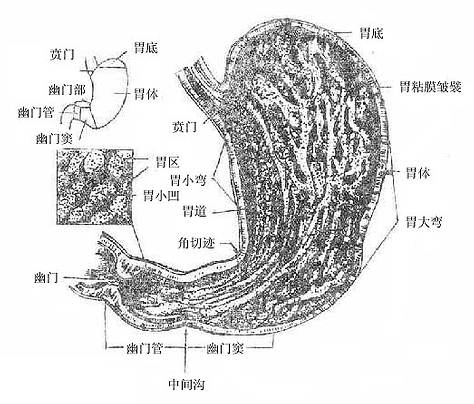
图8-28胃的形态、分部和粘膜
2.位置和毗邻
中等充盈的胃大部分位于左季肋区,小部分位于腹上区。贲门和幽门的位置较固定。贲门位于第11胸椎左侧,距正中线约2.5厘米处。幽门在第一腰椎右侧,距正中线2厘米处。胃大弯的位置随胃充盈的情况而异,其下缘最低点可降至脐或脐以下平面。
胃前壁右侧部为肝左叶下面所遮盖。胃底部紧邻膈和脾。前壁左下方在剑突下方左、右肋弓之间下直接与腹前壁接触,是胃的触诊部位。胃后壁隔网膜囊与众多器官相邻接,由下向上依次是横结肠、胰、左肾和肾上腺、脾等。这些器官构成胃床。
3.胃壁的构造(图8-28、29)
胃壁由粘膜、粘膜下组织、肌膜和浆膜等4层构成。胃粘膜在胃空虚时形成许多皱襞,近小弯部有4-5条较为恒定的纵皱襞,食糜可经皱襞间的纵沟流向十二指肠,这些纵沟称为胃道。胃粘膜表面有许多小沟,纵横交错,将粘膜分隔为直径1-6毫米大小不等的小区,叫做胃区gastricareas。每一胃区用放大镜观察时可见许多小凹,叫做胃小凹gastricpits小凹底部有数个胃腺的开口。胃粘膜层有许多胃腺,有分泌消化酶、盐酸和激素的作用。在胃与十二指肠交界处胃粘膜覆于幽门括约肌的表面,形成环形的粘膜皱襞,叫幽门瓣pyloricvalve。胃粘膜下组织发达,在胃充盈和蠕动时起缓冲作用,便于胃粘膜的延伸和变位。肌膜较厚,由内斜、中环、外纵三层平滑肌交织组成。纵行肌仅分布于大、小弯处。中环形肌层发达,布于全胃,在幽门处明显增厚,形成幽门括约肌sphincterof pylorus,可控制胃内容不致过快地排入十二指肠和防止 内容的逆流。贲门处无明显的括约肌。内斜肌层薄弱不完整,自贲门左侧向胃前、后壁放散。浆膜为腹膜脏层。
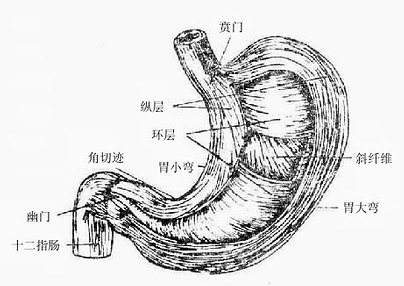
图8-29胃的肌层
4.胃的血管
胃的动脉(图8-30)均为腹腔干的分支(已述于第三节),在胃的大、小弯形成2个动脉弓。在胃小弯的小网膜内由胃左和胃右动脉吻合构成,在胃大弯的胃结肠韧带内由胃网膜左、右动脉吻合构成。胃底部由胃短动脉供给。上述各动脉发出的胃支穿肌层入于粘膜下组织,吻合成丰富的血管网。故胃切除术结扎血管时残余胃的血液供给一般不受影响。
图8-30胃的动脉
行胃部分切除术时常以动脉的胃支做为标志,在胃大弯由于胃短动脉向右上方斜行,而胃网膜左动脉发出的胃支则行向右下方,二者间形成少血管区,常为大弯侧的定点。如从胃小弯胃左动脉的第一、二胃支之间至大弯上述定点行胃大部切除,则可切除全胃的3/4,而若从小弯胃左动脉第三、四胃支之间至大弯定点切除胃,则切除范围相当于1/2。
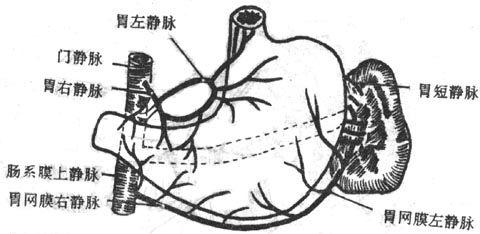
图8-31胃的静脉
胃壁的静脉汇成胃左、右静脉,胃网膜左、右静脉和胃短静脉,与同名动脉伴行。前二者直接汇入门静脉,后三者分别经肠系膜上静脉和脾静脉间接汇入门静脉。其中胃左静脉在贲门处接受食管静脉支的汇入,该支与奇静脉的食管支都起源于食管下段粘膜下层的食管静脉丛,因此是门、上腔静脉间重要的侧副循环径路。
5.胃的淋巴管和淋巴结
胃的淋巴管丰富。各层内的毛细淋巴管网直接或互相吻合后汇入附近的淋巴结群。由于相互间的吻合密切,因而胃髓某一部位的癌症可累及各局部淋巴结群。胃的淋巴引流及淋巴结分群大体与血管走行相一致(图8-32)。
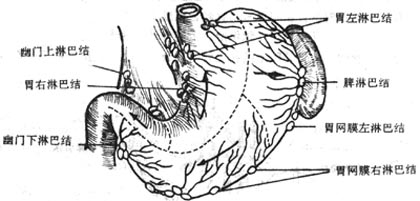
图8-32胃的淋巴引流
(一)胃左、右淋巴结leftand right gastric lymph nodes 位于小网膜内,沿胃小弯排列于胃左、右动脉和贲门周围,由纳小弯胃体、胃底右侧部、贲门和食管腹段的淋巴管。其输出管注入腹腔淋巴结。
(二)胃网膜左、右淋巴结left and right gastroomental lymph nodes位于胃结肠韧带内,沿胃网膜左、右动脉排列,接纳胃体大弯侧的淋巴管,其输出管汇入幽门淋巴结或腹腔淋巴结。
(三)幽门淋巴结pyloric lymph nodes位于十指肠上部上方胃右动脉起始部的周围,十二指肠上部与降部的夹角以及胃十二指肠动脉的分叉处。可分为幽门上、下、后三组。收集胃幽门部、十二指肠上部和胰头的淋巴管,其输出管汇入腹腔淋巴结。
(四)脾淋巴结splenic lymph nodes位于脾门处,胃底的大部及胃体大弯侧的上1/3部的淋巴管汇入,其输出管汇入腹腔淋巴结。
胃的淋巴管与邻近器官如食管、十二指肠、肝、胰和横结肠等的淋巴管存在着广泛的吻合,因此胃癌易向这些器官转移,此外也可通过胸导管或沿食管淋巴管转移到左锁骨上淋巴结。
6.胃的神经(图8-33)
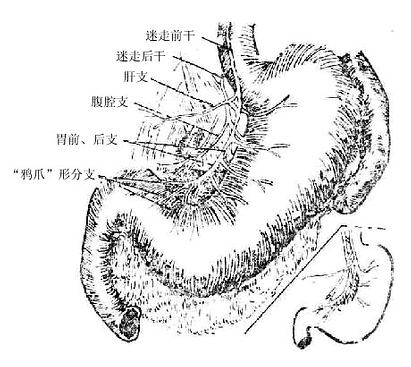
图8-33胃的神经
胃的运动神经为交感和副交感神经。交感神经来自脊髓第6-9胸节,经内脏大神经至腹腔神经节,由节细胞发出的节后纤维经腹腔丛随血管分支布于胃壁(血管壁、平滑肌、腺体)。其作用使胃蠕动减慢,胃液分泌减少,括约肌紧张,血管舒张,副交感神经纤维来自左、右迷走神经,在第4胸椎水平以下,在食管壁形成食管丛,然后又重新组合成前干(以左迷走神经纤维为主)和后干(以右迷走神经纤维为主)经食管裂孔随食管进入腹腔。前干行于食管腹段的右前方,位于浆膜和肌膜间,在贲门附近分为胃前支和肝支。肝支经小网膜右行参加肝丛的构成。胃前支伴胃左动脉沿胃小弯走行,沿途分出5-6个小支与胃左动脉的胃支相伴到胃前壁,在角切迹附近以鸦爪形的分支分布于幽门窦和幽门管的前壁。后干行于食管的右后方,在贲门附近分为胃后支和腹腔支。腹腔支沿腹膜后胃左动脉干右行,参加腹腔丛的构成。胃后支在胃前支深面沿胃小弯走行,沿途发出小支至胃后壁,在角切迹附近以鸦爪支分布于幽门窦和幽门管的后壁。副交感神经使胃蠕动加强,胃腺分泌增加,括约肌开放。
交感神经与副交感神经在肌层间和粘膜下层分别形成肌间神经丛(Auerbach’s神经丛)和粘膜下神经济管理(Meissner’s神经丛),副交感神经在此二丛的神经内换神经元后,发出的节后纤维与交感神经节后纤维共同支配平滑肌、腺体等效应器官。临床上胃、十二指肠溃疡时采用选择性迷走神经切断术,即式断迷走神经的胃前、后支,保留肝支和腹腔支,以减少胃的分泌和蠕动,但术后出现胃排空障碍。近年来有人主张行高选择性迷走神经切断术,即仅切断胃前、后支向胃体发出的小支,而保留分布于幽门部的鸦爪支,使术后胃仍具有良好的排空工能。
胃的感觉神经伴随交感、副交感神经走行。一般认为传递痛、温觉纤维伴交感神经进入脊髓第6-9胸节,而传递其它感觉如饥饿、膨满、恶心等的感觉纤维伴随迷走神经进入延髓。
三、十二指肠
十二指肠duodenum是小肠的起部,长约20-25厘米(相当于十二个横指)。上端续于幽门,下端终于十二指肠空肠曲。全角呈C字形包绕着胰头。除始末两端外绝大部分为腹膜后位,在平第一腰椎与第三腰椎之间紧于腹后壁。可分为上部、降部、水平部和升部等四部(图8-34)
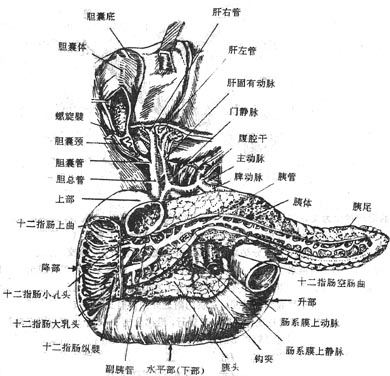
图8-34胆道、十二指肠和胰
1.十二指肠各部
十二指肠上部自幽门向右并稍向上后行,达胆囊颈部长约5厘米。在与幽门相挡的起始段,除后面外其余均有腹膜被覆。而远侧段仅前方有腹膜遮盖。
降部长约7厘米,在胆囊颈下方(十二指肠上曲)续于上部,于第1-3腰椎右侧下行,至第3腰椎下缘转向左,移行于十二指肠水平部。
水平部长约10-12厘米,横行向在,横过右输尿管、下腔静脉和第三腰椎体的前方,至腹主动脉前面移行于升部。
升部仅长2-3厘米,起始后沿脊柱左侧上升至第二腰椎左缘,急转向前下形成十二指肠空肠曲duodenojejunalflexure续于空肠。该曲借十二指肠悬肌固定于腹后壁。十二指肠悬肌suspensorymuscle of duodenum 由平滑肌、横纹肌和结缔组织共同构成,上起于右膈脚,下附于十二指肠空肠曲的后面。此韧带表面有腹膜被覆形成皱襞,叫做十二肠悬韧带(Treitz韧带),是手术中确定空肠起点的重要标志。
2.十二指肠的毗邻
上部的上缘有肝十二指肠韧带系于肝门,前上方与肝方叶、胆囊颈相靠近;下方与胰头相贴;前方为胆囊,故胆囊炎时常与十二肠上部粘连;后方有胆总管、门静脉、胃十二指肠动脉经过,与下腔静脉间仅隔以薄层的结缔组织。
降部前方邻肝和横结肠,横掼肠系膜附着于其中部;后方与右肾、下腔静脉相邻,外侧缘邻近结肠右曲,内侧缘与胰头、胆总管邻挡,胆总管和胰腺管斜穿肠壁汇合后开口于后内壁。
水平部后面有下腔静脉、腹主动脉经过;前面有肠系膜上动、静脉跨过;上方贴胰;下方邻空肠。
升部前面邻小肠袢;后面与左交感干和左腰大肌相邻;右侧为肠系膜上动、静脉和胰头;左侧有左肾及左输尿管,上方靠近胰体。
3.十二指肠的结构特点
十二指肠壁具有消化管典型的四层结构。上部的起始端(约2厘米)肠粘膜较平坦,故管壁薄、管腔大称为十二指肠前庭。在钡餐X线透视时上部的第一环皱襞与幽门瓣间形成底向幽门的三角形阴影,叫做十二指肠球部或冠部,是十二指肠溃疡的好发部位。十二指肠其余各部管壁较厚,有较密集的皱襞,在降部中段后内侧壁有一纵皱襞,叫做十二指肠纵襞,由胆总管和胰管斜穿肠壁所引起,纵襞下端形成十二指肠大乳头,是胆总管和胰管的共同开口处,其上方约2-3百米处有一小乳头,为副胰管的开口处。
4.十二指肠的血管、淋巴和神经
十二指肠的脉主要来自胰十二指肠上前、上后和下动脉所形成的胰十二指肠前、后动脉弓,此外还由胃十二指肠动脉发出的十二指肠上动脉、后动脉供给。
静脉汇入于胰十二指肠上前和上后静脉,前者经胃网膜右脉,注入肠系膜上静脉,后者则于胆总管左侧直接汇入门静脉,故于此处手术暴露胆总时,应予注意。
十二肠的淋巴回流至胰十二指肠前、后淋巴结。其输出管汇入幽门下淋巴结。
神经主要来源于肠系膜上丛、肝丛和腹腔丛。
四、肝脏
1. 肝脏的形态、位置和毗邻(图8-35、36、37)
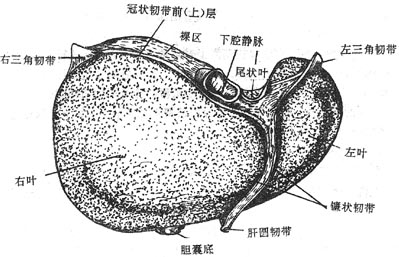
图8-35肝的膈面
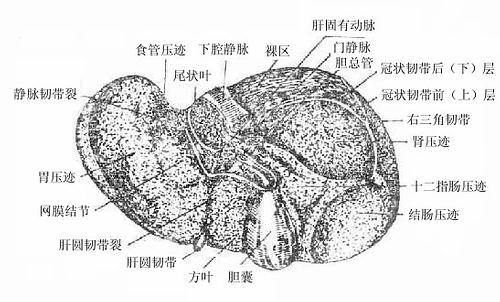
图8-36 肝的脏面
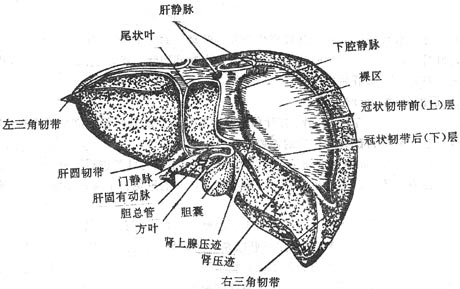
图8-37 肝的后面
肝脏hepar是人体最大的腺器官,呈红褐色,质地柔而脆,呈楔形,分为上、下两面,前、后、左、右四缘。
肝上面隆凸,与膈穹相对,叫做膈面。表面借镰状韧带分为左、右两叶。右叶大而厚,左叶小而薄。肝上面后部冠状韧带前、后层间有一无腹膜被覆的三角区,叫做肝裸区bareearea of liver,借结缔组织与膈相连。肝下面凹陷,与腹腔脏器接触,叫做脏面。生有H形沟,左纵沟较窄,其前半部有肝圆韧带,是脐静脉闭锁后形成的索条;后半部有静脉韧带,由静脉导管萎缩形成。右纵沟较宽,其前半部为胆囊窝,容纳胆囊;后半部为腔静脉窝,下腔静脉从此穿过,肝左、中、右静脉在此注入下腔静脉,故称不第二肝门。横沟有肝管、淋巴管、神经、门静脉及肝动脉的分支出入,叫做肝门portahepatis或第一肝门。这些进出肝门的结构,周围为结缔组织所包绕,叫做肝蒂。在行半肝切除术时,常需在此分离、结扎、切断肝管、肝动脉、门静脉的相应分支,同时在第二肝门处理相应的肝静脉。肝下面左纵沟的左侧为左叶,右纵沟的右侧为右叶,两纵沟之间的部分又被横沟分为前方的方叶和后方的尾叶。肝下缘锐利,生有两个切迹,右侧者为胆囊切迹,左侧者为肝圆韧带切迹。
肝的大部分位于右季肋区,小部分位于腹上区和左季肋区。除腹上区外均被肋骨、肋软骨所遮盖。肝的上界与膈穹基本一致,在右锁骨中线平第5肋,在前正中线越过胸骨体与剑突交界处,在左锁骨中线相当于第5肋间隙水平。肝下界右侧与右肋弓一致,在右侧第8、9肋软骨结合处低于肋弓,继而斜向左上经左侧第7、8肋软骨结合处,至左侧锁骨中线第5肋间隙与上缘相交会。
肝的位置随呼吸和体位的不同而变化,立位和吸气时下降,卧位和呼气时回升。在前正中线其下界突出于剑突下2-3厘米,而与腹前壁相接触,故在此可触及肝脏下缘。在深吸气时,肝脏下缘下降,于右肋弓下缘亦可触及。小儿肝脏相对较大,下界低于肋弓,但正常不超过肋弓下2厘米。
肝的毗邻:肝右叶上面与右膈肋窦隔膈肌相对。右叶下面中部接近肝门处与十二指肠上曲相邻,前部与结肠右曲相邻,后部邻右肾及肾上腺,方叶下部接幽门;左叶下面与胃前壁相邻,后上部邻食管腹部。
2. 肝内管道系统及肝的分叶、分段
肝内管道包括Glisson系统和肝静脉系统。
(一)Glisson系统由互相伴行的门静脉、肝固有动脉,肝笔的各级分支被结缔组织所包绕而构成,是肝依据结构分叶、分段的基础。其中门静脉将胃肠道吸收的营养物携带入肝,供血量约占70%左右。肝固有动脉供给氧含量较高的血液。肝管及各级胆管是排出胆汁的导管系统。
(1)门静脉的分支门脉分为左、右两支。左支较细长,分布于左半肝,主干沿横沟左行叫横部,至左纵沟弯向前上方,移行于脐部。横部的分支有尾状叶,1-3支,分布于尾状叶左侧半。脐部的分支有外侧支和内侧支,外侧支多为二支,分别至左外侧叶上段和下段;内侧支也多为二支,分别至左内侧叶的上部和下部。门静脉右支短而粗,分布于右半肝,沿途发出的分支有:尾状叶支,1-2支,分布于尾状叶右半;前支,自右支前上缘发出,分为二支,分布于右前叶上部和下部;后支为右叶的缘支,分为上、下二支,分别至右后叶上段和下段。
(2)肝固有动脉的分支在肝门处分为肝左脉和肝右动脉入肝。
肝左动脉行向肝门左侧,一般先发出尾叶动脉,再分出内侧叶动脉和外侧叶动脉。外侧叶动脉又分为上段支和下段支。
肝右动脉行向肝门右侧,先发出尾叶动脉,继而发出前叶和后叶动脉,后叶动脉又分为上、下段支。
有时可见肝中动脉取代左内侧叶动脉分布于左内侧叶。存在由胃左动脉起始的肝左副动脉变异时,往往取代左外侧叶动脉或取代左外侧叶动脉的一个段支。
(3)肝管 肝细胞分泌的胆汁经胆小管流入叶间胆管,经多次汇集每半肝形成一条肝管,即左、右肝管,出肝后再汇成一个肝总管。
(二)肝的分叶、分段(图8-38)
图8-38肝叶、肝段横式图
肝脏从表面划分的左叶、右叶、方叶和尾叶没有真正反映其内部管道系统的构造特征,因而不适应肝脏外科进行部分肝切除的需要。
通过对肝脏Glisson系统的研究,并以它的分支为基础对肝脏进行了分叶、分段。但各派学者的划分法有所不同。命名也有差异,至今尚无统一的意见。下面概要的介绍较为通用的划分法。
以正中裂为界,将肝划分为左、右两半,叫做左、右半肝。正中裂为一斜裂,前起自胆囊窝中点,向后延至下腔囊静脉左缘。经半肝以左叶间裂为界,划分为左内侧叶和左外侧叶,后者又分为上段和下段,左叶间裂为矢状位,相当于左纵沟。右半肝以右叶间裂为界划分为右前叶和右后叶,后者又分为上段和下段。右叶间裂后起下腔静脉右缘,前至肝右下角至胆囊窝中点连线的外、中1/3交界处,为一近水平位与冠状位之间的斜裂。
尾状叶恰为正中裂所经过,将之分为左、右两部。
综上所述,肝脏分为左、右两半,五叶,四段如下表。
(三)肝静脉系统(图8-39)
肝静脉系统包括肝左、中、右静脉和它们的属支。此外还有一些肝短动脉。(1)肝左静脉位于左叶间裂内,收集左外侧叶静脉血,开口于下腔静脉的左侧壁或左前壁,有时与肝中静脉汇合后注入下腔静脉。(2)肝中静脉主干位于正中裂的后半部,收集左内侧叶和右前叶的静脉血,汇入下腔静脉的左前壁。半肝切除时,为了保护肝中静脉,常于正中裂的一侧(拟切除侧)旁开1-1.5厘米处切开肝脏。(3)肝右静脉主干走于行右叶间裂内,收集右后叶上、下段的血液,开口于下腔静脉右侧壁。(4)肝短静脉为收集右后叶脏面和尾状叶的一些小静脉的总称,约3-10支,口径细(0.5-0.8厘米),在肝后面直接汇入下腔静脉,因此将它们的汇入处称第三肝门。肝静脉系统的特点是壁薄,没有静脉瓣,被固定于肝实质内管径不易收缩。在肝手术时需注意予以处理。
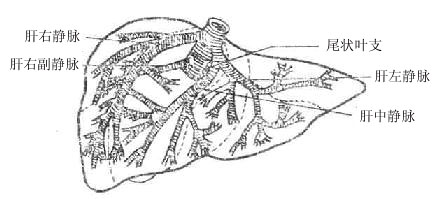
图8-39肝静脉
3.肝脏的淋巴和神经
肝的淋巴管分为浅、深两组。浅淋巴管位于肝被膜内,位于膈面中间后部的淋巴管经膈肌的腔静脉孔入胸腔,汇入膈上淋巴及纵隔后淋巴结,左侧部者注入胃左淋巴结,右侧部者注入主动脉前淋巴结。脏面的淋巴管汇入肝淋巴结。深淋巴管分为升、降二组。升组伴随肝静脉走行,经第二肝门、膈肌下腔静脉裂主入膈上淋巴结。降组伴门静脉的分支走行,大部分经肝门汇入肝淋巴结,小部分汇入胃左淋巴结或直接进入胸导管。肝淋巴结位于肝门,沿肝固有动脉和胆总管排列,其输出管注入腹腔淋巴结。由于肝的淋巴多经膈上淋巴结回流,故肝癌常转移至胸腔。
肝的神经来自腹腔丛和迷走神经前干的肝支,在肝固有动脉和门静脉周围形成肝丛,随血管分支而分布。
五、肝外胆道
肝外胆道由左、右肝管、肝总管、胆囊和胆囊管、胆总管组成(图8-40)
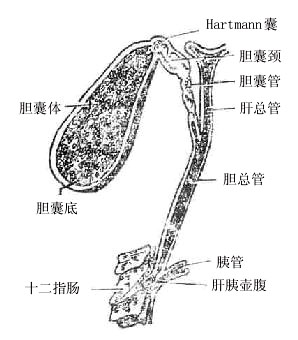
图8-40 肝外胆道
1.胆囊和胆囊管
胆囊gallbladder为长茄子状的囊状器官,长约8-12厘米,宽3-5厘米,容量约为40余毫升,位于肝脏脏面胆囊窝内,上面借疏松结缔组织与肝相连,其余各面均有腹膜包被。胆囊具有储存和浓缩胆汁的作用,并可调节胆道压力。
胆囊可分为底、体和颈等三部。底朝前,稍突出于肝前缘,其体表投影相当于右锁骨中线与右肋弓的交点。底部平滑肌层薄,弹性较小,是胆囊穿孔的好发部位。由于胆囊与肝脏一起呼吸而上下移动,故有时穿孔虽小,也不易粘连愈合。体部含量大量弹力纤维,有较大伸缩性。颈部弯曲且细,其上部膨出,叫哈特曼(Hartman)氏囊。胆囊下面邻接横结肠和十二指肠,因而胆囊炎时胆囊颈常与十二指肠上部粘连,左邻胃幽门部,前与腹前壁相贴。
胆囊管cysticduct 长约3-5厘米,在肝十二指肠韧带内,为胆囊颈向左下方的延续。在近胆囊颈的一端,粘膜内有螺旋形皱襞,叫做Heister氏瓣,而靠胆总管的一端粘膜平滑。Heister瓣使胆囊管不致过度膨大或缩小,有利于胆汁的的排出。但当胆道炎症时此瓣发生水肿或有结石嵌顿时,则可导致胆囊积液。胆囊管通常与肝总管以锐角相交,合成胆总管。
胆囊动脉常在胆囊三角起自肝右动脉。胆囊静脉多汇入门静脉主干或右支。
2.肝管、肝总管和胆总管
左、右半肝的胆汁导管各汇成一条肝管,左肝管left hepatic duct位置较,横行于肝门横沟中,细而较长(长2.5—4.0厘米),以近于直角汇入肝总管。在肝管结石时虽易于触及,但因与肝总管之间的汇角小,不易自行排石且切开胆总管取石时难度也较大。右肝管righthepatic duct位置深,较粗且短(仅2-3厘米),与肝总管的汇角为150°左右,因而有利于胆汗引流和自行排石。临床上所见肝管结石以左侧较多。
肝总管commonhepatic duct 长约3厘米,直径0.4-0.6厘米,其前方有肝右动脉,有时有胆囊动脉经过,末端与胆囊管汇成胆总管。
胆总管commonbile duct一般长约7-8厘米,直径0.6—0.8厘米。由于管壁富于弹性纤维,故结石或蛔虫阻塞时可扩张到相当程度。胆总管依其行程可分为四段。第一段为十二指肠上段,行于小网膜游离缘内;第二段位于十二指肠上部后面,叫十二指肠后段,居于门静脉右侧,下腔静脉前方;第三段为胰腺段,起初行于胰腺表面,继而表面覆以胰腺被膜或薄层腺组织,故胰头癌时可压迫胆总管而致梗阻性黄疸;第四段为十二指肠壁内段,仅1.5-2.0厘米长,在穿肠壁时与胰管汇合,汇合后略膨大叫肝胰壶腹或Vater壶腹。壶腹周围及附近有括约肌向肠腔内突出,使十二指肠后内壁粘膜隆起形成十二指肠乳头。乳头上有胆总管的开吕。肝胰壶腹括约肌又称Oddi括约肌,包括胆总管括约肌、胰管括约肌和壶腹括约肌三部分,具有控制和调节胆汁和胰液排放的作用。
六、胰腺
1.胰腺的形态、位置和毗邻
胰腺pancreas是横卧于腹后壁的蚕形腺体,右侧为头部,恰嵌于十二指肠肠襻内,中间为体部,横过第1-2腰椎的前方,左端为狭细的尾部,靠近脾门。全长约12-15厘米,宽3-4厘米,厚1.5-2.5厘米。除头部外其余部分横断面呈三角形。胰腺前面为腹后壁腹膜遮盖,隔网膜囊与胃后壁对,前面下部有横结肠系膜附着。后面为下腔脉、腹主动脉、腹空神经丛以及胸导管的起始部一乳糜池等结构。脾静脉行于胰腺的后方,脾动脉行于胰腺的上缘。
2.胰的分部
胰腺分为头、颈、体、尾四部。四部间无明显分界。头和颈部位于脊柱正中线右侧,体、尾部则位于左侧,从十二指肠上曲向肠系膜上血管划分一斜线,做为头与颈的分界。胰尾伸入脾肾韧带中,故各面均被腹膜包被。
胰头上、右、下三面均被十二指肠所环绕,有时十二指肠降部内侧也部分地胰腺组织所覆。胰头癌时可压迫十二指肠引起梗阻。X线检查时可见十二指肠窗开大或变形。胰头的下方有一钩形突出部叫做钩突。胰头前面被横结肠系膜根横过,后面有胆总管,并借疏松结缔组织与下腔静脉、右肾静脉等相连。
胰颈位于幽门和十二指肠球部的后下方,上宽下窄,上方有胆总管,后面有一沟,沟内有肠系膜上静脉经过,不久即与脾静脉汇合成门静脉主干。在汇入前肠系膜上静脉还接受胰十二指肠下静脉以及来自胰头和钩突的小静脉支。
胰体较长,横过第一腰椎前方至左季肋区。前面为网膜囊后壁的腹膜遮盖,隔网膜囊与胃后壁相对。后面有下腔静脉、腹主动脉,还有腹腔淋巴结和腹腔丛。脾静脉在胰后面从左向右横行,并接受肠系膜下静脉的汇入。胰体上级有脾动脉左行。
胰尾位于脾肾韧带内,尾端直抵脾门,下方与结肠左曲相邻,后面有左肾、左肾上腺,脾动、静脉从胰上缘和后面转至前面,与胰尾并行至脾门。
3.胰管
胰管pancreaticduct位于胰实质内。主胰管起自胰尾,横贯胰的全长,沿途收纳许多小支,其位置略偏后(约在中后1/3交界处),在胰头斜向右下方胆总管汇成壶腹,开口于十二指肠(大)乳头。副胰管短而细,位于胰上部,主要引流胰头上部分泌的胰液,左端连于主胰管,平行向右。开口于十二指肠小乳头。
4.胰的血管、淋巴和神经
胰腺的血液供给来自胰十二指肠上前、上后动脉、胰十二指肠下动脉及脾动脉的分支――胰背动脉、胰大动脉和胰支,在胰腺表面或实质内吻合成网。
胰腺的静脉回流胰头和颈部的静脉经胰十二指肠上、下静脉汇入肠系膜上静脉。胰体、尾部的静脉汇入脾静脉。
胰腺的淋巴注入十二指肠降部与胰头之间的十二指肠前、后淋巴结和脾淋巴结。它们的输出管汇入腹腔淋巴结。
胰腺的神经来自腹腔丛、肝丛、脾丛及肠系膜上丛的分支,在胰腺形成前、后神经丛。腹腔丛位于胰的后上方,故当胰腺炎或癌肿时可刺激或压迫该神经丛而引发背部的剧痛。
七、脾
脾spleen属于循环系统的淋巴器官,色红褐,质软而脆,受暴力冲击时易破裂。脾被腹膜包被,属内位器官。脾能产生淋巴细胞,具有破坏衰老的红细胞,吞噬微生物和异物的功能,在胚胎时期还是造血器官之一。它的主要机能是参与机体的免疫反应。
1.脾的形态、位置和毗邻(图8-41)
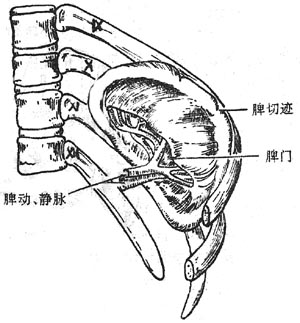
图8-41 脾(脏面)
脾形似蚕豆,位于左季肋区,为左肋弓所遮覆,斜卧于第9-11肋的内面,长轴与左侧第10肋一致重约150-250克。脾有上、下两极,前、后两缘和膈、脏两面。
膈面向外上方凸隆与膈相贴。脏面朝向内下方凹陷,近中央处明显凹入,叫做脾门,有脾血管、淋巴管和神经出入,为腹膜所包被,叫做脾蒂。脾下方邻胰尾和横结肠左曲,右前方与胃底部相邻,后下方为左肾和肾上腺。脾前缘有1-3个切迹,脾肿大时该切迹可明显触及,是鉴别脾与其它肿物的标志。脾的下极为膈结肠韧带承托。
2.脾的血管、神经和淋巴回流
脾动脉起自腹腔干,粗而迂曲,沿胰上缘左行,经脾肾韧带至脾门,发出2-3终支入脾。脾静脉在脾门处常由3支脾支汇成,管径粗大,一般较脾动脉粗一倍,行于胰腺后面,至胰颈部与肠系膜上静脉汇成门静脉。
脾脏的神经来自脾丛,主要接受腹腔丛的分支,也接受左肾丛等的分支。
脾的淋巴管汇入脾淋巴结,其输出管注入腹腔淋巴结。
八、空肠和回肠
空肠和回肠又叫系膜小肠,上端起自十二指肠空肠曲,下端在右髂窝续于盲肠,蟠曲形成许多肠襻,全长约6米,上2/5为空肠,下3/5为回肠。
1. 位置和形态
空肠和回肠位于横结肠下方的由结肠所围成的框圈内。一般认为空肠位于左腰部和脐部,回肠位于脐部和左髂窝部,还有一小部分伸入小骨盆腔内。
空、回肠均由肠系膜系于腹后壁,肠系膜的附着缘叫系膜缘,是血管神经出入肠壁处。该处与肠系膜之间形成一个三角形间隙,叫做系膜三角。空肠壁厚,肠腔口径较大,血管较丰富,活体色泽较红;回肠壁薄,肠腔口径较细,血管较少,色泽较浅。
2.肠壁的构造特点(图8-42)
小肠壁具有管状器官的四层结构。小肠粘膜和粘膜下组织向肠腔内突出形成许多环形或螺旋形皱襞,叫做环皱襞,空肠者高而密,回肠者则较低且略稀疏。环皱襞上还生有许多绒毛状小突起,叫做小肠绒毛。环皱襞和绒毛增大了肠粘膜的表面积,以利于小肠的消化和吸收。粘膜内有许多淋巴小结,突向粘膜表面,数个淋巴小结集聚形成孤立淋巴滤泡,约米粒大,分布于全小肠。在回肠末端20-30个淋巴小结聚集形成集合淋巴滤泡,叫做Peyer板,既向肠腔粘膜表面突出,又向粘膜下层侵入,多排列在系膜缘的对侧,是肠伤寒的易侵部位。
3. 空、回肠的血管、淋巴管、淋巴结和神经
空、回肠动脉发自肠系膜上动脉,行于肠系膜内,分支构成1-5级动脉弓,最后以直管动脉自系膜缘处进入小肠壁,与肠管纵轴呈垂直方向。肠系膜内丰富的血管弓保证小肠在处于不同位置时的血液供给,使血液能均匀地进入肠壁。但直管动脉间的吻合甚少。尤其是肠系膜缘的对侧肠壁血运较差,所以在行小肠部分切除术时除扇形切断肠系膜外,还应切除稍多的系膜相对缘的肠管,即在原扇形的基础上加大20°角左右切除小肠,以保证剩余小肠的系膜相对缘的血液供给。
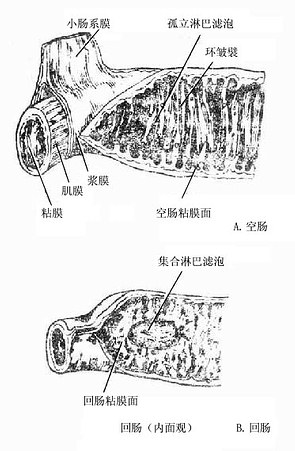
图8-42 肠粘膜
空、回肠的静脉与动脉伴行,最后汇入肠系膜上静脉。
支配空、回肠的神经纤维来自腹腔神经丛。它们在肠系膜上动脉壁的周围形成肠系膜上丛,并随动脉分支分布于肠壁。交感神经抑制肠的蠕动和分泌,副交感神经在肌间或粘膜下神经丛换神经元,节后纤维促进肠蠕动和腺体分泌。肠的感觉纤维分别伴随交感或副交感纤维将感觉冲动传至脊髓(T10-11节段)和脑干。
九、盲肠和结肠
大肠包括盲肠、结肠和直肠,全长约1.5米。盲肠在右髂窝处续于回肠,向上移行于结肠,结肠从右、上、左三面环绕小肠袢,分别叫做升结肠、横结肠和降结肠。在左髂窝降结肠移行于乙状结肠。乙状结肠末端于第3骶椎前面续于直肠。
1.盲肠
盲肠cecum位于右髂窝,全部为腹膜被覆,稍可移动。有人盲肠后面无腹膜,直接与腹后壁以结缔组织连接。盲肠有两个口。一个位于内后壁,是回肠通向盲肠的开口,叫做回盲口。回肠的环形肌从此口突入于盲肠腔,表面覆以粘膜,形成上、下各一个半月形皱襞,叫做回盲瓣ileocecalvalve,该瓣具有括约肌作用。回肠正向蠕动时瓣口开大,使小肠内容物进入盲肠。当盲肠内压增高时两瓣互相贴近,以防止盲肠内容物的逆流。在回盲口下约2厘米处有通向阑尾的阑尾口。
2.阑尾
阑尾vermiformappendix是自盲肠内后壁突出的细长盲管,形如蚯蚓,故又名蚓突。长度不一,平均5-7厘米,直径约0.5厘米。阑尾末端游离,根部较为恒定,是盲肠三条结肠带的汇集处,并延续为阑尾纵肌。手术中常以此做为寻找阑尾的标志。
阑尾借三角形系膜与小肠系膜相连。在阑尾系膜游离缘内有阑尾血管、淋巴管和神经走行。阑尾的位置变化较大(图8-43),常见的有盆位(41.3%),即阑尾越过骨盆上口入于盆腔,贴附于闭孔内肌表面或靠近盆腔脏器;盲肠或结肠后位(29.4%),阑尾位于盲肠或升结肠后面,尖端向上,可邻接腰大肌,为腹膜后位,阑尾炎时过度后伸大腿可引起疼痛。此外还有盲肠下位(17.4%),阑尾位于盲肠后面,尖端向右下;回肠前位(7.4%)位于回肠末段前方,尖端指向右上;回肠后位(4.4%)在回肠后方,尖端指向左上方。
>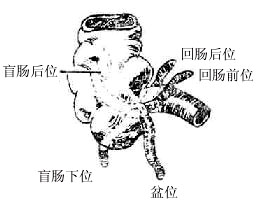
图8-43阑尾的常见位置
3.结肠
结肠colon可分为下列4部分。
(一)升结肠ascendingcolon是盲肠向上的延续,起自右髂窝,经腰方肌和右肾前方至肝右叶下方弯向左行,叫做结肠右曲,移行于横结肠,全长约15厘米。升结肠后面以结缔组织连于腹后壁,活动性小,属腹膜间位器官。
(二)横结肠transverse colon自结肠右曲至脾的下方转向下(结肠左曲)移行于降结肠,长约50厘米。全长均借横结肠系膜系于腹后壁。其两端较固定,中部系膜较长,活动度大,呈弧形下垂。一般在脐平面以上,但有时可垂至下腹甚至小骨盆腔。
(三)降结肠descending colon自结肠左曲起始,经左肾外侧缘和腰方肌前方下降,至髂嵴处移行于乙状结肠,长约20厘米,亦属于腹膜间位器官。
(四)乙状结肠sigmoid colon位于左髂窝,在髂嵴处续于降结肠,呈S形弯曲,至第三骶椎高度移行于直肠,长40-45厘米,借乙状结肠系膜系于左髂窝,属腹膜内位器官,活动度大,其长度和形态个人间差异甚大。有人系膜过长,可导致扭转。
4.盲肠和结肠壁的特点(图8-44)
盲肠和结肠具有消化管的典型结构层次。
粘膜生有半环形的皱襞,叫做结肠半月襞。每个半月襞约占肠管周长的1/3。皱襞上无绒毛。
粘膜及粘膜下组织内有大量的孤立淋巴滤泡。肌膜由内环、外纵两层平滑肌组成,但外纵层分布不均匀,主要集中于沿肠管纵行的三条带,叫做结肠带colicbands。一条位于横结肠系膜附着缘,叫系膜带。升、降结肠由于发生过程中系膜消失,故此带位于肠管外侧。一条位于大肉膜附着处,叫做网膜带。另一条位于二者之间,叫做独立带。结肠带在盲肠、升、横结肠非常明显,降、乙状结肠则逐渐变得不甚清晰。由于结肠带收缩、使结肠皱缩形成一个个向外突出的囊状,叫做结肠袋。袋与袋之间表面有横沟隔分,在钡餐灌肠时可借之区分大、小肠。浆膜层有脂肪组织聚集,形成大小不等的肠脂垂,即由脂肪组织突出物包以浆膜构成。
图8-44 横结肠
5.盲肠、结肠的血管、淋巴管和神经
盲肠、结肠的动脉有来自肠系膜上动脉的回结肠动脉,右结肠动脉和中结肠动脉;来自肠系膜下动脉的左结肠动脉和乙状结肠动脉。在靠近结肠边缘处它们的分支互相吻合成动脉弓(边缘动脉),再从弓发出分支分别行向肠管两侧,每支分成长、短支进入肠管壁。静脉与同名动脉伴行,分别汇入脉系膜上、下静脉。
盲肠和结肠的淋巴管可经4群淋巴结引流,即结肠上淋巴结,位于肠脂垂内或附近;结肠旁淋巴结,位于动脉弓与肠壁之间;中间淋巴结,伴于各结肠动脉周围;主淋巴结,位于肠系膜上、下动脉干根部。右半结肠汇入肠系膜上淋巴结,左半结肠汇入肠系膜下淋巴结。肠系膜上、下淋巴结和腹腔淋巴结的输出管共同组成肠干。但需注意部分结肠淋巴管经腰淋巴结汇入腰干,于结肠癌手术清扫时需予考虑。
盲肠和结肠的神经支配来自肠系膜上、下神经丛,迷走神经的副交感纤维仅支配结肠左曲以前的肠管;而降结肠和乙状结肠则由骶髓第2-4节段发出的副交感纤维支配。感觉纤维亦随交感和副交感纤维走行分别传入腰髓、脑干和骶髓。
腹腔器官的解剖步骤与方法
1.按本章第4节逐一观察腹腔各器官的形态、位置、毗邻。
2.胃的解剖方法
沿胃大弯将与胃相联属的大网膜和胃脾韧带及胃网膜左、右动脉向胃的分支剪断;再沿胃小弯将小网膜及胃左、右动脉的胃支剪断,注意勿切断胃左动脉食管支。将12指肠上部靠幽门处做双重结扎,在两结扎线之间将12指肠上部剪断。丙从贲门稍上方切断食管腹段及迷走神经发出的胃前、后支,将胃取出。
观察胃的外形及分部后,沿胃大弯纵行剪开胃壁,将胃内容冲洗干净。观察胃粘膜的皱襞及大小约1-6毫米走私的胃小区,并用放大镜观察胃小区内的胃小窝,胃小窝的底是胃腺的开口处。在幽门处观察环形的幽门瓣及其构成的基础-幽门括约肌。在切缘处的断面上分清胃壁的层次(粘膜、粘膜下层、肌层和浆膜)。
3.肝的解剖方法
在12指肠上部后方切断门静脉、肝固有动脉和胆总管。将肝向前上方抬起,同时向后将下腔静脉从腔静脉窝中推出,于近肝处切断肝静脉,注意勿将下腔静脉撕裂。在靠近腹前壁及膈下面剪断肝镰状韧带及肝圆韧带。将肝向下方拉,在膈与肝膈面之间切断肝冠状韧带前层及左、右三角韧带,并剥离肝裸区的结缔组织,再切断肝冠状韧带后层(如肝静脉未切断,此时则易于切断)。剥离肝与右肾上腺间的结缔组织,将肝取出。
清理肝门诸结构,用镊子剥离Glisson氏系统,直至各叶的分支(以门静脉系为主,剥离至右支分为前支后后支,左支分为内侧和外侧支)。也可在第二肝门剥离肝右、肝中及肝左静脉,观察它们的主干行径与叶间结构的关系。
4.12指肠和胰的解剖方法
在12指肠升部末端找到12指肠悬韧带(Treitz韧带),纵行切开腹膜,观察十二指肠悬肌。切开12指肠降部右缘和水平部下缘的腹膜壁层,将12指肠向左稍翻起,观察其后毗邻。
在观察胰的形态位置时,切断由胃12指肠动脉发出的胰12指肠上前、上后动脉和由肠系膜上动脉发出的胰12指肠下动脉的前、后支,双层结扎12指肠空肠曲,从两条结扎线间切断肠管,并剥离胰,切断脾动、静脉的胰支,将胰和12指肠一并取出。
解开十二指肠的结扎线,将12指肠上部及降部分别沿上壁和右壁剪开,冲洗干净。将标本翻置(即背面朝上),用剪刀尖和尖镊分离胆总管,直至其入于12指肠壁。顺胰腺长轴于后面中线作一横切口(勿过深),将切口两侧的腺实质修去,剥离出白色的胰管及汇入它的更细的小管。追踪胰管至胰头,可见其向后下方行,直至12指肠降部后内侧,与胆总管汇合。在胰头部还可找到另一较细的导管,其走行方向与胰体部的胰管一致,即副胰管。在12指肠降部中段后内侧壁的粘膜有一纵行的12指肠纵襞,即为胆总管和胰管斜穿肠壁所引起。其下端形成大乳头,乳头中央的小孔是胆总管和胰管的共同开口。副胰管开口处也有副(小)乳头。
5.小肠的解剖
自Treitz韧带向下约15厘米处,用线绳将空肠结扎两道,10厘米后再用线绳双层结扎,于两道结扎线间剪断空肠,并扇形剪断肠系膜,取下10厘米长的空肠。去除结扎线,将内容物冲洗干净。同法在距回盲部约10厘米处取下一段回肠。
将肠管沿肠系膜对侧缘剪开,观察并对比空、回肠的粘膜特征,在切缘处分离肠壁的层次。
6.大肠的解剖
依上法取横结肠一段(10厘米),冲洗干净后,纵行剖开,观察其粘膜特征。并对比大肠与小肠的不同。
第五节 腹部总结
一、腹前外侧壁层次
1.皮肤;2.Comper氏筋膜;3.Scarpa氏筋膜;4.腹外斜肌筋膜;5.腹外斜肌及腱膜;6.腹内斜肌;7.腹横肌;8.腹横筋膜;9;腹膜外脂肪;10.腹膜壁层
二、腹主动脉的分支
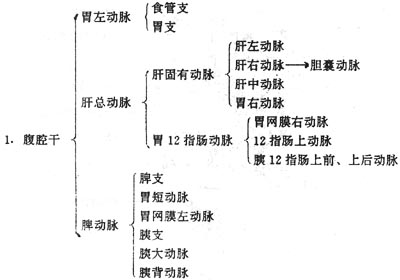




三、下腔静脉的属支
1.左髂总静脉汇成右
2.壁支 腰静脉4对

四、门静脉的主要属支及侧副循环
1.属支
(一)肠系膜上静脉
(二)脾静脉
肠系膜下静脉
(三)胃左静脉
(四)胃右静脉
(五)胆囊静脉
(六)附脐静脉
2.侧副循环
(一)门静脉→胃左静脉、食管支→ 食管静脉丛→食管静脉→半奇、奇静脉→上腔静脉。
(二)门静脉→脾静脉→肠系静脉下静脉、直肠上静脉→直肠静脉丛→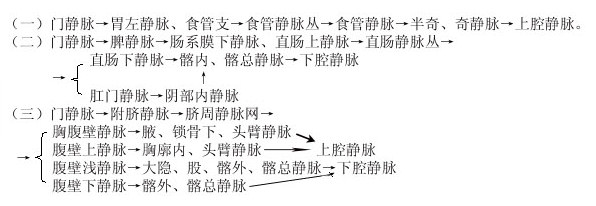
五、腹部的淋巴汇流
1. 腹壁
腹前壁脐以上浅淋巴管→腋淋巴结(胸肌淋巴结)
腹前壁脐以下浅淋巴管→腹股沟浅淋巴结
腹后壁深淋巴管→腰淋巴结→腰干→乳糜池
2. 脏器

六、腹部的神经
1. 躯体神经
(一)下6位胸神经前支——腹前外侧壁的肌肉、皮肤、腹膜壁层
(二)腰丛(T12前支的一部、L1-4前支)
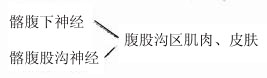
生殖股神经——提睾肌
肌支——腰大肌、腰方肌、髂肌
(三)膈神经——膈及筋膜。
2. 植物神经
(一)交感神经
内脏大神经
内脏小神经
腰交感干(节)
(二)副交感神经
迷走神经
骶髓副交感中枢——腹下神经部分纤维
(三)植物神经丛和节
腹腔神经丛(腹腔节、主动脉肾节)
副丛:膈丛、肝丛、胃丛、脾丛、肾丛、肠系膜上丛;
腹主动脉丛;
肠系膜下丛
上腹下丛。
第九章 盆部和会阴
骨盆pelvis以界线(骶岬、弓状线、耻骨梳、耻骨结节和耻骨联合上缘的连线)分为上方的大骨盆和下方的小骨盆。大骨盆参与腹腔的组成,已述于前。盆部系指界线以下的小骨盆部分,它包括盆壁、盆膈和盆腔器官等,盆腔上口由界线围成,下口封以盆膈。盆膈以下的软组织称为会阴。
第一节 盆部
一、盆壁、盆筋膜和盆膈
盆壁pelvicwall 由小骨盆、附着在骨盆内面的肌及其筋膜所组成。其中小骨盆在上册第三章已叙述。盆腔的底为盆膈。
1.骨盆肌
骨盆肌为附着于盆壁内面的肌(图9-1),有闭孔内肌和梨状肌。闭孔内肌obturatorinternus位于盆腔侧壁,起自闭孔膜内面及其邻近骨面,经从骨小孔出盆腔,止于股骨转子窝。它的前上缘及其筋膜参与闭膜管的围成。梨新诗肌piriformis位于盆腔后壁,起自骶骨盆面外侧部,经坐骨大孔出盆腔,止于股骨大转子。该肌未能完全封闭坐骨大孔,其上、下缘的空隙分别称梨状肌上、下孔。此二肌在臀部解剖时已见到。
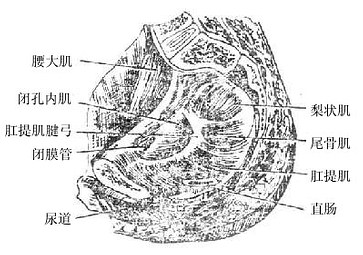
图9-1盆壁和盆底肌
2.盆膈
盆膈pelvicdiaphragm由前方的肛提肌和后方的尾骨肌以及覆盖在两肌上、下面的盆膈上、下筋膜组成,又称盆底(图9-2)。盆膈具有承托盆腔脏器、协助排便、分娩等功能。
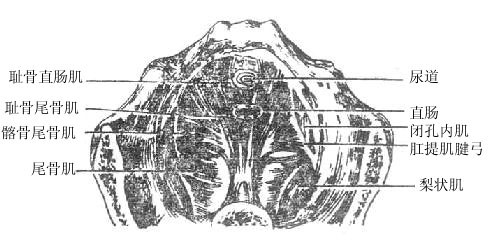
图9-2盆膈(上面观)
(一)肛提肌levator ani为阔肌,两侧连合成漏斗状。起于耻骨联合的盆面、盆筋膜腱弓(肛提肌腱弓)和坐骨棘的盆面。肌纤维向后内方,在中线处与对侧肌纤维会合止于会阴中心腱、肛尾韧带和尾骨尖。在会阴中心腱前方,两侧前份的肌纤维围成盆膈裂孔,在男性有尿道、在女性有尿道和阴道通过。
根据肌纤维的起止和排列,肛提肌自前向后又可分为耻骨阴道肌(女性)或前列腺提肌(男性)、耻骨直肠肌、耻尾肌、髂尾肌等四部。
女性的耻骨阴道肌pubovaginalis和男性的前列腺提肌levatorprostatae均起自耻骨联合及肛提肌腱弓前份,耻骨阴道肌的肌纤维沿尿道、阴道的两侧行走,并与尿道、阴道的肌纤维交织,有协助缩小阴道口的作用。前列腺提肌的肌纤维经前列腺两侧止于会阴中心腱,有支持前列腺的作用。
耻骨直肠肌puborectalis起于耻骨盆面和肛提肌腱弓前份,肌纤维行向后内,并与对侧纤维交织构成U形袢,围绕于直肠和肛管交界处的侧方和后方,协助括约肌的肛门。
耻尾肌pubococcygeus起于肛提肌腱弓中份,止于肛尾韧带。
髂尾肌illiococcygeus起于肛提肌腱弓后份和坐骨棘盆面,止于肛尾韧带以及尾骨侧缘。
(二)尾骨肌coccygeus属退化结构,位于肛提肌后上方,骶棘带的前方。它起于坐骨棘和骶棘韧带,止于尾骨的外侧缘。
3.盆筋膜pelvicfascia
根据分布不同,盆筋膜可分为盆壁筋膜和盆脏筋膜(图9-3)。
(一)盆壁筋膜parietal pelvic fascia是覆盖在盆腔前、后和两侧壁内面以及梨状肌、闭孔内肌表面的筋膜,向下至盆底与盆膈上筋膜相续。覆盖闭孔内肌的称为闭孔筋膜obturator fascia。此外还有梨状筋膜和骶前筋膜。闭孔筋膜上部附着于骨盆入口缘,在此与髂筋膜相延续;中部在耻骨联合后方坐骨棘之间增厚形成盆筋膜腱弓tendinousarch of pelvic fascia(肛提肌腱弓),为肛提肌的起点之一;下部为坐骨直肠窝的外侧壁。骶前筋膜位于骶骨前面,向上附于第3、4骶椎,向下与直肠筋膜相续。
(二)盆脏筋膜visceral pelvicfascia是包绕在盆腔脏器和血管、神经周围的结缔组织的总称,其中包绕在脏器周围的叫脏器筋膜,它们形成囊或鞘,包绕在一些容积经常变化的器官(如膀胱、直肠)周围的筋膜比较薄而疏松,而包绕在体积较恒定的器官(如前列腺)周围者则坚韧厚实。盆脏筋膜在有些局部增厚,附着于邻近的骨面,叫做韧带,它们起着支持和固定脏器位置的作用,重要的有男性的耻骨前列腺韧带,女性的耻骨膀胱韧带、子宫骶韧带等。有些韧带内含有少许平滑肌纤维;有些韧带中有进出脏器的血管、神经穿行(又称血管神经鞘),重要的有膀胱侧韧带、直肠侧韧带、子宫主韧带等,有的学者将之称为器官旁组织,如子宫旁组织、直肠旁组织等。此外,在器官与器官之间有额状位的结缔组织隔;上连腹膜盆腔陷凹的底,下达盆膈上筋膜,两侧附于盆腔侧壁的盆壁筋膜。男性位于直肠与膀胱之间称直肠膀胱膈;女性位于直肠与阴道之间,称直肠阴道隔,一般认为它们是腹膜直肠膀胱陷凹或直肠子宫陷凹的凹底两层腹膜愈合的遗迹。
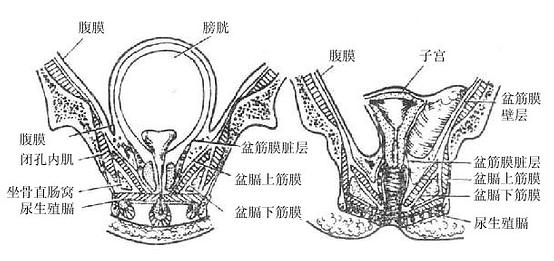
图9-3盆筋膜(男、女盆腔额状断面)
(三)盆筋膜间隙
盆壁筋膜与盆脏筋膜之间形成许多筋膜间隙(图9-4)。间隙内有大量疏松结缔组织和脂肪,有利于盆腔脏器的容积变化。在临床上较为重要的有:
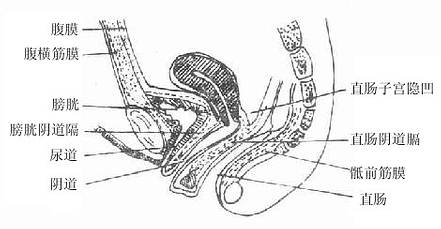
图9-4盆脏筋膜
(1)耻骨后隙retropubicspace位于耻骨联合与膀胱之间,又称膀胱前隙。间隙向上前腹壁的腹膜外组织相延续,因此临床上常将该间隙作为膀胱、前列腺和剖腹产的腹膜外手术入路。若膀胱前壁或男性尿道前列腺损伤,外渗的尿液可经此间隙向腹壁的腹膜外组织蔓延。
(2)直肠旁间隙perirectalspace位于盆底腹膜与盆膈之间,直肠筋膜的周围。此间隙被直肠侧韧带(此韧带由直肠下动、静脉及周围结缔组织构成)分为前、后两部:前部称直肠前隙或骨盆直肠间隙,它的前方为直肠膀胱隔(男)或直肠阴道隔(女),后方为直肠和直肠侧韧带;后部为直肠后隙,位于直肠侧韧带与骶骨之间,此间隙向上直接与腹膜后隙相通,故临床上常将气体注入该间隙作腹膜后隙的充气造影。
二、盆腹膜腔
盆腹膜腔(图9-5)是腹膜腔向盆内延伸的部分。腹膜自腹前壁向下在骨盆入口处转向后,在男性覆盖膀胱上壁、侧壁和膀胱底的上部以及输精管壶腹和精囊腺后上部,继而反折向后上至直肠,其间形成直肠膀胱陷凹rectovesicalpouch 。在女性腹膜覆盖膀胱上壁、侧壁和底的上部,然后反折到子宫体前面,并覆盖子宫底、体面的后面,直达阴道后壁上部,继而反折到直肠,在子宫的前、后分别形成膀胱子宫陷凹vesicouterinepouch和直肠子宫陷凹rectouterinepouch。覆盖子宫前、后壁的腹膜在子宫两侧会合形成双层腹膜结构,附着于骨盆侧壁,叫做子宫阔韧带。直肠中段仅前面有腹膜复盖,而直肠上段的前面与侧面均有腹膜复盖。
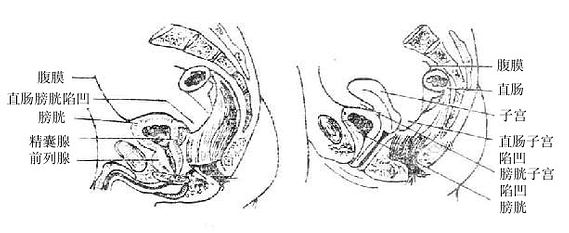
图9-5男女骨盆矢状切面(示腹膜与脏器关系)
男性的直肠膀胱凹的凹底距离肛门约7.5厘米。女性的直肠子宫陷凹较膀胱子宫陷凹深,侧壁由直肠子宫襞围成,陷凹底四散离肛门约5.5厘米。在直立、坐或半卧时,男性的直肠膀胱陷凹或女性的直肠子宫陷凹为腹膜腔的最低位,腹膜腔的液体易在这里积存。一般认为此部腹膜面积小,吸收性能差,临床上引流该处的积液较为方便(男性可经直肠前壁穿刺,女性可经阴道后穹穿刺),故腹膜腔有炎症或炎症性腹膜腔手术后,病人常采用半卧位。
三、盆部的血管、淋巴回流和神经
1.盆部的动脉
盆部的动脉供应除主要来自髂内动脉外,还有直肠上动脉、骶中动脉和卵巢动脉(女)。
(一)髂内动脉internaliliacartery自髂总动脉分出,在骨盆后外侧壁下行,分为前、后两干,后干为壁支,而前干除发出壁支外还发出脏支(图9-6)。
图9-6 盆腔内的动脉
壁支:
(1)髂腰动脉iliolumbar artery有1-2支,向外上进入腰大肌的深面,分支营养髂腰肌、腰方肌等。
(2)骶外侧动脉lateral sacral artery沿骶前孔前内侧下行,营养梨状肌、尾骨肌、肛提肌等。
(3)臀上动脉superiorgluteal artery经腰骶干和第1骶神经前支间穿梨状肌上孔出盆腔,营养臀部肌肉。
(4)臀下动脉inferiorgiuteal artery经第1和第2骶神经前支间穿梨状肌下孔出盆,营养臀部肌肉和髋关节等。
(5)闭孔动脉obturator artery沿骨盆侧壁向前下,穿闭膜管入股部,营养大腿内收肌群、髋关节等。闭孔动脉在穿闭膜管前发出一细小的耻骨支与腹壁下动脉的耻骨支吻合。有时闭孔动脉本干发育不良或缺如,则由腹壁下动脉或髂外动脉发出粗大的耻骨支替代,形成所谓“异常闭孔动脉”,行经股环的内侧或外侧,在股疝手术时应予注意。
脏支:
(1)膀胱上动脉superior vesical artery1-2,支自脐动脉根部,营养膀胱上部。脐动脉为髂内动脉前干的延续,向内上方沿腹前壁内面至脐。出生后其远侧部闭锁形成脐内侧韧带。(2)膀胱下动脉inferiorvesical artery有时与阴部内动脉共干,沿盆腔侧壁向后下行,营养膀胱下部、精囊腺、前列腺等。
(3)直肠下动脉 inferior rectal artery常起自阴部内动脉或臀下动脉,营养直肠下段。
(4)阴部内动脉internalpudendal artery可与臀下动脉共干,经梨状肌下孔出盆腔,再经坐骨小孔入坐骨直肠窝,发支营养会阴区结构。
(5)子宫动脉uterineartery见于女性,沿盆腔侧壁行向下内营养子宫、阴道等(图9-8、9-17)。
(二)直肠上动脉superior rectalartery为肠系膜下动脉分支,经乙状结肠系膜根部入盆腔,分支营养直肠上部。
(三)骶中动脉mediansacralartery起自腹主动脉分叉处,在骶骨盆面正中下行,营养邻近结构。
(四)卵巢动脉oval artery发自腹主动脉,先后跨过输尿管和髂外血管入盆,经卵巢悬韧带和卵巢系膜进入卵巢,有侧支与子宫动脉的分支吻合。
2.盆部的静脉
盆部的静脉均与同名动脉伴行,多数注入髂内静脉,但骶中静脉和直肠上静脉分别注入髂总静脉和肠系膜下静脉,卵巢静脉右侧者注入下腔静脉,左侧者注入左肾静脉。
髂内静脉internaliliac vein始于坐骨大也上部,在髂内动脉后内方上行,收集同名动脉供应区的静脉血,在骶髂关节前方上部与髂外静脉形成髂总静脉(图9-7)。
图9-7男性盆腔矢状切面(示盆腔的静脉与淋巴结)
盆腔脏器的静脉回流静脉首先在脏器下部两侧广泛吻合,形成静脉丛,如膀胱静脉丛、前列腺静脉丛或阴道静脉丛、子宫静脉丛、直肠静脉丛等,然后由静脉丛汇合成相应的静脉,再注入髂内静脉。此外骶外侧静脉和骶中静脉的属支间也有广泛吻合,形成骶静脉丛,位于骶前筋膜与骶骨之间。这些静脉丛之间吻合丰富,瓣膜甚少或缺如,并可经骶静脉丛向上与椎静脉丛吻合,所以盆内恶性肿瘤如前列腺癌可经静脉径路向椎骨转移,在直肠、肛管手术时也应注意勿损伤骶前筋膜,否则造成骶静脉丛的损伤则产生难以处理的出血。
3.盆部的淋巴回流
收集盆部淋巴的淋巴结群可分为壁淋巴结和脏淋巴结。
(一)壁淋巴结有髂外淋巴结、髂内淋巴结和髂总淋巴结(图9-7)。
(1) 髂外淋巴结external iliac lymphnodes沿髂外动脉排列,收集腹股沟深、浅淋巴结的输出管,盆壁和部分盆腔脏器如膀胱、前列腺或子宫颈和阴道上段的淋巴管。
(2)髂内淋巴结internal iliac lymphnodes沿髂内动脉排列,收集所有盆腔脏器、会阴和臀部等回流的淋巴。
(3)髂总淋巴结common iliac lymphnodes沿髂总动脉排列,除收纳髂内、外淋巴结的输出管外,还收纳沿骶中动脉排列的骶淋巴结的输出管,后者收集直肠、前列腺、骨盆后壁的部分淋巴。
(二)脏淋巴结 位于器官周围,沿髂内动脉的脏支排列,如直肠旁淋巴结、膀胱旁淋巴结、子宫旁淋巴结等。它们的输出管注入壁淋巴结,但直肠旁淋巴结的输出管则注入肠系膜下淋巴结。
4.盆部的神经
盆内的躯体神经来自腰丛和骶丛,植物性神经主要来自骶交感干、腹下丛和盆内脏神经(图9-8)。
(一)躯体神经
闭孔神经见腰丛和股前内侧部。
骶丛sacralplexus位于梨状前方,由腰骶干和所有骶神经、尾神经的前支组成。骶丛呈三角形,其尖端朝向坐骨大孔,前方有髂内动脉的主干及其分支。骶丛分支主要有臀上神经、臀下神经、阴部神经、股后皮神经、坐骨神经等。
(二)植物性神经
骶交感干sacralpart ofsympathetic trunk 为腰交感干的延续,沿骶骨前面下行,至尾骨处与对侧骶交感干汇合,每条骶交感干上有3-4个神经,其节后纤维部分参与组成盆丛,部分形成灰交通支,连于骶神经和尾神经。
腹下丛hypogastricplexus可分为上腹下丛和下腹下丛。上腹下丛(已述于腹膜后腔)发出腹下神经与盆内脏神经和骶交感干的节后纤维共同组成下腹下丛即盆丛,再从盆丛发出直肠丛、膀胱丛、前列腺丛或子宫阴道丛,随相应的血管入脏器。
盆内脏神经pelvicsplanchnicnerve属副交感神经,发自第2-4骶神经前支,参与盆丛组成,大部分纤维随盆丛支配内脏器,部分纤维经腹下神经再穿过上腹下丛上行,随肠系膜下动脉分布于结肠左曲、降结肠和乙状结肠。
四、盆腔脏器
盆腔脏器分属泌尿系统、生殖系统和消化系统。它们在盆内大致的排列关系是:泌尿系统器官在前,消化系器官在后,而生殖系器官基本上位于二者之间。
1.盆腔泌尿系统器官
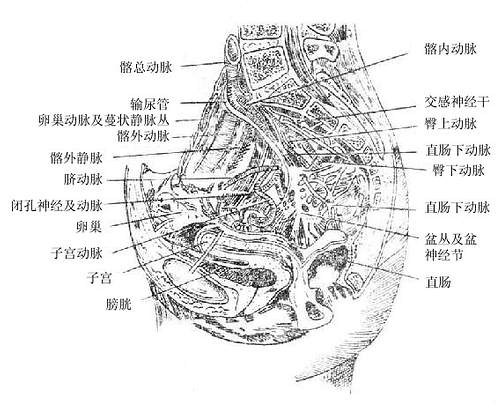
图9-8女性盆腔矢状切面(示盆腔动脉与神经)
(一)膀胱urinary bladder(图9-9、10)
是储存尿液的肌性囊状器官,其大小、形状和位置均随其充盈程度而有所变化。膀胱的平均容量正常成年人约为300-500毫升,最大容量可达800毫升。新生儿的膀胱容量为成人的1/10。老年人由于膀胱肌紧张降低,容积增大。女性膀胱容量较男性为小。
膀胱空虚时呈三棱锥体形。顶端尖细,朝向前上方,称为膀胱尖,并有脐正中韧带与脐相连。底部呈三角形,朝向后下方,称为膀胱底。尖和底之间的大部分称为膀胱体。膀胱的下部变细,称为膀胱颈,在男性与前列腺相接触。膀胱各部之间没有明显的界限。
空虚的膀胱粘膜皱襞甚多。这些皱襞随膀胱的充盈而消失。但在膀胱底的内面有一三角形的区域,由于缺少粘膜下层,粘膜与肌层紧密相连,因而无论在膀胱空虚或膨胀时,始终光滑平坦,称为膀胱三角trigoneof bladder。膀胱三角的尖向前下续为尿道内口,两侧角为双侧的输尿管口。两侧输尿管口之间的粘膜形成一横行皱襞,称为输尿管间襞interuretericfold。膀胱镜检时,此间襞为一苍白带,可作为寻找输尿管口的标志。膀胱三角为肿瘤和结核的好发部位,有重要的临床意义。膀胱壁的肌层甚厚,可分为外纵、中环和内纵三层,但各层间界限不明显。在膀胱颈处肌层增厚环行围绕尿道内口,称为尿道内括约肌(胶胱括约肌)。胶胱属腹膜间位器官,其前壁、侧壁和底的下部均无腹膜复盖。
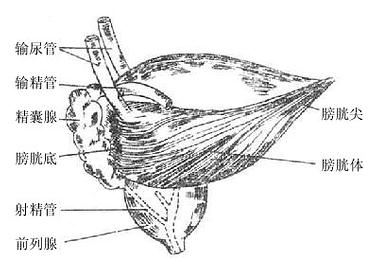
图9-9 膀胱
成人的膀胱(图9-5)位于小骨盆腔的前部,前方有耻骨联合,后方在男性有精囊腺、输精管壶腹和直肠,女性为子宫和阴道。膀胱空虚时,膀胱尖不超过耻骨联合上缘;而充满时,膀胱尖则高出耻骨联合平面以上。此时由腹前壁折向膀胱上面的腹膜反折缘也随之上移,使膀胱前下壁直接与腹前壁相接触。因此,当膀胱充盈时,在耻骨联合上方进行膀胱穿刺,可不通过腹膜腔,不会损伤腹膜。新生儿的膀胱比成年人高,大部分位于腹腔内,随着年龄的增长和骨盆腔的发育,其位置逐渐下降。
(二)输尿管盆部pelvicpart ofureter
输尿管腹部左侧越过髂总动脉的未端,右侧越过髂外动脉的始段入盆腔。入盆腔后则成为输尿管盆部(图9-6、9-7),沿盆腔侧壁先行向后下,至坐骨棘平面再转向前内,男性经输精管后下方到达胶胱底,女性则行于阔韧带底部,在子宫颈外侧约2厘米处经子宫动脉后下方到膀胱底,最后斜穿膀胱壁,开品于膀胱三角的外上角。输尿管膀胱壁的一段,称为壁内部,长约1.5厘米。当膀胱充盈时,膀胱内压增加,壁内部的管腔被压扁,从而阴止膀胱内的尿液逆流。输尿管盆部的始部和壁内部管腔较小,结石常滞留于这两个狭窄处。
2.盆内男性生殖器官
(一)前列腺prostate(图9-11)为男性生殖器中不成对的附属腺体,其分泌物是精液的主要成分。分泌物中含有前列腺素,是内分泌激素的一种。前列腺呈栗子状,分底、体和尖三部。其底向上接膀胱颈、精囊腺和输精管壶腹;尖朝下,与尿生殖膈相接。前列腺前面较隆凸,后面平坦,并借膀胱直肠隔与直肠前壁相邻。临床上可经肛门指检。在肛门上方约4厘米处膈直肠前壁可触及前列腺。
前列腺可分为五叶(图9-12)。前叶位于尿道前方;中叶在尿道与射精管之间;左、右侧叶在尿道两侧,为前列腺的主体;后叶复盖于侧叶和中叶的后方。成年后前列腺前叶萎缩,中叶、后叶和侧叶相互融合而无明显界线。当前列腺肿瘤或腺体内纤维组织增生(尤其是中叶)时,可压迫尿道前列腺部造成排尿困难。
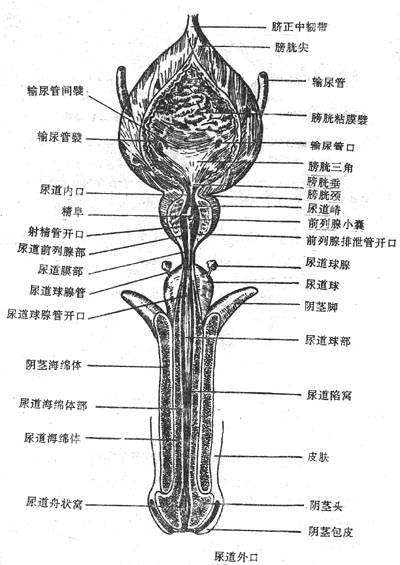
图9-10 膀胱及男尿道
(二)精囊seminalvesicle(图9-9、9-11)
为成对的附属腺体。其分泌物参与精液的组成,也是前列腺的分泌腺体之一。精囊位于膀胱底后下部手输精管壶腹的外侧,呈长椭圆形,外观为结节状,内部为蟠曲的囊状结构,下端变细成为排泄管,与输精管末端汇合成射精管。
(三)输精管盆部见“会阴”节。
(四)射精管ejaculatory duct(图9-9、9-10)
由输精管壶腹的终末端与精囊腺的排泄管汇合而成,穿入前列腺向内下方行,开口于尿道前列腺部。全长1.5~2厘米。
3.女性内生殖器
女性内生殖器包括卵巢、输卵管、子宫和阴道。临床上常将卵巢和输卵管称为子宫附件。
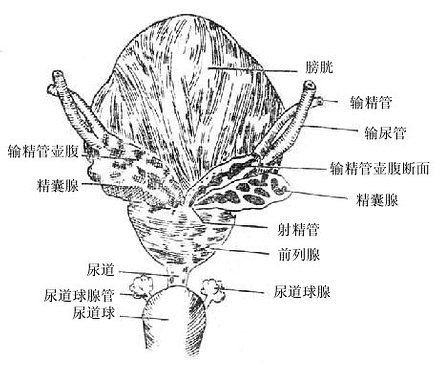
图9-11前列腺、精襄腺及输精管终末段
(一)卵巢ovary(图9-13、14)
为女性生殖腺,具有产生卵细胞和分泌女性性激素的功能。卵巢位于小骨盆侧壁,髂内、外动脉之间的夹角内。卵巢呈扁卵圆形,略呈灰红色,有上下两端、内外两面和前后两缘。上端为输卵管端、内外两面附于小骨盆侧缘,内有至卵巢的血管、淋巴管和神经等走行,临床上常称此韧带为骨盆漏斗韧带。下端为子宫端,有卵巢固有韧带(由结缔组织和平滑肌构成)与子宫相连。后缘游离。前缘有卵巢系膜着于子宫阔韧带的后层,又称为系膜缘。卵巢中部为血管、神经进出之处,称为卵巢门hilumof ovary。卵巢的大小、形状随年龄而有差异。
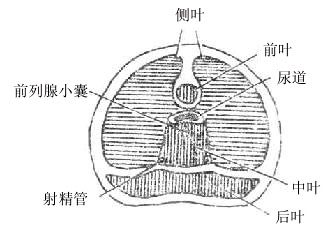
图9-12前列腺的分叶
(二)输卵管uterine tube (图9-13、14)
位于阔韧带上缘内,全长约10-12厘米,连于子宫底的两侧。自外侧向内侧可分为四部:①输卵管漏斗部为输卵管末端膨大成漏斗状的部分,开口于腹膜腔,称为输卵管腹腔口。口周缘有许多指状突起称为输卵管伞。其中有一条最长的到达卵巢表面称为卵巢伞。输卵管伞是在手术中识别输卵管的重要标志。②输卵管壶腹部续于漏斗部内侧,管径较粗大,占输卵管全长的2/3左右,为卵子受精的场所。③输卵管峡部在壶腹部的内侧,连于宫底,细而短,输卵管结扎术常在此部进行。④输卵管子宫部位于子宫壁内,内侧端开口于子宫体腔,称为输卵管子宫口。
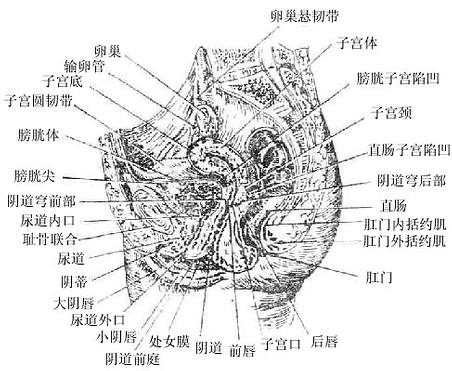
图9-13女性骨盆正中矢状断面
(三)子宫uterus
①形态和结构:
子宫(图9-13,14)是孕育胎儿的器官,呈前后略扁的倒置梨形,可分为底、体、颈三部。在输卵管入口平面上方、向上隆凸的部分叫子宫底,下端普细呈圆筒状叫子宫颈,底和颈之间的部分为子宫体。子宫颈的下部突入阴道内,所以子宫颈又可分为子宫颈阴道和阴道上部。子宫颈阴道部为子宫颈癌的好发部位。子宫颈、体交界处稍细称为子宫峡。子宫峡在非妊娠不明显,长约1厘米。在妊娠期峡部逐渐伸长、变薄、形成子宫下段。妊娠末期此部可长达7-11厘米。产科常在此处实施剖腹取胎术,以避开腹膜腔,减少腹膜腔感染和发生其他并发症的机会。底的外侧部与输卵管连接的部份称为子宫角。
子宫的内腔狭窄,在子宫体内的称子宫腔,在子宫颈内的称为子宫颈管。子宫腔前后扁窄,呈倒置三角形,底在上,两侧角接输卵管子宫口,下角经子宫内口与子宫颈管相续。子宫颈管呈梭形,下口为子宫口,通阴道。子宫口在未产妇为圆形,经产妇呈横裂状,分为前唇和后唇。
子宫体腔的粘膜受性激素的影响发生周期性的增生和脱落,但子宫颈管处的粘膜无此变化。子宫肌层甚厚。除子宫颈的前面和阴道部外,子宫各部均有腹膜遮盖,故属腹膜间位器官。
②位置和毗邻:子宫位于小骨盆腔中部,前邻膀胱,后隔直肠子宫陷凹与直肠相邻.正常子宫呈前倾前屈位.前倾是指阴道纵轴与子宫主轴相交形成向前开放的直角,前屈为子宫颈与子宫体纵轴相交形成向前开放的角度(约130°)。子宫的前倾、前屈受体位、邻近器官的充盈程度以及支持韧带的紧张度等因素的影响。
③固定子宫的结构子宫能保持正常位置主要依靠盆底软组织的承托,此外子宫韧带也起重要的固定作用(图9-15)。重要的子宫韧带有:
子宫阔韧带broadligament ofuterus子宫前、后面有腹膜自子宫侧缘向两侧延伸,形成双层腹膜皱襞,即为阔韧带。阔韧带向外侧达到盆侧壁,移行为盆壁的腹膜壁层。上缘游离,内有输卵输卵管,外侧端移行于巢悬韧带。子宫阔韧带可分为三部分(图9-16);卵巢系膜mesovarium介于阔韧带后叶与卵巢前缘之间,内有卵巢血管、神经等通过;输卵管系膜mesosalpinx位于卵巢系膜根和输卵管之间。内有输卵管的血管、神经;其余均为子宫系膜mesometrium,内有子宫血管、子宫圆韧带通过。子宫阔韧带有限制子宫向侧方移动的作用。
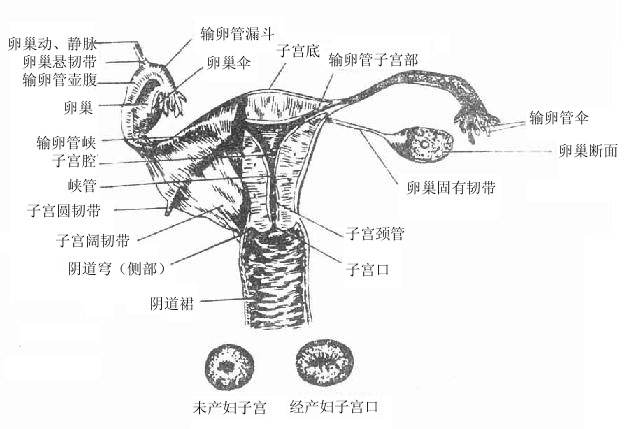
图9-14女性内生殖器(前面)
子宫圆韧带cardinlligmernt ofuters 为平滑肌和结缔组织构成(图9-13),起自子宫角前下部,行径子宫阔韧带和腹股沟管,止于大阴唇皮下,为胚胎时期卵巢引带的遗迹。主要作用是维持子宫的前倾位。
骶子宫韧带(图9-15)为腹膜外的结缔组织和平滑肌纤维构成,起于子宫颈,向后绕直肠外侧附着于骶骨。此韧带可防止子宫向前移位和维持子宫的前屈位。腹膜壁层复盖在该韧带表面形成腹膜皱襞,称为直肠子宫襞retouterinefold。
子宫主韧带cardinalligament ofuterus(图9-15)又称为子宫(颈)横韧带或子宫旁组织paarametrium,位于子宫阔韧带底部,由子宫颈阴道上部两侧向外后方连于骨盆侧壁,内含少量平滑肌纤维,输尿管和子宫的血管也行于其中。该韧带对子宫颈位置的固定有重要作用,使子宫不向下脱垂。
(四)阴道vagina(图9-1、9-14、9-17)
为位于膀胱、尿道和直肠之间的肌性管道,全长8-10厘米。其前、后壁相互贴近,向上接子宫颈,下端以阴道口开以于会阴部的阴道前庭。处女的阴道口围以粘膜襞称为处女膜hymen。处女膜呈环状、半月状或伞状等。由于子宫颈阴道部突入阴道内,因而子宫颈与阴道壁之间形成环状态的间隙称为阴道穹fornix of vagina。阴道穹可分为前穹、后穹和左、右侧穹,以后穹为最深,直接与直肠子宫陷凹贴,因而可做为妇科盆内手术的入路之一,也可经后穹进行直肠子宫陷凹穿刺.
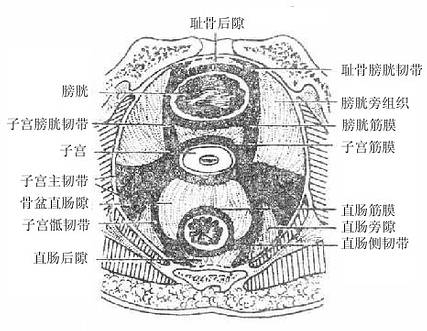
图9-15子宫的韧带及盆稻筋膜意旬隙(盆部水平切面模式图)
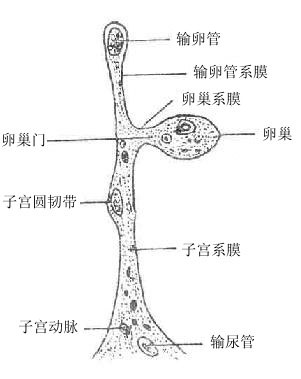
图9-16 子宫阔韧带矢状断面
4.盆内消化器官
(一)乙状结肠的盆部见第八章腹部.
(二)直肠rectum 和肛管analcanal
①形态和结构直肠和肛管(图9-18)为消化道的终末段。直肠在第三骶椎水平续于乙状结肠,在穿盆膈处移行为肛管,肛管的下端开口于肛门。直肠全长约11厘米,肛管长约4厘米。直肠位于盆腔后部,肛管则位于会阴部的肛区内。直肠和肛管的行程在矢状面上有二个弯曲:骶曲和会阴曲.骶曲sacralflexure与骶骨盆面的曲度一致,凸弯向后;会阴曲perineal flexure在尾骨尖处,凸弯向前。另外在冠状面上,直肠还有三个向侧方的弯曲,但不甚恒定。一般中间较大的一个弯曲凸向左侧,上、下两个突向右侧。在插直肠镜或乙状结肠镜时应注意这些弯曲,以免损伤肠壁。直肠下段肠腔膨大,称为直肠壶腹,腔内常明3个由环形肌和粘膜形成的半月形皱襞,称为直肠横壁,上直肠横襞位于乙状结肠与直肠移行部的左侧壁上,距肛门约13厘米;中直肠横襞最大且较恒定,在壶腹上份的前右侧壁上,距肛门约11厘米,可做为直肠镜检的定位标志;下直肠横襞位置不恒定,多位于直肠左后壁,约距肛门8厘米。
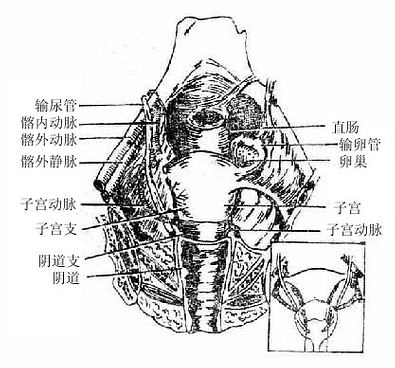
图9-17 子宫动脉与输尿管的关系
肛管上部粘膜有8-10条纵襞称为肛柱analcolumns。相邻肛柱下腨有半月状态的皱襞相连称为肛瓣analvaves。在肛柱和肛瓣之间的间隙为肛窦anal sinuses。窦口向上。窦底或肛瓣上有肛腺的开口。窦内常有粪渣存积,易感染形成肛窦炎,甚至发展成脓肿,是肛瘘形成的原因之一。所有的肛瓣互相连接形成锯齿状的环形线,称为齿状线或肛皮线。齿状线下方约有1厘米宽、表面平滑的环状带称为肛梳(痔环)。肛梳下方有一浅沟称为白线或Hilton氏线,为肛门内括约肌与肛门外括约肌皮下部的分界处,线下1厘米左右即为肛门anus。
直肠和肛管的肌层为平滑肌,其中环形肌在肛管下端增厚形成肛门内括约肌sphincterani internus。在肛门内括约肌的外下方还有横纹肌组成的肛门括约肌(见本章第二节)。
②位置和毗邻(图9-5):直肠的上1/3有腹膜复盖在其前面和两侧面,属腹膜间位;中1/3仅前方有腹膜复盖故属腹膜外位;下1/3全无腹膜复盖。男性直肠前壁下部和中部与前列腺、输尿精管壶腹和精囊腺相邻,上部隔直肠膀胱陷凹与膀胱底相邻;女性直肠前壁下部与阴道相邻,上部隔直肠子宫陷凹与阴道上段和子宫颈相邻。直肠后方有骶前筋膜、骶静脉丛、骶骨和尾骨。
③直肠和肛管的血管、淋巴回流和神经(图9-19)。
直肠上部的动脉来自肠夭膜下动脉的直肠上动脉。该动脉经乙状结肠系膜根入盆腔,到第3骶椎高度分为左、右二支,分别行于直肠两侧壁并发支供给直肠壁各层。直肠下部接受来自髂内动脉的直肠下动脉的分支。肛管由阴部内动脉发出的肛动脉供应。
图9-18直肠内景
图9-19齿状线上下的神经、血管配布
直肠和肛管的静脉首先在粘膜下层和外膜分别形成直肠内静脉丛和直肠外静脉丛,二者之间有丰富的吻合。齿状线以上肠管的静脉丛经直肠上静脉和直肠下静脉分别回流到肠系膜下静脉和髂内静脉。齿状线以下肛管的静脉丛经肛静脉至阴部内静脉最后汇入髂内静脉。直肠内静脉丛由于缺乏周围组织支持易发生静脉曲张形成痔,在齿状线以上者称为内痔,以下者称为外痔。
直肠上部的淋巴管首先注入直肠旁淋巴结,然后入肠系膜下淋巴结。直肠下部以及齿状线以上肛管的淋巴管随直肠下动脉入髂内淋巴和骶淋巴结。齿状线以下肛管的淋巴管注入腹股沟浅淋巴结。
齿状线以上的肠道接受来自盆丛的交感和副交感神经支配,传入纤维属内脏传入纤维经腹下丛或盆内脏神经入中枢,对痛刺激不敏感。齿状线以下的肛管接受阴部神经的分支肛神经支配,属躯体神经,对痛刺激敏感,定位确切。所以内痔一般不太疼痛而外痔有明晱的疼痛。
总之,齿状线具有重要的解剖学和临床意义:①齿状线是粘膜和皮肤的移行处,所以在齿状线以上的恶性肿瘤多数为腺癌,以下为鳞状上皮癌。②齿状线为血管、神经分布和淋巴回流的分界线。
盆部的解剖步骤与方法
1.将盆腔内的乙状结肠与小肠推向腹腔,充分显露盆腹膜腔,观察盆内器官的排列关系,前为膀胱,后为直肠。两者之间在女性有子宫,注意观察子宫的位置是否正常。子宫底两侧为输卵管和卵巢。在男性有精囊腺、前列腺等,但由于其位置较深,留待以后观察。
2.用手指沿腹前壁和盆侧壁分别向盆内作自前向后或左右方向的滑动,了解腹膜盆内移行情况。在男性观察直肠膀胱陷凹,在女性观察膀胱子宫陷凹和直肠子宫陷凹。观察子宫阔韧带各部和卵巢悬韧带。注意观察盆内各器官和腹膜的关系。
3.剥离盆腹膜从盆侧壁向盆内细心剥离腹膜至盆腔脏器,注意保持腹膜的完整性以便复原。
4.探查耻骨后隙 用手指或镊子伸入膀胱与耻骨联合之间的耻骨后隙。此间隙内有大量疏松结缔组织,向上与腹部腹膜外组织相延续。间隙的底为耻骨前列腺韧带(女性为耻骨膀胱韧带),两侧为膀胱侧韧带。
5.分离并追踪输尿管和输精管在男性标本,从盆后外侧壁清理出输尿管,在腹环处找到输精管,分别向盆内追踪至膀胱底,观察左、右输尿管在骨盆入口缘左侧越过髂总动脉,右侧越过髂外动脉始段后入盆腔,继而在盆侧壁越过闭孔血管和神经,最后在膀胱外侧角处经输精管前下方到达膀胱底。输精管在精囊腺内侧膨大形成输精管壶腹。在女性标本,用上述方法清理输尿管和子宫园韧带。可见输尿管在盆侧壁跨越髂血管、闭孔血管后进入阔韧带底部,在子宫颈外侧约2厘米处经子宫动脉后下方到达膀胱底。
6.分离直肠上动脉在乙状结肠系膜根部找出直肠上动脉,它是肠系膜下动脉的终支。向远端追踪其至直肠。
7.探查直肠后隙用手指或镊子插入直肠后方,即可发现填以疏松结缔组织的直肠后隙,其底即为盆膈。直肠两侧为直肠外侧韧带。
8.清理上腹下丛和腰交感干找出腹主动脉及其表面的腹主动脉丛,可见该丛向下延至腹主动脉末端,在两髂总动脉之间入盆腔,延续为上腹下丛。上腹下丛再分为两组,分别沿左、右髂内动脉的脏支分布到盆内脏器。清理上腹下丛周围的脂肪结缔组织,找出该丛深面较细的骶中动脉,但可不必细追它的起止点。
在腹后壁腰大肌的内侧找出腰交感干,并追踪向下,可见其经髂总动脉、静脉的深面下行进入盆内,沿骶骨前方下行。
9.分离髂血管及淋巴结将盆后壁腹膜拉开,将已操作过的髂总动、静脉向下追踪至骶髂关节处,清理出它们的分支髂内、外动、静脉。注意勿伤及跨过它们的结构,并观察沿这些血管分布的髂总淋巴结及髂内、外淋巴结。
10.解剖女性生殖器,一侧不剥离腹膜,保留完整的女性生殖器和腹膜的关系,另一侧将腹膜剥除。依次观察卵巢的形态、位置和毗邻;输卵管的分部,各部的形态;子宫的形态及其周围的韧带。搞清阔韧带与卵巢系膜、输卵管系膜的关系,子宫圆韧带、子宫主韧带、子宫骶韧带的位置,行向及其在维持子宫位置中的作用。
如该标本较好,可将女性生殖器全套摘除制成标本。在制作标本时可剖开子宫及阴道壁,观察子宫内膜及阴道粘膜。在已制成的标本上观察子宫腔的分部,子宫体腔和子宫颈管,宫口前、后唇及棕榈襞,子宫颈阴道部突入阴道的情况,阴道的前、后、侧穹。
11.锯断尸体在第3、4腰椎间盘的高度将尸体横断,再将骨盆沿正中矢状面纵分为左右两半。
12.观察正中矢状断标本①复习盆腔腹膜被覆脏器的情况及形成的陷凹。②观察膀胱粘膜,膀胱三角的位置、构?
■[此处缺少一些内容]■
踪各主要分支(臀上神经、臀下神经、坐骨神经、股后皮神经和阴部神经)至出盆腔处。
第二节 会阴
广义的会阴perineum是指盆膈以下的所有软组织而言。其境界(图9-20)与骨盆下口一致,呈菱形,前为耻骨联合,后为尾骨尖,两侧为坐骨结节,前外侧以股沟和股部分界,后外侧以臂大肌下缘和臀部分界。经两侧坐骨结节作一连线,可将其分为前后两个三角区:前部为尿生殖区,内有生殖器的部分器官;后部为肛区,内有肛管。狭义的会阴,即临床所指的会阴,在男性系指阴囊根部至肛门之间、在女性系指阴道口与肛门之间的软组织结构。
一、肛区
1.皮肤和筋膜
肛门周围的皮肤形成放射状皱襞,富含汗腺和皮下脂腺。浅筋膜内脂肪较多,尤其是在坐骨直肠窝内填充有大量脂肪。深筋膜贴在肛提肌和尾骨肌的下面,称为盆膈下筋膜,参与盆膈的组成。
2.肛门外括约肌sphincterani externus
(图9-21)
为环绕肛管的横纹肌,具有括约肛门的作用。可分为皮下部、浅部和深部。
(一)皮下部位于肛门周围皮下,为环形肌束,围绕肛管的下部。前方附着于会阴中心腱,后方附于肛尾韧带。肛尾韧带为位于尾骨尖和肛门之间的结缔组织束。皮下部括约肌作用不大,损伤后,不致引起大便失禁。
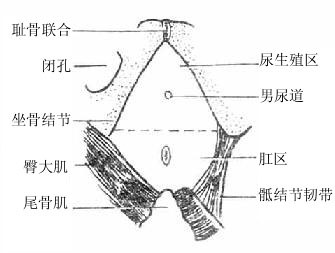
图9-20会阴的分界
(二)浅部位于下部的深面,深部的外方,起于尾骨及肛尾韧带,向前止于会阴中心腱。
(三)深部位于浅部的深面,为环绕肛门括约肌的环形肌束。
肛门外括约肌的浅部和深部、直肠下份的纵行肌和环形肌增厚形成为肛门内括约肌以及肛提肌的耻骨直肠肌纤维一起,共同形成一肌性环,围绕肛管和直肠的交界部,称为肛直肠环,具有括约肛门、控制排便等重要作用,若术中不慎损伤,可导致大便失禁。
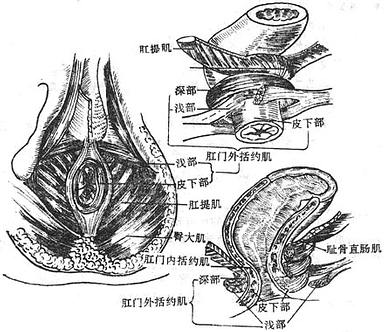
图9-21肛门内、外活约肌及肛直肠环
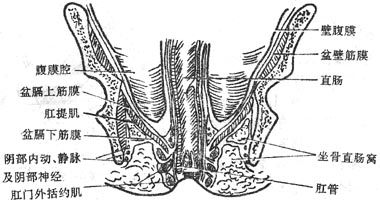
图9-22盆腔后部冠状断面和模式图
肛门外括约肌由肛神经支配。
3.坐骨直肠窝
(图9-22)
坐骨直肠窝是位于肛管两侧成对的腔隙,呈底朝下的楔形。其内侧壁为肛门外括约肌、肛提肌、尾骨肌及盆膈下筋膜;外侧壁为坐骨结节的内面、闭孔内肌及其筋膜;顶向上,为内、外侧壁相交处;底朝下;为皮肤;向前伸入尿生殖膈的上方,形成前陷窝;向后可延入尾骨肌、骶结节韧带与臀大肌之间,形成后隐窝。在外侧壁坐骨结节下缘上方2-4厘米处,有由闭孔内肌筋膜形成的筋膜鞘,称为阴部管pudendalcanal 或Alcock管,该管包绕阴部内血管和阴部神经。在坐骨直肠窝内,除血管、神经和淋巴管外,有大量脂肪和纤维隔,称为坐骨直肠窝脂体,具有弹性缓冲作用,在排便时容许肛管充分扩张。当肛门周围感染时,可引起此窝内的炎症和脓肿。感染可经肛管前方或后方扩散到对侧,或穿过肛提肌蔓延至盆腔。
二、尿生殖区
1.
(一)皮肤和浅筋膜:皮肤生有阴毛,富含汗腺及皮下脂腺。浅筋膜可分为浅、深两层:浅层为脂肪组织,与腹前外侧壁的浅筋膜浅层即Camper筋膜相续;深层为膜性结缔组织,称为浅会阴筋膜supraficialfascia of perineum 或Colles 筋膜,它向前移行为服囊肉膜、阴茎浅筋膜,并与腹前壁下部的浅筋膜深层即Scarpa筋膜相续,向两侧附于耻骨下支及坐骨支,后界与该区后缘的深筋膜愈合。
(二)深筋膜分为两层,衬于尿生殖膈(由会阴深横肌及尿道括约肌构成)的上、下面,分别称为尿生殖膈上盘膜superiorfasciaofurogenital region和尿生膈下筋膜inferiorfascia urogenitaldiaphragm (深会阴筋膜)。此两层筋膜向两侧均附于耻骨下支及坐骨支,在尿生膈后缘互相愈合并与浅会阴筋膜愈合。在尿生殖隔前缘,尿生殖膈上、下筋膜愈合成会阴横韧带transverseligament of perineum 。该韧带前缘与耻骨弓状韧带之间有一空隙,有阴茎背深静脉通过。在尿生殖区的两层深筋膜和浅会阴筋膜三层筋膜间,形成两个筋膜间隙:
①会阴浅隙superficialperineal space:位于浅会阴筋膜与尿生殖膈下筋膜之间,内有会阴浅横肌、坐骨海绵体肌、球海绵体肌、阴茎脚、尿道球、尿道球部以及会阴血管、神经等。因浅会阴筋膜与阴茎浅筋膜、阴囊肉膜及腹壁浅筋膜深层是连续的,而前者又在尿生殖膈后缘与深筋膜相愈着,所以如果尿道在浅隙处破裂如骑跨伤损伤尿道球部时,尿液溢出于浅隙内则可向前、向下扩延至阴茎、阴囊以及腹前壁皮下,但不会向后到坐骨直肠窝。
②会阴深隙deepperineal space 位于尿生殖膈上、下筋膜间。内有会阴深横肌、尿道括约肌、尿道球腺、尿道膜部及阴部内动脉、阴茎背神经等。如果尿道在此处破裂,尿液则局限于此间隙中。尿生殖膈上、下筋膜与其间的会阴深横肌、尿道括约肌共同构成尿生殖膈,具有加强盆底、承托盆脏器的作用。
(三)会阴肌分浅、深两层。浅层肌(图9-23)位于会阴浅隙内,共三对,即会阴浅横肌、球海绵体肌和坐骨海绵体肌;深层肌位于会阴深隙内,包括会阴深横肌及尿道括约肌。
①会阴浅横肌superficialtransverse muscle of perineum是位于会阴浅隙后份的一对小肌、起于坐骨结节,横行向内,止于会阴中凡腱。两侧共同收缩时,可固定会阴中心腱。
②球海绵体肌bulbospongiosus 起于会阴中心腱及尿道球下方的中缝,复盖尿道球和尿道海绵体的后部,止于阴茎背侧的阴茎深筋膜,协助射精、排尿及阴茎的勃起。
③坐骨海绵体肌ischiocavernosus起于坐骨结节,肌纤维向前复盖于阴茎脚的浅面,止于阴茎脚的下面。此肌收缩时,可压迫阴茎海绵体,阻止阴茎静脉血的回流,使阴茎勃起。
④会阴深横肌deep transrerse muscle of perineum起于坐骨支的内面,肌纤维向内横行,部分纤维在中线处左右交错,部分纤维止于会阴中心腱。此肌收缩时,可加强会阴中心腱的稳固性。
⑤尿道括约肌sphincter of urethra位于会阴深横肌的前方,肌束环绕尿道膜部。此肌可控制排尿,通常处于收缩状态。
上述肌肉均由会阴神经支配。
⑥会阴中心腱perineal central tendon位于肛门与外生殖器之间,是会阴缝深部的腱性结梦。肛门外括约肌、肛提肌、会阴浅横肌、球海绵体肌及会阴深横肌等均有附着于此,具有承托和加固盆底的作用。
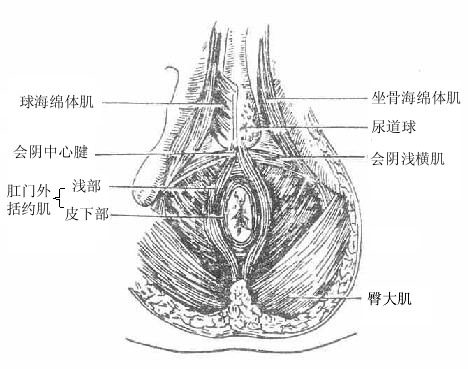
图9-23 肛门三角及尿生殖三角浅层肌
2.女性尿生殖区
女性尿生殖区的结构与男性相似(图9-24),不同的是在女性会阴浅隙内,坐骨海绵体肌复盖的是阴蒂脚,此肌收缩时,可使阴蒂勃起,而球海绵体肌环绕阴道口及尿道外口,并复盖前庭球及前庭大腺,收缩时可压迫前庭球及前庭大腺,并使阴道缩小。另外,在会阴深隙内环绕尿道和阴道的肌肉称为尿道阴道括约肌,可紧缩尿道及阴道。
三、会阴的血管和神经(图9-25)
1.
是髂内动脉的分支,穿梨状肌下孔至臀部,再绕坐骨棘的外面,经坐骨小孔进入坐骨直肠窝,行于外侧壁的阴部管内,在管内发出肛动脉及会阴动脉后,本干向前入会阴深隙,分为阴茎(或阴蒂)背动脉和阴茎(或阴蒂)深动脉二终支。
(一)肛动脉在阴部管内起于阴部内动脉,有2-3支,横贯坐骨直肠窝至肛门周围,并与对侧同名动脉及直肠下动脉吻合,营养肛门周围诸肌和皮肤。
(二)会阴动脉向前进入会阴浅隙,行于坐骨海绵体肌和球海绵体肌之间,主要营养阴囊(或大阴唇)的后部。沿途分支供应浅隙的肌肉、筋膜和皮肤。
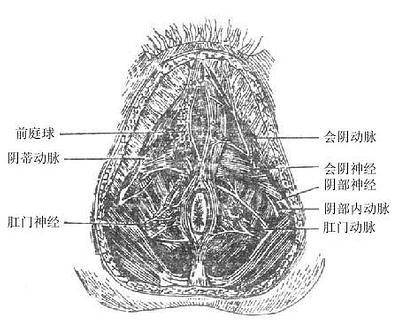
图9-24女性肛门三角及尿生殖三角内的动脉和神经
(三)阴茎(或阴蒂)背动脉为阴部内动脉的终支,从会阴深隙穿尿生殖膈下筋膜进入浅隙内,再经阴茎脚和耻骨联合之间到阴茎背面,行于阴茎深筋膜内,主要分支营养阴茎(或阴蒂)海绵体,以及阴茎筋膜和皮肤。
(四)阴茎(或阴蒂)深动脉由会阴深隙穿至浅隙,斜穿入阴茎(或阴蒂)海绵体中央,至其末端,与对侧同名动脉及阴茎(或阴蒂)背动脉吻合。
阴部内动脉在会阴深隙内还发出小分支,营养尿道、尿道海绵体或前庭球等。
2.
收纳会阴、肛管及外生殖器的大部分静脉血,与阴部内动脉伴行,最后注入髂内静脉。
3.
起自骶丛(S2-4),自梨状肌下孔穿出,伴阴部内动、静脉经坐骨小孔至坐骨直肠窝。在阴部管内分出肛神经后,本干分为会阴神经及阴茎背神经入尿生殖区。二支均与同名动脉伴行。在行阴部神经阻滞麻醉时,可利用坐骨棘作为骨性标志,将注射针在坐骨结节与肛门连线之中点处经皮下刺至坐骨棘下方,此处即为该神经所在。
四、会阴部的器官
会阴部有肛管、生殖系的部分器官及女性尿道。肛管为消化管的末段,在本章第一节内已描述。本节描述会阴部的其余器官。
1.
男性生殖器可分为外生殖器和内生殖器两部分。外生殖器包括阴囊、阴茎和尿道;内生殖器包括睾丸、附睾、输精管、射精管、前列腺、精囊腺及尿道球腺。其中前列腺、精囊腺及射精管位于盆腔内,已述于本章第一节。
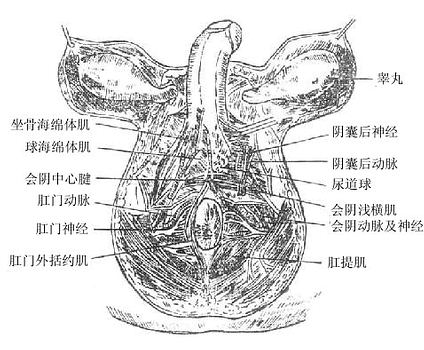
图9-25 会阴的血管神经(男)
(一)阴囊scrotum(图9-26)
为位于阴茎后下方的囊袋,由皮肤和肉膜构成 。阴囊的皮肤薄而柔软,色素沉着明显,有少量阴毛。皮肤内有皮脂腺、汗腺及大量弹性纤维,富有伸展性。在皮肤的中线上,有一条纵行的阴囊缝。皮肤深面的浅筋膜叫肉膜dartoscoat,主要由致密结缔组织、弹力纤维和散在平滑肌束组成,缺乏脂肪组织,与皮肤紧密愈着。其中的平滑肌能随温度变化而反射性地舒缩,以调节阴囊内的温度,使之适合精子的生长发育。肉膜在相当于阴囊缝处向深部发出阴囊隔,将阴囊内腔分为左、右两部,容纳睾丸、附睾及精索下段。
(二) 睾丸testis(图9-26、27)
位于阴囊内,左右各一,为男性生殖腺,能产生精子及分泌男性激素。
睾丸的形态睾丸的外形呈稍扁的卵圆形,表面光滑。可分内、外侧面,前、后缘和上、下端。前缘游离,后缘有血管、神经和淋巴管出入交与附睾和输精管的起始段相接触。青春期睾丸随着性成熟生长,老年人的睾丸则随性机能的衰退而萎缩变小。
睾丸的构造(图9-28)睾丸的表面有一层坚厚的结缔组织膜,称为白膜。沿睾丸后上缘,白膜向睾丸内突入,形成睾丸纵隔。睾丸纵隔又向睾丸实质内发出许多放射状的睾丸小隔,将睾丸实质分隔成许多睾丸小叶,共约100-200个。每个小叶内有2-4条迂曲的精曲小管。精曲小管壁的上皮细胞分裂增殖,发育形成精子。精曲小管间的结缔组织内含间质细胞,能分泌男性激素。精曲小管逐渐向睾丸纵隔集中,形成精直小管,进入睾丸纵隔并互相交织成睾丸网,最后汇集成8-15条睾丸输出小管,在睾丸后缘的上部,汇成附睾管。
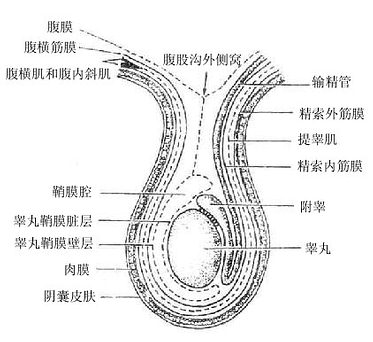
图9-26 阴囊的结构模式图
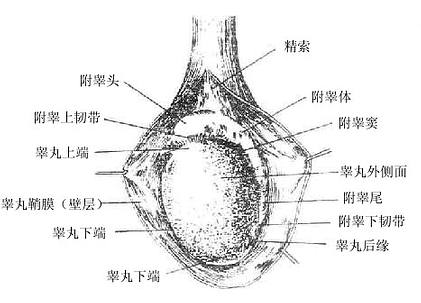
图9-27 左侧睾丸及附睾
(三)附睾epididymis(图9-26~28)
紧贴在睾丸的后外方,为呈新月形弯曲的扁长形器官,可分为头、体、尾三部。其功能为贮存和输送精子。其分泌的液体除对精子供给营养外,还具有促进精子成熟的作用。
附睾的结构附睾头内有许多结缔组织小隔,将附睾头分成8-15个附睾小叶。睾丸输出小管进入附睾小叶,并出现迂曲。迂曲的小管由上而下汇集成一条总管,称为附睾管。此管盘曲于附睾体、尾内,由附睾尾的末端转向上,移行为输精管。
睾丸和附睾的动脉来源于睾丸动脉。睾丸和附睾的静脉合成蔓状静脉丛,由8-10条静脉组成,为精索的主要内容之一。在腹环处,静脉丛汇成睾丸静脉,伴随同名动脉上行,左侧者以直角注入左肾静脉,右侧者以锐角注入下腔静脉。如睾丸静脉回流障碍,则引起蔓状静脉丛扩张、弯曲,称为精索静脉曲张,以左侧多见。
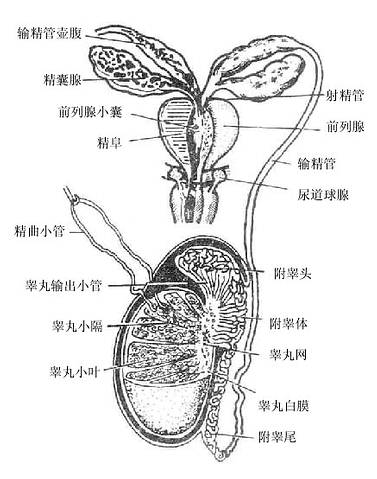
图9-28 睾丸的结构和排精途径
(四)输精管vas deferns(图9-28)
是附睾管的直接延续,长约50厘米,管腔细小,但管壁肌层厚,故有一定的坚实度,在活体用手捻摸时,有硬索样感觉,易于触知。输精管从附睾尾起始,沿睾丸后缘上行,经腹股沟管入腹腔,继经骨盆上口至盆腔,其末端与精囊腺的排泄管合并成射精管。输精管全长可分为三部:即睾丸部、精索部和盆部。睾丸部最短,自附睾尾端,沿睾丸后缘上行至睾丸上行至睾丸上端。精索部介于睾丸上端水平与腹股沟管腹环之间。盆部最长,丛腹环起,转向内下方盆腔,其末端膨大处,称为输精管壶腹ampullaductus deferentis。
(五)精索及睾刃精索被膜
精索spermariccord 是位于睾丸上端至腹股沟管腹环间的圆索状结构,全长约12-15厘米,由输精管精索部、进出睾丸的血管、淋巴管和神经等组成。输精管位于后方,睾丸动脉及与之伴行的蔓状静脉丛位于前方。精索内神经为植物性神经,其交感神经纤维来自肾丛和腹主动脉丛,随睾丸动脉分布至睾丸,副交感神经纤维来自下腹下丛,沿输精管动脉分布至输精管和附睾。精索外礼股神经为腰丛生殖股神经的生殖支,经腹壁下动脉的外侧入腹环,分布于提睾肌和阴囊。
睾丸精索的被膜从外向内有下列几层:
(1)精索外筋膜:为腹外斜肌筋膜的延续;
(2)提睾肌:为腹内斜肌和腹横肌下部纤维的延续;
(3)精索内筋膜:为腹横筋膜的延续;
(4)睾丸鞘膜和精索鞘韧带:由胚胎时期腹膜的鞘突演变而来,包在睾丸周围的鞘膜分为脏、壁两层,脏层附于睾丸和附睾的表面,在附睾后缘处与壁层互相移行。两层之间的腔隙叫鞘间腔,内有少量浆液。腔在睾丸和附睾之间深陷,叫附睾窦。位于精索中的鞘突部分生后闭锁,形成鞘韧带。有人该部不闭锁而致鞘间腔与腹膜腔相通,是形成鞘膜积液的主要原因。
(六)阴茎:
阴茎penis(图9-29、30)可分为头、体和根三部分。阴茎根为阴茎后端的固定部,位于尿生殖区,固定在尿生殖三角浅袋内,表面复盖着会阴的皮肤和阴囊的皮肤;中部为阴茎体,呈圆柱形,悬于耻骨联合前下方,为可动部;前端膨大为阴茎或称为龟头。头的尖端处有矢状位的尿道外口。阴茎头底部的游离缘凸隆,称为阴茎头冠。阴茎头和阴茎体的移行处较细,称为阴茎颈。
阴茎由两个阴茎海绵体和一个尿道海绵体构成,外面包以阴茎筋膜和皮肤。阴茎的皮肤薄而柔软,富有伸展性。在阴茎颈处,皮肤形成环形的双层皱襞,向前包绕阴茎头,称为阴茎包皮,包皮与阴茎头之间为包皮腔,包皮游离缘围成包皮口。在阴茎腹侧中线上,包皮与尿道外口之间,有一矢状位的皮肤皱襞,称为包皮系带,在做包皮环切术时,应注意勿损伤此带。幼儿的包皮较长,包裹整个阴茎头,随着年龄增长,包皮逐渐退缩,包皮口逐渐扩大。若成人阴茎头仍被包皮包裹,则为包皮过长。若包皮口狭小,不能向阴茎头后面翻转时,称为包茎。包皮过长或包茎使包皮腔易积垢,局部长期受到污物刺激,易引起炎症,甚至诱发阴茎癌。
阴茎浅筋膜即Colles筋膜,由疏松结缔组织构成,缺乏脂肪。此层内有阴茎背浅动、静脉,分别为阴部外动脉和阴部浅静脉的分支和属支。阴茎深筋膜又称为Buck筋膜或阴茎筋膜。此筋膜包裹所有的海绵体。在此筋膜深面与白膜之间有阴茎背深静脉,位于阴茎背侧正中。此静脉两侧依次向外排列着阴茎背动脉和阴茎背神经。起于腹白线下端和耻骨联合前下方的结缔组织束称为阴悬韧带,向下附着于阴茎筋膜,将阴茎固定于耻骨联合前方。
阴茎海绵体为两端细的圆柱体,成对,位于阴茎的背侧。两侧阴茎海绵体的前部紧密结合,前端变细,嵌入阴茎头底面的凹陷内。阴茎海绵体的后部分离,称为阴茎脚,分别附着于两侧的耻骨下支和坐骨支,被坐骨海绵体肌遮盖。阴茎深动脉位于阴茎海绵体中央。尿道海绵体位于两阴茎海绵体之间的腹侧,尿道贯穿其全长。其中部呈圆柱状,前端膨大成阴茎头,后端膨大称为尿道球,位于两阴茎脚的中间,固定于尿生殖膈下筋膜上。每个海绵体的外面包有一层坚厚的纤维膜,叫做白膜。海绵体内部由许多交织的小梁和腔隙构成。腔隙内衬以内皮,形成与血管相通的血窦,当其充血时,阴茎即勃起。
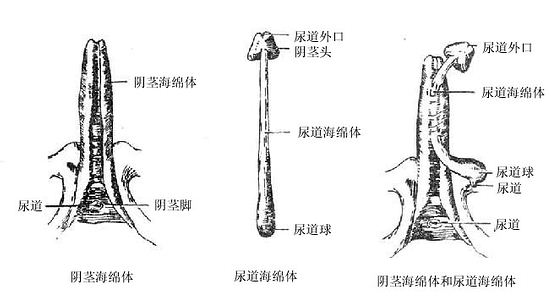
图9-29 阴茎的海绵体
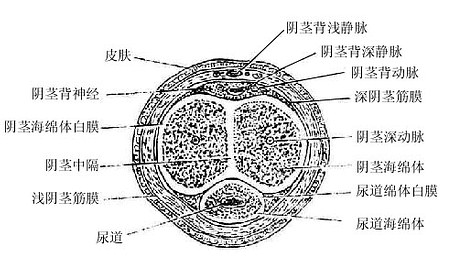
图9-30 阴茎横断面
(七)男性尿道male urethra(图9-10、31)
为排尿、排精的通道,起于膀胱下端的尿道内口,终于阴茎头的尿道外口。成人约长16-22厘米,管径平均为5-7毫米。全长可分为三部,即前列腺部、膜部和海绵体部。临床上把前列腺部和膜部称为后尿道,海绵体部称为前尿道。
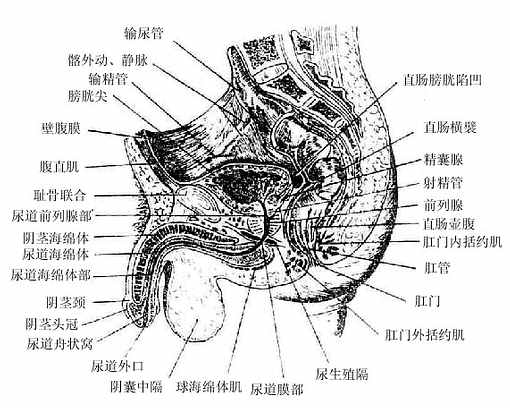
图9-31 男性骨盆正中矢状断面
前列腺部为尿道穿前列腺的部分,管腔最宽,长约2.5厘米。其后壁上有一纵行隆起,称为尿道嵴,嵴中部隆起的部分称精阜。精阜中央有一凹陷,称为前列腺小囊。其两侧有一对细小的射精管口。精阜附近的尿道粘膜上有许多前列腺排泄管的开口。
膜部为尿道穿过尿生殖膈的部分,周围有尿道膜部括约肌环绕,管腔狭窄,是三部中最短的一段,平均长1.2厘米。此段位置比较固定。
海绵体部位于尿道海绵体内,长约13-17厘米。其中,以尿道球内的尿道管径最大,叫尿道球部,有尿道球腺开口。在阴茎头处的尿道扩大成尿道舟状窝。尿道粘膜下层内有许多粘液腺称为尿道腺,其排泄管开口于粘膜。
男性尿道在行程中粗细不一,有三个狭窄,三个扩大和两个弯曲。三个狭窄分别在尿道内口、膜部和尿道外口。三个扩大部在前列腺部、尿道球部和尿道舟状窝。两个弯曲一为耻骨下弯,在耻骨联合下方2厘米处,凹弯向上,包括前列腺部、膜部和海绵体部的起始段,此弯曲恒定;另一弯曲为耻骨前弯,在耻骨联合前下方,凹弯向下,在阴茎根与体之间,如将阴茎向上提起,此弯曲即可变直。向尿道内插入器械时应采取此位置。
(八)尿道球腺bulbourethralgland(图9-10)
是豌豆样大小的一对腺体,位于会阴深横肌的肌束间,排泄管开口于尿道球部,其分泌物参与组成精液。
2.女性外生殖器及女性尿道
女性外殖器,即女阴(图9-32、33)包括以下结构:
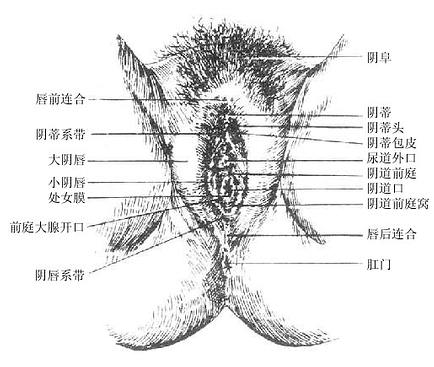
图9-32 女性外生殖器
(一)阴阜monspubis为位于耻骨联合前方的皮肤隆起,皮下脂肪较多。性成熟期以后,生有阴毛。
(二)大阴唇greater lip of pudendum为一对纵行隆起的皮肤皱襞,发生学上与男性阴囊相当。其外侧面富有色素,在成人生有阴毛。两侧大阴唇的前端及后端互相连合,分别称唇前连合及唇后连合。
(三)小阴唇lesser lip of pudendum位于大阴唇的内侧,是对薄的皮肤皱襞,表面光滑无毛。两侧小阴唇后端彼此会合,形成阴唇系带。两侧小阴唇的前端各形成两个小皱襞,外侧者在阴蒂背侧与对侧者相连成阴蒂包皮;内侧者在阴蒂下方与对侧者结合形成阴蒂系带,向上连于阴蒂。
(四)阴道前庭vaginal vestibule是位于两侧小阴唇之间的裂隙,前部有尿道外口,后部有阴道口。阴道口周围附有外女膜或处女膜痕。在阴道口的后外侧,在小阴唇与处女膜之间的沟内,约相当于小阴唇中、后1/3交界处,左、右各有一前庭大腺的开口。
(五)阴clitoris成自两个阴蒂海绵体,相当于男性的阴茎海绵体。阴蒂海绵体以阴蒂脚附于耻骨下支和坐骨支,向前左右两侧结合形成阴蒂体,外面包以阴蒂包皮。露于表面的阴蒂头,富有神经末梢,感觉敏锐。
(六)前庭球bulb of vesfibule相当于男性的尿道海绵体,呈U字形,分为中间部和两个外侧部。外侧部较大,前端细小,后端钝圆,位于大阴唇的皮下,表面被球海绵体肌遮盖。中间部连接两外侧前端,位于尿道外口与阴蒂之间的皮下。
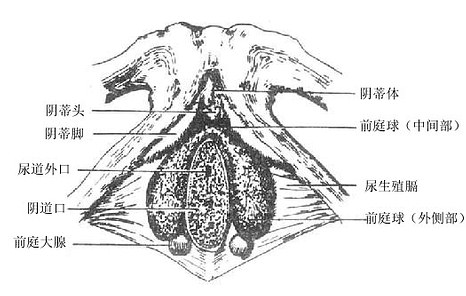
图9-33 阴蒂、前庭球及前庭大腺
(七)前庭大腺greater vestibular gland又称Bartholin腺,与男性尿道腺相当,约豌豆样大小,位于前庭球外侧部的后方,其排泄管开口于阴道前庭,分泌物起润滑阴道的作用。
(八)女性尿道female urethra仅有排尿功能。较男性尿道短、宽、直。起于尿道内口,在阴道的前方向前下,穿尿生殖膈,终于尿道外口,开口于阴道前庭。全长约3-5厘米,管径约0.6厘米。在穿尿生殖膈时,其周围有尿道阴道括约肌包绕。尿道下端还有一些腺体称为尿道旁腺,其导管开口于近外口处的尿道,形成囊肿时会引起尿路阻塞。
会阴与会阴部器官的解剖步骤与方法
1.利用男女性会阴标本,结合模型、图谱,观察会阴的境界和分部,触摸会阴部的骨性标志:坐骨结节、耻骨弓及尾骨尖。
2.解剖肛区剥去肛区的皮肤,清除肛门周围的脂肪结缔组织,暴露并观察肛门外括约肌及坐骨直肠窝。在清除脂肪过程中,在窝内见到一些横行的血管和神经,即肛动脉、肛静脉及肛神经。操作时,注意刀刃解剖方向应与这些血管、神经的走向平行,以免损伤这些结构。沿这些血管神经向后外,在坐骨直肠窝的外侧壁,找出阴部管。剖出其内的阴部内动脉、阴部神经及它们的分支会阴动脉、会阴神经和阴茎背神经。
3.解剖尿生殖区 首先观察外生殖器的有关结构。在男性,观察阴茎、阴囊、精索和睾丸。在女性,观察阴阜、大阴唇、小阴唇、阴道前庭、阴道口与尿道外口的位置关系、处女膜或处女膜痕及阴蒂等。然后剥去皮肤,剔除浅筋膜内的脂肪组织。其深面呈膜状,即浅会阴筋膜。切开此两层筋膜,暴露会阴浅隙。男性标本在浅隙的后份可见一对细小的肌肉,即会阴浅横肌。在浅隙的两侧部为坐骨海绵体肌,中间为球海绵体肌。在肌之间,可见会阴动脉及会阴神经。切断坐骨海绵体肌在坐骨结节上的起点,并将该肌各前翻开,即见其深面的阴茎脚。切断球海绵体肌在会阴中心腱的起点,向前翻起,即可见尿道球。翻开阴茎脚,在阴茎脚与耻骨下支之间,可见阴茎背动脉和阴茎背神经。在女性标本,浅隙内的三对肌的位置与男性相似,球海绵体肌环绕阴道口和尿道外口。将该肌在会阴中心腱上的起点切断,并向前翻起,可见其深面为前庭球。
4.解剖阴囊和睾丸精索被膜层次在阴囊的前外侧,作5-6厘米长的纵切口,翻开阴囊的皮肤,可见阴囊肉膜较致密且与皮肤结合紧密。向深部纵行切开睾丸的被膜,由外向内分辨精索外筋膜、提睾肌及精索骨筋膜。其深面为睾丸鞘膜壁层,切开暴露睾丸鞘膜腔。手指伸入腔内,探查鞘膜壁层和脏层的移行情况。
在阴囊上方至腹股沟皮下环间切开皮肤,找到精索,逐层切开精索的被膜,暴露精索的内容物:输精管、睾丸动脉和蔓状静脉丛。其中输精管位于血管的后方,触之有硬索样感。蔓状静脉丛由数条小静脉组成,盘绕在睾丸动脉的周围。纵行切开睾丸和附睾,观察睾丸的白膜、睾丸小叶及精曲小管等主要结构。
5.解剖阴茎 沿阴茎背侧中线,丛阴茎根部附近至包皮处,纵行切开皮肤,将皮瓣翻向两侧,在阴茎浅筋膜内寻找沿中线行走的阴茎浅静脉。再按同一方向切开阴茎深筋膜,在其深侧正中线上,寻找阴茎背深静脉,静脉的两侧为阴茎背动脉,动脉的外侧是阴茎背神经。
6.在盆腔正中矢状断面标本上,观察男尿道的行径、分部、狭窄、扩大和弯曲;观察女尿道的位置和毗邻。
7.对比观察男、女性会阴及会阴部器官。
第十章 头部
第一节 概述
头由颅和面部两部份组成。颅内包含脑,面部有眼、耳、鼻、舌等特殊感觉器官和呼吸、消化系统的起始部。由于脑划归神经解剖学讲述,鼻和口腔已述于上册,故本章重点讲述颅顶、面部及阴、耳等感觉器官。
一、境界与分区
头部以下颌骨的下缘、下颌角、乳突、上项线、枕外隆凸与下方的颈部分界。
头部以眶上缘、颧弓、外耳门上缘、乳突、上项线和枕外隆凸的连线为界,可分为后上方的颅部和前下方的面部。
二、体表标志
头部可以扪及若干骨性标志,这些标志均有临床意义:眉弓、颧弓、翼点、乳突、枕外隆凸、上顶线、前囱点(额顶点)、人字点(顶枕点)、下颌角、下颌骨关节突、眶上孔、眶下孔、颏孔。
第二节 面部浅层与腮腺区
一、面部浅层结构
1.皮肤与浅筋膜
面部皮肤薄而柔软,富于弹性,含有较多的皮脂腺、汗腺和毛囊,是皮脂腺囊肿与疖肿的好发部位。
浅筋膜薄由疏松结缔组织构成,其中颊部脂肪较多称颊脂体,睑部皮下脂肪少而疏松,水肿时睑部出现较早。浅筋膜中的弹性纤维及肌纤维与皮肤真皮层相连,形成皮肤的自然皮纹,面部手术的切口,应尽可能与皮纹一致(图10-1)。
浅筋膜中有神经、血管和腮腺管等穿行,血管丰富,故创伤后愈合快,但出血较多。面部的静脉与颅内静脉有交通,故面部的感染可能向颅内蔓延。
2.面肌
(图10-2)
面部表情肌属于皮肤,为一些薄而纤细的肌纤维。一般起于骨或筋膜,止于皮肤。收缩时牵动皮肤,使面部呈现出各种表情。主要分布于面部孔、裂的周围,如眼裂、口裂和鼻孔周围。可分为环形肌和辐射肌两种,有闭合或开大上述孔裂的作用。人类面部表情肌较其它动物发达,而人耳周围肌已明显退化。
(一)颅顶肌epicranius阔而薄,由左右各一块枕额肌组成,它由两个肌腹和中间的帽状腱膜构成。前方的肌腹位于额部皮下,称额腹;后方的肌腹位于枕部皮下,称枕腹。帽状腱膜galeaaponeurotica很坚韧,连于两肌腹间,与头皮紧密结合,但与深部的骨膜间则隔以疏松结缔组织。枕腹收缩时可向后牵拉帽状腱膜;额腹收缩时可提眉并使额部皮肤出现皱纹。
图10-1 皮纹
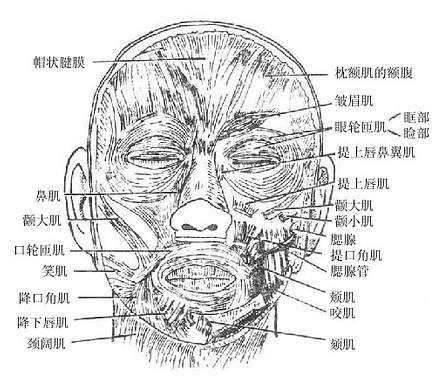
图10-2 面肌
(二)眼轮匝肌orbicularis oculi位于眼裂周围,呈扁椭圆形,收缩时可使眼裂闭合。由于少量肌束附着于泪囊,促使泪液经鼻泪管流入鼻腔。
(三)口周围肌 口周围肌包括辐射状肌和环形肌两种。辐射状肌分别位于口唇的上下方,能上提上唇,下降下唇或拉口角向上、下或外等不同方向。环形肌称口轮匝肌orbicularisoris,收缩时关闭口裂。在面颊深部还有一对颊肌,紧贴口腔侧壁粘膜,可使唇、颊紧贴牙齿,帮助咀嚼和吸吮,还可外拉口角。
3.面部浅层的动脉
(一)面动脉facialartery(图10-3)在舌动脉的上方起自颈外动脉,行向前上,经茎突舌骨肌和二腹肌后腹的深面,在下颌三角内行于下颌下腺的深面,绕下颌骨体下缘至面部,在咬肌前缘处可触及入该动脉的搏动,然后斜向前上经口角与鼻翼外侧,抵外内眦,改名为内眦动脉。面动脉行程迂曲,沿途分支有下唇动脉、上唇动脉和鼻外侧动脉。在口、鼻、眼的周围,两侧的动脉支吻合丰富。内眦动脉在内眦部与颈内动脉的分支眼动脉有吻合。
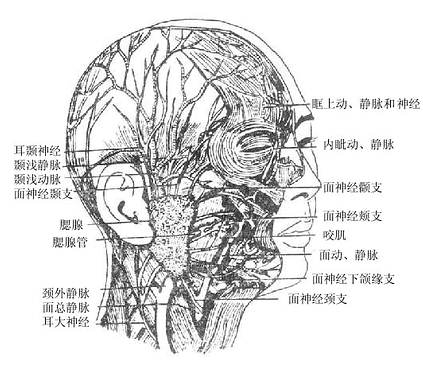
图10-3 面部浅层结构
(二) 颞浅动脉superficial temporal artery(图10-3)为颈外动脉终支之一,在下颌颈处续于颈外动脉。经颧弓根部的浅面,在颧弓根上方约2-3厘米处,分为额支和顶支,额支前行与额动脉交通,顶支向后行与耳后动脉及枕动脉吻合。
颞浅动脉在上行过程中,先居于腮腺实质内,发出面横动脉在颧弓和腮腺管之间前行,分布于腮腺及咬肌表面,在颧弓上方发出颧眶动脉,布于眼轮匝肌周围。
由于颞浅动脉的位置浅而恒定,临床上常用来测压及压迫止血,在治疗颌面恶性肿廇时,还可经该动脉进行逆行插管,灌注化疗药物。
(三)眶上动脉supraorbitalartery(图10-3)是颈内动脉的眼动脉的分支,在眶内分出后,经眶上切迹或孔穿孔出,布于额部皮肤及肌肉。
(四)眶下动脉infraorbital artery为上颌动脉的分支,经眶下裂、眶下沟和眶下管,最后出眶下孔,布于眶以下的皮肤和肌肉。
(五)颏动脉为上颌动脉的分支下牙槽动脉的末支,自颏孔突出,布于颏部的皮肤和肌肉。
4.面部浅层的静脉
(图10-3)
(一)面前静脉anterior facial vein在内眦处起自内眦静脉,位于面动脉的后方,经鼻翼及口角的外侧,向后下方绕下颌骨下缘至下颌角的下方,与面后静脉前支汇合成面总静脉,穿颈深筋膜注入颈内静脉。内眦静脉与眶内的眼上静脉相吻合,向后与颅内和海绵窦相交通。由于面前静脉无瓣膜,故面部感染可经静脉逆行蔓延于颅内,导致海绵窦血栓或颅内感染,因此把鼻根与口角之间的三角区称为“危险三角”。面前静脉在口角平面,咬肌前缘处还接受一支面静脉的回流。
(二)面后静脉posterior facial vein由颞浅静脉和上颌静脉在腮腺深面汇合而成。下行分为前、后两支,前支与面前静脉汇合成面总静脉;后支与耳后静脉汇合,形成颈外静脉。
(三)眶上静脉、眶下静脉、颏静脉均与同名动脉伴行,收纳同名动脉分布区的静脉血。
5.面浅部的淋巴
(图10-4)
面浅部淋巴管丰富,连成网状,注入下列淋巴结。
(一)眶下淋巴结位于眶下孔附近,主要收纳眼睑和睑结膜的淋巴,其输出管注入下颌下淋巴结。
(二)颊淋巴结位于口角附近颊肌表面,主要收纳鼻、颊部皮肤和粘膜的淋巴管,其输出管注入下颌下淋巴结。
(三)下颌上淋巴结位于咬肌前缘,面动脉附近,主要收纳鼻、颊部皮肤和粘膜的淋巴,其输出管注入下颌下淋巴结。
(四)腮腺浅淋巴结位于腮腺的浅面,收纳面外侧部和耳廓前面的淋巴,其输出管注入腮腺淋巴结,腮腺深淋巴结位于腮腺实质内,收纳外耳道、鼓室、咽鼓管、鼻腔后部和颊深部的淋巴管,其输出管注入颈深淋巴结。
6.面部的神经
(一)面神经facialnerve(图10-3、5、6、9、10)混合性神经,大部份纤维为运动性纤维,主要支配面部表情肌;小部分为内脏感觉纤维和内脏运动纤维。内脏感觉纤维分布于舌前2/3的味蕾,感受传递味觉刺激。内脏运动纤维为副交感纤维,经下颌下神经节及翼腭神经节换神经元后,节后纤维支配舌下腺、下颌下腺、泪腺以及腭和鼻腔粘膜腺的分泌。
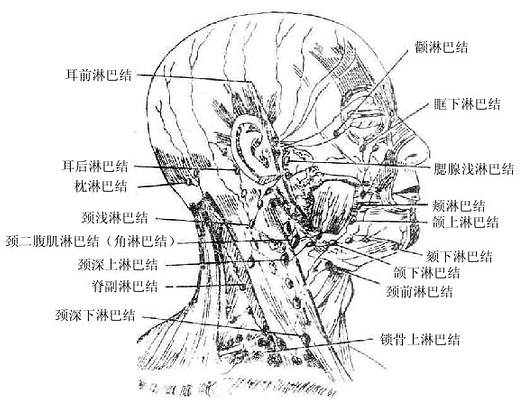
图10-4 头颈部淋巴结
面神经出脑干后进入内耳门,经过内耳道底入面神经管,先向前外行,继而几成直角转向后方(在转折处有感觉性的膝神经节genieulateganglion),再经前庭窗的上方弓形向下,出茎乳孔,向前穿入腮腺,分为数支而终。面神经的主要分支如下:
(1)岩大神经greaterpetrosal nerve
在膝神经节处由面神经分出,由内脏运动纤维构成,经过岩大神经沟,出破裂孔,再经翼管前行抵翼腭窝,在翼腭神经节换神经元后,节后纤维分布到泪腺及腭,鼻腔粘膜腺,支配腺体的分泌。
(2)镫骨肌神经stapedialnerve
为面神经行于面神经管沿鼓室后壁下降时,在锥隆突后侧发出的一个细支,支配镫骨肌。
(3)鼓索chordatympani
是面神经在未出茎乳孔前发出的重要分支,含内脏运动和内脏感觉纤维,穿过鼓室至颞下窝,加入舌神经(三叉神经下颌神经的一个分支)。内脏感觉纤维(味觉)是膝神经节内假单极神经元的周围突,随舌神经分布于舌前2/3的味蕾;内脏运动纤维(即副交感神经)随舌神经至下颌下神经节,换神经元后,节后纤维支配下颌下腺和舌下腺的分泌。
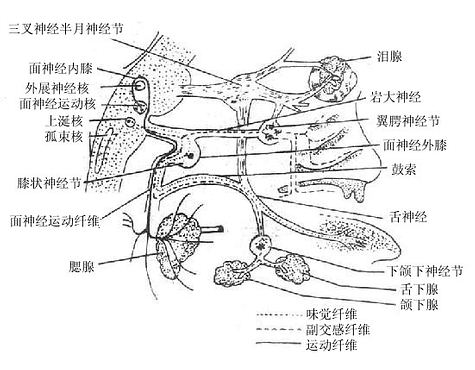
图10-5面神经运动、味觉及副交感纤维(示意图)
面神经出茎乳孔后进入腮腺,在腮腺内一段先分为上、下两干,再分支吻合成丛、由丛发出的分支呈辐射状自腮腺上缘、前缘和下端穿出,分布于面部表情肌。
(1)颞支 多为二支由腮腺上缘穿出,越过颧弓中份浅面支配眼轮匝肌上缘及颧肌。
(2)颧支 有3-4支由腮腺上缘穿出与面横动脉伴行,横行于颧弓的上方,支配眼轮匝肌下份、颧肌及提上唇肌。
(3)颊支 有3-4支由腮腺前缘穿出,可分为上、下两主支,上主支平行于腮腺管的上方,下主支位于口角平面,支配颊肌及口周围肌。
(4)下颌缘支常为一支,于腮腺下端穿出,在颈阔肌深面跨过面动脉及面前静脉的浅面,沿下颌骨的下缘前行支配降下唇肌与颏肌。
(5)颈支 常为一支,较细,由腮腺下端穿出,向前下行支配颈阔肌。最常见的面神经损伤是周围性损伤,可发生在内耳道、面神经管、中耳、或腮腺区等处,其主要的临床表现是面肌的瘫痪。但在面神经管内或内耳道处损伤时,除表情肌瘫痪外,还常伴有听觉过敏。舌前2/3的味觉丧失,泪腺和唾液腺分泌障碍等症状。
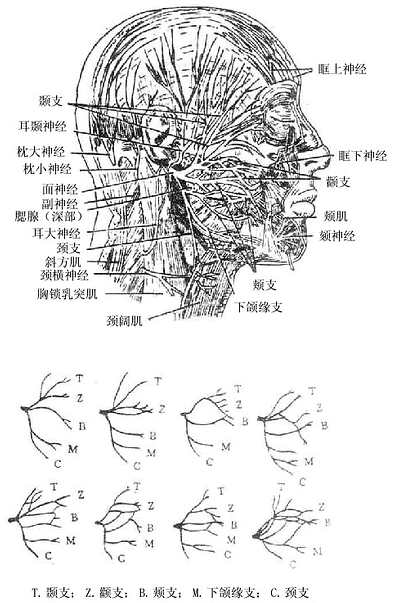
图10-6 面神经及常见分支类型
(二)三叉神经trigeminal never(图10-3、6、7、)
三叉神经分为眼神经、上颌神经和下颌神经三支,分别经眶上裂、圆孔、卵圆孔出颅,穿行于面部各腔、窝中,运动纤维仅含于下颌神经中,支配咀嚼肌和与吞咽运动有关的肌肉;感觉纤维除分布于面深部的各种结构外,还形成皮支,自面颅的孔洞中穿出,分布于相应区域的皮肤,主要有:
(1)眶上神经为眼神经的末支,与同名血管伴行,由眶上孔穿出至皮下,分布于额前部的皮肤。
(2)眶下神经为上颌神经的末支,与同名血管伴行,由眶下孔穿出,分布于下睑、鼻背外侧及上唇的皮肤。
(3)颏神经 为下颌神经的末支,与同名血管伴行,由颏孔穿出,分布于下唇及颏部的皮肤。
(4)耳颞神经 为下颌神经的分支,由腮腺上缘穿出,在外耳门前方上行,与颞浅动、静脉伴行,分布于颞部皮肤,并分出小支布于腮腺。
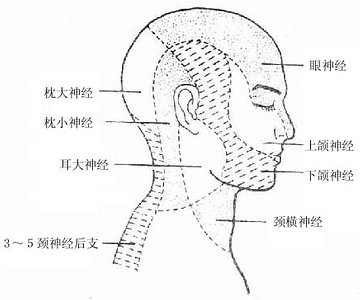
图 10-7 三叉神经皮支分布区图解
二、腮腺咬肌区
腮腺咬肌区的前界为咬肌前锋;后界为乳突、二腹肌后腹上缘及胸锁乳突肌上份前缘;上界为颧弓及外耳道;下界为下颌骨下缘;深部的茎突至咽、舌诸肌及血管、神经;浅面覆以浅筋膜和皮肤。本区内的结构有腮腺、咬肌、上颌动脉、面神经、面后静脉及颈外动脉等。
此区的层次不很分明,由浅入深大致为皮肤、浅筋膜、浅层的血管、神经分支和腮腺管、腮腺咬肌筋膜、腮腺浅部和穿行于腮腺内部及深面的血管、神经、咬肌、下颌支以及腮腺深部等。
1.腮腺parotidgland
(图10-3、8)
(一)位置和分部
是三大唾液腺中最大的一对,位于外耳道的前下方,上平颧弓,下至下颌角,后抵乳突前缘,前缘达咬肌表面。腮腺体积个体差异较大,重15-30克,其形态不规则,约呈楔形,楔形的底位于浅面,尖向前内适对咽侧壁,由于腮腺包绕在咬肌、下颌支和翼内肌的后方,故可将腮腺分为浅部、深部及峡部。浅部覆盖于下颌支和咬肌后份的浅面,呈三角形;深部位于下颌支深面,呈锥体状突向咽侧壁。当深部发生肿瘤时,因位置较深从表面不易察觉,从口腔内咽侧壁上可见隆起。浅部和深部的连接处为峡部,位于下颌支的后缘。
(二)腮腺导管parotid duct
长约3.5-5厘米,由腮腺前缘发出,距颧弓下缘约1厘米处横行向前,经咬肌浅面至该肌的前缘,继而以直角转向内方,穿过颊脂体及颊肌、开口于颊粘膜上的腮腺管乳头,此处适对上颌第二磨牙。由耳轮脚向鼻翼和口角连线中点作一连线,该线的中1/3即腮腺管的表面投影。与腮腺管伴行的有面神经的颊支,面横动、静脉。副腮腺多位于于腮腺管起始部上方,导管汇入腮腺管,其出现率约为20%。
2.腮腺咬肌筋膜
腮腺咬肌筋膜来自颈深筋膜的浅层,在腮腺的后缘分成浅、深两层,包绕腮腺形成腮腺鞘。在腮腺前缘浅、深两层筋膜又合为一层,覆于咬肌的表面,叫做咬肌筋膜。腮腺鞘的浅层特别致密,并发出许多小隔将腮腺分为许多小叶,因而腮腺发炎化脓时,表面不易摸出搏动;深层较为薄弱,因而脓液易向深部扩散。
3.腮腺与面神经关系
(图10-3、9、10)
由于面神经在颅外的行程中穿经腮腺,故以腮腺为准将之分为三段。
(一)腮腺前段是以茎乳孔至进入腮腺以前的一段,长约1-1.5厘米。在乳突前缘中点,主干距皮肤表面约2-3厘米,此处可显露面神经干。
(二)腮腺内段在腮腺内面神经通常分为上、下二干,上干较粗,下干略细。由两干发出若干分支,互相交织成网。此段面神经位于颈外动脉和面后静脉的浅面,腮腺发生炎症或肿瘤时,可压迫面神经,产生面瘫。
(三)腮腺后段由腮腺内的面神经网发出的9-12个分支,分成颞、颧、颊、下颌缘和颈等5组从腮腺浅部的前缘、上缘和下端穿出,呈扇形分布,支配表情肌。
4.腮腺的毗邻及穿经腮腺的结构
(图10-3、9、10)
腮腺的上缘邻接颧弓、外耳门道及颞下颌关节。由前向后有面神经颞支、滠浅动、静脉、耳颞神经穿出腮腺上缘。腮腺的前缘紧贴咬肌表面,自上而下有面神经颧支、面横动、静脉、面神经的颊支的上主支、腮腺管及面神经颊支的下主支穿出。腮腺的下端有面神经的下颌缘支、颈支与面后静脉穿出。腮腺的后缘邻接乳突前缘、二腹肌后腹及胸锁乳突肌的上份。腮腺的浅面有位于耳屏前方皮下的耳前淋巴结、还有耳大神经的前支越过。腮腺的深面有许多主要血管神经,如颈内动、静脉、舌咽、迷走、副、舌下神经,以及附着于茎突上的肌肉。以上结构总称“腮腺床”。
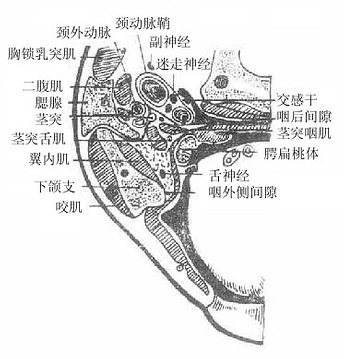
图10-8 腮腺和面侧区不平断面(右侧,上面观)
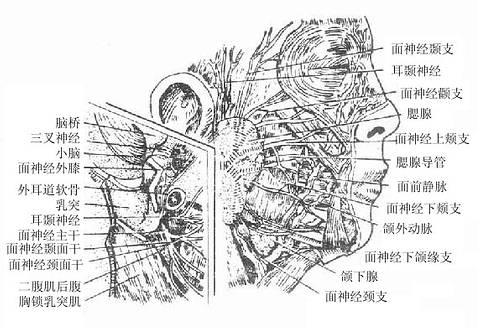
图10-9 穿经腮腺的结构
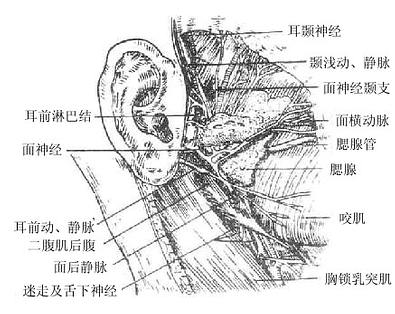
图10-10 腮腺及穿经其中的血管、神经
纵行穿过腮腺的结构有颈外动脉、颞浅动静脉、面后静脉及耳颞神经;横行穿过腮腺的结构有面神经的分支、上颌动、静脉、面横动、静脉等。
面部浅层和腮腺肌区的解剖步骤与方法
1.切口及翻皮瓣
(一)自额前正中发际上3厘米处始,沿中线向下经鼻背,再绕鼻翼作环形切口,继沿人中向下至唇缘,环绕口裂至下唇缘正中,再沿颏部正中向下切至下颌骨下缘;
(二)由口角向两侧至耳屏;
(三)沿下颌骨下缘切至耳垂根部;
(四)从鼻根向两侧至眼内眦,绕睑裂环形切至眼外眦,继向后外切至耳廓根部的上缘。
(五)面部皮肤较薄切口切勿过深,将皮瓣向外侧翻起。
2.分离面肌
皮瓣翻起时即可见至深面的表情肌。瓣认眼轮匝肌、口轮匝肌、额肌,颈阔肌有纤维止于口角。其余小肌不必一一辨认。用剪刀和镊子边观察边修净。修肌肉时切勿损伤血管神经。
3.修净并追踪面动脉和面前静脉
在颈部找到面动脉的起始处,向上追踪其行程和分支找出位于面动脉后方的面前静脉,并找出上、下唇动脉、内眦静脉和面深静脉。
注意切勿切断与上述动、静脉交叉的面神经分支。
4.解剖腮腺鞘浅层
修净腮腺表面,注意其表面有无腮腺淋巴结。观察腮腺鞘浅层及其向腮腺实质伸入的小隔。
5.修净并追踪腮腺管
在颧弓下方约一横指处,腮腺前缘找出腮腺管,向前追踪并观察穿过颊部的情况。
6.分离自腮腺穿出的诸结构
在腮腺的上缘找出面神经的颞支、颞浅动、静脉、三叉神经的耳颞神经;在腮腺前缘腮腺导管的上、下方找出面神经颊支的上、下主干:在颊支上干的上方,有面横动、静脉及跨越颧骨向前上方走行的面神经颧支;在腮腺下端找出面神经下颌缘支、颈支、面后静脉。
7.分离三叉神经的皮支及其伴行血管
在眶上缘内、中1/3交界处作一纵切口,剥开眼轮匝肌,找出眶上神经及伴行的动、静脉。
在眶下缘中点下方约1厘米左右处,在上唇方肌深面找出眶下神经及伴行的动、静脉。
在下颌骨体距中线2-3厘米做一横切口向上翻起周围组织,找出额神经及伴行的动、静脉。
8.解剖面神经腮腺内段
沿着面神经的分支,将腮腺浅部向后翻起,显露和修净面神经腮腺内段的神经网,并追踪至其主干。在面神经各分支的深面找出面后静脉、颈外动脉主干,沿颈外动脉向上追踪出颞浅动脉,在下颌颈的后方找出上颌动脉,只找出起始段即可。暂不追踪。
9.解剖颊肌
在颊部的咬肌前缘和上下颌之间除去颊脂体,观察颊肌的位置注意起止情况。
第三节 颅顶部
一、额顶枕区
颅顶部前起眶上缘,后抵上项线和枕外隆凸,两侧借上颞线与颞区分界。
1.层次
覆盖此区的软组织,由浅入深可分为(图10-11)
皮肤、浅筋膜、帽状腱膜及额枕肌、腱膜下组织和颅骨外膜等5层。其中浅部的三层紧密相连,不易分开,故总称为头皮。
(一)皮肤:此区皮肤厚而致密,内含大量毛囊、汗腺和皮脂腺,容易发生疖肿或皮脂腺囊肿。血管和淋巴管也极为丰富,外伤时出血多,但创口愈合较快。
(二)浅筋膜:由致密的结缔组织和脂肪组织构成,结缔组织形成许多垂直的小梁并将脂肪组织分成小格,小格内有血管和神经等。故浅筋膜内有感染时,渗出物多限于局部,不易扩散,神经末梢易受压而产生剧烈疼痛。在创伤时血管断端不易收缩,故须加压止血或缝合止血。
(三)帽状腱膜与额枕肌:腱膜坚韧致密,前续额腹,后连枕腹。两侧逐渐变薄续于颞筋膜浅层,头皮横向裂伤伤及腱膜时,由于额腹和枕腹收缩的牵张,创口裂开。缝合头皮时须先将腱膜缝好,以减少皮肤的张力,利于创口的愈合。
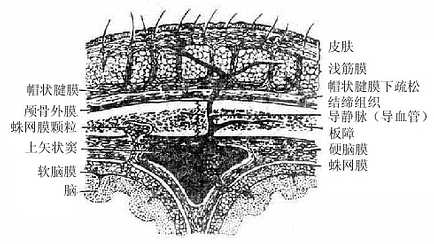
图10-11 颅顶层次(额状断面)
(四)腱膜下疏松组织:是帽状腱膜与颅骨膜之间的疏松组织层,又称腱膜下间隙。此间隙在颅顶部范围很广,向前达眶部,后达上顶线。间隙内有若干导管与颅内静脉窦相通,故发生感染时,可经导血管向颅内扩散。此隙出血时,常形成较大的血肿,其瘀斑可出现在上眼睑皮下。
(五)颅骨外膜:薄而致密,与各块骨间借结缔组织相连,故手术时较易剥离,但在骨缝处与缝间韧带愈合紧密,故骨膜下血肿仅限于一块颅骨的范围,很容易与帽状腱膜下血肿鉴别。
2.颅顶部的血管和神经
(图10-12)
浅筋膜内的血管和神经按其位置可分为前、外侧和后三组。
(一)前组:距正中线2厘米处有滑车动、静及滑车神经。距正中线约2.5厘米处有眶上动、静脉和眶上神经。滑车上动脉和眶上动脉都是眼动脉的分支,前者由额切迹至额部,后者经眶上孔(切迹)到达额部。滑车上神经和眶上神经都是三叉神经眼神经的分支。三叉神经痛患者可在眶上缘内、中1/3交界处出现压痛。
(二)外侧组:包括耳前和耳后两组。耳前组有颞浅动、静脉及其伴行的耳颞神经;耳后组包括耳后动、静脉及面神经的耳后支、颈丛的耳大神经后支和枕小神经。
图10-12 颅顶部的血管、神经
(三)后组:枕动、静脉和枕大神经分布于枕部。
枕大神经为第二颈神经的后支,穿过项深部肌群后,大上项线平面距正中线2厘米处穿斜方肌腱膜,然后和枕动脉伴行,走向颅顶。封闭枕大神经可于枕外隆凸下方一横指处向两侧约2厘米处进行。
颅顶的神经走行在皮下组织中而且分布互相重叠,故局麻阻滞一支神经常得不到满意的效果,应当将神经阻滞的范围扩大。
颅顶的动脉有广泛的吻合,不但左右两侧互相吻合,而且颈内动脉系统和颈外动脉系统也互相联系,所以头皮在发生大块断裂时也不易坏死。由于血管神经从四周向颅顶走行,开颅手术而作皮瓣时,皮瓣的蒂应在下方。皮瓣蒂应是血管和神经干所在部位,以保证皮瓣的营养,而作一般切口则应呈放射状,以免损伤血管和神经。
颅顶的静脉也位于皮下组织内,广泛吻合形成静脉网,主干与同名动脉伴行,额外侧静脉和额内侧静脉向下回流至内眦静脉,再入面前静脉。内眦静脉可借眼上静脉与颅内的海绵窦相交通。
颞浅静脉向下与上颌静脉合成面后静脉,面后静脉也可通过上颌静脉经翼丛而与颅内静脉窦相交通。
耳后静脉与枕静脉都回流到颈外静脉。
颅顶部的淋巴管我注入头颈交界处呈环形排列的淋巴结,如枕淋巴结、乳突淋巴结、腮腺淋巴结和下颌下淋巴结等,它们的输出管注入颈浅淋巴结和颈深淋巴结。
二、颞区
颞区位于颅顶的两侧。其上界为上颞线;下界为颧弓上缘;前界为颧骨的额突和额骨的颧突;后方为上颞线的后下段。
层次 由浅入深分为皮肤、浅筋膜、颞筋膜浅层和深层、颞肌及颅骨外膜。
(一)皮肤 此区皮肤移动性大,无论纵行或横行切口,皆易缝合,愈合后瘢痕也不明显。
(二)浅筋膜 含脂肪组织较少,上方与颅顶浅筋膜相连,下方续于面部浅筋膜,内有血管和神经,分为耳前、后组(已述于上节)。
(三)颞筋膜 temporal fascia
起于上颞线,向下分为浅、深两层,浅层止于颧弓的浅面;深层止于颧弓的深面。
(四)颞肌此肌为咀嚼肌之一,为扇形肌起自下颞线和颞筋膜深层的深面,前部肌纤维向下,后部肌纤维向前行,肌腱止于下颌骨冠突及其内侧面。
(五)骨膜 较薄,紧贴颞骨表面,剥离困难,因此,很少发生骨膜下血肿。在骨膜与颞肌之间,含有大量脂肪组织称颞间隙。
颅顶部的解剖步骤与方法
1.切口和翻皮瓣
在颅顶部略偏中点前方做十字切口,各线约长5厘米。将皮肤及浅筋膜做一层向四周翻开,注意浅筋膜与其深面的帽状腱膜层愈合甚紧。
2.清理额腹及帽状腱膜
皮下组织的深面,即为帽状腱膜和部分额肌,清理时刀锋应与肌纤维平行。
3.探查帽状腱膜下隙
将帽状腱膜切开一个小口,将刀柄插入腱膜深面,并向周围拨动,以验证腱膜下存在一个疏松的潜在间隙。
4.剥离颅骨外膜
将帽状腱膜切除一小块,暴露其深面的腱膜下组织,再深面即为颅骨外膜,将颅骨外膜翻起,审视其与颅骨的结合情况。
第四节 面侧部深区
此区位于颅底下方,口腔及咽的外侧,其上部为颞下窝。区内的结构,有咀嚼肌、三叉神经、舌咽神经和上颌动脉等。
一、咀嚼肌
咀嚼肌(图10-13、14)包括咬肌、颞肌、翼内肌、翼外肌,配布于下颌关节周围,主要参与咀嚼运动。
1.咬肌:masseter
浅部纤维起自颧弓前2/3,深部纤维起于颧弓后1/3及其内面,为强厚的方形肌肉,纤维行向下后方,覆盖于下颌支外面,止于下颌支外面及咬肌粗隆。
2.颞肌temporalis
起于颞窝,为扇形扁肌。肌束向下汇聚,通过颧弓深面,以强大的肌腱止于颌骨冠突。
3.翼内肌:medialpterygoid
以强大肌腱起于翼突窝及上颌结节。纤维向外上方,止于下颌角内面的翼肌粗隆。
图10-13 咬肌和颈肌
4.翼外肌 lateral pterygoid
起于蝶骨大翼的颞下面及翼突外侧板的外侧面,有两个头,纤维行向后外,止于下颌颈、关节盘和关节囊。咬肌、颞肌和翼内肌收缩能上提下颌骨(闭口);两侧翼外肌同时收缩,使下颌骨向前,并参与张口;一侧翼外肌收缩,则使下颌骨转向对侧;颞肌后部纤维收缩,可拉下颌骨向后。咀嚼肌由三叉神经的下颌神经运动支配。一侧下颌神经损伤,患者张口时,下颌歪向患侧,咬合时,患侧咬肌、颞肌无力。
二、面部深层的血管
1.上颌动脉maxillaryartery
又名颌内动脉,为颈外动脉终支之一(图10-15),在下颌颈处由颈外动脉发出后,经下颌颈深面入颞下窝横向前内,经翼外肌浅面或深面入翼腭窝,沿途分支布于鼻腔、腭部、颊部、上颌和下颌齿、牙龈和咀嚼肌等。
上颌动脉颞下窝时,以翼外肌为标志,分为三段。
第一段 自起点至翼外肌下缘,此段的主要分支有:
①脑膜中动脉 middle meningeal artery
在下颌颈的深面由颌动脉向上发出,空耳颞神经两根之间,经棘孔入颅中窝,在颅内分前、后两支,前支较粗,向前上行于翼点内面的骨沟内,布于顶骨内面前部的硬脑膜。颈区颅骨骨折,此处骨质较薄,易伤该支形成硬膜外血肿。后支沿颞鳞内面弯曲向后,分布于顶骨内面的后部及相邻的枕鳞区的硬脑膜。
图10-14 咀嚼肌
②下牙槽动脉inferior alveolar(dental) artery
向下与同名静脉、神经伴行入下颌孔,经下颌管,分支分布于下颌牙齿及牙龈,最后出颏孔,易名为颏动脉。
第二段 位于翼外肌的浅面,主要分支为分布于咀嚼肌和颊肌的肌支。
第三段 为入翼腭窝的一段,其主要分支有:
①上牙槽后动脉分布于上颌磨牙及其附近牙龈。
②眶下动脉 该动脉出眶下孔前发出上牙槽前、中动脉,布于上颌的牙齿及附近牙龈,眶下动脉与同名神经、静脉伴行,出眶下孔后布于面部。
③腭降动脉 沿翼腭管下降,分布于腭及腭扁桃体。
④蝶腭动脉 经蝶腭孔下至鼻腔。
2.翼丛pterygoidplexus 和上颌静脉maxillaryvein
(图10-16)
翼丛位于颞下窝内,颞肌与翼内、外肌之间,为面深部较大的静脉丛,收纳上颌动脉分布区的静脉血,最后形成上颌静脉。该丛以面深静脉与面前静脉交通,并通过卵圆孔及破裂孔附近的导血管与海绵窦交通,故面部的感染可以通过此渠道引起颅内感染。
三、三叉神经
三叉神经trigeminalnerve(图10-17)
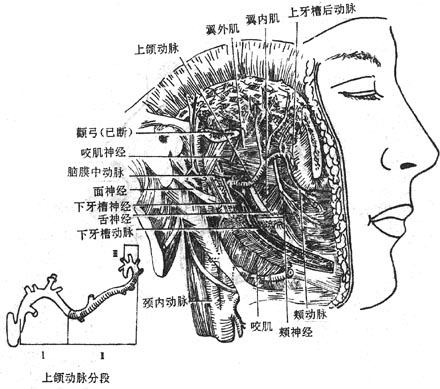
图10-15 面侧深区的血管及神经
含有躯体感觉纤维和躯体运动纤维,由较粗大的感觉根和细小的运动组成。感觉根上的感觉神经节位于颞骨岩部尖端前面的三叉神经压迹处,叫做三叉神经半月节。自节发出三大支,即眼神经、上颌神经和下颌神经。运动根紧贴三叉神经半月节的深面,进入下颌神经。故眼神经和上颌神经属感觉性,而下颌神经则为混合性。三支神经的感觉纤维分布于面部皮肤,运动纤维则主要支配咀嚼肌。
1.眼神经:ophthalmicnerve
(图10-17)
自半月节发出后经眶上裂入眶,分为额神经、泪腺神经及鼻睫状神经等三支。
(一)额神经frontal nerve
最粗,在上睑提肌的上方向前行,在眶中部分为二支,较大的外侧支为眶上神经;较小的内侧支为滑车上神经。滑车上神经经眶上孔内侧的额切迹,眶上神经经眶上孔(切迹)出眶,布于额部的皮肤。
(二)泪腺神经Lacrimalnerve
较细小,沿外直肌的上缘向前至泪腺
(三)鼻睫状神经nasociliarynerve
在上直肌的下面斜越视神经上方至眶内侧,分出睫状节长根和2-3支睫状长神经等。分布于眼球、眼睑、泪囊、鼻腔前部的粘膜和鼻下部的皮肤。
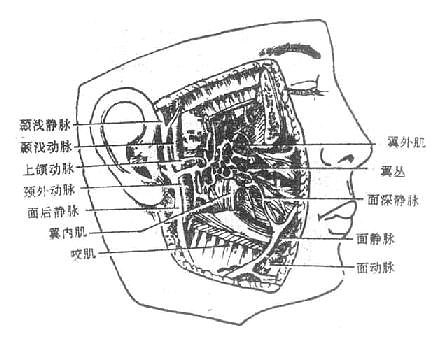
图10-16 面侧深区的翼丛
2.上颌神经:maxillarynerve
(图10-17)
经园孔出颅至翼腭窝,再经眶下裂入眶区,经眶下沟、管,出眶下孔称眶下神经。
上颌神经分布于眼裂和口裂之间的皮肤、上颌牙齿以及鼻腔和口腔的粘膜。
上颌神经主要分支有:
(一)上牙槽神经superioralveolar nerve
该神经分为前、中、后三支。上牙槽后支在翼腭窝内自上颌神经主干发出,在上颌骨体后方入骨质;上牙槽中支和前支分别在眶下沟和眶下管内由眶下神经发出。上述神经分布于上颌牙齿及牙龈。
(二)蝶腭神经
为两根短小的神经,在翼腭窝内分出,向下连于翼腭神经节,由节发出的分支布于鼻腔和腭部粘膜。
(三)眶下神经infraorbitalnerve
为上颌神经本干的延续,眶下裂入眶,行经眶下沟、眶下管,再经眶下孔出眶,分布于眼睑鼻外侧部,上唇和颊部皮肤,在沿途发出上牙槽中支和前支。
(四)颧神经
较细小,在翼腭窝发出,经眶下裂入眶,在眶内分为两小支,分布于颧颞部皮肤,颧神经发出小支加入泪腺神经,主管泪腺的感觉和分泌(泪腺分泌为岩大神经在翼腭神经节换神经元后,其节后纤维随颧神经分布至泪腺)。
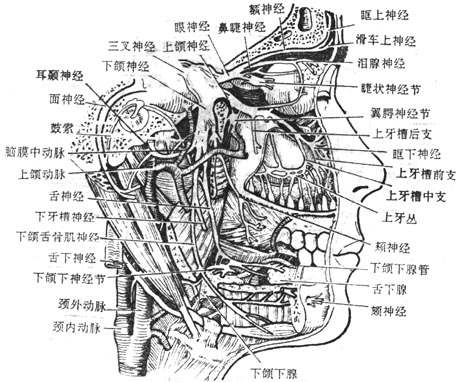
图10-17 三叉神经
3.下颌神经mandibularnerve
(图10-17、18)
是混合性神经,经卵圆孔出颅在颞下窝内即分出许多分支。感觉纤维分布于下颌牙齿及牙龈、口腔底、颊部的粘膜、舌的粘膜及口裂以下的面部皮肤。运动纤维主要分布于咀嚼肌。下颌神经的主要分支有:
(一)耳颞神经auriculo-temporalnerve
以两个根起始,挟持着硬脑膜中动脉,然后合成一干,在下颌关节后方转向上行,自腮腺上缘穿出,与颞浅动、静脉伴行,分布于颞部皮肤、下颌关节、外耳道的皮肤、鼓膜及耳前面的皮肤。
在腮腺内发出一小支分布于腮腺,此支含有副交感纤维,来自舌咽神经的岩小神经,经耳神经节换神经元后发出的节后纤维。
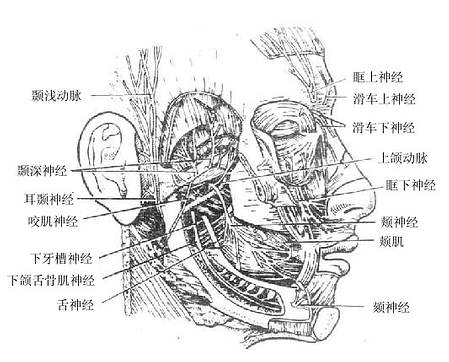
图10-18 下颌神经
自翼外肌两头间穿出,沿颊肌外面前行贯穿此肌,分布于颊部的皮肤和颊粘膜。
(三)下牙槽神经inferioralveolar (dental) nerve(图10-17、18、19)
为混合性神经,在舌神经的后方,沿翼内肌外侧面下行,经下颌孔进入下颌管,在管内分成许多小支,分布于下颌牙齿、牙龈、终支从颏孔穿出称颏神经,布于颏部及唇的皮肤和粘膜。
在未进入下颌孔以前,下牙槽神经发出一小支走向前下方支配下颌舌骨肌和二腹肌前腹。
(四)舌神经lingualnerve
在下牙槽神经的前方,行向前下方,在舌骨舌肌外侧越过下颌下腺上方至舌尖。支配口腔底和舌前2/3粘膜的躯体感觉。
舌神经在行程中有来自面神经的鼓索加入(图10-17、19),故鼓索内的味觉纤维随着舌神经分布到舌前2/3司味觉,故鼓索内的副交感纤维随舌神经到下颌下神经节,换神经元后发出的节后纤维分布于下颌下腺及舌下腺,支想腺体的分泌。
(五)咀嚼肌支为数支,支配咀嚼肌。
一侧三叉神经完全性损伤后,损伤侧的面部皮肤、角膜、结合膜、鼻腔、口腔粘膜和舌前2/3一般感觉均消失,由于角膜感受消失故角膜反射不能引出。损伤侧咬合无力,张口时下颌歪向患侧。
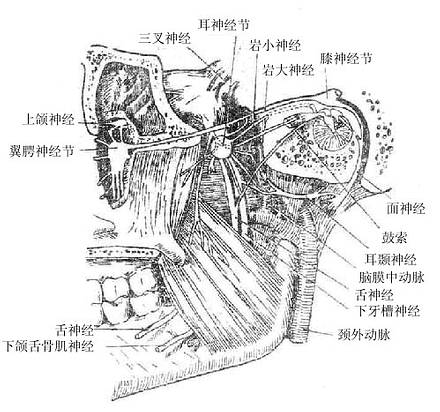
图10-19 鼓索、翼腭神经节与耳神经节
(六)附于三叉神经的副交感神经节
颅部经动眼、面和舌咽神经走行的副交感节前纤维,到达周围4对副交感节换神经元,再发出节后纤维抵达效应器官,这4对副交感节均位于三叉神经干或其分支附近。它们是:
(1)睫状神经节ciliaryganglion(图10-17)
位于视神经的外侧与外直肌之间。有三个根进入此节。①副交感根即睫状神经节短根,来自动眼神经内的副交感纤维,在节内换神经元后发出节后纤维加入睫状短神经;②交感根来自海绵窦部的颈内动脉丛;③感觉根来自鼻睫状神经。
由节发出6-10条睫状短神经,向前进入眼球。其副交感纤维支配睫状肌和瞳孔括约肌;交感纤维支配瞳孔开大肌和眼球内血管,感觉纤维接受眼球的一般感觉。
(2)翼腭神经节pterygopalatineganglion(图10-17、19)
位于翼腭窝内,上颌神经的下方,接受三个根。①副交感根来自面神经的岩大神经,该神经出破裂孔经翼管至翼腭窝,在节内换神经元后,发出节后纤维一部分随上颌神经的分支颧神经至眶内,再随泪腺神经至泪腺;另一部分经腭大、小神经和鼻后支布于腭和鼻腔的粘膜腺体;②交感根自颈内动脉的交感神经丛发出,叫做岩深神经,在破裂孔处与岩大神经合并形成翼管神经,经翼管至翼腭窝内;③感觉根来自上颌神经的蝶腭神经。翼腭神经节的分支为鼻后支和腭神经布于鼻腔和腭的粘膜。
(3)耳神经节 otic ganglion(图10-19)
在卵圆孔下方,贴于下颌神经内侧面,接受4个根来的纤维。
①副交感神经 来自舌咽神经的岩小神经,在节内换神经元后,节后纤维随耳颞神经至腮腺司该腺分泌;②交感根来自脑膜中动脉交感丛;③感觉根 来自耳颞神经,分布于腮腺。④运动根来自下颌神经,分布于鼓膜张肌和腭帆张肌。
(4)下颌下神经节submandibularganglion(图10-17、19)
①副交感根来自面神经鼓索内的副交感纤维,经舌神经到下颌下神经节,换神经元后,发出的节后纤维分布于下颌下腺、舌下腺,司该二腺的分泌;②交感根来自面动脉的交感丛;③感觉根 来自舌神经。
四、舌咽神经(图10-20、21)
舌咽神经glossopharyngealnerve为第Ⅸ对脑神经,它含有四种纤维成分。①躯体运动纤维支配茎突咽肌;②内脏运动(副交感)纤维,在耳神经节内换神经元,其节后纤维司腮腺的分泌;③内脏感觉纤维(包括味觉)分布到舌后1/3、咽鼓管、鼓室等处粘膜及颈动脉窦和颈动脉体,司一般感觉及舌后1/3的味觉;④躯体感觉纤维分布至耳后皮肤。
舌咽神经经颈静脉孔出颅,在孔内神经干上有膨大的上神经节(含一般感觉的假单极神经元),出颈静脉孔后,又形成一稍大的下神经节(含内脏感觉的假单极神经元),主干走行于颈内动、静脉之间,绕过茎突咽肌后外侧,向前经舌骨肌深面到舌根。其主要分支有:
1.颈动脉窦支carotidsinus branch
在颈静脉孔下方发出,沿颈内动脉下降,分布于颈动脉窦及颈动脉体。传导颈动脉窦内的压力感受器和颈动脉体化学感受器的感觉,感受血液中二氧化碳浓度的变化,其冲动入脑后,反射性地调节血压和呼吸。
2.舌支
为舌咽神经的终支分数支分布于舌后1/3的粘膜和味蕾,司一般内脏感觉和味觉。
3.鼓室神经
发自下神经节,进入鼓室后,在鼓室内壁与交感神经共同形成鼓室丛,由丛发出数支分布于鼓室、乳突小房和咽鼓管的粘膜。鼓室神经的终支形成岩小神经,出鼓室后,经卵圆孔至颞下室,在耳神经节内换神经元,其节后纤维随耳颞神经至腮腺,司腮腺的分泌。
4.茎突咽肌支
由舌咽神经分出,支配茎突咽肌。
5.扁桃体支
至腭扁桃体和咽腭弓、舌腭弓的粘膜,司一般内脏感觉。
6.咽支
在咽侧壁上与迷走神经的咽支以及交感神经共同组成咽丛。舌咽神经的咽支司咽粘膜一般内脏感觉。舌咽神经损伤后,咽和舌后1/3感觉障碍,咽反射消失,舌后1/3味觉丧失。
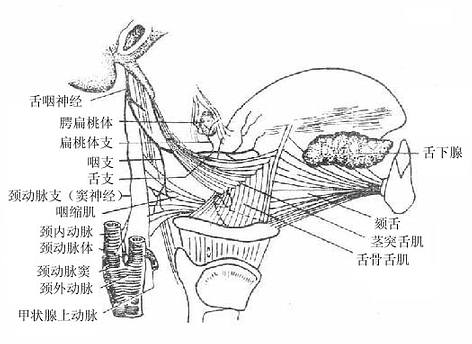
图10-20 舌咽神经
第五节 颌面部的间隙
颌面部上、下颌骨与周围的肌肉之间、或肌肉与肌肉、肌肉与器官之间,存在着一些潜在间隙,正常情况下,这些间隙中充填着疏松结缔组织,有的间隙还有神经、血管穿行,从而使相邻的间隙彼此通连。当炎症感染时,可循此途径蔓延,脓液也可溃破筋膜,扩散到邻近的间隙。
一、咬肌间隙
咬肌间隙massetericspace(图10-22、23)的前界为咬肌前缘与颊肌;后界为下颌支后缘及腮腺组织;上达颧弓下缘;下抵下颌骨下缘;内侧界为下颌支的外面;外侧界为咬肌及腮腺的深面。此间隙的前方紧邻下牙槽的第三磨牙,在智齿冠周炎、牙槽脓肿、下颌骨骨髓炎时,可扩散至此间隙。
此间隙的感染向前可扩至颊间隙;向下绕过下颌切迹可扩散至翼颌间隙和颞下窝;经颧弓深侧可至颞窝;向下可扩散至颌下间隙,甚至向后下可扩散至腮腺,导致腮腺脓肿。
二、翼颌间隙pterygomandibularspace(图10-22、23)
又称翼下颌间隙,位于翼内肌与下颌支之间,其前界为颞肌及下颌骨冠突;后界为下颌支后缘与腮腺;内侧界为翼肌及其筋膜;外侧界为下颌支的内板及颞肌内面;上界为翼外肌;下界为下颌支与翼内肌相贴近的夹缝。
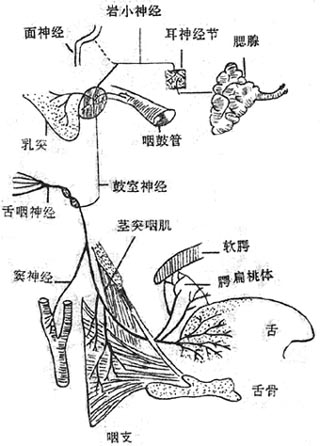
图10-21 舌咽神经分支
间隙内有舌神经、下牙槽神经、下牙槽动、静脉穿行,下牙槽神经阻滞术即将局麻药物注入此间隙内。牙源性感染常累及此间隙。翼颌间隙的感染可向上扩散至颞下窝和翼腭窝;向内沿翼内肌后缘可扩散至咽旁间隙;向下可扩散至下颌后窝。有时可沿血管神经束向上经卵圆孔蔓延到颅腔。
三、颞下间隙
颞下间隙infratemporalspace(图10-22、23)
位于翼下颌间隙的上方,前界为上颌骨的后面;后界为茎突及茎突诸肌;内侧为蝶骨翼突外侧板;外侧界为下颌支上份及颧弓;上界抵蝶骨大翼的颞下嵴及颞下面;下界为翼外肌下缘平面。
此间隙在位置上处于颌面部诸间隙的中央,在间隙内有翼丛、上颌动脉及其分支和上、下颌神经的分支通过,从而使颞下间隙与邻近的翼颌间隙、颊间隙、咽旁间隙等相通,并可借眶下裂与眶腔、借卵圆孔和棘孔与颅内相通。因此颞下间隙的蜂窝组织炎很少单独存在,常与相邻间隙特别是翼颌间隙的感染同时存在。
四、咽旁间隙
咽旁间隙parapharyngealspace(图10-22)
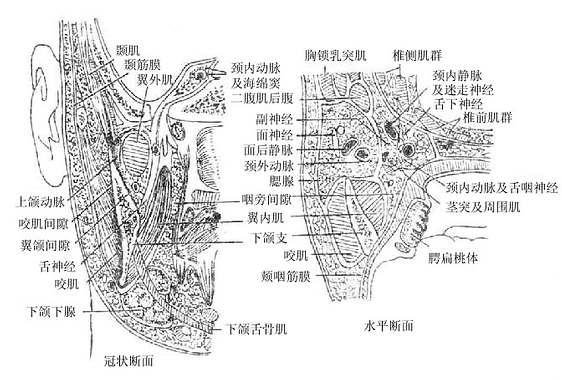
图10-22 面侧区的间隙(右侧)
位于翼内肌、腮腺深部与咽侧壁之间,呈倒立的锥体形。上抵颅底;下达舌骨平面;前界为翼下颌韧带、颌下腺上缘;后界为椎前筋膜。由茎突及茎突诸肌将此间隙分为前后二部。前部称咽旁前间隙;后部称咽旁后间隙。咽旁前间隙较小,咽升动、静脉行于其中,内侧有咽上缩肌及腭扁桃体。腭扁桃体感染可侵及该间隙。咽旁后间隙较大,内有颈内动、静脉及第Ⅸ-Ⅻ脑神经及颈深上淋巴结,此内容为腮腺床的结构。
咽旁间隙与翼颌间隙、颞下间隙、下颌下间隙、咽后间隙相通。
五、下颌下间隙
下颌下间隙submandibularspace(图10-23)
位于颌下三角内。上界为覆盖下颌舌骨肌深面的筋膜;下界为颈深筋浅层;前界为二腹肌前腹;后界为二腹肌后腹。
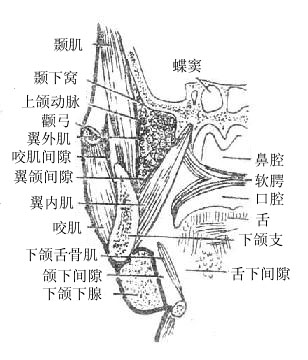
图10-23 面部的间隙(右侧、冠状切面)
间隙内主要含有下颌下腺、颌下淋巴结、面前静脉及面动脉。此间隙通过下颌舌骨肌后缘与舌下间隙相通,并与翼颌间隙、咽旁间隙相通。下颌第2、3磨牙根尖感染可引起此间隙感染,由厌氧细菌引起的蜂窝组织炎称路德维希(ludwig)氏咽颊炎。
面深部的解剖步骤与方法
1.解剖咀嚼肌
(一)在咬肌表面清除残存的腮腺,保留面神经主干及分支,并将面神经向外翻起,完全暴露咬肌,观察其起止状况。
(二) 在颞窝处观察颞肌表面的颞筋膜,沿颧弓上缘切开颞筋膜,切开时注意观察它分为两层,分别止于颧弓内、外面。向上翻起颞筋膜,暴露颞肌,观察颞肌的纤维方向。
(三)切断咬肌起点,向下翻起,注意咬肌神经及血管从下颌切迹处穿出,分离清楚后切断,随咬肌下翻。
(四)锯下颧弓,暴露深面的颞肌止点止于下颌骨的冠突和下颌支前缘,找出颊神经并注意保留。
(五)在下颌孔前缘锯开下颌支前半,将颞肌连带下颌支的骨片一起向上翻起,使颞下窝彻底暴露,观察翼内肌、翼外肌和颊肌的位置和起止状况。
2.清理下牙槽神经、血管及舌神经
在下颌孔清理下牙槽神经和血管,向上追踪至翼外肌的下缘,在下牙槽神经束进入下颌孔前发出一支下颌舌骨肌神经。在下牙槽神经前方,找出舌神经向下追踪至颌下区,在舌骨舌肌浅面,下颌下腺上方,舌神经下方有下颌下神经节。上述两神经均在翼外肌下缘穿出,颊神经则穿过翼外肌两头之间,在舌神经的前方出现,向下追踪至颊部。
3.清理翼丛
在辗外肌表面翼丛向后外方集合形成上颌静脉,与颞浅静脉合并形成面后静脉。试找面深静脉连至面前静脉。
4.追踪上颌动脉及其分支
将翼丛清除,显示上颌动脉及上颌动脉的三段。在翼外肌下缘深面,上颌动脉第一段上缘,寻找硬脑膜中动脉,穿过耳颞神经第二根之间,经棘孔入颅。上颌动脉第一段下缘,发出下牙槽动脉与同名神经伴行入下颌孔。上颌动脉在第二段在翼外肌表面发出许多肌支,支配咀嚼肌。上颌动脉进入翼腭窝为第三段,其分支暂缓查。
5.清理下颌神经
分清耳颞神经、下牙槽神经、颊神经及肌支,沿舌神经向上追踪,找出其上段,探查面神经发出的鼓索加入舌神经的情况。
6.结合颅骨和有关翼腭窝的标本观察下列内容:
(一)上颌神经经园孔入翼腭窝,蝶腭神经(2支)连于翼腭神经节。
(二)上颌神经与上颌动脉经眶下裂、眶下沟、眶下管出眶下孔,改名为眶下神经和动脉,在未入眶下裂前发出上牙槽后神经与同名动脉伴行入上颌骨后面的小孔。
(三)翼腭神经节接受翼管神经后,向下发出腭大、小神经及鼻后支,上述神经均有上颌神经发出的同名动脉伴行。
7.观察下颌关节的关节囊,切开关节囊外侧壁,观察下颌关节内的关节盘的形状,以及附着于关节囊和关节盘前端的翼外肌。
第六节 视器
视器visual organ是感受光线刺激并将之转变为神经冲动的器官。这种冲动经视神经和中枢神经内的传导通路到达大脑皮质的视觉中枢,产生视觉。视器由眼球及附属装置构成。
一、眼球
眼球eyeball位于眶腔的前部,借筋膜与眶壁相 连,眶腔的后部充以眶脂体,垫托眼球。眼球呈大致球形,其前、后面的正中点,分别叫做前极anterior pole和后极posterior pole。平前、后极连线的中点所做的环形线,叫做中纬线或赤道。在矢状方向,通过眼球前、后极的连线,叫做眼轴;由瞳孔的中央点至视网膜中央凹的连线,叫做视轴。视轴的前点偏于眼轴的内侧,而中面凹位于于眼轴的外侧,因而视轴与眼轴以锐角相交叉。眼球由眼球壁及其内容物组成(图10-24)
1.眼球壁
眼球壁包括外、中、内膜三层。
(一)外膜
由致密结缔组织构成 ,又称纤维膜,起着支持和保护眼球壁及其内容的作用,前1/6叫做角膜cornea,是致密面透明的膜,其曲度大于眼球壁的其它部分,有屈光作用。角膜内无血管,但有大量的感觉神经末稍分布,对痛、触觉极为敏锐,故当炎症时常有剧痛。后5/6叫做巩膜sclera,呈乳白色,不透明,巩膜前端与角膜相续部分的深部,生有环形的静脉窦,叫做巩膜静脉窦sinus venosus sclerae ,后端在视神经穿 出部位,巩膜包于视神经的周围,形成视神经鞘。
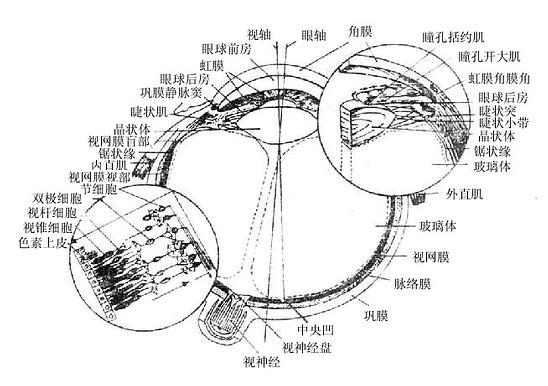
图10-24 眼球的构造
(二)中膜
含有丰富的血管丛和色素细胞,故又称为血管膜或色素胞。中膜由前向后分为虹膜、睫状体和脉络膜等三部分。
(1)虹膜iris是中膜的最前部,为圆盘状薄膜,呈冠状位,中央有圆孔,叫做瞳孔pupil。虹膜内有两种不同方向排列的平滑肌,一部分环绕在瞳孔的周围,叫做瞳孔括约肌sphincterpupillae ,由动眼神经的副交感纤维支配;另一部分呈放射状排列于瞳孔括约肌的外周,叫做瞳孔开大肌dilatorpupillae,受交感纤维支配。在强光下或视近物时,瞳孔括约肌收缩,瞳孔缩小,以减少光线的进入量;在弱光下或远望时,瞳孔开大肌收缩,瞳孔开大,使光线的进入量增多。虹膜的颜色由于色素的多寡的进入量增多。虹膜的颜色下于色素的多而深浅不一。
(2)睫状体ciliarybody是中膜中部最厚的部分,衬于巩膜与角膜移行部的内面。后部平坦,叫做睫状环;前部有许多突起叫做睫状突。由睫状突发出许多睫状小带,与晶状体相连。睫状体内生有平滑肌,叫睫状肌,睫状肌的纤维位于睫状突内侧部分者环行,位于外侧的部分前后纵行,前端附于角膜与巩膜交界处,后端附于睫状体的后缘和脉络膜的前缘,睫状肌受动眼神经的副交感纤维支配,环形肌收缩使睫状突向内伸,纵行肌则牵睫状体和脉络膜向前,协助睫状突内伸,使睫状小带松弛,晶状体由于本身的弹性作用而加大自身的曲度,以适应近物。反之,睫状肌舒张,睫状小带被牵紧,晶状体也被拉薄,曲度变小,以适应看远物(图10-25)。
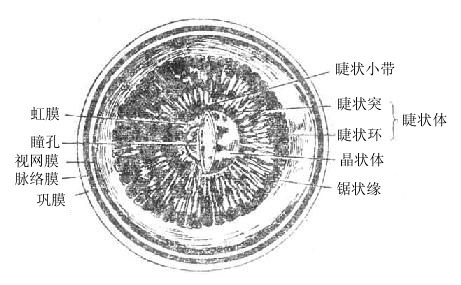
图10-25 眼球前半(后面观,示睫状体)
(3)脉络膜choroid是中膜的后2/3部,为衬于巩膜内面的一层薄而柔软的膜,与巩膜结合疏松,其间有淋巴间隙,向后经视神经周围的鞘间隙通蛛网膜下腔。其内面与视网膜色素细胞层紧贴,后方有视神经穿过。脉络膜的功能是营养眼球并吸收眼内分散的光线,以免扰乱视觉。
(三)内膜
内膜即视网膜retina,衬于中膜内面,可分为内外两层。外层为色素部,由单层色素上皮构成;内层为神经部,又依其构造及附衬的部位不同,分为视部(位于后2/3部)、睫状体部和虹膜部。其中仅视部具有感光功能,其余二部不能感光,称为盲部。视网膜两层在某些疾病时互相脱离,叫做视网膜剥离症。
视网膜视部的后部厚,向前逐渐变薄。后部有一白色的圆形隆起,是视神经的穿出部位,叫做视神经盘opticdisc(视神经乳头),盘的中央有视网膜中央动、静脉穿过。视神经盘没有神经细胞,不能感光,生理学上叫做盲点。在视神经盘的颞侧约3.5毫米的稍下方,有一黄色的小圆盘,叫做黄斑macula lutea,其中央为一小凹,叫中央凹foveacentralis,是感光(辨色力、分辨力)最敏锐的地点。上述结构可用眼底镜在活体上观察(图10-26)。
视网膜的组织结构复杂,将在组织学中叙述,本节仅做概略介绍。视网膜神经部由三层神经细胞构成,最外层为感光细胞,紧贴视网膜外层的色素上皮,有感受强光和色彩的视锥细胞和感受弱光的视杆细胞两种。中层为双极细胞。内层为节细胞,节细胞发出的轴突集中于视神经盘,形成视神经、穿过眼球壁的内、中膜,外膜包绕于其周围,构成视神经鞘。
2.眼球的内容物
眼球内容物是透明无血管的组织,包括房水、晶状体和玻璃体,具有屈光作用。它们使物体发射或反射的光线能够进入眼球并在视网膜上成像。
(一)房水aqueous humor
是无色透明的液体,充满于眼房内。眼房chamber是位于角膜与晶状体、睫状体和睫状小带之间的腔隙,它被虹膜分为前、后两部,分别称为前房和后房。前、后房借瞳孔相通。前房周边部,虹膜与角膜相交处,叫做虹膜角膜角。房水除具折光作用外,还有营养角膜、晶状体和维持眼内压的作用。房水由睫状体的血管渗透和上皮细胞分泌产生,入于后房,经瞳孔入前房,再经虹膜角膜角入于其深部的巩膜静脉窦,最后汇入眼静脉,房水经常循环更新,保持动态平衡,若回流不畅或受阻,则致房水充滞于眼房中,使眼内压升高,患者视力受损,视野缩小并伴有严重头痛,称为青光眼。
图10-26 眼底
(二)晶状体lens
位于虹膜后方,玻璃体的前方,呈双凸透镜状,前面较平坦,后面凸隆明显,具有弹性,不含血管神经,外面包以透明的高弹性薄膜,叫晶状体囊。晶状体本身由许多平行排列的晶状体纤维组成,其周围部称晶状体皮质;中央部称晶状体核。晶状藉众多睫状小带系于睫状体上,前已述及晶体曲度的变化,取决于睫状肌的收缩和舒张。晶体的作用在于通过其曲度变化,调整屈光能力,以使物像聚焦于视网膜上。老年人晶体的弹性减退,睫状肌呈现萎缩,调节功能降低,出现老视。若晶状体因疾病、创伤、老年化而变混浊时,称为白内障。
(三)玻璃体vitreousbody
是无色透明的胶状物质,充于晶状体与视网膜之间,除具有屈光作用外,还有支撑视网膜的作用。若玻璃体混浊,则造成不同程度的视力障碍,若其支撑力减弱则可发生视网膜剥脱。
二、眼的附属装置
眼的附属装置包括眼睑、结膜、泪器、眼外肌以及筋膜和眶脂体等,对眼球起保护、运动和支持作用。
1.眼睑eyelids
是位于眼球前方的屏障,起着保护眼球的作用。可分为上睑和下睑,上、下睑之间为睑裂,裂的内、外端分别叫内眦和外眦,内眦钝圆,外眦较锐。
眼睑的外面为皮肤,内面为结膜,中间夹以皮下组织、肌层和睑板。皮肤和结膜相互移行部为睑缘,睑缘前缘生有2-3排向前弯曲的睫毛,睫毛的根部生有睫毛腺,此腺发炎称为麦粒肿。睑缘的后部,有一排睑板腺的开口。上、下睑缘靠近内侧端处,各有一个小乳头状突起,其顶部有一小的开口,叫做泪点。内眦与眼球间有一微凹的间隙、叫做泪湖,是泪水集聚的地方。睑的皮下组织疏松,脂肪极少或无有,可因积液而肿胀。皮下组织的深面为肌层,肌层主要为眼轮匝肌(属面肌),受面神经支配,收缩时使睑裂闭合;上睑还生有提上睑肌,以腱膜止于上睑的根部,受动眼神经支配,收缩时可使上睑上提,开大睑裂;此外在其深面,上、下睑还有一些平滑肌束,附于上、下睑板,称为睑板肌或muller氏肌,受交感神经支配,收缩时可使睑裂开大。肌层的深面为睑板tarsus,呈半月形,由致密结缔组织构成,内含与睑缘垂方向排列的睑板腺,以成排的小管开口于睑缘,分泌脂性液体,以润滑睑缘并防止泪液外溢。睑板腺阻塞发炎时,称为霰粒肿。
2.结膜(图10-27)
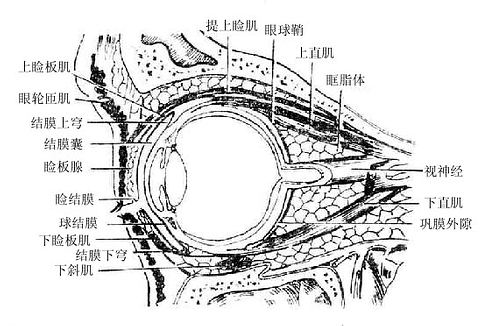
图10-27 眼眶(矢状断面)
结膜conjunctiva是一层薄而透明的粘膜,富含血管。覆盖于眼睑后面和眼球的前面。按其所在部位可分为三部:即睑结膜、球结膜和二者的结合部即结膜穹窿。睑结膜贴于睑板后面,透明而光滑。球结膜覆盖巩膜前方的部分较疏松,容易推动,而在角膜周缘部结合紧密,并移行于角膜上皮。结膜穹窿分为上穹和下穹,有较多皱襞,以利于眼球运动。当睑裂闭合时,结膜则形成位于上、下睑和眼球之间的囊,称为结膜囊。
3.泪器
(图10-28)
泪器lacrimal apparatus由泪腺和泪道组成,泪道包括泪点、泪小管、泪囊和鼻泪管。
(一)泪腺lacrimal gland位于眶上壁外侧的泪腺窝内,呈扁椭圆形,有10余条排泄管开口于结膜上穹的外侧部。泪腺分泌泪液,借瞬目活动将之涂于眼球表面。
(二)泪小管lacrimalductule上、下各一,分别位于上、下睑的皮下,起自泪点,分别向上或下垂直走行,再折向内侧水平走行,开口于泪囊。
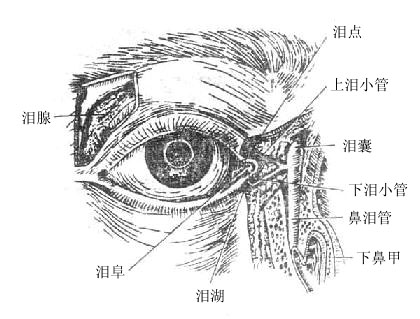
图10-28 泪器
(三)泪囊lacrimal sac位于眶内侧壁前部的泪囊窝内,为一膜性囊,其上端为盲端,下端移行于鼻泪管。眼轮匝肌有纤维越过泪囊深面并与囊壁相连,肌收缩时可牵拉泪囊使之扩大,以利泪液流通。
(四)鼻泪管nosolacrimal duct紧贴于骨性鼻泪管的内面,为续于泪囊下端的膜性管,开口于下鼻道的外侧壁。
4.眼球外肌
(图10-29)
眼球外肌ocular muscles属横纹肌,包括上、下、内、外4条直肌和上、下2条斜肌及1块上睑提肌,前6块都是牵拉眼球向各方向转动的肌肉。
上直肌superiorrectus、下直肌inferiorrectus、内直肌medialrectus和外直肌lateral rectus均起自视神经管周围的总腱环,分别行于眼球的上、下、内侧和外侧各方,止于眼球巩膜赤道线以前的各相应面。上斜肌superior obliquus也起自总腱环,在上直肌和内直肌之间纤维斜向上内行,以细腱通过眶内侧壁前上方的纤维滑车,折向后外,止于眼球巩膜赤道线的后外方。下斜肌inferior obliquus起自眶下壁内侧近前缘处,斜向后外行于下直肌与眶下壁之间,止于眼球下面巩膜赤道线的后外方。
眼球的运动以眼球前极或瞳孔的位置为基准,由于上、下直肌的位置与眼轴形成约25℃的夹角,故上、下直肌可使瞳孔向上、下转动的同时,还使瞳孔转向内侧。内、外直肌可使瞳孔向内、外侧转动。上斜肌可使瞳孔转向下外方;下斜肌则使瞳孔转向上外方。当注视物体时,两眼的眼肌共同协调动作,侧视时,一侧的外直肌与另一侧的内直肌同时收缩;聚视时两眼的内直肌同时收缩。
上睑提肌levator palpebrae superioris位于上直肌的上方,起自视神经上方的骨面,止于上睑,作用为提上睑和开大睑裂。
5.
(图10-27)
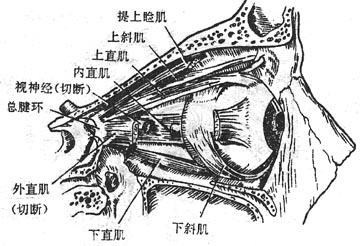
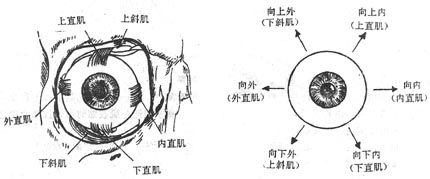
图10-29 眼肌
硬脑膜在视神经管处分为两层,内层包绕视神经形成视神经鞘,外层附于眶壁移行于眶骨膜。眼球的外面从角膜缘以后的部分,为纤维组织薄膜所包绕,叫做眼球筋膜或眼球鞘fasciae sheath of eyeball,又名Tenon氏囊,该鞘与巩膜间存有一空隙,叫做巩膜外隙,与眼球形成犹如球窝关节样结构,以保证眼球的转动,在各眼球外肌的外面包有眼肌筋膜,如套袖样,以实现各肌的灵活运动。
在眼球、眼肌、视神经及泪腺之间,充以脂肪组织,它们对眼球起着支持和弹性垫的作用,这些脂肪团块称为眶脂体adipose body of orbit.
三、眼及眶的血管和神经
1.眼血管
(图10-30)
(一)眼动脉ophthalmic artery是颈内动脉的颅内分支,与视神经一起从视经管入眶,在眶内,动脉先居于视神经的外侧,继而在上直肌和下方越过视神经的上方至眶的内侧壁前行,终支形成眶上动脉和滑车上动脉,分布于额部皮肤及睑。行程中发出分支供给眼球、眼球外肌、泪腺等器官。其中最重要的分支为视网膜中央动脉centralartery of retina,是眼动脉在入眶后即发出的细小分支,先行于视神经的下方,继而穿入视神经并行于其中央,从视经盘中心穿出,立即分布为上、下两支,每支再分为鼻侧支和颞侧支,营养视网膜的内层,但黄斑的中央凹无血管分布,临床上常用眼底镜观察此动脉。
眼动脉的分支及供给范围见下表
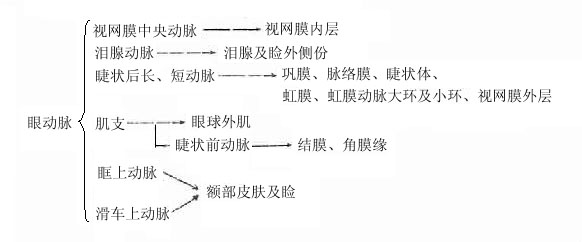
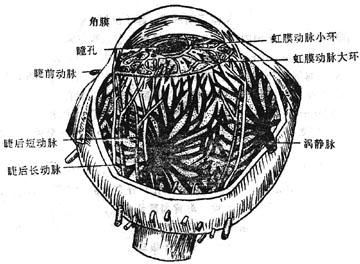
图10-30 虹膜动脉和涡静脉
(二) 眼静脉有眼上静脉和眼下静脉,收集眶内结构及眼球的静脉,眼上、下静脉均起于眶的前内侧,因而与内眦静脉间有吻合。眼上静脉向后行,经眶上裂汇入海绵窦;眼下静脉向后行分为两支,一支注入眼上静脉,另一支经眶下裂注入翼丛。
眼球的静脉回流有三个途径:视网膜的静脉血汇入视网膜中央静脉;虹膜、睫状体、脉络膜的静脉血汇入涡静脉,涡静脉位于眼球血管膜的外层,有4-6条,在赤道线的稍后方穿出巩膜;眼球前份的虹膜等处的静脉血经睫状前静脉回流。这些静脉均回流于眼上、下静脉。
2.眼及眶内的神经
眼球及眶内结构的神经支配较为复杂,视神经传递视觉冲动;眼球外肌由Ⅲ、Ⅳ、Ⅵ脑神经支配,眼球及眶内结构的一般感觉由Ⅴ脑神经第一支眼神结支配,此外尚有副交感神经和交感神经支配平滑肌及腺体。
(一)视神经optic nerve,为第2对脑神经,它与一般神经不同,实为第3级神经元的轴突构成。视网膜的三层细胞均为神经细胞,在胚胎发生上它们由前脑泡两侧突出的视杯演化而来,第一级神经元为视锥和视杆细胞;第二级为双极神经元;第三级为视神经节细胞。视神经节细胞的轴突向视神经盘聚集,再穿眼球壁后行,经视神经管入颅中窝,续于视交叉。视神经外面也与脑组织一样包有与三层脑膜相延续的膜,蛛网膜下腔也延续到视神经周围,故颅内压增高时,视神经盘可出现水肿。
(二)动眼神经oculomotor nerve内含有躯体运动和内脏运动两种纤维,均起自中脑,经脚间窝出脑,行于海绵窦外侧壁上部,自眶上裂入眶分为上、下两支。上支细小,支配上直肌和上睑提肌;下支粗大,支配下直肌、内直肌和下斜肌。支配下斜肌的支分出一个小支,叫睫状神经节短根,由内脏运动纤维(副交感纤维)组成,在睫状神经节内交换神经元,节后纤维经睫状短神经,支配睫状肌和瞳孔括约肌,参与完成调视反射和瞳孔对光反射。
(三)滑车神经thochlear nerve含躯体运动纤维,起于中脑,在下丘下方出脑,绕大脑脚前行,穿经海绵窦外侧壁,经眶上裂入眶,向前内行越过上直肌和上睑提肌,从上面进入并支配上斜肌。
(四)展神经abducent nerve含躯体运动纤维,起于脑桥,从延髓脑桥交界处出脑,前行至颞骨尖端入于海绵窦,位于颈内动脉的外侧,经眶上裂入眶,从内侧进入并支配外直肌。
(五)眼神经ophthalmicnerve是三叉神经第一支,为一般躯体感觉神经,自三叉神经半月节发出后,穿入海绵窦外侧壁,在动眼和滑车神经下方经眶上裂入眶,分支分布于硬脑膜、眼眶、眼球、泪腺、结膜和部分鼻腔粘膜以及额顶部、上睑和鼻背的皮肤。
(1)泪腺神经lacrimal nerve 较细小,沿眶外侧壁、外直肌上缘至泪腺。另外有来自面神经的副交感纤维,经翼腭神经节交换神经元后,节后纤维经颧神经交通支加入泪腺神经,支配泪腺分泌。
(2)额神经frontalnerve最粗,在上睑提肌前上方前行,在眶中部分为二支,较大的外侧支为眶上神经supraorbital nerve,经眶上切迹(孔)分布于额部皮肤;较小的内侧支为滑车上神经supratrochlear nerve分布于上睑、鼻背和额部皮肤。
(3)鼻睫状神经nasociliarynerve在上直肌和视神经之间前行,达于眶内侧壁,分出睫状节长根(感觉根)和2-3支睫状长神经,分布于眼球、眼睑、泪囊、鼻腔前部的粘膜和鼻下部的皮肤。
(六)交感神经纤维交感神经的节前纤维来自颈8和胸1节段脊髓,经颈交感干至颈上节,交换神经元后发出的节后纤维经颈内动脉丛,至睫状神经节(穿过),经睫状短神经入眼球,支配瞳孔开大肌和眼球内血管。另外交感神经纤维还支配睑板肌。
第七节 前庭蜗器
前庭蜗器vestibulocochlear包括感受头部位置的位觉器和感受声波刺激的听觉器两部分,所以又称位听器。尽管这两种感受器在机能上是互不相干的,但由于它们在结构位置上关系密切,所以合并于一节讲述。
听觉器包括外耳、中耳和内耳三部分,外耳、中耳是声波的传导装置,内耳的耳蜗是接受声波刺激的感受器的所在部位;位置觉感受器则存在于内耳的前庭和半规管中(图10-31)。
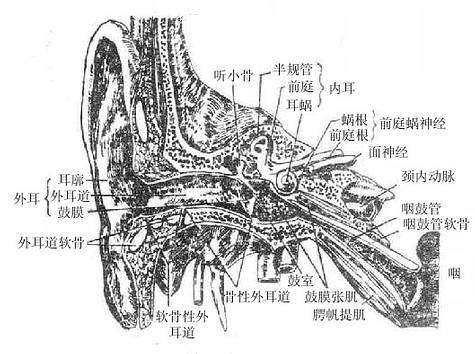
图10-31 外、中、内耳全貌
一、外耳externalear
外耳包括耳廓、外耳道和鼓膜等三部分,具有收集和传导声波的功能。
1.
(图10-32)
耳廓auricle以弹性软骨为支架,外面被覆皮肤而构成。皮下组织很少,但血管神经丰富。下方耳垂部分软骨,仅含结缔组织和脂肪。
耳廓凸面向后,凹面朝向前外。周缘卷曲叫做耳轮,耳轮的前内侧,有与之平行的隆起叫对耳轮,对耳轮的上端分叉,分叉间的凹陷部叫做三角窝,在耳轮与对耳轮之间狭窄而弯曲的凹沟叫做耳舟。对耳轮的前方有一深凹叫耳甲,被耳轮的起始部耳轮脚分为上部的耳甲艇和下部的耳甲腔。耳甲腔的前方有一突起,叫耳屏,从前方遮盖着外耳门。对耳轮的下端突起,与耳屏相对应,叫做对耳屏,二者之间隔以屏间切迹。对耳屏的下方为耳垂。
2.外耳道externalacoustic meatus
为自外耳门向内延伸至鼓膜的管道,成人长约2-2.5厘米,外侧1/3为软骨部与耳廓软骨相续;内侧2/3为骨性部。外耳道全角为一曲管,从外向内,软骨部先朝向前上,继而稍向后,骨性部的朝向前下,故作外耳检查时,将耳廓向后上方牵拉,即可使外耳道拉直。婴儿外耳道的发育尚未完全,短而狭窄,其鼓膜位置较水平,在检查时需将耳廓向后下方牵拉。
二、中耳
中耳middle ear 包括鼓室及其后方与之相通的乳突窦和乳突小房,以及向前下方与咽交通的咽鼓管等三部分。
1.鼓室tympaniccavity
位于颞骨岩部内,为内外方向扁的不规则的含气腔洞,内表面衬以粘膜,为咽粘膜经咽鼓管延续而来,向后移行为乳突窦粘膜。鼓室内有听小骨及附于其上的小肌肉、血管和神经等。
(一)鼓室各壁
上壁由颞骨岩部前上面的外侧份构成,叫做鼓室盖,与颅中窝仅以薄骨板相隔,故中耳炎可溃破此薄板侵入颅腔。
下壁紧邻颈静脉窝,叫颈静脉壁。
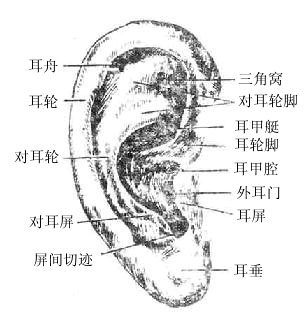
图10-32 耳廓
前壁为颈动脉管的后壁,叫做颈动脉壁,上部有肌咽鼓管,此管被一片不完整的隔分为两个半管,上方者叫鼓膜张肌半管,内藏鼓膜张肌。下方者叫咽鼓管半管,为咽鼓管外侧1/3的骨性壁。
后壁为乳突壁,上部有乳突窦口,通向乳突窦及乳窦小房。乳突窦口的内侧壁上有弓形的隆起,叫做外半规管凸;窦口的下缘处有锥状隆起,蹬骨肌藏于其内,并以细小的肌腱自锥状隆起的尖端穿出。在外半规管凸的下方和锥状隆起的上方有面神经由鼓室的内侧壁转至鼓室的后壁下行。在锥状隆起的后下方有鼓索(神经)自面神经管穿出,进入鼓室,再穿鼓室下壁的小裂隙出颅加入舌神经。
外侧壁的大部分是鼓膜(图10-33),鼓膜上方为骨性部,即鼓室上隐窝的外侧壁。鼓膜tympanicmembrane呈斜位,是外耳道和中耳的分界。其外侧面朝向前、下、外,与外耳道底约成45°-50°角,因而外耳道的前、下壁较长。婴儿鼓膜更为倾斜,几近于水平。鼓膜的周缘附于颞骨上,中心向内凹陷,是锤骨柄的附着处,叫做鼓膜脐。沿锤骨柄向上鼓膜向前、后各形成一条皱襞,叫做锤骨前襞和锤骨后襞,两襞上方的鼓膜略呈三角形,薄而松弛,叫做松弛部;而两襞下方的骨膜则坚实而紧张,称为紧张部。鼓膜脐的前下方有一三角形的反光区,叫做光锥。鼓膜是以纤维组织为基础,外面覆以皮肤(与外耳道皮肤相续),内面覆以鼓室粘膜而构成。
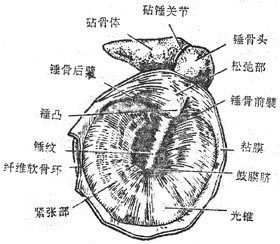
图10-33 鼓膜(右)
内侧壁又称迷路器,壁的中部隆凸,叫做岬,由耳蜗第一圈的隆起形成,岬的后上方有卵圆形的孔,叫做前庭窗(卵圆窗),通内耳的前庭,镫骨底借韧带连于该窗的周缘。岬的后下方有较小的圆孔,叫做蜗窗(圆窗),通耳蜗的基部,在活体有第二鼓膜将之封闭。前庭窗的后上方有弓形的隆起,叫面神经管凸,内有面神经走行,面神经管管壁甚薄,有时有小孔或不完整,故中耳炎时常可侵及面神经(图10-34)。
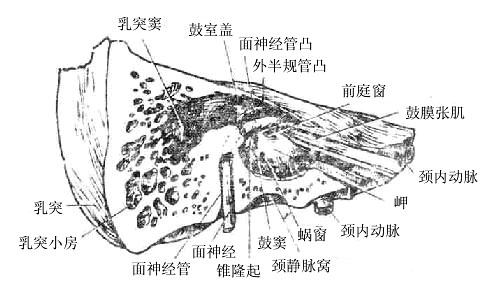
图10-34 鼓室内侧壁
(二)听小骨(图10-35)
听小骨共有三块,即锤骨、砧骨和蹬骨,三者以关节和韧带连接成链状的杠杆系统。当声波振动鼓膜时,经听小骨链的连串运动,使蹬骨底在前庭窗上摆动,将声波的振动传入内耳。
锤骨malleus呈锤子形,有一细长的柄和一个膨大的球形的头。柄的下端附着于鼓膜脐,柄的上端生有两个突起,分别突向前方和外侧。头向上突入于鼓室上隐窝,与砧骨头形成关节,并有韧带将之系于鼓室上壁。
砧骨incus有体和长、短二脚,体的凹面与锤骨头形成球窝状关节,长脚伸向下方,未端与蹬骨头形成关节。
镫骨stapes可分为头、二脚和底等部分,头与砧骨长脚形成关节,自头伸出的二脚连于椭圆形的底。底借韧带系于前庭窗的周缘。
(三)听小骨肌
鼓膜张肌tensortympani位于鼓膜张肌半管内,起于邻近的骨及软骨,以腱止于锤骨柄的上端,肌收缩时牵拉锤骨柄使鼓膜紧张,受三叉神经下颌神经的分支支配。蹬骨肌stapedius位于锥状隆起内,以细腱穿出隆起的尖端,止于蹬骨头,收缩时,将蹬骨牵向后外方,使蹬骨底与前庭窗周缘间的韧带紧张,受面神经的分支支配。听小骨肌的协同作用是减低声波的振动强度,以保护听觉感受器。
2.咽鼓管
咽鼓管auditorytube 由咽侧壁向后外通向鼓室,长约4厘米,可分为内侧的软骨部和外侧的骨部(即颞骨岩部的咽鼓管半管)。骨部的外侧端开口于鼓室的前壁,软骨部的侧端开口于鼻咽部的侧壁,约与下鼻甲的后端平齐,叫做咽鼓管咽口。当吞噬时,咽鼓管咽口张开,使空气经咽鼓管至鼓室,以维持鼓膜内、外的大气压的均衡,便于鼓膜接受声波冲击而颤动。小儿咽鼓管短且走向平,腔径较大,故咽部感染常经咽鼓管向鼓室蔓延。
3.乳突窦和乳突小房
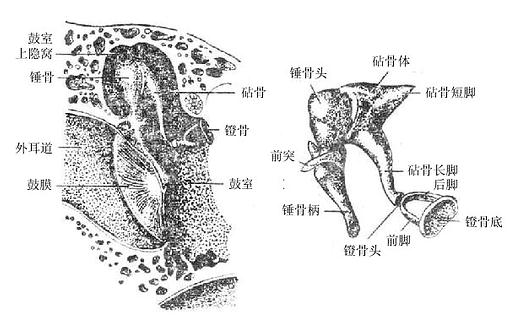
图10-35 听小骨
乳突窦mastoidantrum 和乳突小房mastoidcells是鼓室向后方伸延于乳突内的含气腔洞。乳突窦向前经乳窦口通鼓室,向后则与乳窦小房相连。这些腔洞以均衬以粘膜,该粘膜与鼓室粘膜、咽鼓管粘膜和咽粘膜相延续,故中耳炎时常向后发展为乳突窦炎。
三、内耳
内耳internal ear 位于颞骨岩部,居于中耳和内耳道底之间。包括由骨密质构成的一系列复杂的曲管,称骨迷路,及其内部的形态与骨迷路基本一致的膜性曲管,叫做膜迷路两部分构成。膜迷路内充以淋巴液,叫做内淋巴,膜迷路与骨迷路之间的间隙内也有淋巴液,叫做外淋巴。内、外淋巴液互不交通(图10-36)。
1.骨迷路
骨迷路bonylabyrinth 在颞骨岩部内,沿岩部长轴从前内向后外依次排列着耳蜗。前庭和骨性半规管等三部分(图10-37)。
(一)耳蜗cochlea形似蜗牛壳,蜗底对向内耳道,蜗顶朝向前外方,由蜗螺旋管蟠绕蜗轴两圆半而构成。蜗轴呈圆锥形,骨质较疏松,蜗螺管则由骨密质构成,两者之间质地有明显不同。由蜗轴发出骨性螺旋板,突入于蜗螺旋管内,但板的游离缘并未达到蜗螺旋管的对侧壁,空缺处由膜迷路的膜性蜗管填补,从而将蜗螺管分为两半,上半称前庭阶,下半叫做鼓阶。故耳蜗内实际由蜗管、前庭阶和鼓阶等三条并列的管道系统构成。膜性蜗管的顶端为盲端,与蜗螺旋管顶之间留有蜗孔,前庭阶和鼓室阶内的外淋巴液可经蜗孔互相交通。前庭阶起自前庭,与中耳间隔以前庭窗;鼓阶则以蜗窗的第二鼓膜与中耳鼓室相隔(图10-38)。
(二)前庭vestibule为位于骨迷路中部的近于椭圆形的空腔,其前部连通耳蜗,后部有5个小孔,与3个骨半规管相通。前庭的外侧壁即鼓室内侧壁,有前庭窗为蹬骨底及韧带所封闭;前庭的内侧壁即内耳道底,前庭神经自膜迷路起始后经此入颅后窝。
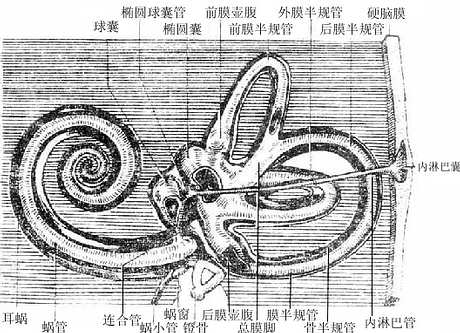
图10-36 内耳模式图
(三)骨半规管bony semiciroularcanals 为3个C字形的弯曲骨管,三者在三维方向互相垂直。其中外半规管位置与水平面一致,又称水平半规管,前半规管与颞骨岩部的长轴垂直,后半观管与岩部的长轴平行。由于两侧颞骨岩部的长轴延长线以直角相交,所以两侧水平半规管处于同一水平面上,而一侧的前半规管则与另一侧的后半规管相平行。每个半规管有2个脚与前庭后部相通,一个叫单脚,一个较膨大,叫壶腹脚。但前半规管与后半规管的单脚合成一个总脚,开口于前庭,所以3个半规管仅有5个口与前庭相通。
2.膜迷路
膜迷路membranonslabyrinth 是骨迷路内封闭的膜性管和囊,其管径小于骨迷路,可分为位于耳蜗内的蜗管,位于前庭内的球囊和椭圆囊,以及位于骨半规管内的膜半规管等三部。
(一)蜗管cochlearduct位于耳蜗内,其口径仅及耳蜗的1/8,紧靠耳蜗的外侧壁(以蜗轴为中心),填补了骨性螺旋板与耳蜗外侧之间的空隙,随螺旋板蟠绕约两圈半,顶端为盲端,底部后端借连合管通球囊。蜗管从底部向顶部逐渐变细,内含内淋巴。截面呈三角形,上壁为前庭壁(前庭膜),对向前庭阶;外侧壁紧贴蜗管外侧壁的骨膜,较厚含有丰富的血管;下壁由骨性螺旋板的外侧部和蜗管鼓壁(膜性螺旋板或基底膜)构成,其上有螺旋器spiralorgan (Corti氏器),是听觉的感受器。螺旋器的主体是毛细胞,另外还有支持细胞和盖膜。毛细胞排列于基底膜上,其顶面有听毛,上方有盖膜,当声波经外耳、中耳传入时,经前庭窗引起耳蜗的外淋巴波动,继而基底膜振动、内淋巴波动,刺激毛细胞与盖膜接触而感音。基底膜内的纤维长短不一,蜗底(近蜗窗处)最短,向蜗顶逐渐加长,有如琴弦,与毛细胞感受音频的高低相关。
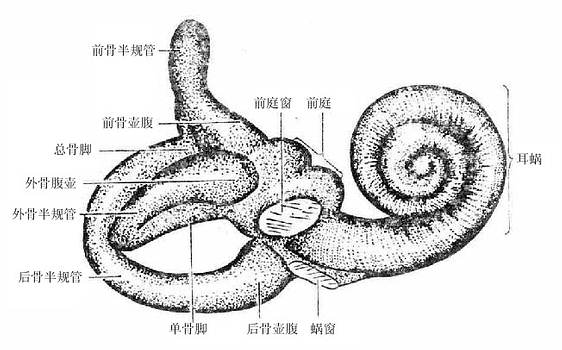
图10-37 骨迷路
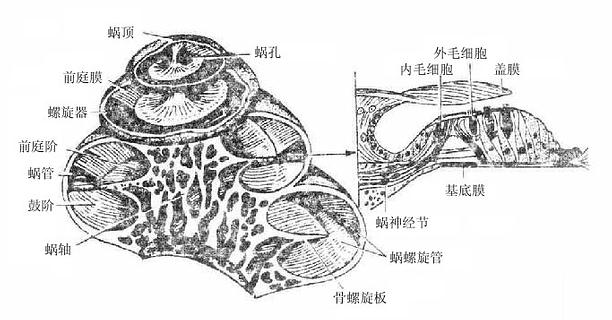
图10-38 耳蜗和Corti氏器
声波的传导途径有空气传导和骨传导两种途径。空气传导的途径是经外耳道振动鼓膜,经听小骨链将之传至前庭窗,引起耳蜗外淋巴波动,经前庭壁引起内淋巴波动,并经鼓阶引起螺旋器基底膜振动,刺激毛细胞,转化为神经冲动,经蜗神经传入脑干,再经一定的传导径路传入大脑皮质听觉感受区,产生听觉,骨传导主要是指音波冲击颅骨,经颅骨传至耳蜗,使耳蜗外淋巴液产生波动,刺激螺旋器的毛细胞而感受。但骨传导的效能比空气传导要小得多。
临床上将鼓膜、听小骨等损坏而导致的听力下降叫传导性耳聋,交螺旋器和蜗神经损伤导致的听力障碍叫神经性耳聋。传导性耳聋时,可经骨传导听到声音,而神经性耳聋则可完全丧失对音波的感受。
(二)球囊的椭圆囊saccule andutricle 位于前庭内,球囊位于前下方,借连合管与蜗管相通;椭圆囊居于后上方,其后壁有5个开口,与膜性半规管相连。两囊之间有椭圆球囊管相连,由此管发出内淋巴管,经前庭内侧壁至颞骨岩部后面,内耳门的后外侧,扩大为内淋巴囊,内淋巴经此囊渗出到周围血管丛。球囊的前壁有球囊斑,椭圆囊的底有椭圆囊斑,两斑生有毛细胞,能感受直线加速或减速运动的刺激;椭圆囊斑近于水平位,头部前腑后抑时则刺激该斑的毛细胞;球囊斑近于矢状位,头侧倾斜时则可刺激囊斑的毛细胞。
(三)膜半规管semicrcular ducts与骨半规管形态一致,但管径较小。在壶腹处管壁隆起形成壶腹嵴,嵴与壶腹的长轴相垂直,是位置觉感受器,嵴上的毛细胞能感受旋转运动开始和终止时的刺激。
3.内耳道
内耳道为岩部的骨管,以内耳门开口于颅后窝,外侧为内耳道底。底上有许多小孔,有前庭蜗神经、面神经及迷路动脉(又称内听动脉,为两侧椎动脉合成的基底动脉的分支)等通过(图10-39)

图10-39 内耳道底
4.前庭蜗神经vestibulocochlearnerve
是第8对脑神经,可分为前庭神经和蜗神经两部分。前庭神经传递位置觉的冲动,它的双极细胞体位于内耳道底的前庭神经节,细胞的周围突穿过内耳道底的小孔,分布于球囊斑、椭圆囊斑和壶腹嵴的毛细胞,其中枢突组成前庭神经,经内耳门入颅。蜗神经传递声波刺激,双极细胞体位于蜗轴内,形成蜗神经节,细胞的周围突分布于螺旋器的毛细胞,中枢突集中成蜗神经穿过内耳道底,经内耳门入颅。
5.内耳的血管和淋巴
内耳的动脉来自基底动脉的迷路动脉,在内耳道底分为前庭支和耳蜗支,分布于位置觉和听觉感受器。来自耳蜗和前庭的静脉汇成迷路静脉,出内耳门汇入附近的硬脑膜静脉窦(岩上、下窦,横窦)。
内耳迷路的内淋巴,由蜗管外侧壁(血管纹)分泌产生,经内淋巴管、内淋巴囊渗出至周围的血管丛;外淋巴则经小管与蛛网膜下腔直接相通。
第十一章 脊柱区
脊柱区vertebralregion包括脊柱及其周围的软组织,自上而下可分为项部、背部、腰部和骶尾部。项部上方以上项线与颅顶分界,两侧以斜方肌前缘与颈部分界。前线部和腰部以腋后线及其向下的延长线与身体腹面的胸部、腹部分界,腰部的上界为第12肋,下界为髂嵴。骶尾部以髂后上棘与尾骨尖的连线与臀部分界。尾骨下端为脊柱区的终末部。
第一节 肌肉及项背部的三角
脊柱区皮肤和浅、深筋膜的特点以及背浅部的肌肉,已述于第五章。本章主要介绍脊柱区深层的解剖。
脊柱区的肌肉由浅入深可分为四层:第一层为斜方肌和背阔肌;第二层在项部有夹肌和肩胛提肌,在背部有菱形肌和上、下后锯肌;第三层为竖脊肌和横突棘肌;第四层包括项部的椎枕肌群和腰背部深层的一些小肌。
一、夹肌
夹肌(图11-3)起自项韧带下部和上位胸椎棘突,肌纤维斜向外上方,分为二部:头夹肌(spleniuscapitis)在胸锁乳突肌上端的深面,止于乳突下部和上项线的外侧部;颈夹肌(spleniuscervicis)在头夹肌的外侧和下方,止于上位三个椎的横突。一侧夹肌收缩使头转向同侧,双侧收缩使头颈后仰。二肌均由第2-5颈神经后支的外侧支支配。
二、上、下后锯肌
上后锯肌serratusposterior superior位于菱形肌深面,起于项韧带下部、第6、7颈椎和第1、2胸椎棘突,肌纤维斜向外下方,止于第2-5肋骨肋角的外侧面,作用为上提肋骨以助吸气。下后锯肌serratasposterior inferior位于背阔肌中部的深面,借腱膜起自下位两个胸椎棘突及上位两个腰椎棘突,肌纤维斜向外上方,止于下4肋骨肋角外面,作用是下拉肋骨向后,并固定肋骨,协助膈的吸气运动。以上二肌均受肋间神经支配。
三、腰上三角和腰下三角
腰上三角superiorlumbar triangle(图11-1)由下后锯肌、腹内斜肌与竖脊肌所围成。如果下后锯肌与腹内斜肌在第12肋的附着点不相互衔接,则第12肋亦参与构成一边。三角的底为腹横肌腱膜,顶为背阔肌所复盖。肋下神经、髂腹下神经和髂腹股沟神经在腹横肌的浅面经过,故经腰部切口进行肾切除时,需注意这些神经,以免损伤。腰上三角为腹的后壁的薄弱点之一,腹膜后脓肿可自此三角穿破,腹腔内容物有时也可从此处突出,形成腰疝。
腰下三角inferiorlumbar triangle(图11-2)由背阔肌、腹外斜肌与髂嵴围成。三角的底为腹内斜肌,表面无肌层复盖,为腹后壁的一个薄弱区。腹膜后脓肿可从此处穿破,但形成疝的机会较少。
四、竖脊肌
竖脊肌(erector spinae)(图11-3)为脊柱后方的长肌,下起骶骨背面,上达枕骨后方,填于棘突与肋角之间的沟内。它以总腱起自骶骨背面、腰椎棘突、髂嵴后部和胸腰筋膜,向上分为三部:外侧为髂肋肌iliocostalis,止于肋角;中间为最长肌longissimus,止于横突及其附近肋骨;内侧为棘肌spinalis,止于棘突。各肌还有一系列副起点发出的小肌束参与:髂肋肌的副加小肌束起于髂嵴、肋角和颈椎横突;最长肌的小肌束起于骶骨、肋角和全部横突;棘肌的小肌束起于胸椎和颈椎的棘突。竖脊肌两侧同时收缩可使脊柱后伸,是维持人体直立姿势的重要结构,故又名竖躯干肌。一侧竖脊肌收缩,可使躯干向同侧侧屈。竖脊肌受全部脊神经后支支配。
图11-1 腰上三角
图11-2 腰下三角
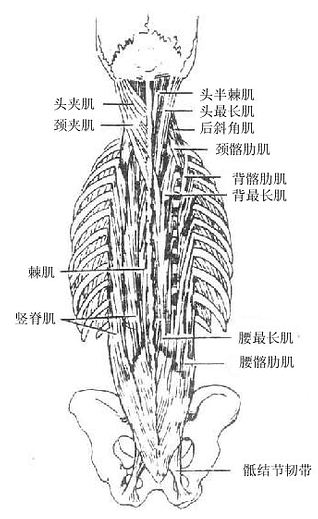
图11-3 背深层肌
五、横突棘肌
横突棘肌transversospinales由多个斜肌束组成,排列于由骶骨至枕骨的整个脊柱的背面,为竖脊肌所掩盖。肌束起自下位椎骨的横突,斜向内上方,跨越1-6个椎骨不等,止于棘突。由浅而深可分为三层:浅层为半棘肌semispinalls,肌纤维较长而直,斜跨4-6个椎骨,位于背部和项部,其中头半棘肌向上附着于枕骨上项线以下的骨面;中层为多裂肌multifidi,肌纤维短而略斜,斜跨2-4个椎骨,深层为回旋肌rotatores,肌纤维最短,只斜跨一个椎骨。两侧横突棘肌收缩,可使躯干后伸,单侧收缩可使躯干向同侧侧屈并转向对侧。横突棘肌受全部脊神经后支支配。
六、椎枕肌群和枕下三角
椎枕肌群(图11-4)位于枕骨的下方,寰、枢椎的后方,头半棘肌的深面,作用于寰枕及寰枢关节,包括头后大、小直肌和头上、下斜肌4肌。头后大直肌rectuscapitis posterior major呈三角形,起自枢椎棘突,止于下项线的外侧部。头后小直肌rectuscapitis posterior minor 亦呈三角形,较小,居内侧,起自寰椎后结节,止于下项线内侧部。两肌作用相同,一侧收缩头转向对侧,两肌收缩使头后仰。头上斜肌obliquuscapitis superior起自寰椎横突,斜向内上方,止于枕骨下项线上方的骨面,一侧收缩使头转向对侧并向同侧侧屈,两侧收缩使头后仰。头下斜肌obliquuscapitis inferior起自枢椎棘突,斜向外上方,止于寰椎横突。一侧收缩使头转向同侧并屈,两侧收缩使头后仰。椎枕肌受枕下神经(第1颈神经后支)支配。
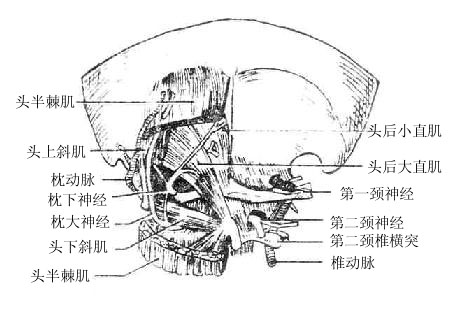
图11-4 枕下三角
由椎枕肌群围成的三角区,称枕下三角suboccipitaltriangle 。头后大、小直肌构成其内侧界,头上、下斜肌分别构成其外上和外下界。三角的深处有寰椎后弓,关有椎动脉、第一颈神经和小静脉行于脂肪和纤维组织中。
七、深层短肌
在腰背部深层有一些短小的肌,它们位于邻位椎骨之间。在相邻的棘突之间有棘突间肌interspinales,成对,以颈部最明显。在相邻的横突之间有横突间肌intertransversarii,颈部和腰部比较发达。此外,在横突和肋骨之间有肋提肌,仅位于背部,上8对较短为肋短提肌,下4对较长,跨过一肋,为肋长提肌,其作用为上提肋骨以助吸气。均受脊神经后支支配。
第二节 脊柱区的神经和血管
一、脊神经后支
脊柱区的神经支配来自31对脊神经的后支。各脊神经后支均较前支细小,出椎间孔后,在相邻横突之间再分为内、外侧支,支配该区的皮肤和肌肉。多数脊神经后支在分布上呈较明显的节段性。需要一提的是:
第1颈神经的后支又称为枕下神经suboccipitalnerve,由寰椎后弓上穿出,分支支配椎枕肌和头半棘肌。
第2颈神经后支的内侧支又称为枕大神经greateroccipital nerve,较精,行程中跨越枕下三角,在枕外隆凸稍外侧穿过斜方肌起点和深筋膜,与枕动脉伴行,分布于枕部皮肤。
第1-3腰神经后支的外侧支除支配竖脊肌外,其皮支在竖脊肌外缘穿背阔肌腱膜,向下跨越髂嵴后部达臀上部皮下,又称为臀上皮神经。
上四对骶神经后支出骶后孔,第5骶神经神经后支出骶管裂孔。其中上三对骶神经外侧支构成臀中皮神经,分布于臀中部皮肤。
各脊神经后支的行程与椎间关节关系密切,且皆行于背部深肌的肌纤维或腱纤维之间。临床上常见因横突突或关节突肥大,背部深肌劳损、撕裂、肌纤维、腱纤维或韧带的肿胀出血等原因使后支受压,张力增加,导致腰背痛。
二、脊柱区的血管
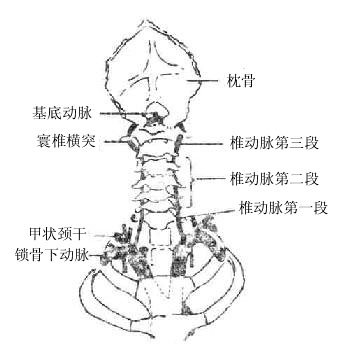
图11-5 椎动脉行程及分段示意图
项部深层的动脉有枕动脉、颈深动脉、颈横动脉和椎动脉等。枕动脉为颈外动脉的分支,在项部行于夹肌深面,于上项线外侧穿斜方肌止点,伴枕大神经分布于枕部。颈深动脉为锁骨下动脉肋颈干的分支,在项部于头半棘肌深面上行,与枕动脉的降支吻合。颈横动脉是甲状颈干的分支之一,在斜方肌的深面分为升、降二支,营养项、背部的一些肌肉。椎动脉为锁骨下动脉的分支(图11-5),其全程可分为四段:第一段由起始部至穿第6颈椎横突孔以前,见于颈部;第二段穿经第6至第2颈椎横突孔,有椎静脉丛伴行并包绕,其内侧邻颈椎椎体,后方有颈神经根跨过。老年人此段常出现迂曲,可因椎骨骨质增生而受压,影响基底动脉的供血量;第三段位于枕下三角内,此段椎动脉自穿出枢椎横突孔起始,继穿寰椎横突孔,行经寰椎后弓上方,转向内侧,至穿寰枕后膜入颅而终;第四段行于颅内。椎动脉在入颅腔之前发出肌支至项、颈部肌肉。
肋间动脉和腰动脉的后支供应腰背部诸肌和皮肤。
静脉基本上与相应动脉伴行。
第三节 椎管及其内容物
脊柱的组成、连接和整体观已述于上册。为了解剖操作时剖取脊髓方便,在此仅对脊髓及其被膜作一扼要介绍。
椎管由24个游离椎骨的椎孔和骶骨的骶管构成,上接枕骨大孔,通向颅腔;下达骶管裂孔。内容脊髓、脊神经根以及脊髓周围的血管和被膜。
一、脊髓与脊神经根
脊髓为中枢神经的低级部分,为一前后稍扁的圆柱体。上端在枕骨大孔处与脑干的延髓连续,下端在成人平对第1腰椎体下缘,形成脊髓圆锥。从圆锥的尖端向下延伸,形成一条纤维组织的细丝,叫终丝。终丝在第2骶椎处穿过硬脊膜囊,继续向下终止在尾骨背面的骨膜。
脊髓各段的直径并不均匀。全长有两个膨大:颈膨大和腰膨大,支配上肢和下肢的神经在这两个膨大处出入。脊髓表面有脊神经根的根丝附着。前外侧沟有前根根丝,为运动纤维;后外侧沟有后根根丝,为感觉纤维。前、后根在椎间孔处会合成脊神经出椎管,后根上有一膨大为脊神经节。腰骶部脊神经根在椎管内先向下行,围绕终丝构成马尾,然后再从相应椎骨下方的椎间孔或骶孔出椎管。
二、脊髓的被膜
脊髓的表面有三层被膜(图11-6),对脊髓起着营养、支持和保护作用。最外面一层为硬脊膜,向上附着于枕骨大孔边缘,与颅部硬脑膜相续,向下达第2骶椎,形成硬膜囊。再向尾侧硬膜包绕终丝表面,向下附着于尾骨背面。硬脊膜与椎骨骨膜之间的间隙为硬膜外腔,其中充满富于脂肪的疏松结缔组织,椎内静脉丛位于此腔内。腔内常为负压。
中层为蛛网膜,紧贴于硬脊膜的深面,由结缔组织构成,菲薄透明,无血管,向上直接延续为脑的蛛网膜,向下达第2骶椎平面。蛛网膜与其外面的硬脊膜之间有一潜在的腔隙,为硬膜下腔,内有少量液体。蛛网膜与其深面的软脊膜之间的腔隙叫做蛛网膜下腔。该腔向上经枕骨大孔与脑部的蛛网膜下腔相通,向下达第2骶椎高度。腔内充以脑脊液,脊髓和脊神经根皆浸于脑脊液中。由于脊髓的末端仅达第1腰椎高度,故第1腰椎至第2骶椎之间的蛛网膜下腔相对扩大,称为终池。终池内只有腰骶部脊神经根构成的马列尾和终丝。临床常在此进行腰椎穿刺。
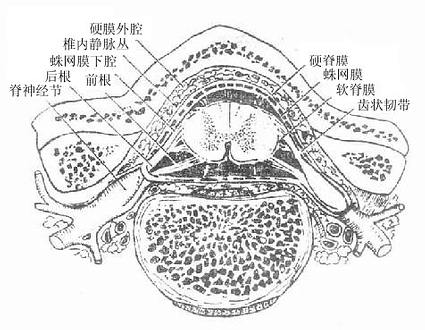
图11-6 椎管及其内容物横断面(模式图)
软膜紧贴于脊髓的表面,为一层富于血管的结缔组织膜,故又称血管膜。在脊神经前、后根之间,软脊膜形成齿状韧带,其尖端附着于蛛网膜及硬脊膜,起固定脊髓的作用。脊髓的血管行于软膜内,并随软膜进入脊髓的沟裂中。
三、椎静脉丛
椎静脉丛(图11-7)可分为椎外和椎内静脉丛。椎外静脉丛位于椎管之外,前组在椎体的前方,后组在椎骨的后方。椎外静脉丛收集椎体和邻近肌的静脉,注入颈深静脉丛、肋间静脉、腰静脉和骶外侧静脉。这些静脉及交通支多无静脉瓣,可容许血液返流。椎内静脉丛位于椎管内,分布于椎骨骨膜与硬脊膜之间。前组在椎体后方和后纵韧带的两侧,大致为两条纵行的静脉丛,收集来自椎体的静脉;后组位于椎弓和黄韧带的深面。两侧之间有吻合支相连。椎内静脉丛收集脊髓、椎骨和韧带的静脉血,向上与颅内的枕窦、乙状窦、基底丛等有吻合,并与椎外静脉丛有广泛的交通。由椎静脉丛不仅沟通上、下腔静脉系,而且与颅内有直接交通,某些盆腔、腹腔或胸腔的感染、肿瘤或寄生虫卵等,可不经肺循环而直接通过椎静脉丛侵入颅内。当咳嗽或呕吐时,腹内压突然增高,迫使下腔静脉不能如常受纳腹腔和盆腔的静脉血流,在些瞬间血流可经骶外侧静脉、腰静脉和肋间静脉返流,再经椎内静脉丛而注入上腔静脉。由于椎内静脉丛位于椎管内,环境恒定,因而不受腹压变化的影响。
脊柱区的解剖步骤与方法
1.将上肢解剖时已显露和切断的背部浅层肌整复原位,复习斜方肌、背阔肌、菱形肌的形态、起止和作用。在背阔肌前缘下部、腹外斜肌与髂嵴之间清理腰下三角,观察其组成。
图11-7 椎骨矢切示椎静脉丛
2.观察上、下后锯肌的起止。上后锯肌很薄,位于菱形肌深面;下后锯肌位于背阔肌深面、产前者略厚。在竖脊肌外缘与第12肋的夹角内清理腰上三角,观察其边界,注意下后锯肌是否参与其组成。然后沿脊柱棘突两旁纵行将二肌切断,翻向外侧。
3.清理项部斜方肌深面的头、颈夹肌和头半棘肌(后者止于枕骨上项线,位于头夹肌的深面)。在枕外隆凸旁开二指处,于头半棘肌表面解剖出枕动脉及枕大神经。
4.清理枕下三角。沿棘突两侧纵行切断头夹肌,向外翻开,再切断头半棘肌的上项线附着处,翻向下外,暴露并清理组成枕下三角各界的肌肉。由于枕下三角内结缔组织纤维坚韧,结成块状,神经血管穿行其中,清理时可先在三角内寻找枕下神经至椎枕肌的分支,逆行分离至其主干,并试在其深面在寰椎后弓上缘清理横行的椎动脉和枕大神经,然后清除结缔组织。
5.分离并观察腰背筋膜及竖脊肌。纵行切开腰背筋膜后层。观察腰背筋膜的附着。在腰部于竖脊肌的外缘,用刀柄插入竖脊肌的深面,将该肌外缘推向内侧,观察腰背筋膜前、后两层的会合情况。暴露竖脊肌全长,将竖脊肌分离为外侧的髂肋肌、中间的最长肌和内侧的棘肌三部,观察其起止概况。
6.切除椎板,观察硬膜外腔。从项部向下至骶部逐步清除附着在棘突上的肌肉,并向外侧翻起,暴露脊柱的后面,然后在棘突旁2厘米处用钢锯上下方向锯拉,将椎板锯断。用咬骨钳将骶管后壁除去,再于第2颈椎、第5颈椎下缘分别横断韧带,移去椎管后壁,即暴露硬膜外腔。腔中充满脂肪性疏松结缔组织、椎内静脉丛等。静脉丛可能因未注射颜色不看出。清除椎管内硬膜外腔中的疏松结缔组织,观察硬脊膜。在第2骶椎水平以下它构成一个细的纤维索,包绕在终丝的周围。
7.解剖和观察脊髓的被膜。沿硬脊膜后方正中线纵行剖开硬脊膜,并向两侧翻起,即可看到薄而透明的蛛网膜。在活体上该膜贴近硬脊膜,两者之间只有潜在的硬膜下腔,但在尸体由于脑脊液已消失,因而它不与硬脊膜紧贴,而与深面的软脊膜贴近。再纵行切开蛛网膜,观察软脊膜。软脊膜与脊髓愈合在一起,故不能将它们分开。软脊膜与蛛网膜之间的腔隙称蛛网膜下腔,此腔向上与颅内的同名腔相通,向下扩大形成终池。池的下端终止于第2骶椎水平。在脊神经前、后根之间,可见软膜向外方突起顶着蛛网膜,形成尖端附着于硬脊膜的齿状韧带。
8.观察脊髓的外形。注意颈、腰膨大和脊髓圆锥的位置。观察脊神经前根、后根和脊神经节。观察第2腰椎水平以下的终丝及其周围由脊神经根构成的马尾。
9.摘取脊髓。逐一从椎间孔处将全部脊神经剪断,将脊髓连同其被膜从椎管内取出、保存,留待学习《神经解剖学》时使用。
