一、视神经炎(optic neuritis)
视神经炎是指视神经任何部位发炎的总称,临床上根据发病的部位不同,视神经炎分为球内和球后两种,前者指视盘炎(pappilitis),后者系球后视神经炎(retrobulbar neuritis)。
一、病因
(一)局部病灶感染
1.眼内炎症:常见于视网膜脉络膜炎、葡萄膜炎和交感性眼炎,均可向视盘蔓延,引起球内视神经炎。
2.眶骨膜炎可直接蔓延引起球后视神经炎。
3.邻近组织炎症:如鼻窦炎可引起视神经炎。
4.病灶感染:如扁桃腺炎和龋齿等也可以引起。
(二)全身传染性疾病:常见于病毒感染,如流行性感冒、带状疱疹、麻疹和腮腺炎等,亦可见于细菌感染,如肺炎、脑炎、脑膜炎和结核等。
(三)代谢障碍和中毒:前者如糖尿病、恶性贫血、维生素B1或B12缺乏;后者如烟、酒、甲醇、铅、砷、奎宁和许多药物等。
(四)脱髓鞘病(demyelinating diseases)
1.散在性硬化症(multiplesclerosis):本病又名多发性硬化症,我国少见,多发生在20~40岁成年人,常侵犯视神经,视交叉等中枢神经系统,在脑和脊髓中呈广泛散在性神经髓鞘崩解,轴突破坏,最后由视经胶质填充,形成硬化性瘢痕。临床表现为反复发作的球后视神经炎症状。
2.周围轴性弥漫性脑炎(diffusesclerosis):本病又叫Schilder病,多见于小儿患者,病变局限于白质。临床症状依损害部位不同而异,如枕叶受累可出现大脑皮质盲,视路受损可出现视野缺损,视神经被波及时出现视神经炎。
3.视神经脊髓炎(neuromyelitisoptica):本病又名Devic病,病变仅局限于视神经和脊髓,两者可以同时发病,也可一先一后发病,可为急性或慢性,如视神经炎,多为双侧性,有视神经炎症状,如脊髓炎,可出现双下肢运动和感觉障碍,并逐渐上升,导致排尿障碍,四肢麻痹和呼吸困难,甚至死亡。
二、症状
(一)视力减退:为本病特有症状之一,多为单眼、亦有双眼者。视力开始急剧下降,一般迅速而严重,可在数小时或数日内成为全盲,但视网膜电流图正常。如为视神经乳头炎,可在眼底出现变性之前,视力就明显减退,如为球后视神经炎,可在视力减退前,眼球转动和受压时有球后疼痛感,一般如及时治疗,多可恢复一定视力,甚至完全恢复正常,否则可导致视神经萎缩。发性视神经萎缩。
(二)视野改变:为本病重要体征之一,多数病人有中央暗点或傍中央暗点,生理盲点不扩大,周边视野呈向心性缩小或楔形缺损,一般用红色视标或小白色视标易于查出,严重者中央视野可以全部丧失。
(三)瞳孔改变:瞳孔对光反应与视力减退程度一般是一致的。视力完全丧失,瞳孔直接对光反应缺如;视力严重减退,瞳孔直接对光反应减弱,持续光照病眼瞳孔,开始缩小,续而自动扩大,或在自然光线下,遮盖健眼,病眼瞳孔开大,遮盖病眼,健眼瞳孔不变,叫Gunn氏现象。
(四)眼底检查:视盘发炎时,视盘呈现充血水肿,边缘不清,静脉中度充盈,生理凹陷消失,高起一般不超过2屈光度,水肿局限于视盘本身,也可波及邻近视网膜成为视神经视网膜炎(neuro-retinitis),视盘内可有出血和渗出物,玻璃体轻度混浊,如治疗不及时,可发生继发性视神经萎缩,球后视神经炎初期眼底正常。
三、治疗
(一)病因治疗:应尽力找出病因,除去病灶。对原因不明者,应去除一切可疑病灶。
(二)皮质激素治疗:急性病人,由于视神经纤维发炎肿胀,若时间过长或炎性反应过于剧烈,都可使视神经纤维发生变性和坏死。因此,早期控制炎性反应,避免视神经纤维受累极为重要。可口服强的松、强的松龙和地塞米松;严重者可静脉滴注促肾上腺皮质激素(A.C.T.H.)。
(三)血管扩张剂:球后注射妥拉苏林或口服妥拉苏林、烟酸等。
(四)支持疗法:维生素B1100mg和维生素B12100ug肌肉注射,每日一次,还可用三磷酸腺苷(A.T.P)20mg肌注每日一次.
(五)抗感染治疗:如有感染情况,可使用抗生素。
(六)中药消遥散加减方:归身、焦白术、柴胡、丹皮、茯苓、甘草、焦山栀、白芍、白菊、枸杞子。
(七)新针疗法:主穴:健明、球后、睛明。配穴:医明、风池、足三里。用强刺激手法,病情好转,改用弱刺激手法。
二、视盘水肿(papilloedema)
视盘水肿不是一个独立的疾病,是某些全身性、颅内和眼部疾病所表现的一种眼部症状,其中以颅内压力增高所致者为最常见。
一、病因
(一)颅内压增高:约占临床上所见的视盘水肿80%以上,如脑瘤、脑脓肿、脑积水、脑水肿、蛛网膜炎、脑膜炎、慢性硬脑膜下血肿、海绵窦血栓和窄颅症等。
(二)眼部疾病:凡使眶内静脉回流受阻的病变均可发生视盘水肿,如眶内肿瘤,脓肿等,亦可见于角膜瘘或眼内压突然降低后。
(三)全身性疾病:多见于急进型高血压、慢性肾炎、妊娠中毒症、恶性贫血和白血病等。
二、发病机制
可归纳为机械性与非机械性两种观点。机械性论者认为,视盘水肿是由于颅内压增高时,压力可传导至视神经周围的蛛网膜下腔,使脑脊液弥散至视神经,这时组织压力随之增高,使视神节 细胞至视神经、视交叉、视束及外则膝状体的轴浆流受阻,在筛板平面出现停滞,视盘处的神经纤维产生轴浆储聚及肿胀,肿胀的轴突压迫筛板前区小血管,导致静脉淤滞扩张,微动脉瘤形成,视盘及其附近出血,视网膜中央静脉受挤压可使静脉充血,视神经-血液屏障崩溃,视盘处有大量细胞外液蓄积。非机械性论者则认为视盘水肿是在毒性炎性反应的基础上发生。
三、症状
(一)视力改变:早期视力正常,但有一过性黑朦,此乃是由于头体位改变(如突然站起、转头等),视盘部位的血管压力增加,导致视网膜迅速贫血之故。进入末期,视力减退,最后可以完全失明。
(二)视野改变:早期有生理盲点扩大。末期视野向心性缩小,甚至形成管状视野。
(三)复视:是视盘水肿病人常出现症状,多因基底动脉的一个横枝压迫外展神经引起外直肌麻痹所致。
(四)眼底所见:常为双侧性:根据视盘水肿的形成不同。可分为下列各期。
1.初发期:视盘充血,边界模糊,以上、下界为著,生理凹陷消失,筛板小点不见,向前稍隆起,高起不超过2屈光度,轻压眼球,静脉管腔变细,搏动减弱或消失。用立体眼底彩色照像或立体眼底镜检查可发现早期视神经纤维肿胀。荧光眼底血管造影可见视盘毛细血管增多,静脉回流缓慢等都有助于早期诊断。
2.进行期:此期视盘边缘不清,生理凹陷消失,高起3-4屈光度,视盘周围的视网膜呈灰色,毛细血管扩张,静脉怒张弯曲,搏动消失,静脉呈断续现象,还可见有出血和渗出物,约15%的病人,黄斑部再现扇形星芒状白色渗出。
3.恶性期:本期视盘水肿呈蘑菇状隆起,可高达5屈光度以上,并有较多的出血和渗出物,彼此互相融合成堆,分散较广,这是视盘水肿最严重阶段。
4.末期:又称慢性萎缩期视盘水肿。这是视乳头水肿晚期表现,视盘隆起度逐渐减低或消失,颜色苍白,边缘不清,生理凹陷消失,筛板小点不见,动脉变细,静脉恢复正常或稍细,由于神经纤维退变神经胶质增生,在血管周围可有白鞘。
四、鉴别诊断
见表13-1。
表13-1 视盘水肿的鉴别诊断
| 鉴别 | 病种 | 视盘水肿 | 视神经炎 | 缺血性视盘病变 | 假性视神经炎 |
| 病因 | 颅、眶占位病变,高血压视网膜病变等 | 炎症 | 视神经前段小血管循环障碍 | 屈光不正(远视) | |
| 眼别 | 多为双侧 | 常为单侧 | 常为双侧 | 正常 | |
| 视力 | 正常(早期) | 明显减退 | 骤然减退 | 正常 | |
| 视野 | 盲点扩大 | 中心暗点 | 扇形缺损 | 正常 | |
| 视乳头隆 | 明显、>3D | 轻、<3D | 轻微 | 无 | |
| 起度(D) | |||||
| 视网膜静脉扩张 | 明显 | 轻 | 无 | 无 | |
| 出血 | 广泛 | 轻度 | 少数 | 无 |
五、治疗
1.病因治疗,视盘水肿只是一种征象、应积极找出原发病进行治疗。积颅、眶占位病变应及时处理等。
2.对症治疗,如病因一时未详,但颅、眶内压增高时,可用高渗脱水剂(如甘露醇)治疗。如颅内疾病暂未能解决,为了挽救视力,可考虑行侧脑室持续引流减压,以免导致视神经萎缩而失明。
三、缺血性视盘病变(ischemic neuritis)
一、发病机制及产生原因
缺血性视盘病变,视神经前端小血管循环障碍,主要是由于睫状血管灌注压低于眼内压,引起局部贫血,缺氧,而致视盘水肿,利用荧光眼底血管造影可以证实。产生的原因有四:
(一)血管性疾病:如颞动脉炎引起后睫状动脉阻塞。动脉硬化、高血压和糖尿病等,也可减少睫状动脉的血流量,产生视盘局部血流不畅。
(二)血液疾病:如严重贫血使血液含氧量减低、镰状细胞病能引起血液粘稠度增高,血流不畅。
(三)血压的改变:如大出血后,血压急剧下降,可使视神经小血管发生循环障碍。
(四)眼压升高:使视盘小血管血压与眼压失去平衡,以致血流不畅而引起。
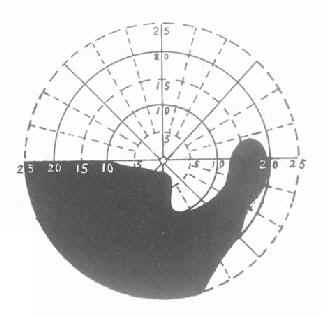
图13-1缺血性视乳头病变的视野改变(水平偏盲)
二、临床表现
患者年龄多在中年以上,一般发病较快,常累及双眼,亦可先后发病,其相隔数周或数年。视力突然下降,出现暂时性黑朦,但不太严重,无眼球转动痛和颅内压力升高所伴随的头痛、呕吐等症状。视野出现扇形型、水平型、象限型和垂直型缺损,但不以视野内的水平和垂直中线为界,常见于下半部视野从生理盲点伸出一弧形缺损与偏盲区相连为其特征。眼底检查:视盘稍隆起、颜色稍浅或正常,有时略有充血,边缘模糊呈灰白色,视盘附近视网膜可有少数出血点。视网膜血管无改变,黄斑部正常。晚期(1~2月后)视盘隆起消退,边缘清楚,颜色局限性变浅,视盘也可上(下)半或全部苍白,呈原发性视神经萎缩。又称慢性萎缩型视盘水肿。
三、治疗原则
(一)病因治疗:根据病因作相应治疗。
(二)皮质激素治疗:早期给予激素,对本病有良好的效果,方法同视神经炎。
(三)血管扩张剂及低分子右旋糖酐滴注:以改善血液循环。
(四)支持疗法:同视神经炎。
(五)中药:早期以清热凉血为主,兼以活血化瘀,以后以活血化瘀为主,兼以清热明目。
四、视神经萎缩(0ptic atrophy)
视神经萎缩为视神经纤维变性的表现,主要症状为视力减退和视盘颜色苍白。病变位于视网膜,累及神经节 细胞时,可出现由视网膜向颅内方向发生的萎缩,称为上行性视神经萎缩,视盘萎缩征象一般出现较快;病变位于视神经,视交叉和视束,可引起由颅内向视网膜方向发展的萎缩,称为下行性视神经萎缩,一般约经1~3个月后,视盘才出现萎缩征象。
一、分类
临床上一般从视盘的外观上,可区分为原发性(单纯性)视神经萎缩和继发性视性神经萎缩两种。
(一)原发性(单纯性)视神经萎缩:为视神经纤维退化,神经胶质细胞沿退化纤维排列方向递次填充,一般是由于球后段视神经,视交叉或视束受压、损伤、炎症、变性或血液供给障碍等所引起。临床上分为全部和部分萎缩两种,前者视盘全部呈白色或灰白色,边缘整齐,生理凹陷轻度下陷,筛板小点清晰可见,周围视网膜正常,视网膜血管无白鞘。常见于不合并有颅内压力增高之颅内肿瘤,如垂体肿瘤、颅脑外伤(颅底骨折等)、奎宁或甲醇中毒及绝对期青光眼等;后者依视神经损害部位不同而异,视乳头可为颞侧半苍白或鼻侧半颜色苍白,其中尤以颞侧半苍白最为常见,因为从该侧进入视神经之盘斑束最易受累,常见于球后视神经炎和多发性硬化症等,但正常视盘在颞侧的神经纤维较细,血管较少,故颜色略淡,因此诊断时必须结合视野改变来决定。
(二)继发性视神经萎缩:为视神经纤维化,神经胶质和结缔组织混合填充视盘所致。多发生于晚期视盘水肿或视盘炎之后,视盘为渗出物结缔组织所遮盖,呈灰白色,污灰色或灰红色,边缘不清,生理凹陷模糊或消失,筛板小点不见,动脉变细,静脉狭窄弯曲,血管周围可有白鞘伴随,是为视神经炎型萎缩(neuritiaatrophy)。由广泛性视网膜病变性引起者,视盘呈腊黄色。常见病有视网膜色素变性,弥散性脉络膜视网膜炎等,边缘不清晰,血管很细,为视网膜型萎缩(retinitic atrophy)。
视盘颜色为什么变白,有人认为是视盘区的毛细血管消失所致,眼底荧光血管造影及组织学检查均不支持这种解释,近年来认为这是由于该处缺乏能传递光线的透明轴索,所有射入光线都是由遮盖视盘表面的不透明的胶质反向出来。
二、诊断
对早期视神经萎缩的诊断,单纯地从视盘外观来判断,有时很难做出结论,因为视盘的颜色和边缘在正常人变异很大,如近视眼视盘颜色较正视眼稍白,婴儿又较成年人略白,其他贫血和白血病患者的视盘无萎缩,亦较正常人者白,远视眼的视盘边缘有的人也不清楚,因此有人认为视盘边缘上小血管数目的多少,对判断有无视神经萎缩的诊断有些帮助,这种小血管(是指不易辨出动脉或静脉者)正常人可有9-10条,如减少到7条以下,可能为视神经萎缩。另外用无赤光检眼镜检查眼底,正常的视神经纤维呈白细线条状,萎缩的视神经纤维,常呈杂乱斑点状。视野改变多为向心性缩小,尤以鼻侧周边视野发生最早,也有开始周边视野出现楔形缺损,继而向中心扩展,最后形成向心性缩小者。此外根据病变部位的不同,尚可出现各种不同形状的视野缺损或暗点。
三、治疗
除病因治疗外,早期采用大量B族维生素,血管扩张剂、能量合剂等药物以加强神经营养。硝酸士的宁1毫克球后注射,每日一次,10次为一疗程,有提高视觉兴奋作用。中药可用消遥散加减和补中益气汤等。新针疗养法,主穴为风池、睛明和球后,配穴为瞳子髎,丝竹空,光明、失明、合谷、肾俞和肝俞等。理疗可用碘离子透入等。
