CT对肾、肾上腺、膀胱和前列腺疾病的诊断优于USG。CT不仅能显示肾盂、肾盏及膀胱内腔,还能显示肾实质和膀胱壁。MRi 在显示病变的内部结构;恶性肿瘤对邻近器官、血管的侵犯情况,有无瘤栓存在;有无远处淋巴结转移;对恶性肿瘤的分期及治疗后的随访、评价,有无瘤复发等,均优于CT。与CT有互补性,可弥补CT的不足。
一、肾
肾CT扫描无需特殊准备。扫描范围上界应略高于肾上极,下迄肾下极,层厚1cm.,扫描12~14层面。一般无需口服造影剂。除怀疑肾结石及有造影剂过敏和肾功能不全时,一般均应常规行增强扫描。采用团注法显示肾动、静脉及肾实质,效果较好。肾盂一般于注造影剂后约2分钟显影。MRI一般采用横断面和冠状面或加矢状面,自旋回波T1WI,以显示解剖结构同时再作横断面T2WI,以判断病变性质。
肾在横断面CT图像上,呈边缘清楚、轮廓光滑的圆形或椭圆形软组织影。肾门部内陷,有肾动、静脉和输尿管进出。平扫时,肾实质密度均一,不能分辨皮质与髓质,CT值为30~50Hu。利尿作用强时,密度降低,仅约15Hu。增强扫描,肾实质密度增高,CT值达80~120Hu。肾盂与肾盏平扫时为水样密度,增强扫描密度明显增高。肾盂大小不定。输尿管平扫呈点状影,增强扫描密度高,易于辨认,肾筋膜在50%例可显影,呈横行细线状致密影,居肾之前后。
MRI可清楚显示肾。T1WI上,肾皮质呈中等强度信号,肾髓质信号低于肾皮质,二者形成皮髓质差异。但T2WI,二者差异不显,整个肾实质均呈高信号。肾盂肾盏因含尿液,信号强度与水相似。肾包膜呈中等强度信号,与肌肉、纤维性病变相似。肾周脂肪在T1WI和T2WI上,信号均较高。
(一)肾肿瘤 CT对显示肾癌、肾盂癌相当准确。还可确定肿瘤的大小、浸润的范围、邻近和远处淋巴结转移,因之有助于分期。MRI对肾肿瘤侵犯肾周、对肾静脉和下腔静脉的侵入及瘤栓情况、对肾包膜的累及等均优于CT。对病变显示的机率也大于CT。
1.肾癌 CT平扫可见密度略低于或等于肾实质的肿块,有时为略高密度。肿瘤边缘光滑或不整,与肾实质分界不清,可突出于肾外。肿瘤内部坏死或囊变为低密度区,钙化与出血则为高密度区。增强扫描,在多血管性肿可见异常血管和肿瘤强化,注射后半分钟,肿瘤血管与强化消失,而肾实质强化,则肿瘤呈低密度(图4-4-7)。少血管性癌则不强化。MRI的T1WI上,肿瘤呈低信号,正常的皮髓质差异于肿瘤区丧失,且可出现肿瘤的假包膜征。较低的环影为受肿瘤压迫的肾质和(或)血管、纤维组织所致。T2WI上肿瘤呈高信号,MRI对于肾癌的分期优于CT,但对肿瘤钙化则较难显示。
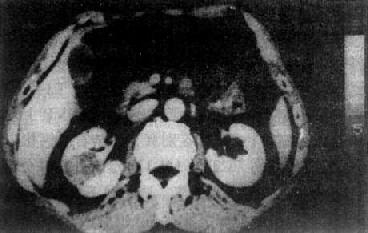
图4-4-7 肾癌CT扫描
增强扫描,右肾中部有一肿块,其强化程度低於肾
实质,肿瘤向肾窦突入
肾切除后肾癌复发,无论CT或MRI肾床局部均可见肿块,腹膜后淋巴结可增大。
2.肾盂癌 CT增强扫描显示肾盂内充盈缺损。通过其CT值及形态可帮助除外新鲜血块、囊肿和结石等。肿块浸润肾实质,则需与肾癌鉴别。肿瘤常使肾窦变形并闭塞正常肾窦脂肪。由于肿瘤可向输尿管或膀胱种植转移,CT扫描应包括输尿管及膀胱。肿瘤内偶可见细小钙斑。MRI肿瘤在T1及T2WI上信号与肾皮质信号强度相近,或T2较短。常依肾窦脂肪受压推移征象帮助判断。MRI可更好显示对邻近血管的侵犯。
(二)肾囊肿 CT诊断肾囊肿相当可靠。
单纯肾囊肿在应用CT后,于生体发现率提高。平扫可见肾包膜内圆形或类圆形、边缘光滑、密度均匀、水样密度的病灶,囊壁薄,与正常肾实质分界清楚(图4-4-8)。增强扫描,无强化。表现典型,不难诊断。囊壁可钙化。有时囊肿密度高或囊壁厚,则需与肿瘤内坏死及脓肿鉴别。对这些不典型例,USG和血管造影有一定帮助,必要时行穿刺。
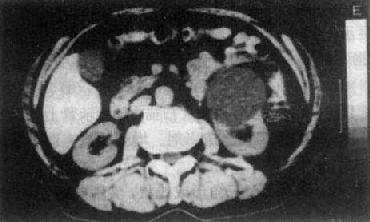
图4-4-8 肾囊肿CT扫描
CT平扫,左肾前部肾囊肿,呈水样密度,圆形、光滑
多囊肾平扫可见两肾增大,呈分叶状外形,内有多个囊肿,大小不等,壁薄。肾实质内可见钙化。还可发现肝、胰、脾的囊肿。平扫多可确诊。
MRI单纯囊肿呈长T1和长T2。边缘较清晰,内在信号均匀一致。多囊肾的囊肿可为单纯囊肿也可为出血性囊肿,故T1WI呈低信号或混杂信号,T2WI呈高信号或混杂信号,既可以均匀也可以不均匀。
(三)肾盂积水 肾积水功能丧失时,IVP上不能显影,CT则易于显示。可见肾盂、肾盏扩大,肾影增大,严重者肾实质变薄。增强检查,肾实质密度低于正常。如对侧正常,经比较易别。当输尿管梗阻不全或在梗阻早期,注射造影剂后,可见不含造影剂的尿与造影剂形成界面。CT不能确诊肾盂积水,还有可能明确期病因。MRI同样可以显示。肾功能差者肾皮髓质差异变得不明显。
(四)肾、输尿管结石 阳性结石,平扫易于发现,为肾、输尿管内大小与形状不一的高密度影,阴性结石也为高密度影。当IVP上发现充盈缺损,难于判断为阴性结石、凝血块与肾盂癌时,CT有鉴别意义。结石或钙化,MRI价值较低。
(五)肾外伤 CT及MRI诊断外伤并分期。可显示肾实质的不全裂伤及肾内血肿,完全性肾裂伤、肾断离,肾包膜下血肿、肾周间隙或腹膜后其他间隙血肿,新鲜出血,CT平扫可见局部密度增高。血肿液化,则密度减低。增强扫描,肾实质内出血或血肿区的密度常低于增强的正常肾实质的密度。肾盂内可因有血块占据而充盈不佳。MRI可更好显示出血并评价出血所处阶段。
(六)肾炎性疾病 急性肾感染,如肾脓肿,CT平扫可显示比正常肾实质密度略低的病灶,但肾的增大不显著。增强扫描病灶的边缘清晰,密度较低。其内方为脓肿壁,较厚,可不均匀。脓肿中心不增强,为坏死、液化区。一般不大,直径约1~2cm。需与肾囊肿或肿瘤区别,结合史及临床表现,诊断不难。MRI所见,在形态学方面与CT相似。
肾结核属慢性炎症。早期CT扫描改变较轻,易忽略。进展期可见肾盂积水、脓肿和肾实质萎缩等。肾内钙化,CT较易显示,但MRI则较困难。
二、肾上腺
CT和MRI对肾上腺及其病变的显示率很高。因此,是诊断肾上腺疾病的重要影像学手段。MRI由于可三维成像,又可根据不同脉冲序列信号强度变化分析病变性质,比CT有更大的优势。
肾上腺CT扫描无需特殊准备,短扫描时间、薄层面和放大扫描,对显示肾上腺及其病变较好。,后面包括肾上极上方到肾门的平面。无需口服造剂。增强扫描有助于观察肿瘤内的血管结构,并判断有无肝转移。
肾上腺横断面CT图像,正常呈倒V形、倒Y形,三角形或线状,尖嵴向前,内、外肢后伸。边缘光滑,不出现结节状轮廓。增强扫描,则均一强化。MRI正常上腺的T1WI和T2WI上信号强度与肝相近。
(一)嗜铬细胞瘤 嗜铬细胞瘤来自肾上腺髓质嗜铬细胞。肿瘤直径常大于2cm,CT多可查出。由于10%~15%可发生在肾上腺以外,因此如未发现肾上腺肿瘤,应对其他部位,特别是腹部进行扫描。在成人10%、小儿20%肿瘤为两侧性。临床表现主要是阵发性或持续性高血压,发作持续几分钟至几小时后血然缓解。
CT表现为边缘清楚,密度均匀,直径为2~4cm的肿块。肿瘤内坏死表现为低密度,还可钙化。增强扫描可见强化。嗜铬细胞瘤中10%~15%为恶性,肿瘤多较大,只靠CT表现难于分辨良性或恶性。但如有腹膜后淋巴结转移、邻近组织浸润和肝转移,则可诊断为恶性。
MRI因肿瘤含水较多,T1WI呈低信号,T2WI呈显著高信号。多数病变信号较均匀,少数因肿瘤内出血、坏死致信号不均匀。
(二)肾上腺皮质腺瘤 肾上腺皮质腺瘤CT可见边缘光滑、圆形或椭圆形肿瘤,密度均匀,等于或低于肾的密度。增强扫描有均一强化。对侧肾上腺萎缩变小,但也可正常。肾上腺皮质瘤因分泌的激素性质不同,而有原发性醛固酮增多症和皮质醇增多症之分。前者腺瘤较小。约0.5~0.3cm。后者腺瘤较大,约2~8cm。均表现为圆形或椭圆形肿块。前者因瘤体小,常仅累及肾上腺的某一部分。两种功能性异常除腺瘤外也可因相应的肾上腺皮质增生所致。MRI腺瘤在T1和T2WI上信号强度与肝的信号相似或稍低于肝(图4-4-9)。
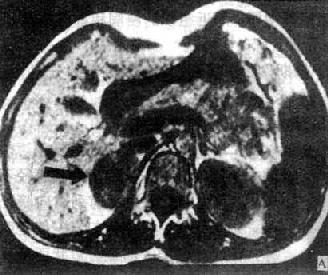
横断面
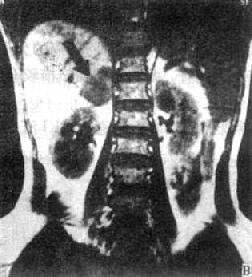
冠状面
图4-4-9 右肾上腺腺瘤MRI(T1WI)
(三)肾上腺皮质增生和萎缩 肾上腺皮质增生,CT表现为两侧肾上腺增大,轮廓饱满,或伴有多发结节。但肾上腺大小、形状正常者也不少见。
慢性肾上腺皮质功能减退,即Addison病。多因自身免疫异常引起特发性肾上腺萎缩后致。也见于结核、淀粉样变和两侧肾上腺转移瘤等。
CT表现为两侧肾上腺萎缩变小。结核性者可见一侧或两侧肾上腺钙化。
三、膀胱与前列腺
CT与MRI均适于诊断膀胱和前列腺疾病。但对于显示病变向器官邻近脂肪组织的侵犯,对于显示前列腺内在组织结构,例如显示中央区和周围区以及移行区,MRI优于CT。因此,对膀胱和前列腺疾病的诊断,MRI更好。
CT检查膀胱,需适当胀满,以区分膀胱壁与内腔。多饮水、不排尿以充胀膀胱,方法简便,但不够准确。经尿道插管注入低浓度碘造剂、生理盐水、空气或CO2气充胀膀胱易显示病变。
常规用横断面扫描,由耻骨联合向上到骨盆上缘,层厚1cm。膀胱顶部或底部肿瘤或前列腺癌侵犯膀胱底部最好用冠状重建。增强扫描可使输尿管显影,有助于鉴别增大的淋巴结,但扫描膀胱要在膀胱充盈造影剂的早期,因为过晚,膀胱内造影剂过浓,易发生伪影。
MRI除横断面外,需如作矢面或(和)冠状面扫描,尤其是膀胱三角区病变。多回波扫描有助于判断病变组织特点及向邻近浸润。
膀胱居盆腔前部,大小形状因盈程度和层面高低而不同。CT上膀胱呈软组织密度,厚度均匀。闭孔平面可见前列腺,呈类圆形,为均一的软组织密度。中心小圆形低密度区为尿道。前列腺后方有肛门外括约肌,为软组织密度。与前列腺界限不清,再上层面可见直肠,与前列腺分界清楚。膀胱底背侧,与前列腺相连之精囊,呈两侧对称外突的突出物。精囊与膀胱后壁的间隙为精囊角。
正常前列腺在T1WI上呈较低信号,比较均匀,T2WI上可显示中央区、移行和周围区。中央区信号稍低,周围区因腺体含水量较大,信号较强,移行区很细窄,信号低。
(一)膀胱癌 CT诊断膀胱癌比较简便、准确。可见由膀胱壁突入膀胱腔内的软组织肿块,还可埂明向壁内的浸润,表现为局部增厚。邻近组织的浸润和淋巴结转移,CT也可发现。因之,CT对膀胱癌的分期有帮助。
MRI检查,尤其是增强扫描较有利于早期诊断和鉴别诊断以及肿瘤的分期(图4-4-10)。
膀胱癌切除术后复查,MRI有助于区分术后瘢痕或肿瘤复发。
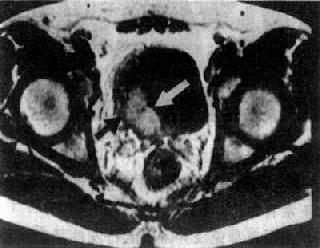
图4-4-10 膀胱癌
膀胱腔内突起的肿块(白↓),
肿瘤已侵犯至壁外(黑↑)
(二)前列腺肥大与前列腺癌 前列腺的大小同年龄有关,但一般其直径不超过5cm。前列腺肥大可,见前列腺向膀胱底突入。边缘光滑,密度均匀,一般是两侧对称,便可一侧肥大明显。冠状面显示更为清楚。
前列腺癌在包膜内生长时,CT难于确诊,只有当侵破包膜向周围脂肪组织中浸润时才可能诊断。表现为前列腺轮廓不整,密度不均。直肠前壁及膀胱壁可被浸润,精囊角消失。CT还可发现淋巴结转移和盆骨转移。CT对前列腺癌的分期有帮助。
MRI上,因前腺增生主要发生于中央区,故T2WI上显示中区央增大。而前列腺癌多发生于周围区,致使周围区在T2WI上信号有局限低或稍低信号的结节影。因此MRI比CT更具诊断价值。但前列腺癌的MRI表现不典型时,诊断仍较困难。
