【总论】
脏层和壁层胸膜之间为一潜在的胸膜腔,在正常情况下,胸膜内含有微量滑液体,其产生和吸收经常处于动态平衡。任何病理原因加速其产生和(或)减少其吸收时,就出现胸腔积液(pleural effusion)。
【胸腔积液和吸收的机制】
健康人胸膜腔为负压(呼吸时平均为-0.5kpa,即-5cmH2O),胸液中含蛋白质,具有胶体渗透压(0.8kpa,即8cmH2O)。胸液的积聚与消散还与胸膜毛细血管中渗透压、静水压有密切关系。壁层胸膜由体循环供血,毛细血管静水压高(3kpa,即30cmH2O);脏层胸膜由肺循环供血,静脉压低(1.1kpa,即11cmH2O)。体循环与肺循环血管中胶体渗透压相同(3.4kpa,即34cmH2O)。结果是液体由壁层胸膜进入胸膜腔,并从脏层胸膜以个等速度被吸收(图2-13-1)。
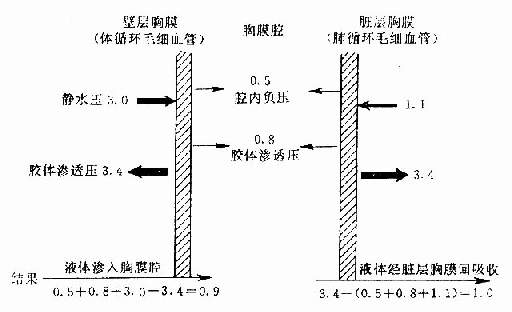
图2-13-1 胸液循环与有关压力(kpa)关系示意图
从动物实验测算,人体每天胸膜腔约有0.5-1L液体通过。胸液中的蛋白质主要是经由淋巴管而被吸收,每天约有0.25-0.5L淋巴液由胸膜腔淋巴管进入胸导管。
胸膜炎症可使血管壁通透性增高,较多蛋白质逸入胸膜腔,使胸液渗透压增高。肿瘤可压迫、阻断淋巴引流,使胸液中蛋白质积聚,从而导致胸腔积液,门静脉性肝硬化伴有低蛋白血症,血中胶体渗透压降低,可产生漏出液;当有腹水时,又可通过膈肌先天性缺损或经淋巴管而引起胸腔积液。此外,变态反应性疾病、心血管疾患或胸外伤等亦可引起胸腔积液。
【病因】
一、胸膜毛细血管内静水压增高
如充血性心力衰竭、缩窄性心包炎、血容量增加、上腔静脉或奇静脉受阻,产生胸腔漏出液。
二、胸膜毛细血管壁通透性增加
如胸膜炎症(结核病、肺炎)、结缔组织病(系统性红斑狼疮、类风湿性关节炎)、胸膜肿瘤(癌肿转移、间皮瘤)、肺梗塞、膈下炎症(膈下脓肿、急性胰腺炎、阿米巴肝脓肿)等,产生胸腔渗出液。
三、胸膜毛细血管内胶体渗透压降低
如低蛋白血症、肝硬化、肾病综合征、急性肾小球肾炎、粘液性水肿等,产生胸漏出液。
四、壁层胸膜淋巴引流障碍
如癌性淋巴管阻塞、发育性淋巴引流异常,产生胸腔渗出液。
五、损伤等所致胸腔内出血
主动脉瘤破裂、食管破裂、胸导管破裂等,产生血胸、脓胸、乳糜胸。
胸腔积液主要病因与积液性质见表2-13-1。
表2-13-1 胸腔积液主要病因和积液性质
| 漏出液 | 渗出液(浆液性或血性) | 脓胸 | 血胸 | 乳糜胸 | |
| 感染性疾病 | 胸膜炎(结核病、各类肺感染)、膈下炎症 | 肺结核、各类肺感染 | 肺结核 | ||
| 肿瘤、循环系统疾患 | 上腔静脉受阻充血性心力衰竭、缩窄性心包炎 | 癌肿、胸膜间皮细胞瘤、肺梗塞 | 癌肿、血管瘤破裂、肺梗塞 | 胸导管受阻 | |
| 低蛋白血症 | 肾病综合症、肝硬化 | ||||
| 其他疾患 | 腹膜透析、粘液性水肿、药物过敏、放射反应 | 风湿热、系统性红斑狼疮、胸部手术后、气胸 | 外伤、食管瘘、气胸、胸腔穿刺术后继发化脓性感染 | 外伤、气胸(伴胸膜粘连带撕裂) | 外伤致胸导管破裂、丝虫病 |
胸腔积液中渗出性胸膜炎最为多见;中青年病人中,结核病为其常见的病因。中老年胸腔积液(尤其血性胸液)要慎重考虑恶性病变。恶性肿瘤(如肺癌、乳腺癌、淋巴瘤等)向胸膜或纵隔淋巴结转移,可引起胸腔积液。肿瘤侵犯胸膜,使其表面通透性增加,或是淋巴引流受阻,蛋白不易运出胸膜腔,或伴有阻塞性肺炎及胸膜,均可引起渗出性胸腔积液。偶有胸导管受阻,便形成乳糜胸。当心包受累而产生心包积液,或者上腔静脉受阻,使血管内静水压升高,或是恶性肿瘤所致营养不良低蛋白症,胸腔积液可为漏出液。
【临床表现】
年龄、病史、症状和体征对诊断均有参考价值,结核性胸膜炎常伴有发热。年轻病人胸膜炎以结核性为常见;中年以上患者警惕性肿瘤。有心力衰竭史者要考虑漏出液;炎性积液为渗出性,多伴有胸痛及发热。肝脓肿所伴右侧胸腔积液可为反应性胸膜炎,也可为脓胸。0.3L以下积液症状多不明显。0.5L以上时,方渐感闷。局部叩诊浊音,呼吸音减低,积液量增多时,两层胸膜隔开,不再随呼吸摩擦,胸痛逐渐缓解,但气促却愈形加重;大量积液则纵隔脏器受压,心悸、气促更为明显。
【影像诊断】
0.3-0.5L积液X线下仅见肋隔角变钝;更多的积液显示有向外侧,向上的弧形上缘的积液影(图2-13-2)平卧时积液散开,使整个肺野透亮度降低。液气胸时积液有液平面。大量积液时整个患侧阴暗,纵隔推向健侧。积液时常遮盖肺内原发病灶;抽液后可发现肿瘤或其它病变。包裹性积液不随体位改变而变动,边缘光滑饱满,局限于叶间肺与膈之间,有时超声检查或人工气腹可协助诊断。
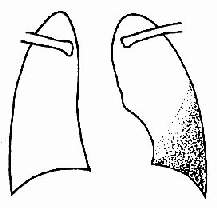
图2-13-2渗出性胸膜炎
B型超声可探查被胸液掩盖的肿块,帮助胸腔穿刺术的定位。CT检查能根据胸液的不同密度提示判断为渗出液、血液或脓液,还可显示纵隔,气管旁淋巴结、肺内肿块以及胸膜间皮瘤和胸内转移性肿瘤。高千伏X线检查也是较好诊断手段。这些影像都可与X线检查结果联系分析,对诊断很有帮助。
【实验室检查】
胸腔穿刺抽出积液作下列检查,对明确积液性质及病因诊断均非常重要。
一、外观
漏出液清澈透明,静置不凝固,比重<1.016-1.018。渗出液多呈草黄色,稍混浊,比重>1.018。脓性积液若有大肠杆菌或厌氧菌感染常有臭味。血性胸液呈不同程度的洗肉水样或静脉血样;乳状胸液为乳糜胸;巧克力色胸液提示阿米巴肝脓肿破入胸腔;黑色胸液可能有曲菌感染。
二、细胞
漏出液细胞数常少于100×106/L,以淋巴细胞和间质细胞为主。渗出液白细胞常多于500×106/L。脓胸时白细胞多达10×109/L以上。中性粒细胞增多提示急性炎症;淋巴细胞为主时多为结核性或癌性;酸性粒细胞增多见于寄生虫感染或结缔组织病等。胸液中红细胞在5×109/L以上,可呈淡红色,多由恶性肿瘤、结核病等引起。胸腔穿刺损伤血管也可引起血性胸液,应注意鉴别。红细胞超过10×1010/L时提示创伤、肿瘤或肺栓塞。癌性胸液中约有60%可检出癌细胞,反复多次检查可提高检出率。胸液中细胞染色体数目和形状变异(非整倍体)对恶性肿瘤的诊断有帮助。胸液中间皮细胞常有变形,易误为肿瘤细胞,应注意识别。 非结核性胸液中间皮细胞超过5%,而且较易找到狼疮细胞。
三、PH
结核性胸液pH常<7.30;pH<7.00者仅见于脓胸、结缔组织病以食管破裂所伴发的胸腔积液,急性胰腺炎所伴胸液pH>7.30。当pH>7.40时,应怀疑为癌性胸液。
四、病原体
胸液离心沉淀作涂片染色检查找细菌,除作需氧菌和厌氧菌培养外,还可根据需要作结核菌或真菌培养。结核性胸膜炎大量胸液沉淀后作培养,约20%阳性。巧克力色脓液还应镜检阿米巴滋养体。
五、蛋白质
渗出液的蛋白含量,胸液/血清比值大于0.5。蛋白含量30g/L时,胸液比重约为1.018(每加减蛋白1g,使比重增减0.003)。漏出液蛋白含量较低(<30g/L),以白蛋白为主,粘蛋白试验(Rivalta试验)阴性。
六、类脂
乳糜胸胸液中含中性脂肪、甘油三酯较多(>4.52mmol/L)是陈旧性积液胆固醇积聚所致,见于陈旧性结核性胸膜炎,癌性胸液或肝硬化、类风湿性关节炎等。胆固醇性胸腔积液所含胆固醇量虽高,但甘油三酯则正常,呈淡黄色或暗褐色,含有胆固醇结晶,脂肪颗粒及大量退变细胞(有淋巴细胞、红细胞)。
七、葡萄糖
漏出液内葡萄糖含量通常在3.34mmol/L以上;癌性胸液内葡萄糖也很少低于此值。若甚低,则提示肿瘤广泛浸润,癌细胞发现率高,预后不良。
炎症所致胸液中葡萄糖含量降低,脓性胸液内葡萄糖通常低于1.11mmol/L;类风湿性关节炎所伴胸液的糖含量甚低,有时低于0.12mmol/L。
八、酶
胸液乳酸脱氢酶(LDH)含量增高,其中淀粉酶含量有时甚至高于血淀粉酶的水平。约10%恶性肿瘤的胸液中淀粉酶含量亦升高。食管破裂时,唾液中淀粉酶流入胸腔,亦使胸液中含量增高。
结核性胸液中腺苷酸脱氨酶(ADA)可以高于100U/L(一般在45U/L以上);而癌性胸液常低于25U/L,含量低于45U/L时,还可能为其他炎性渗出液,如肺炎、系统性红斑狼疮、类风湿性关节炎等。
此外,溶菌酶(LZM)、血管紧张素转化酶等在结核性胸液中可以增高,而在恶性胸液中一般不高,有时亦可作为辅助性鉴别资料。
九、免疫学检查
风湿热、细菌性肺炎、结核病、癌症等所伴胸液中类风湿因子滴定度在1:160以上。结缔组织病(类风湿性关节炎、红斑狼疮)胸液中补体减少,系统性红斑狼疮的胸液中狼疮细胞比血中更易发现。
十、胸膜活检
经皮胸膜活组织检查对于鉴别是否有肿瘤以及判定胸膜肉芽肿性病变时,很有帮助。拟诊结核病时,活检标本病理检查,还可作结核菌培养。脓胸或有出血倾向的患者不宜作胸膜活检,必要时可用胸镜或纤维支气管镜插入胸膜腔窥视,进行活检。
【超声检查】
可鉴别胸腔积液、胸膜增厚、液气胸等。对包裹性积液可提供较准确的定位诊断,有助于胸腔穿刺抽液。
【诊断和鉴别诊断】
微量积液可无临床异常表现;积液达0.3-0.5L以上时,可有胸胀闷感;大量积液则伴有气促、心悸、胸膜炎伴积液时,有胸痛、发热。视积液多寡和部位,胸部有相应体征和影像学表现。
胸液实验室检查一般可确定积液性质。通常漏出液应寻找全身因素,渗出液除胸膜本身病变外,也应寻找全身性病因。鉴别诊断应注意起病的缓急,病变以肺或胸膜为主;以往有无类似发作,有无气促,能否平卧,心脏是否正常;有无腹水或腹内肿块,浅表淋巴结肿大,关节病变;周围血白细胞计数和分类,结核菌素试验结果;胸液和痰中特殊病原体和癌细胞、红斑狼疮细胞检查;胸膜活检等。
有时胸腔积液原因不明,应先鉴别渗出液和漏出液,后者常为左心衰所引起,而前者从最常见的结核性胸膜炎着手,临床工作中,常有青年患者,结核菌素试验阳性,体检除胸腔积液体征外无重要发现,胸液为草黄色,淋巴细胞为主,胸膜活检无重要发现,常为结核性胸膜炎。其中将近1/5在胸液培养或晨间胃液中可以发现结核菌;若未经抗结核药物治疗,随访5年,约有1/3可出现肺内或肺外结核病变。
近年来,由于结核病人的逐渐减少和癌肿病人的增多,临床上常常要进行鉴别,因为这两种疾病都较常见,但治疗方法和预后完全不同,中年以上患者有胸腔积液,有进行性加剧的胸痛,无发热,尤其在大量血性渗出液、抽液后又迅速生长者,要慎重考虑肿瘤的可能。肿癌、乳腺癌等可转移到胸膜而产生积液。结核性胸膜炎多伴有发热,胸液pH和糖含量比癌性胸液为低,胸液中腺苷酸脱氨酶和溶菌酶含量增加,但癌胚抗原和铁蛋白则不升高。若结核菌素试验阳性但胸膜活检阴性而仍怀疑结核性胸膜炎时,暂可按结核病治疗,并随访化疗的效果。老年结核性胸膜炎患者可无发热,结核菌素皮试亦常阴性,应该注意。结核菌素反应阴性且抗结核化疗无效者还是要考虑肿瘤,胸液脱落细胞及染色体检查对于癌症诊断很重要,胸部影像(X线、CT、MRI)检查、痰查癌细胞和结核菌、纤维支气管镜检查等也都有助于鉴别诊断。胸腔镜检查,或经肋间皮肤切口将纤支镜插入胸膜腔窥察,有时可发现病变。即使经过以上临床表现、胸液细菌学、细胞学和生化检查以及影像、胸膜活检、纤支镜等检查,临床上有约20%病例仍病因不明。若无禁忌,有时对疑难病例可考虑开胸探查。
【治疗】
胸腔积液为胸部或全身疾患的一部分,病因治疗十分重要,漏出液常在病因纠正后自行吸收。渗出性胸膜炎为常见病,其中结核病、癌症和肺炎为最主要病因。现简述渗出性胸膜炎的处理原则,以结核性胸膜炎、脓胸和恶性胸腔积液为例。
一、结核性胸膜炎
多数患者用抗结核药物治疗效果良好(参见本篇第九章肺结核)。
少量胸液一般不需抽液或只作诊断性穿刺。中等量以上积液应当抽液,使肺复张,纵隔复位,防止因胸膜增厚而影响肺功能。一般每周抽液2-3次,直至积液甚少,不易抽出时。每次抽液不宜超过1L。抽液时若发生“胸膜反应”,有头晕、出汗、面色苍白、心悸、脉细、四肢发凉者,应立即停止抽液,使患者平卧,必要时皮下注射0.1%肾上腺素0.5ml,并密切观察血压,注意休克的发生。
抽液过多过快,使胸腔压力骤减,可发生肺水肿及循环衰竭。肺复张后肺水肿病人有咳嗽、气促、咳大量泡沫状痰,双肺满布湿罗音,PaO2下降,X线显示肺水肿征,应即吸氧,酌情使用大量糖皮质激素和利尿剂,控制入水量注意酸碱平衡。
全身中毒症状严重,有大量积液者,在给予合理抗结核化疗的同时,可加用糖皮质激素(如泼尼松)以加快胸液吸收并减少胸膜粘连,待症状消退、胸液减少时,逐渐减量,疗程6-8周(参见第九章肺结核)。
二、脓胸
脓胸常继发于脓性感染或外伤,病原菌以葡萄球菌、厌氧菌、结核菌、放线菌等多见。急性脓胸有高热、胸胀痛,治疗以针对病原体的抗感染(全身及胸腔内给药)和反复抽脓,或闭式引流。可用2%碳酸氢钠或生理盐水反复冲洗胸腔,然后注入适量抗生素和链激酶,使脓液变稀易于引流,以免引起细菌播散或窒息。
慢性脓胸有胸膜增厚、胸廓塌陷和慢性消耗、杵状指等,应以外科胸膜剥脱术等治疗为主。患者丢失蛋白质较多,应用支持疗法,有支气管胸膜瘘或脓胸伴同侧肺毁损时,可考虑外科切除。
三、恶性胸腔积液
恶性胸液可继发于肺癌(腺癌居多)、乳腺癌等。肺癌伴有胸腔积液者已属晚期。影像学检查有助于了解肺内及纵隔淋巴结等病变范围。当大量胸腔积液挤压纵隔产生呼吸、循环障碍时,胸穿抽液固定可以暂时缓解症状,但1-3天内胸腔液体又大量积聚。反复抽液使蛋白丢失太多(1L胸液含有40g蛋白),应作全身支持治疗。
全身化疗对于部分小细胞肺癌及其所伴胸液有一定疗效(见本篇第十二章原发性支气管癌)。纵隔淋巴结有转移可行局部放射治疗,在抽吸胸液后,向胸膜腔内注入抗癌药物,如阿霉素、顺铂、氟尿嘧啶、丝裂霉素、博莱霉素等。对癌细胞有杀伤作用,并可引起胸膜粘连。生物免疫调节剂,如干扰素、白介素2、淋巴因子激活的杀伤细胞(LAK)、肿瘤浸润性淋巴细胞(TIL)正在试用于临床,也有一定疗效。为了闭锁胸膜腔,先用胸腔插管将胸液引流完,待肺复张后注入免疫制剂,如短小棒状杆菌或OK-432等,或者胸膜粘连剂,如四环素、滑石粉,使两层胸膜粘连,以避免胸液的再度形成。为了减轻胸痛和发热,可同时注入少量利多卡因和地塞米松。尽管采用上述多种治疗,癌性胸液预后不良。
