也称慢性单纯性青光眼(chronic simple glaucoma)
此类青光眼较常见,多见于中年人以上,青年人亦可发生,常为双侧性,起病慢眼压逐渐升高,房角始终保持开放,多无明显自觉症状,往往到晚期视力视野有显着损害时,方被发现,因此早期诊断甚为重要。
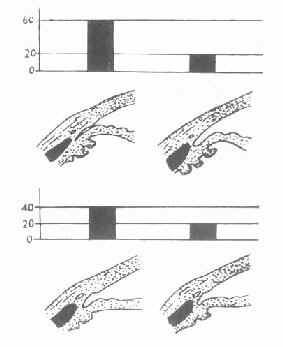
上:闭角型青光眼,房角闭锁时眼压上升,房角开放时眼压下降
下:开角型青光眼,眼压高时房角仍开放
图10-6 原发性青光眼房角与眼压变化的关系(数字单位为毫米汞柱)
(一)病因及发病机理
开角型青光眼的病因及病理改变迄今尚未完全了解。这类青光眼的前房角是开放的,(图10-6)大都是宽角,其发病原因可能是由于小梁网,Schlemm管或房水静脉出现变性或硬化,导致房水排出系统阻力增加。阻碍的部位大多在小梁网,少部分在房水排出通道的远端(图10-7)。近年来对青光眼标本进行光镜和电镜观察,发现在Schlemm管壁内皮下及内皮网间隙中沉淀大量斑状物一酸性粘多糖蛋白复合物,这些斑状物的量与房水流畅系数有明显的负相关关系。
研究还表明开角型青光眼房水排出阻力主要在于Schlemm管本身,管腔变窄、进行性萎缩闭塞,使房水流出阻力增加,是导致眼压升高的主要原因。(图10-7)
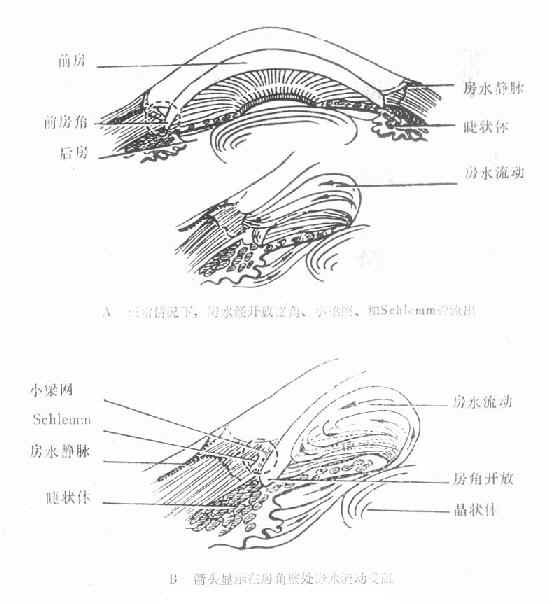
图10-7 开角型青光眼(A、B)
(二)临床表现:
发病初期无明显不适,当发展到一定程度后,方感觉有轻微头痛、眼痛、视物模糊及虹视等,经休息后自行消失,故易误认为视力疲劳所致。中心视力可维持相当长时间不变,但视野可以很早出现缺损,最后由于长期高眼压的压迫,视神经逐渐萎缩。视野随之缩小,消失而失明。整个病程中外眼无明显体征,仅在晚期瞳孔有轻度扩大,虹膜萎缩。
(三)诊断
慢性单纯性青光眼早期诊断对保护视功能极为重要。
1.病史:详细询问家庭成员有无青光眼病史,对主诉头痛、眼胀、视力疲劳、特别是老视出现比较早的患者,老年人频换老视眼镜等,应详细检查及随访。
2.眼压:在早期眼压不稳定,一天之内仅有数小时眼压升高。因此,测量24小时眼压曲线有助于诊断。随着病情的发展,基压逐渐增高。当基压与高峰压之间的差值甚小或接近于零时,就意味着本病发展到最后阶段。
眼压描记:开角型青光眼病人的房水排出流畅系数降低,因而眼压描记时房水流畅系数C常低于正常值。C值正常范围为0.19~0.65,病理范围<0.13。压畅比Po/C,正常范围<100,病理范围>120。
3.眼底改变:视盘凹陷增大是常见的体征之一。早期视盘无明显变化,随着病情的发展,视盘的生理凹陷逐渐扩大加深,最后可直达边缘,形成典型的青光眼杯状凹陷。视盘因神经纤维萎缩及缺血呈苍白色,正常人视盘杯/盘比常在0.3以下,若超过0.6或两眼杯/盘比之差超过0.2,应进一步作排除青光眼检查。亦要注意与先天异常鉴别。视盘邻近部视网膜神经纤维层损害是视野缺损的基础,它出现在视盘或视野改变之前,因此,可作为开角型青光眼早期诊断指标之一。检查时,要充分散瞳和使用足够亮度的无赤光道直接检眼镜。早期青光眼,上、下颞侧弓状走行的神经纤维层中,可发现呈暗黑色的细隙状或楔状局限性小缺损。晚期则呈普遍弥漫性萎缩,视网膜呈黄色、颗粒状及血管裸露。见图10-8。
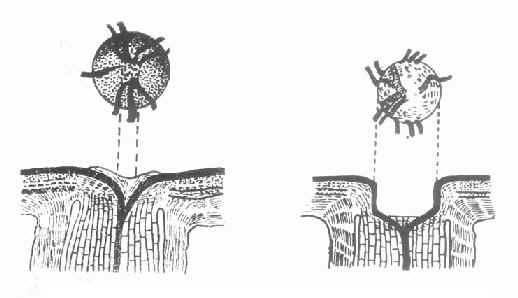
图10-8 开角青光眼视乳头改变
4.视野:开角型青光眼在视盘出现病理性改变时,就会出现视野缺损。
(1)中心视野缺损
早期视野缺损主要有旁中心暗点及鼻侧阶梯状暗点(Ronne氏鼻侧阶梯),前者位于Bjerrum区或在固视点之旁;表现为与生理盲点不相连的暗点,并向中心弯曲而形成弓形暗点(Bjerrum暗点),最后直达鼻侧的中央水平线,形成鼻侧阶梯(Ronne鼻侧阶梯)。
(2)周边视野改变:首先是鼻侧周边视野缩小,常在鼻上方开始,以后是鼻下方,最后是颞侧,鼻侧变化进展较快,有时鼻侧已形成象限性缺损或完全缺损,而颞侧视野尚无明显变化,如果颞侧视野亦开始进行性缩小,则最后仅剩中央部分5°~10°一小块视野,称为管状视野,也可在颞侧留下一小块岛屿状视野,这些残留视野进一步缩小消失,就导致完全失明。(图10-9)。
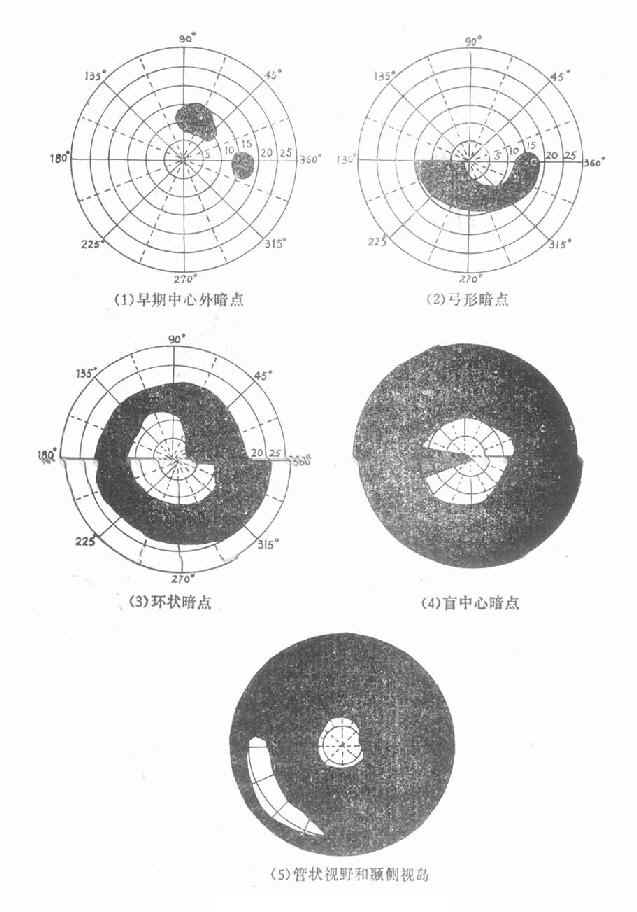
图10-9 开角型青光眼的视野改变
5.前房角:开角型青光眼多为宽角,即使眼压升高仍然开放。
6.激发试验:开角型青光眼早期诊断有困难时可作以下试验。
(1)饮水试验:检查前晚10点以后停止饮食,第二天清晨空腹5分钟内饮水1000毫升,饮水前先测眼压,饮水后每15分钟测眼压一次,共4次,如饮水后眼压高于饮水前8毫米汞柱以上为阳性,检查前应停止抗青光眼药物至少48小时,患有心血管疾病、肾病及严重溃疡病者忌用。
(2)妥拉苏林试验:测量眼压后,在结膜下注射妥拉苏林10毫克,然后每隔15分钟测眼压一次,共测4-6次,注射后眼压升高1.197kpa(9毫米汞柱)以上者为阳性,妥拉苏林能使眼压升高,是因为它有扩张血管的作用,可增加房水的产生。
(3)眼球压迫试验:为诊断开角型青光眼较可靠的试验之一,检查时将视网膜动脉压计置外直肌止端,指向眼球中心,加压65克(压力波动在±2.5克范围内)共4分钟,去除压力后立即再测眼压,计算眼压下降率R= P-P1/P×100%,R 正常值≥91%,可疑范围为45-50%,病理范围是≤44%,P是开始眼压,Pt是终末眼压。
7.特殊检查
(1)FarnsworthPanel D15和Farnsworth 100-Hue色觉检查早期患者常有蓝-黄色觉障碍。
(2)对比敏感度检查(contrastsensitivity test) 开角型青光眼患者对此敏感度阈值升高,敏感度降低。
(3)图形视网膜电流图(patternelectroretinogram) 早期患者即出现波幅降低。
(4)图形视诱发电位(patternvisual evoked potentials) 开角型青光眼患者的图形视诱发电位波幅降低,潜伏期延长。
上述检查的阳性结果必须与眼压、视盘和视野改变结合起来考虑。
(四)治疗
本病治疗原则是:①先用药物治疗,若各种药物在最大药量下仍不能控制眼压,可考虑手术治疗;②先用低浓度的药液后用高浓度的药液滴眼,根据不同药物的有效降压作用时间,决定每天点药的次数,最重要的是要保证在24小时内能维持有效药量,睡前可改用眼膏涂眼;③长期应用抗青光眼药物,若出现药效降低时,可改用其他降压药,或联合应用。
1.药物治疗:
(1)缩瞳药:常用0.5%~2%毛果云香碱点眼,必要时可用4%,副作用少,每日2~4次,滴眼后10~15分钟开始缩瞳,30~50分钟达到最大作用,点药时间根据24小时眼压曲线情况,以在眼压开始上升时为宜,一般清晨起床及晚间睡前各一次甚为重要,药物的浓度及点眼次数是依眼压高低而定,原则上是最低的浓度,最少的次数,维持眼压在20毫米汞柱以下最为理想,现在有用一种软性亲水接触镜,浸泡在1%匹罗卡品中2分钟后戴入眼内,30分钟后眼压开始下降,可持续24小时,七十年代开始,有人将药物制成药膜、放入结膜囊内,它就能用恒定的速度逐渐释放出来,在眼部长时间保持恒定的浓度,常用的是毛果云香碱药膜,将它放在下睑穹窿部,可维持降压作用一周。
(2)拟肾上腺素类药物:此药既能减少房水的产生,又能增加房水流畅系数,不缩小瞳孔,不麻痹睫状肌,常用1~2%左旋肾上腺素,降眼压作用可持续12~24小时,可每日点眼1~2次,常与匹罗卡品配合使用,效果良好,常见的局部副作用是反应性结膜充血及滤泡性结膜炎,少数可见结膜及角膜色素沉着。
(3)醋氮酰胺(diamox):如用上述药物后眼压仍高,可加服醋氮酰胺,剂量和次数可根据眼压高低而定,一般为250毫克每日2~4次,如眼压下降至正常即可停服。
(4)β肾上腺素能受体阻滞剂:其目的是抑制房水生成,现用的有α或β肾上腺素的受体阻滞剂。
①心得安:能减少房水生成及增加房水排出量,口服40毫克,每日二次,服后一小时眼压开始下降,3小时后降至最低,作用可持续6小时,亦可配成1~2%溶液点眼,每日2~4次,冠心病及支气管哮喘病者禁用。
②噻吗心安(timolol):0.5~2%溶液点眼每日二次,点后1~2小时眼压降至最低,可持续7小时。
(5)对视神经萎缩的患者,可给予复方丹参,维生素B1、B12、C、E及三磷酸腺苷等药以维持视功能。
2.手术治疗:如经用多种药物治疗,仍不能将眼压控制在2.66kpa(20毫米汞柱)以下,或视盘凹陷继续加深、视力或视野继续下降或缩小时,应考虑手术治疗,如激光小梁成形术、小梁切除术或其他球外引流手术,手术后,仍可能有10~15%的病人眼压得不到控制。
随访:开角型青光眼经治疗后,即使眼压已经控制,仍应每3~6复查一次,包括眼压、眼底和视力,每年检查一次视野。
