气体进出肺是由大气和肺泡气之间存在着压力差的缘故。在自然呼吸条件下,此压力差产生于肺的张缩所引起的肺容积的变化。可是肺本身不具有主动张缩的能力,它的张缩是由胸廓的扩大和缩小所引起,而胸廓的扩大和缩小又是由呼吸肌的收缩和舒张所引起。当吸气肌收缩时,胸廓扩大,肺随之扩张,肺容积增大,肺内压暂时下降并低于大气压,空气就顺此压差而进入肺,造成吸气(inspiration)。反之,当吸气肌舒张和(或)呼气肌收缩时,胸廓缩小,肺也随之缩小,肺容积减小,肺内压暂时升高并高于大气压,肺内气便顺此压差流出肺,造成呼气(expiration)。呼吸肌收缩、舒张所造成的胸廓的扩大和缩小,称为呼吸运动。呼吸运动是肺通气的原动力。
1.呼吸运动 引起呼吸运动的肌为呼吸肌。使胸廓扩大产生吸气动作的肌肉为吸气肌,主要有膈肌和肋间外肌;使胸廓缩小产生呼气动作的是呼气肌,主要有肋间内肌和腹壁肌。此外,还有一些辅助呼吸肌,如斜角肌、胸锁乳突肌和胸背部的其它肌肉等,这些肌肉只在用力呼吸时才参与呼吸运动。
(1)吸气运动:只有在吸气肌收缩时,才会发生吸气运动,所以吸气总是主动过程。膈形状似钟罩,静止时向上隆起,位于胸腔和腹腔之间,构成胸腔的底。膈肌收缩时,隆起的中心下移,从而增大了胸腔的上下径,胸腔和肺容积增大,产生吸气。膈下移的距离视其收缩强度而异,平静吸气时,下移约1-2cm,深吸气时,下移可达7-10cm。由于胸廓呈圆锥形,其横截面积上部较小,下部明显加大。因此,膈稍稍下降就可使胸腔容积大大增加。据估计,平静呼吸时因膈肌收缩而增加的胸腔容积相当于总通气量的4/5,所以膈肌的舒缩在肺通气中起重要作用。膈肌收缩而膈下移时,腹腔内的器官因受压迫而使腹壁突出,膈肌舒张是时,腹腔内脏恢复原们画面为膈肌舒缩引起的呼吸运动伴以腹壁的起伏,所以这种型式的呼吸称为腹式呼吸(abdominal breathing)。
肋间外肌的肌纤维起自上一肋骨的近脊椎端的下缘,斜向前下方走行,止于下一肋骨近胸骨端的止缘。由于脊椎的位置是固定的,而胸骨可以上下移动,所以当肋间外肌收缩时,肋骨和胸骨都向上提,肋骨下缘还向外侧偏转,从而增大了胸腔的前后径和左右径,产生吸气。肋间外肌收缩越强,胸腔容积增大越多。在平静呼吸中肋间外肌所起的作用较膈肌为小。由肋间肌舒缩使肋骨和胸骨运动所产生的呼吸运动,称为胸式呼吸(thoracic breathing)。腹式呼吸和胸式呼吸常同时存在,其中某种型式可占优势;只有在胸部或腹部活动受到限制时,才可能单独出现某一种型式的呼吸。
(2)呼气运动:平静呼气时,呼气运动不是由呼气肌收缩所引起,而是因膈股长肋间外肌舒张,肺依靠本身的回缩力量而回位,并牵引胸廓缩小,恢复其吸气开始前的位置,产生呼气。所以平静呼吸时,呼气是被动的。用力呼吸时,呼气肌才参与收缩,使胸廓进一步缩小,呼气也有了主动的成分。肋间内肌走行方向与肋间外肌相反,收缩时使肋骨和胸骨下移,肋骨还向内侧旋转,使胸腔前后、左右缩小,产生呼气。腹壁肌的收缩,一方面压迫腹腔器官,推动膈上移,另一方面也牵拉下部的肋骨向下向内移位,两者都使胸腔容积缩小,协助产生呼气。
(3)平静呼吸和用力呼吸:安静状态下的呼吸称为平静(平和)呼吸(eupnea)。其特点是呼吸运动较为平衡均匀,每分钟呼吸频率约12-18次,吸气是主动的,呼气是被动的。机体活动时,或吸入气中的二氧化碳含量增加或氧含量减少时,呼吸将加深、加快,成为深呼吸或用力呼吸,这时不仅有更多的吸气肌参与收缩,收缩加强,而且呼气肌也主动参与收缩。在缺氧或二氧化碳增多较严重的情况下,会出现呼吸困难(dyspnea),这时,不仅呼吸大大加深,而且出现鼻翼扇动等,同时主观上有不舒服的困压感。
2.肺内压 肺内压是指肺泡内的压力。在呼吸暂停、声带开放、呼吸道畅通时,肺内压与大气压相等。吸气之初,肺容积增大,肺内压暂进下降,代于大气压,空气在此压差推动下进入肺泡,随着肺内气体逐渐增加,肺内压也逐渐升高,至吸气末,肺内压已升高到和大气压相等,气流也就停止(图5-2)。反之,在呼气之初,肺容积减小,肺内压暂时升高并超过大气压,肺内气体便流出肺,使肺内气体逐渐减少,肺内压逐渐下降,至呼气末,肺内压又降到和大气压相等。
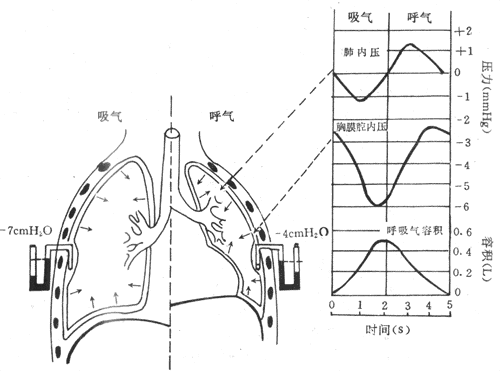
图5-2 吸气和呼气时,肺内压、胸膜腔内压及呼吸气容积的变化过程(右)和胸膜腔内压直接测量示意图(左)
(1mmHg=0.133kPa,1cmH20g0.098kPa)
呼吸过程中肺内压变化的程度,视呼吸的缓急、深浅和呼吸道是否通畅而定。若呼吸慢,呼吸道通畅,则肺内压变化较小;若呼吸较快,呼吸道不够通畅,则肺内压变化较大。平静呼吸时,呼吸缓和,肺容积的变化也较小,吸气时,肺内压较大气压约低0.133-0.266kPa(1-2mmHg),即肺内压为-0.266—-0.133kPa(-2—-1mmHg);呼气时较大气压约高0.133-0.266kPa(1-2mmHg)。用力呼吸时,呼吸深快,肺内压变化的程度增大。当呼吸道不够通畅时,肺内压的升降将更大。例如紧闭声门,尽力作呼吸动作,吸气时,肺内压可为-13.3——-3.99kPa(-100—-30mmHg),呼气时可达7.89-18.62kPa(60-140mmHg)。
由此可见,在呼吸过程中正是由于肺内压的周期性交替升降,造成肺内压和大气压之间的压力差,这一压力差成为推动气体进出肺的直接动力。一旦呼吸停止,便可根据这一原理,用人为的方法造成肺内压和大气压之间的压力差来维持肺通气,这便是人工呼吸。人工呼吸的方法很多,如用人工呼吸机进入正压通气;简便易行的口对口的人工呼吸;节律地举臂压背或挤压胸廓等。但在旅行人工呼吸时,首先要保持呼吸道畅通,否则,对肺通气而言,操作将是无效的。
3.胸膜腔和胸膜腔内压 如上所述,在呼吸运动过程中随胸腔廓的运动而运动。肺为何能随胸廓而运动呢?这是因为在肺和胸廓之间存在一密闭的胸膜腔和肺本身有可扩张性的缘故。胸膜有两层,即紧贴于肺表面的脏层和紧贴于胸廓内壁的壁层。两层胸膜形成一个密闭的潜在的腔隙,为胸膜腔。胸膜腔内仅有少量浆液,没有气体,这一薄层浆液有两方面的作用。一是在两层胸膜之间起润滑作用。因为浆液的粘滞性很低,所以在呼吸运动过程中,两层胸膜可以互相滑动,减小磨擦。二是浆液分子的内聚力使两层胸膜贴附在一起,不易分开,所以肺就可以随胸廓的运动而运动。因此,胸膜腔的密闭性和两层胸膜间浆液分子的内聚力有重要的生理意义。如果胸膜腔破裂,与大气相通,空气将立即进入胸膜腔,形成气胸,两层胸膜彼此分开,肺将因其本身的回缩力而塌陷。这时,尽管呼吸运动仍在进行,肺却减小或失去了随胸廓运动而运动的能力,其程度视气胸的程度和类型而异。显然,气胸时,肺的通气功能受到妨害,严重者,应紧急处理。
胸膜腔内的压力为胸膜腔内压(intrapleural pressure),可用两种方法进行测定。一种是直接法,将与检压计相连接的注射针头斜刺入胸膜腔内,检压计的液而即可直接指示胸膜腔内的压力(图5-2左)。直接法的缺点是有刺破胸膜脏层和肺的危险。另一种方法是间接法,让受试者吞下带有薄壁气囊的导管至下胸部的食管,由测量呼吸过程中食管内压变化来间接地指示胸膜腔内压变化。这是因为食管在胸内介于肺和胸壁之间,食管壁薄而软,在呼吸过程中两者的变化值基本一致。故可以测食管内压力的变化以间接反映胸膜腔内压的变化。
测量表明胸膜腔内压比大气压低,为负压。平静呼气末胸膜腔内压约为-0.665—-0.399kPa(-5—-3mmHg),吸气末约为-1.33—-0.665kPa(-10—-5mmHg)(图5-2)。关闭声门,用力吸气,胸膜腔内压可降至-11.97kPa(-90mmHg),用力呼气时,可升高到14.63kPa(110mmHg)。胸膜腔内负压不便作用于肺,牵引其扩张,也作用于胸腔内其它器官,特别是壁薄而可扩张性大的腔静脉和胸导管等,影响静脉血和淋巴液的回流。
胸膜腔内压为何是负压?从分析作用于胸膜腔的力来说明。有两种力通过胸膜脏层作用于胸膜腔:一是肺内压,使肺泡扩张;一是肺的弹性回缩力,使肺泡缩小(图5-2左,箭头所示)。因此,胸膜腔内的压力实际上是这两种方向相反的力的代数和,即:
胸膜爱内压=肺内压-肺弹性回缩力
在吸气末和呼气末,肺内压等于大气压,因而
胸膜腔内压=大气压-肺弹性回缩力
若以1个大气压为0位标准,则
胸膜腔内压= -肺弹性回缩力
如果肺弹性回缩力是0.665kPa(5mmHg),胸膜腔内压就是-0.665kPa(-5mmHg),实际的压力值便是101.08kPa—0.665kPa=100.415kPa(760mmHg—5mmHg=755mmHg)。可见,胸膜腔负压是由肺的弹性回缩力(其来源见下文,肺的弹性阻力和顺应性)造成的。吸气时,肺扩张,肺的弹性回缩力增大,胸膜腔负压也更负。呼气时,肺缩小,肺弹性回缩力也减小,胸膜腔负压也减少。但是,为什么在呼气末胸膜腔内压仍然为负?这是因为胎儿出生后,胸廓生长的速度比肺快,以致胸廓经常牵引着肺,即便在胸廓因呼气而缩小时,仍使肺处于一定程度的扩张状态,只是扩张程度小些而已。所以,正常情况下,肺总是表现出回缩倾向,胸膜腔内压因而经常为负。
综上所述,可将肺通气的动力概括如下:呼吸肌的舒缩是肺通气的原动力,它引起胸廓的张缩,由于胸膜腔和肺的结构功能特征,肺便随胸廓的张缩而张缩,肺容积的这种变化又造成肺内压和大气压之间的压力差,此压力差直接推动气体进出肺。
