血清钾浓度低于3.5mmol/L(3.5mEq/L,正常人血清钾浓度的范围为3.5~5.5mmol/L)称为低钾血症。低钾血症时,机体的含钾总量不一定减少,细胞外钾向细胞内转移时,情况就是如此。但是,在大多数情况下,低钾血症的患者也伴有体钾总量的减少——缺钾(potassium deficit)。
(一)原因和机制
1.钾摄入减少一般饮食含钾都比较丰富。故只要能正常进食,机体就不致缺钾。消化道梗阻、昏迷、手术后较长时间禁食的患者,不能进食。如果给这些患者静脉内输入营养时没有同时补钾或补钾不够,就可导致缺钾和低钾血症。然而,如果摄入不足是唯一原因,则在一定时间内缺钾程度可以因为肾的保钾功能而不十分严重。当钾摄入不足时,在4~7天内可将尿钾排泄量减少到20mmol/L以下,在7~10天内则可降至5~10mmol/L(正常时尿钾排泄量为38~150mmol/L)。
2.钾排出过多
⑴经胃肠道失钾:这是小儿失钾最重要的原因,常见于严重腹泻呕吐等伴有大量消化液丧失的患者。腹泻时粪便中K+的浓度可达30~50mmol/L。此时随粪丢失的钾可比正常时多10~20倍。粪钾含量之所以增多,一方面是因为腹泻而使钾在小肠的吸收减少,另一方面是由于腹泻所致的血容量减少可使醛固酮分泌增多,而醛固酮不仅可使尿钾排出增多,也可使结肠分泌钾的作用加强。由于胃液含钾量只有5~10mmol/L,故剧烈呕吐时,胃液的丧失并非失钾的主要原因,而大量的钾是经肾随尿丧失的,因为呕吐所引起的代谢性碱中毒可使肾排钾增多(详后文),呕吐引起的血容量减少也可通过继发性醛固酮增多而促进肾排钾。
⑵经肾失钾:这是成人失钾最重要的原因。引起肾排钾增多的常见因素有:
①利尿药的长期连续使用或用量过多:例如,抑制近曲小管钠、水重吸收的利尿药(碳酸酐酶抑制药乙酰唑胺),抑制髓袢升支粗段Cl-和Na+重吸收的利尿药(速尿、利尿酸、噻嗪类等)都能使到达远侧肾小管的原尿流量增加,而此处的流量增加是促进肾小管钾分泌增多的重要原因。上述利尿药还能使到达远曲小管的Na+量增多,从而通过Na+-K+交换加强而导致失钾。许多利尿药还有一个引起肾排钾增多的共同机制:通过血容量的减少而导致醛固酮分泌增多。速尿、利尿酸、噻嗪类的作用在于抑制髓袢升支粗段对Cl-的重吸收从而也抑制了Na+的重吸收。所以,这些药物的长期使用既可导致低钠血症,又可导致低氯血症。已经证明,任何原因引起的低氯血症均可使肾排钾增多。其可能机制之一是低氯血症似能直接剌激远侧肾小管的泌钾功能。
②某些肾脏疾病:如远侧肾小管性酸中毒时,由于远曲小管泌氢功能障碍,因而H+-Na+交换减少而K+-Na+交换增多而导致失钾。近侧肾小管性酸中毒时,近曲小管HCO3-的重吸收减少,到达远曲小管的HCO3-增多是促进远曲小管排钾增多的重要原因(详后文)。急性肾小管坏死的多尿期,由于肾小管液中尿素增多所致的渗透性利尿,以及新生肾小管上皮对水、电解质重吸收的功能不足,故可发生排钾增多。
③肾上腺皮质激素过多:原性和继发怀醛固酮增多时,肾远曲小管和集合管Na+-K+交换增加,因而起排钾保钠的作用。Cushing综合征时,糖皮质激素皮质醇的分泌大量增多。皮质醇也有一定的盐皮质激素样的作用。大量、长期的皮质醇增多也能促进远曲小管和集合管的Na+-K+交换而导致肾排钾增多。
④远曲小管中不易重吸收的阴离子增多:HCO3-、SO42-、HPO42-、NO3-、β-羟丁酸、乙酰乙酸、青霉素等均属此。它们在远曲小管液中增多时,由于不能被重吸收而增大原尿的负电荷,因而K+易从肾小管上皮细胞进入管腔液而随尿丧失。
⑤镁缺失:镁缺失常常引起低钾血症。髓袢升支的钾重吸收有赖于肾小管上皮细胞中的Na+-K+-ATR酶,而这种酶又需Mg2+的激活。缺镁时,可能因为细胞内Mg2+缺失而使此酶失活,因而该处钾重吸收发生障碍而致失钾。动物实验还证明,镁缺失还可引起醛固酮增多,这也可能是导致失钾的原因。
⑥碱中毒:碱中毒时,肾小管上皮细胞排H+减少,故H+-Na+交换加强,故随尿排钾增多。
(3)经皮肤失钾:汗液含钾只有9mmol/L。在一般情况下,出汗不致引起低钾血症。但在高温环境中进行重体力劳动时,大量出汗亦可导致钾的丧失。
3.细胞外钾向细胞内转移细胞外钾向细胞内转移时,可发生低钾血症,但在机体的含钾总量并不因而减少。
⑴低钾性周期性麻痹:发作时细胞外钾向细胞内转移,是一种家族性疾病。
⑵碱中毒:细胞内H+移至细胞外以起代偿作用,同时细胞外K+进入细胞。
⑶过量胰岛素:用大剂量胰岛素治疗糖尿病酮症酸中毒时,发生低钾血症的机制有二:
①胰岛素促进细胞糖原合成,糖原合成需要钾,血浆钾乃随葡萄糖进入细胞以合成糖原。
②胰岛素有可能直接剌激骨骼肌细胞膜上的Na+-K+-ATP酶,从而使肌细胞内Na+排出增多而细胞外K+进入肌细胞增多。
⑷钡中毒:抗日战争时期四川某地发生大批“趴病”病例,临床表现主要是肌肉软弱无力和瘫痪,严重者常因呼吸肌麻痹而死亡。经我国学者杜公振等研究,确定该病的原因是钡中毒。但当时钡中毒引起瘫痪的机制尚未阐明。现已确证,钡中毒引起瘫痪的机制在于钡中毒引起了低钾血症。钡中毒时,细胞膜上的Na+-K+-ATP酶继续活动。故细胞外液中的钾不断进入细胞。但钾从细胞内流出的孔道却被特异地阻断,因而发生低钾血症。引起钡中毒的是一些溶于酸的钡盐如醋酸钡、碳酸钡、氯化钡、氢氧化钡、硝酸钡和硫化钡等。
4.粗制生棉油中毒近二三十年来,在我国某些棉产区出现一种低血钾麻痹症,在一些省内又被称为“软病”。其临床主要特征是四肢肌肉极度软弱或发生弛缓性麻痹,严重者常因呼吸肌麻痹而死亡,血清钾浓度明显降低。往往在同一地区有许多人发病。病因与食用粗制生棉籽油有密切关系。粗制生棉油是农村一些小型油厂和榨坊生产的。这些厂的生产工艺不合规格。棉籽未经充分蒸炒甚至未曾脱壳就用来榨油,榨出的油又未按规定进行加碱精炼。因此棉籽中的许多毒性物质存于油中。与“软病”的发生和随后的一系列研究,都是棉酚(gossypol)。“软病”时低钾血症的发生机制尚未阐明。“软病”的发现和随后的一系列研究,都是我国学者进行的。迄今为止,国外的书刊中,尚无该病的记载。
(二)对机体的影响
低钾血症对机体的影响,在不同的个体有很大的差别。低钾血症的临床表现也常被原发病和钠水代谢紊乱所掩盖。低钾血症的症状取决于失钾的快慢和血钾降低的程度。失钾快则症状出现快,而且也较严重;失钾慢则缺钾虽已较重,症状也不一定显著。一般说来,血清钾浓度愈低,症状愈严重。但有一点应当强调指出,在可兴奋的组织内,兴奋性不仅与血清钾降低的程度有关。而更重要的还取决于细胞内钾浓度与细胞外钾浓度之比([K+]i/[K+]e)。比值大则兴奋性减低,比值小则兴奋性增高。
虽然细胞内的许多酶需要钾激活,但是细胞内钾浓度的轻度降低(例如从160降至130mmol/L)是否会明显地影响这些酶的活性,尚不清楚。
动物实验证明,缺钾时细胞内外发生离子交换。即细胞内K+逸出而细胞外Na+和H+进入细胞。缺钾比较严重时,细胞内Na+和H+的积聚可达到足以影响酶活性的程度。因此,缺钾引起的细胞功能障碍很可能是细胞内钠离子浓度和pH改变的结果。
低钾血症对机体的影响如下:
1.对骨骼肌的影响主要是超极化阻滞。低钾血症时[K+]i/[K+]e的比值增大,因而肌细胞静息电位负值增大。静息电位与阈电位的距离增大,细胞兴奋性于是降低,严重时甚至不能兴奋,亦即细胞处于超极化阻滞状态。临床上先是出现肌肉无力。继而可发生弛缓性麻痹。这种变化在四肢肌肉最为明显,严重者可发生呼吸肌麻痹,这是低钾血症患者的主要死亡原因之一(图5-3)。
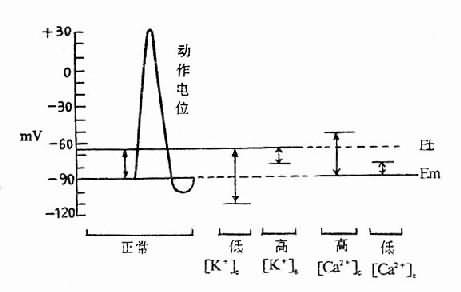
图5-3 细胞外液K+、Ca2+浓度和正常骨骼肌静息膜电位(Em)与阈电位(Et)的关系
肌肉兴奋性的这种变化在急性缺钾要比在慢性缺钾时严重得多。因为在急性缺钾时,细胞外钾浓度已经显著降低而细胞内钾在短时间内尚来不及较多地外逸,故细胞内外钾的浓度差明显增大,[K+]i/[K+]e比值显著增大。在慢性缺钾时,随着时间的推移。细胞内钾释出也较多,因而[K+]i/[K+]e比值变化可以不大。因此,同一水平的低钾血症,在急性缺钾患者可引起严重的肌肉麻痹而在慢性缺钾患者却可无明显的肌肉症状。
2.对心脏的影响
⑴对兴奋性的影响:按理论推测,细胞外液钾浓度降低时,由于细胞膜内外K+浓度差增大,细胞内K+外流应当增多而使心肌细胞静息电位负值增大而呈超极化状态。但实际上当血清钾浓度降低特别是明显降低(如低于3mmol/L)时,静息电位负值反而减少,这可能是由于细胞外液钾浓度降低时,心肌细胞膜的钾电导(potassium conductance)降低,从而使细胞内钾外流减少,而基础的内向钠电流使膜部分去极化所致。静息电位负值的减少使静息电位与阈电位的距离减小,因而引起兴奋所需的剌激也较小,所以心肌的兴奋性增高。细胞外液钾浓度降低时对钙内流的抑制作用减小,故钙内流加速而使复极化2期(坪期)缩短,心肌的有效不应期也随之而缩短。心肌细胞膜的钾电导降低所致的钾外流减小,又使3期复极的时间延长。近年有人从低钾血症病人的右心室尖部所记录的心肌细胞动作电位中也观察到3期复极时间的延长。3期复极时间的延长也就说明心肌超常期延长。上述变化使整个动作电位的时间延长,因而后一次0期除极化波可在前一次复极化完华之前到达。在心电图上可见反映2期复极的S-T段压低。相当于3期复极的T波压低和增宽,并可在其末期出现明显的U波,相当于心室动作电位时间的Q-T间期延长。
⑵对自律性的影响:在心房传导组织、房室束-浦肯野纤维网的快反应自律细胞,当3期复极末达到最大复极电位(-90mV)后,由于膜上Ik通道通透性进行性衰减使细胞内钾的外流逐渐减少,而钠离子又从细胞外缓慢而不断地进入细胞(背景电流),故进入细胞的正电荷量逐渐超过逸出细胞的正电荷量,膜就逐渐去极化,当到达阈电位时就发生0期去极化。这就是快反应细胞的自动去极化。在低钾血症时钾电导降低,故在到达最大复极电位后,细胞内钾的外流比正常减慢而钠内流相对加速。因而这些快反应自律细胞的自动去极化加速,自律性增高。
⑶对传导性的影响:低钾血症时因心肌静息电位负值变小,去极化时钠内流速度减慢。故0期膜内电位上升的速度减慢,幅度减小,兴奋的扩布因而减慢,心肌传导性降低。在心电图上,可见P-R间期延长,说明去极化波由心房传导到心室所需的时间延长,QRS综合波增宽,说明心室内传导性降低(图5-4)。
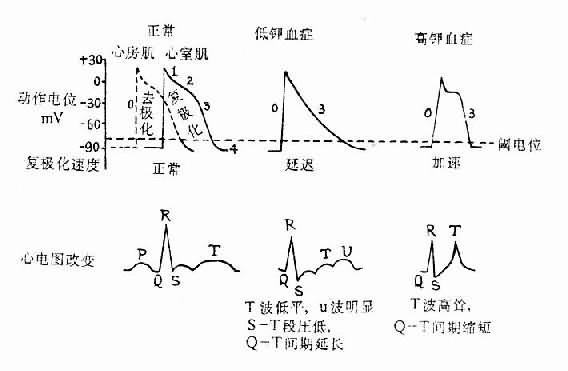
图5-4 血浆钾浓度对心肌细胞膜电位及心电图的影响
由上述可见,低钾血症时由于心肌兴奋性增高、超常期延长和异位起搏点自律性增高等原因,容易发生心律失常。传导性降低所致的传导缓慢和单向传导阻滞,加上有效不应期的缩短有助于兴奋折返,因而也可引起包括心室纤维颤动在内的心律失常。
(4)对收缩性的影响:如前所述,细胞外液钾浓度降低时对钙内流的抑制作用减小,故在2期复极时钙内流加速,心肌细胞内Ca2+浓度增高,兴奋-收缩偶联过程加强,心肌收缩性增强。然而,低钾血症对心肌收缩性的影响因缺钾的程度和持续时间而异:在早期或轻度低钾血症时,心肌收缩性增强;但在严重的慢性缺钾时,心肌收缩性减弱。与此相应的组织学变化是:在实验动物的心肌中可见横纹的消失、间质细胞浸润、不同程度的心肌坏死和瘢痕形成。由此也可以理解,有些严重慢性缺钾的狗,可因心力衰竭而发生肺水肿。然而在临床上,缺钾很少成为心力衰竭的原因。
3.对肾的影响
⑴尿浓缩功能障碍:在慢性缺钾伴有低钾血症时,常出现尿浓缩的障碍。由此可以理解,慢性缺钾的病人常有多尿和低比重尿的临床表现。尿浓缩功能障碍的发生机制在于:
①远曲小管对ADH的反应性不足;
②低钾血症时髓袢升支NaCL的重吸收不足以致髓质渗透压梯度的形成发生障碍。
⑵肾血流量减少:人和动物缺钾时都可发生肾血管收缩,从而引起肾血流量减少。引起肾血管收缩的因素有:
①肾内血管收缩性的前列腺素的生成不成比例地增多;
②血管紧张素Ⅱ的水平增高。
⑶肾小球滤过率减少:在实验动物,肾小球滤过率的减少似与肾血流量的减少平行。在病人,严重而持续的缺钾也可使肾小球滤过率明显减少。时间久后,可导致肾的器质性损害。
⑷肾形态结构的变化:在大鼠,缺钾引起的病变主要见于髓质集合管,表现为增殖性反应包括上皮细胞肿胀、增生和胞质内显著的颗粒形成。持久的缺钾可导致间质瘢痕形成、肾小球硬化和肾小管扩张等器质性变化。在人,慢性缺钾主要引起近曲小管上皮细胞的空泡形成,也可发生间质瘢痕形成、间质淋巴细胞浸润和肾小管萎缩等变化。
以上的变化中,除了显著的纤维化和肾组织的丧失以外,一般都是可复性的。
4.对胃肠的影响
钾缺乏可引起胃肠运动减弱。患者常发生恶心、呕吐和厌食,严重缺钾可致难以忍受的腹胀甚至麻痹性肠梗阻。
5.对代谢的影响
⑴糖代谢:血浆钾浓度的降低可抑制胰腺分泌胰岛素,因而低钾血症患者的糖原合成发生障碍,对葡萄糖的耐量不足,易发生高血糖。应当看到,这时的胰岛素分泌减少也有一定的代偿意义,因为胰岛素可通过保养进细胞内糖原合成和直接剌激骨骼肌细胞膜上的Na+K+-ATP酶而使细胞外钾向组织内转移。可见低钾血症时的胰岛素分泌减少,有助于防止血浆钾浓度的进一步降低。
⑵蛋白代谢:缺钾可以引起负氮平衡,因为钾是蛋白合成所必需。在儿童,钾缺乏可以成为生长障碍的原因之一。
⑶水、电解质和酸碱平衡:
①醛固酮分泌减少;血浆钾浓度降低能直接抑制肾上腺皮质球带合成醛固酮。血浆醛固酮水平的降低能减少肾远曲小管等对钾的排泄,因而也有一定的代偿意义;
②肾产氨增加:低钾血症时可能通过细胞内酸中毒而使肾脏远曲小管产氨增加,氨排出的增多可使远曲小管排钾减少,因而也有代偿意义;
③多尿多饮:慢性缺钾时,尿浓缩功能减退,因而排出大量低比重尿。水分的丧失引起渴感。动物实验证明缺钾也能剌激渴感,从而引起多饮。
④肾排氯增多:缺钾时,全部肾小管特别是其远侧部分对氯的重吸收减少。
⑤酸碱平衡:低钾血症患者的酸碱平衡状态与原发疾病或引起低钾血症的原因有密切关系。例如,当原发疾病为肾小管酸中毒,或引起缺钾的原因为腹泻时,患者就可伴有代谢性酸中毒。当引起缺钾的原因是长时间应用高效能利尿药如速尿、利尿酸时,患者就有代谢性碱中毒。但是,缺钾和低钾血症本身却往往倾向于引起代谢性碱中毒。这是因为,第一,低钾血症时,远曲小管内K+-Na+交换减少,故H+-Na+交换增多,因而排H+增多;而且,如前所述,低钾血症时肾远曲小管产氨和排氨增多,氨又可与H+增多结合成NH4+而排出;第二,低钾血症时(原因为细胞外钾向细胞内转移者除外),细胞内K+向细胞外释出,细胞外的H+进入细胞,从而使细胞外液H+浓度降低;第三,如前所述,缺钾时肾排氯增多,而机体缺氯可引起代谢性碱中毒(参阅《酸碱平衡紊乱》)。可见在一个具体的低钾血症患者,酸碱平衡的状态是由原发疾病、缺钾原因和低钾血症本身的影响来共同决定的。
(三)防治原则
1.防治原发疾病,去除引起缺钾的原因如停用某些利尿药等。
2.补钾如果低钾血症较重(血清钾低于2.5~3.0mmol/L)或者还有显著的临床表现如心律失常、肌肉瘫痪等,则应及时补钾。
补钾最好口服,每天以40~120mmol为宜。只有当情况危急,缺钾即将引起威胁生命的并发症时,或者因恶心、呕吐等原因使患者不能口服时才应静脉内补钾。而且,只有当每日尿量在500ml以上才容许静脉内补钾。输入液的钾浓度不得超过40mmol/L,每小时滴入的量一般不应超过10mmol。静脉内补钾时要定时测定血钾浓度,作心电图描记以进行监护。
细胞内缺钾恢复较慢,有时需补钾4~6日后细胞内外的钾才能达到平衡,有的严重的慢性缺钾患者需补钾10~15日以上。
如低钾血症伴有代谢性碱中毒或酸碱状态无明显变化,宜用KCL。KCL对各种原因引起的低钾血症实际上也都适用,因为低钾血症本身就可以引起缺氯。如低钾血症伴有酸中毒,则可用KHCO3或柠檬酸钾,以同时纠正低钾血症和酸中毒。
3.纠正水和其它电解质代谢紊乱引起低钾血症的原因中,有不少可以同时引起水和其他电解质如钠、镁等的丧失,因此应当及时检查,一经发现就必须积极处理。如前所述,如果低钾血症是由缺镁引起,则如不补镁,单纯补钾是无效的。
